INSUFICIÊNCIA CARDÍACA CONGESTIVA
A ICC, freqüentemente referida como insuficiência cardíaca, é a incapacidade do
coração de bombear sangue suficiente para satisfazer as necessidades de oxigênio e
nutrientes por parte dos tecidos. O termo “insuficiência cardíaca congestiva” é mais
comumente utilizado em insuficiência esquerda ou direita. Esta patologia tem elevado o
número de mortes por sua razão. Com o aumento da idade, aumenta-se também os
índices, sendo um elevado também o número de internações hospitalares por essa razão.
Muitas dessas hospitalizações poderiam ser evitadas pelo cuidado ambulatorial
melhorado e adequado.
A prevenção e a intervenção precoces para parar a progressão da ICC constituem as
principais iniciativas de saúde.
A ICC é classificada de acordo com os sintomas do paciente.
FISIOPATOLOGIA
É mais comum a insuficiência cardíaca ocorrer com distúrbios do músculo cardíaco que
resultam em diminuição das propriedades contráteis do coração. As condições
subjacentes comuns que levam à contratilidade diminuída incluem a disfunção
miocárdica (aterosclerose coronária, hipertensão arterial e disfunção valvular).
A disfunção miocárdica pode ser causada pela doença coronariana, miocardiopatia
dilatada ou doenças inflamatórias e degenerativas do miocárdio.
A miocardiopatia dilatada gera necrose celular difusa, levando à contratilidade
diminuída. As doenças inflamatórias e degenerativas do miocárdio, como a miocardite,
também podem lesar as fibras miocárdicas, com uma resultante diminuição na
contratilidade.
A hipertensão sistêmica ou pulmonar aumentam a pós-carga (a resistência à ejeção), o
que aumenta o trabalho do coração e por sua vez, leva à hipertrofia das fibras
musculares miocárdicas; isso pode ser considerado como um mecanismo
compensatório, porque ele aumenta a contratilidade. Entretanto, a hipertrofia pode
diminuir a capacidade do coração de se encher de maneira apropriada durante a diástole.
Outro fator é que a quantidade de resistência pode ser maior que o grau de hipertrofia,
conduzindo também a uma ICC.
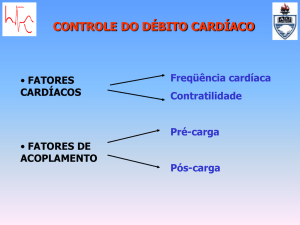
FATORES ETIOLÓGICOS
Inúmeros fatores contribuem para o desenvolvimento e gravidade da insuficiência
cardíaca, incluindo a taxa metabólica aumentada (febre, tireotoxicose), hipóxia e
anemia. Todos os casos exigem DC (Débito cardíaco) aumentado para satisfazer à
demanda sistêmica de oxigênio para o miocárdio. As anormalidade eletrolíticas podem
reduzir a contratilidade miocárdica. As disritmias cardíacas, podem estar presentes de
forma independente ou secundárias à insuficiência cardíaca, diminuem a eficiência
global da função miocárdica.
Uma diminuição na quantidade de sangue ejetada do ventrículo estimula o sistema
nervoso simpático. Isso estimula a liberação de renina, que promove a formação de
angiotensina, que gera a retenção hídrica e vasoconstrição. A finalidade dessa resposta
compensatória é manter ou aumentar a pré-carga e pós-carga, o trabalho do coração
também aumenta. Esse mecanismo compensatório é o aspecto subjacente do que é
denominado “ciclo vicioso da ICC”: o coração não se mostra forte o suficiente para
bombear, o que provoca uma resposta que torna seu trabalho ainda mais difícil.
INSUFICIENCIA VENTRICULAR
Os ventrículos esquerdo e direito podem falhar em separado. Inicialmente, as
manifestações podem diferir de acordo com a existência de insuficiência ventricular
esquerda ou direita. Entretanto, como os débitos dos ventrículos são acoplados ou
sincronizados, a falha de qualquer ventrículo pode levar ao debito diminuído do outro.
Batimentos descompensados são comuns na ICC.
Insuficiência Cardíaca Esquerda
A congestão pulmonar acontece quando o ventrículo esquerdo não consegue bombear o
sangue para fora do compartimento. Isso aumenta a pressão no ventrículo esquerdo e
diminui o fluxo sanguíneo do átrio esquerdo. A pressão no átrio esquerdo aumenta, o
que diminui o fluxo sanguíneo procedente dos vasos pulmonares. O aumento resultante
na pressão na circulação pulmonar força o líquido para dentro dos tecidos pulmonares e
alvéolos, o que compromete a troca gasosa. As manifestações clínicas da congestão
venosa pulmonar que se estabelecem incluem a dispnéia, tosse, estertores pulmonares
(estalidos pulmonares), e níveis de saturação de O2 abaixo do normal.
A dispinéia aos esforços pode ser precipitada pela atividade mínima a moderada,
podendo ocorrer até mesmo em repouso. O paciente também pode reportar ortopnéia, a
dificuldade de respirar quando deitado. Em geral, esse tipo de paciente prefere não
deitar horizontalmente, ficando como recostado com auxílio de travesseiros para manter
a parte superior do corpo mais elevado ao “deitar”, ou podem sentar em uma cadeira e
até mesmo dormir sentados. Alguns pacientes podem apresentar ortopnéia somente a
noite. Essa situação é muito comum quando o paciente passa grande parte do tempo
durante o dia sentado com as pernas e pés pendentes e depois vai para a cama. O
líquido que se acumulou nos membros pendentes durante o dia começa a ser
reabsorvido para dentro do sangue circulante. Quando isso ocorre, o ventrículo esquerdo
comprometido não consegue ejetar o volume de sangue aumentado. Como resultado, a
pressão na circulação pulmonar aumenta e provoca o deslocamento adicional do líquido
para dentro dos alvéolos.
A tosse associada à insuficiência ventricular esquerda pode ser seca e não-produtiva,
mas em geral, é produtiva. Grandes quantidades de escarro espumoso, que, por vezes, é
róseo (tinto de sangue), podem ser produzidas, indicando geralmente a congestão
pulmonar grave- edema pulmonar.
Os ruídos respiratórios adventícios podem ser ouvidos em vários lobos (porções) dos
pulmões. Em geral, os estertores são detectados no início da insuficiência ventricular
esquerda. A medida que a insuficiência se agrava e a congestão pulmonar aumenta, os
estertores podem ser auscultados por todos os campos pulmonares. Quando ocorre essa
diminuição de ejeção sanguínea, ocorre também diminuição de suprimento de oxigênio
a todos os órgãos, estimulando assim o sistema nervoso simpático. Como o cérebro é o
órgão mais sensível a uma diminuição na oxigenação e fluxo sanguíneo, o paciente
torna-se agitado e ansioso. A agitação e ansiedade resultam da capacidade diminuída
dos pulmões para efetuar a troca gasosa, da quantidade diminuída de sangue que é
ejetada do ventrículo para o corpo, da oxigenação tecidual comprometida, do estresse
associado à dificuldade respiratória e de saber que o coração não esta funcionando da
maneira apropriada. A medida que aumenta a ansiedade, o mesmo ocorre com a
dispnéia, aumentando , aumentando por sua vez, a ansiedade e criando um circulo
vicioso. A estimulação do sistema simpático também provoca a constrição dos vasos
periféricos, de modo que a pele parece pálida ou acinzentada mostrando-se fria e
pegajosa.
A diminuição no volume ventricular ejetado faz com que a freqüência cardíaca aumente
(taquicardia) e o paciente se queixe de palpitações. Os pulsos tornam-se fracos e
filiformes. Sem o debito cardíaco adequado, o corpo não pode responder facilmente à
demanda energética aumentada, de modo que o paciente exibe fadiga fácil e possui
tolerância diminuída ao exercício. A fadiga resulta da energia aumentada despendida
com a respiração e a insônia, decorrente da angústia respiratória e da tosse.
Insuficiência Cardíaca Direita
Quando o ventrículo direito falha, a congestão das vísceras e dos tecidos periféricos
predominam. Isso ocorre porque o lado direito do coração não consegue ejetar o sangue
e, dessa maneira, não consegue acomodar todo o sangue que normalmente retorna para
ele, a partir da circulação venosa.
As manifestações clínicas observadas incluem edema dos membros inferiores (edema
gravitacional), ganho de peso, hepatomegalia (aumento do fígado), distensão das veias
do pescoço, ascite (acumulo de liquido na cavidade peritoneal), anorexia e náuseas,
noctúria e fraqueza.
Em geral, o edema afeta os pés e os tornozelos, agravando-se quando o paciente fica em
pé ou com as pernas pendentes. O edema pode progredir gradualmente para cima,
através das pernas e coxas e eventualmente, para a genitália externa r parte inferior do
tronco. O edema sacral não é raro em pacientes que ficam em repouso no leito, porque a
área sacral é a área mais baixa. O edema com cacifo, o edema em que as indentações
(afundamento causado pela pressão dos dedos) na pele permanecem mesmo após leve
compressão dos dedos, ficando evidente somente depois de uma retenção mínima de 4,5
kg de líquido.
A hepatomegalia e a dor no quadrante superior direito do abdome resultam da
ingurgitação venosa do fígado. A pressão aumentada pode interferir com a incapacidade
de trabalho do fígado, denominado de disfunção hepática secundária. À medida que a
disfunção hepática progride,a pressão dentro da circulação porta pode aumentar o
suficiente para forçar o líquido para dentro da cavidade abdominal, uma condição
conhecida como ascite. Essa coleção de liquido abdominal, pode aumentar a pressão
sobre o estômago e intestinos, provocando desconforto gastrointestinal.
A anorexia(perda de apetite) e as náuseas ou dor abdominal resultam do ingurgitamento
venoso e da estase venosa dentro dos órgãos abdominais. A hepatomegalia também
pode aumentar a pressão sobre o diafragma, gerando angustia respiratória. A noctúria,
acontece porque a perfusão renal é promovida pelos períodos em que o paciente fica
reclinado. A diurese acontece e é mais comum à noite, porque o débito cardíaco é
melhorado pelo repouso. A fraqueza que acompanha a insuficiência direita deve-se ao
débito cardíaco reduzido, circulação comprometida e retirada inadequada de produtos
de degradação catabólica dos tecidos.
MANIFESTAÇÕES CLÍNICAS
O aspecto dominante na insuficiência cardíaca é a perfusão tecidual inadequada. O
débito cardíaco diminuído a partir da insuficiência cardíaca apresenta manifestações
amplas, porque uma quantidade insuficiente de sangue alcança os tecidos e órgãos
(baixa perfusão) para fornecer o oxigênio necessário. Alguns efeitos relacionados à
baixa perfusão comumente encontrados são a tonteira, confusão, fadiga, intolerância aos
esforços e ao calor, extremidades frias e débito urinário reduzido (oligúria). A pressão
de perfusão renal diminui, o que resulta na liberação de renina a partir do rim, o que, por
sua vez leva à secreção de aldosterona, retenção de sódio e líquido, e volume
intravascular ainda mais aumentado.
A congestão dos tecidos pode acontecer a partir das pressões venosas aumentadas,
devido ao débito cardíaco diminuído no coração insuficiente. A pressão venosa
pulmonar aumentada pode fazer com que o líquido passe dos capilares pulmonares para
os alvéolos, resultando em edema pulmonar, manifestado por tosse r dificuldade
respiratória. A pressão venosa sistêmica aumentada pode resultar em edema periférico
generalizado e ganho de peso.
HISTÓRICO e ACHADOS CLÍNICOS
O diagnóstico de insuficiência cardíaca é feito ao se avaliar as manifestações clínicas da
congestão cardíaca, pulmonar e sistêmica. Um ecocardigrama é comumente realizado
para determinar a fração de ejeção do paciente. Outros exames podem ser realizados
para auxiliar na determinação da origem da congestão.
TRATAMENTOS PARA TRATAR A ICC
Terapia farmacológica (diuréticos, vasodilatadores, estimulantes da contratilidade
cardíaca, anticoagulantes e outros).
Terapia nutricional (dieta hipossódica, prevenção de quantidades excessivas de
líquido, diminuição da ingesta de gordura, etc).Sempre procurar agradar ao paladar
do paciente.
Exercícios físicos (de acordo com as possibilidades).
TRATAMENTO de ENFERMAGEM
A enfermagem é responsável não somente por administrar o medicamento, mas também
por poder avaliar seus efeitos, benefícios e deletérios (nocivo à saúde),sobre o paciente.
É o equilíbrio desses efeitos que determina o tipo e a dosagem da terapia farmacológica.
As ações de enfermagem para avaliar a eficácia terapêutica incluem as seguintes:
Manter um registro de tudo que foi ingerido e eliminado para identificar um
equilíbrio negativo (maior débito que a ingesta).
Pesar o paciente diariamente no mesmo horário, geralmente na manhã após urinar.
Identificar edema gravitacional.
Aferir os sinais vitais precisamente, (FC, FR, PA, T°).
Verificar sinais de hipotensão a partir da desidratação.
Verificar sinais de desidratação (turgor da pele, hidratação das mucosas).
Verificar sinais de sobrecarga hídrica (ortopnéia, dispnéia noturna e a esforços)
OBJETIVOS BÁSICOS no TRATAMENTO de PACIENTES com ICC
Reduzir o trabalho do coração.
Aumentar a força e a eficiência da contração do miocárdio.
Eliminar o acúmulo de água excessivo de água corporal ao evitar a ingesta excessiva
de líquidos, controlando a dieta e monitorizando a terapia com diuréticos e
inibidores da enzima conversora de angiotensina (ECA), assim diminuem a retenção
de líquidos.
Verificar, comunicar e registrar quaisuqer que sejam as intercorrências.
PLANEJANDO METAS PARA MELHORAR A SITUAÇÃO DO PACIENTE
Promovendo a Tolerância à Atividade
A resposta do paciente às atividades deve ser monitorada, por isso deve ser encorajada.
O repouso no leito é necessário, porém se prolongado deve ser evitado devido aos
efeitos e riscos de descondicionamento como as úlceras de decúbito, flebotrombose e
embolia pulmonar.
Reduzindo a Fadiga
O esquema deve alternar atividades com períodos de repouso e evitar fazer mais de uma
atividade com consumo significante de energia no mesmo dia ou próximo.
Deve-se controlar as visitas e telefonemas.
Introduzir refeições pequenas e leves.
Controlar o volume hídrico
Controlar a ansiedade
Como esses pacientes apresentam dificuldade em manter a oxigenação adequada, é
provável que eles fiquem agitados, ansiosos e sintam falta de ar ameaçadora. O estresse
emocional eleva a falta de ar.
Diante do quadro, a enfermagem deve proporcionar conforto, segurança e apoio
psicológico. As visitas de pessoas queridas que causem emoção excessiva devem ser
evitadas, porém as que causem bem estar devem ser recebidas.
Promovendo o cuidado domiciliar e comunitário
Ensinar e estimular o auto-cuidado aos pacientes é uma meta muito importante.
O fornecimento da educação para o paciente e o envolvimento do paciente na
implementação do regime terapêutico promovem a compreensão e aderência. As
recidivas de insuficiência cardíaca, as hospitalizações desnecessárias e uma diminuição
na expectativa de vida acontecem quando o paciente não adere às recomendações
terapêuticas, como a falha em seguir o esquema medicamentoso de maneira apropriada,
o desvio das restrições dietéticas, a falha em procurar o acompanhamento médico
adequado, o envolvimento em excessiva atividade física e a falha em reconhecer os
sintomas recorrentes.
O paciente e os membros da família precisam ser apoiados e encorajados a fazer
perguntas, de modo que as informações possam ser esclarecidas e a compreensão
estimulada.
O profissional de saúde deve estar ciente dos fatores culturais e adaptar o plano de
ensino a eles. Os pacientes e seus familiares devem compreender que a progressão da
doença é influenciada pela aderência com o plano de tratamento. Eles precisam
compreender que os profissionais de saúde estão lá para auxiliá-los a atingir seus
objetivos de cuidados de saúde.
O plano de tratamento será baseado no que o paciente quer, não apenas no que o médico
ou outros membros da equipe de saúde acham que é necessário. Por fim, a enfermagem
precisa transmitir que a monitorização diárias dos sintomas e peso, a restrição de sódio,
a prevenção dos líquidos em excesso, a prevenção da infecção, prevenção dos agentes
nocivos (ex.: álcool e tabaco) e a participação no exercício regular auxiliam, sem
exceção, na prevenção da exacerbação da insuficiência cardíaca.