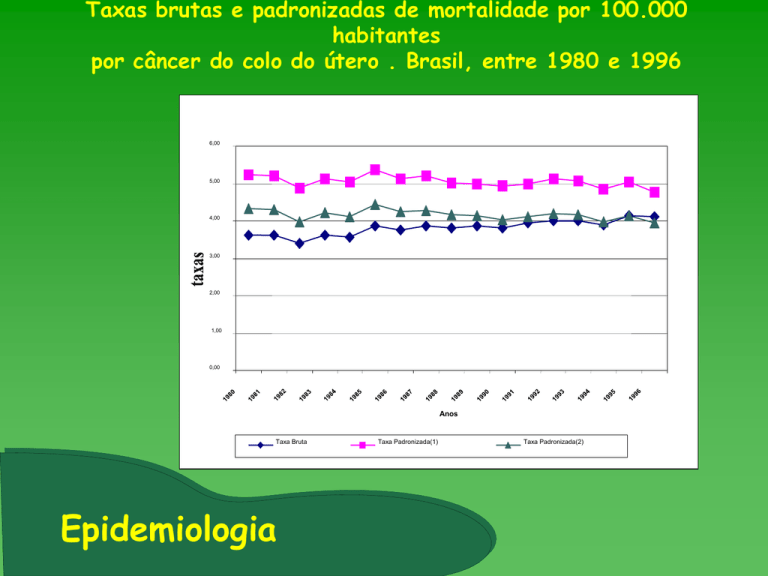
Taxas brutas e padronizadas de mortalidade por 100.000
habitantes
por câncer do colo do útero . Brasil, entre 1980 e 1996
6,00
5,00
4,00
3,00
2,00
1,00
0,00
Anos
Taxa Bruta
Epidemiologia
Taxa Padronizada(1)
Taxa Padronizada(2)
Fatores de Risco
Magnitude do
risco
Baixo status sócio econômico
++
Múltiplos parceiros sexuais
++
Início precoce de vida sexual ativa
Infecção por papiloma vírus
+++
Fumo
Multiparidade
Uso de contraceptivo oral por longo período
Baixa ingesta de vit. A e C
Fatores de Risco
+
++
++
+
++
Subtipos do HPV
De baixo risco
6
11
26
40
42
53-55
57
59
66
68
Vírus do Papiloma Humano (HPV)
De médio-alto risco
16
18
31
33
35
39
45
51
52
56
59
Displasia leve
NIC I
Displasia
moderada
NIC II
Disp. Ca.in
severa situ
NIC III
História natural
endocérvice
Adenocarcinoma 9%
Junção escamucolunar (JEC)
ectocérvice
Carcinoma escamoso - 90%
Controle do Câncer
50
Incidência do câncer do colo do útero
antes e em diferentes períodos após a
adoção de programa de rastreamento
na Finlândia
40
1962-70
1971-76
1977-89
1982-86
1988-93
30
20
10
0
20 25 30 35 40 45 50 55 60 65 70 75
Incidência do câncer do colo do útero
antes e em diferentes períodos,após a
adoção de programa de rastreamento
na Índia
Fonte : Gustafsson et al, 1996, Apud Naud, 1998.
100
90
80
70
1964-72
60
1973-75
50
1978-82
40
1983-87
30
1988-92
20
10
0
20 25 30 35 40 45 50 55 60 65 70 75
Três passos para
uma vida melhor
Atividade
física
regular
Alimentação
equilibrada
Peso na
medida certa
Prevenção Primária
Colposcopia
Citopatologia
do colo do útero
Anatomopatologia do
do colo do útero
Detecção Precoce
Recrutamento/
Busca ativa
( Comunidade)
Coleta
Controle de Qualidade
Laboratório
(Unidade de
Saúde Primária)
Citologia
Colposcopiac/s CAF
Laboratório
Unidade de Saúde
Secundária
Histopatologia
Tratamento cirúrgico
e/ou RXT (U.S.
Terciária
)
Laboratório
Sem alterações
alterações a serem acompanhadas na unidade primária
Precisa complementar o exame
citopatológico
e acompanhamento
Confirmado diagnóstico de câncer
invasivo
Fases da Abordagem
RECRUTAMENTO
RECRUTAMENTO
Educaçãocomunitária
Meios decomunicação
Orientar para a
periodicidade de
repetição em 3 anos
Coleta do
exame
Entrega
do resultado
negativo para
células malignas
Seguimento
Seguimento
amostra
insatisfatória
repetir
citologia
HPV
ASCUS
AGUS
NIC I
repetir
em 6 meses
Mobilização e seguimento das mulheres
NIC II
NIC III
CÂNCER
colposcopia
tratamento
(Método “Ver e Tratar”
cirurgia, radioterapia)
Coleta do exame citopatológico
esfregaço ectocervical
esfregaço endocervical
Coleta do exame citopatológico
Recomendações para o controle
interno da qualidade
Seleção de
Casos
Laboratórios
Roteiro de Critérios
considerações clínicas
critérios citopatológico
Laudo citopatológico
Lesões Percusoras do Câncer
Papanicolaou
OMS
1952 - 73
Richart
1968
Bethesda 1988
Câncer invasivo
Classe III
Displasia Displasia
leve
NIC I
LIE baixo
HPV
moderada
NIC II
Classe IV e V
Displasia
severa
Ca in
situ
NIC III
I
Carcinoma
II
escamoso
invasivo
LIE de alto grau
III
IV
NIC = Neoplasia intraepitelial
cervical
LIE = Lesãointraepitelialescamosa
História Natural - classificação
Laudo anatomopatológico
Terminologia colposcópica
Achados colposcópicos normais
Achados composcópicos anormais
alterações menores
Achados colposcópicos sugestivos de invasão
alterações maiores
Achados colposcópicos insatisfatórios
Achados colposcópicos vários
Colposcopia
Alterações maiores ou menore
Informações sobre tratamento
Tratamento clínico
Carcinoma Escamoso Invasivo
Tratamento cirúrgico
Braquiterapia
Radioterapia e Quimioterapia
Quimioterapia
Qualidade de vida após o tratamento