Secretaria Estadual da Saúde do Piauí
Contextualizando a temática
POLÍTICA
Ciência
dos fenômenos referentes ao Estado;
Arte de bem governar os povos;
Conjunto de objetivos que informa determinado
programa de ação governamental e condicionam a
sua execução;
Princípio doutrinário que caracteriza a estrutura
constitucional do Estado;
Posição ideológica a respeito dos fins do Estado.
Fonte: Dicionário Aurélio Eletrônico - Século XXI e XXI.Versão
3.0. Novembro.1999
Contextualizando a temática
As políticas sociais públicas são linhas
ou estratégias de ação coletiva, do estado
e da sociedade de intervenção na
realidade, para a concretização dos
direitos de cidadania. Como tais direitos
são abstratos, elas atuam como
mediadoras na concretização de tais
direitos (LIMA, 1996)
Situando o campo da Saúde:
A Seguridade Social compreende um conjunto
integrado de ações de iniciativa dos poderes
públicos e da sociedade, destinados a assegurar os
direitos relativos à saúde, à previdência e à
assistência social (ART.194- BRASIL, 1988).
Ao Estado compete, expressar-se na organização e
produção de bens e serviços coletivos, na
montagem de esquemas de transferências sociais,
na interferência pública sobre a estrutura de
oportunidades de acesso a bens e serviços
públicos privados e, finalmente, na regulação da
produção e distribuição de bens e serviços sociais
privados.
Por conseguinte:
SAÚDE – campo de emergência de Políticas
Públicas, cujo modelo (com a Reforma Sanitária)
está sustentado no Sistema Único de Saúde –SUS.
SUS – materialização da Política Pública de Saúde
do país.
POLÍTICA DE ESTADO
• DIREITO do cidadão
• DEVER do Estado
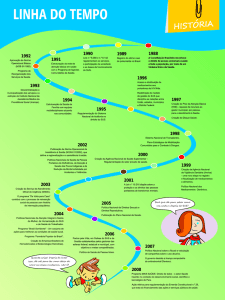
Nossa Trajetória:
Histórico e contexto político da
Reforma da Saúde no Brasil
• 1963 Conferência Nacional de Saúde propõe a
municipalização da saúde no país
• 1964 Ruptura institucional decorrente do golpe
militar;
Centralizam-se as políticas,restringem-se as
liberdades e institui-se um PLANO AUTORITÁRIO DE
DESENVOLVIMENTO ECONOMICO-SOCIAL
DÉCADA DE 1970
• Migração campo/cidade
• Inchaço dos grandes centros urbanos
• Ampliação de favelas e sub-habitações
• Utilização de mão de obra não qualificada
CONSEQUÊNCIA:
• Aumento de doenças infecciosas
e parasitárias
• Aumento do número de acidentes de trânsito e
trabalho
• Disseminação de endemias
AUMENTO DAS DEMANDAS ASSISTENCIAIS
Na década de 1970 amplia-se a assistência
médica individual, mas apenas para a
população inserida no mercado formal de
trabalho
• De 1971 a 1977 a internações aumentaram
322% e as consultas médicas 638%
• Exclusão na cobertura assistencial de
amplos segmentos ( dezenas de milhões) não
cobertos pela assistência médica
previdenciária
Consolida-se o MODELO MÉDICO ASSISTENCIAL
PRIVATISTA:
• Excesso de atividades no âmbito da medicina
curativa e dicotomia entre Saúde Pública (estatal) e a
Assistência Médica (delegada ao setor privado)
• O Estado como grande financiador da Assistência
Médica individual através da Previdência Social
• O Setor privado internacional como grandeprovedor
de insumos (medicamentos e equipamentos). O
Modelo faz surgir uma “Indústria da Doença”
estimulada pelos interesses de um amplo complexo
médicoindustrial financiado com recursos públicos
Esgotamento do Modelo Médico Assistencial
Privatista:
• Fraco impacto desse modelo na melhoria dos
indicadores e saúde
• Custos crescentes
• Pressão social pela exclusão na cobertura
assistencial dos não-inseridos no mercado formal
de trabalho
• Dificuldade de controle público das ações gerando
fraudes, superfaturamentos e distorções na oferta
Neste contexto surge na Sociedade Civil um
Movimento pela REFORMA DA SAÚDE no Brasil,
que se caracterizou no período por:
• Formulação teórico-conceitual da imagemobjetivo de um novo modelo nas Universidades e
movimentos intelectuais
• Adesão de movimentos sociais e
atores políticos
• Experiências de criação de sistemas de saúde em
alguns governos municipais
Crítica ao modelo médico assistencial privatista
Reforma Sanitária ser
concebida,
portanto,
como um projeto social ,
articulado
a
uma
estratégia global para a
sociedade, tendo em vista
a ampliação dos direitos
de cidadania às camadas
sociais
marginalizadas
no processo histórico de
acumulação do capital.
A perspectiva de "Saúde como um Direito do Cidadão
e Dever do Estado“ emerge como idéia central do
"Movimento Sanitário", que remontando a meados
da década de setenta, se consolidou de forma mais
elaborada na "Reforma Sanitária“.
A Reforma Sanitária brasileira
nasceu na luta contra a
ditadura, com o tema Saúde e
Democracia, estruturando-se
nas
universidades,
no
movimento
sindical,
no
movimento popular e em
experiências
regionais
de
organização de serviços.
Esse
movimento
social
consolidou-se
na
8ª
Conferência Nacional de
Saúde, em 1986, na qual
representantes de todos os
segmentos da sociedade civil
discutiram um novo modelo
de saúde para o Brasil.
DÉCADA DE 1980
• Conjuntura Política: intensa centralização do
poder, repressão política, arrocho salarial (falência
do “milagre econômico”);
• Apesar da repressão amplia-se crítica ao
Modelo;
• Fortalece-se o movimento municipalista da
saúde (surge o CONASEMS);
• Ampliam-se experiências bem sucedidas de
constituição de sistemas municipais de saúde
• É realizada a VIII Conferência Nacional de
Saúde em 1986 com milhares de
participantes defendendo a Reforma
• Em 1988 é aprovada a criação do
SISTEMA ÚNICO DA SAÚDE (SUS) na
Constituição Federal de 1988.
A 8ª Conferência Nacional
de Saúde estabeleceu os
marcos
político
e
conceitual
para
a
orientação do processo de
transformação do setor
saúde no Brasil, que foram
consubstanciados
no
reconhecimento de que o
DIREITO à saúde se
inscreve entre os direitos
fundamentais
do
ser
humano e que é DEVER do
Estado a sua garantia.
Conceitualmente, Saúde é entendida como um
bem do ser humano, contextualizado
historicamente numa dada sociedade e num dado
momento do seu desenvolvimento.
Nesta perspectiva, à
Saúde cabe o papel de
sensor crítico das
políticas econômicas e
outras políticas sociais
em desenvolvimento
onde torna-se
fundamental o
conceito da
INTERSETORIALIDADE.
MARCO LEGAL DO SUS
Consolida-se:
• Na Constituição Federal de 1988
• Nas Constituições Estaduais
• Nas Leis Orgânicas da Saúde (8080 e
8142) de 1990
• Nas Leis Orgânicas dos 5562
municípios
Relevância do SUS:
• 90 % da população brasileira é, de
algum modo, usuária do SUS;
• 28,6 % da população é usuária exclusiva
do SUS;
• 61,5 % usa o SUS e algum outro sistema
de atenção;
• 8,7 % da população não usa o SUS
Princípios do Sistema Único de
Saúde (SUS)
UNIVERSALIDADE
Todas as pessoas têm o mesmo direito ao
acesso às ações e serviços de saúde. É de
responsabilidade do Poder Público
oferecer condições para o exercício deste
direito.
DESCENTRALIZAÇÃO
Significa aproximar os responsáveis pelas
ações e serviços de saúde aos que delas se
utilizam, compartilhando poder. Assim, o
município passa a assumir uma série de
ações e serviços que antes eram feitas pelo
governo do estado ou pelo governo federal.
INTEGRALIDADE
O princípio da integralidade se baseia na
compreensão de que os usuários têm o
direito de serem atendidos em todas as
suas necessidades. Deve haver integração
entre as ações preventivas, curativas e de
reabilitação, todas sendo igualmente
importantes.
EQUIDADE
Não é a mesma coisa que igualdade. É o
respeito às diferentes condições de saúde e
necessidades da população. O sistema de
saúde deve estar sempre atento para as
desigualdades, utilizando a realidade de
cada comunidade para definir as prioridades
na destinação de recursos e na orientação de
programas a serem desenvolvidos.
PARTICIPAÇÃO DA COMUNIDADE
Toda a sociedade têm direito de participar no
planejamento, na avaliação e na fiscalização
dos serviços de saúde de forma organizada,
através de conselhos municipais, regionais e
locais de saúde.
DIREITO ÀS INFORMAÇÕES
Todas as pessoas devem ter acesso às
informações sobre sua situação de saúde,
assim como sobre a condição de saúde da
comunidade, a organização dos serviços e
formas de sua utilização.
Sistema de Saúde Brasileiro
DADOS GERAIS SOBRE ASSISTÊNCIA AMBULATORIAL
E HOSPITALAR NO SUS (competência 2002)
• 63.650 Unidades Ambulatoriais, que realizam
em média 153 milhões de procedimentos/ano
• 5794 Unidades Hospitalares, com um total de
• 441.045 leitos, responsáveis por mais de 900 mil
internações por mês, perfazendo um total de
• 11,7 milhões de internações/ano
• Assistência integral e totalmente gratuita para
portadores de HIV e doentes de AIDS, renais
crônicos e pacientes com câncer
• 1 bilhão de procedimentos de Atenção Básica
• 251 milhões de exames laboratoriais
• 8,1 milhões de exames de ultra-sonografia
• 132,5 milhões de atendimentos de alta
complexidade entre tomografias, exames
hemodinâmicos, ressonância magnética,
sessões de hemodiálise, de quimioterapia e
radioterapia Sistema de Saúde Brasileiro
Sistema de Saúde Brasileiro
DADOS GERAIS SOBRE ASSISTÊNCIA
HOSPITALAR NO SUS, (competência 2002):
•
•
•
•
•
2,6 milhões de partos
83 mil cirurgias cardíacas
60 mil cirurgias oncológicas
92,9 mil cirurgias de varizes
23,4 mil transplantes de órgãos
SUS constitui exemplo
único de Pacto
Federativo, no qual
ações são acordadas
em instâncias formais
com a participação das
três esferas de
governo, havendo uma
prática já disseminada
de participação
popular/controle
social, sendo modelo
para outras políticas
sociais: assistência
social, cultura,
segurança pública, etc.
Gestor
Nacional
Ministério da
Saúde
Estadual
Secretarias
Estaduais
Municipal
Secretarias
Municipais
Comissão
Intergestores
Intergestores
Colegiado
Participativo
Participativo
Comissão
Comissão
Tripartite
Conselho
Conselho
Nacional
Conselho
Conselho
Estadual
Comissão
Bipartite
Conselho
Conselho
Municipal
As funções gestores no SUS podem ser definidas
como “um conjunto articulado de saberes e
práticas de gestão necessários para a
implementação de políticas na área da saúde “
(Souza, 2002)
a)
b)
c)
d)
Macro-Funções Gestoras na Saúde:
Formulação de políticas/planejamento
Financiamento
Coordenação, regulação, controle e avaliação (do
sistema/redes e dos prestadores públicos ou
privados;
Prestação direta de serviços de saúde.
PAPÉIS DAS ESFERAS DE GESTÃO:
A proposição de papéis, atribuições e
responsabilidades, norteia-se pelo modelo
brasileiro do federalismo e pela definição
constitucional e legal do COMANDO ÚNICO
em cada esfera de governo.
1.
Esfera Federal : Formulação de Políticas,
Coordenação Normatização, Regulação,
Acompanhamento, Avaliação,
Assessoramento e Apoio Técnico e
Financiamento no âmbito NACIONAL, bem
como execução, em caráter excepcional e
complementar;
2. Esfera Estadual: Formulação de Políticas,
Coordenação Normatização, Regulação,
Acompanhamento, Avaliação,
Assessoramento e Apoio Técnico e
Financiamento no âmbito ESTADUAL,
bem como, execução, em caráter
excepcional e complementar;
3. Esfera Municipal: Coordenação,
Execução, Acompanhamento, Avaliação
e Financiamento no âmbito MUNICIPAL.
FUNÇÕES ESSSENCIAIS DA GESTÃO DO SUS QUE
MATERIALIZAM A RESPONSABILIDADE SOCIAL
DO ESTADO
• Monitoramento, análise e
situação de saúde do Estado;
avaliação
da
• Vigilância, investigação, controle de risco e
danos à saúde;
• Promoção da Saúde;
• Participação Social em Saúde
Contexto Atual do SUS:
Reflexão crítica acerca do Papel e da
Responsabilidade Social do Estado na
concretização da Política Pública de Saúde.
Redefinição das Funções Essenciais da
Gestão do SUS.
FUNÇÕES ESSSENCIAIS DA GESTÃO DO SUS QUE
MATERIALIZAM A RESPONSABILIDADE SOCIAL
DO ESTADO
• Desenvolvimento de políticas e capacidade
institucional de planejamento e gestão pública
da saúde;
• capacidade de regulamentação, fiscalização,
controle e auditoria em saúde;
• Promoção e garantia do acesso universal e
equitativo aos serviços de saúde;
FUNÇÕES ESSSENCIAIS DA GESTÃO DO SUS QUE
MATERIALIZAM A RESPONSABILIDADE SOCIAL
DO ESTADO
• Administração, desenvolvimento e formação
de Recursos Humanos em Saúde;
• Promoção e garantia da qualidade dos
serviços de saúde;
• Pesquisa e incorporação tecnológica em
saúde;
• Coordenação do processo de regionalização e
descentralização da saúde.
A nova forma de gestão pública tem sido
caracterizada pelo termo flexibilidade,
envolvendo a idéia de que é necessário
reforçar as possibilidades de tomada de
decisão de forma descentralizada,
proporcionando a todos os atores uma
maior autonomia de ação, a fim de ampliar
os espaços de criatividade e ousadia na
busca de soluções.
A descentralização gera necessidade
de pactuação, envolvendo uma
dimensão política e questões
bastante complexas requerendo,
dessa forma, estratégias que variem
segundo o cenário político e
institucional.
Construção de um novo Pacto de Gestão do
SUS:
Fortalecimento das instâncias de pactuação (CIB – CIT)
Efetivação do Comando Único na Gestão do SUS
Construção
de
Sistemas
Regionalizados
e
Hierarquizados
Definição
adequada dos papéis dos Estados e
Municípios no SUS
Construção
de
instrumentos
integrados
de
planejamento, acompanhamento e avaliação.
PACTO PELA SAÚDE
www.saude.pi.gov.br
• Pactuação firmada pelos 3 gestores do SUS,
em reunião da CIT, de 26/01/2006.
• Aprovado no CNS, em 09/02/2006.
• Publicado em Portaria GM/MS Nº 399, de
22/02/2006.
PORQUÊ O
PACTO PELA SAÚDE?
www.saude.pi.gov.br
• Tentativa de superar a fragmentação das
políticas e programas de saúde.
Qualificação da gestão.
• Reconhecimento
federados.
da
autonomia
dos
entes
PACTO PELA SAÚDE
DESAFIOS
www.saude.pi.gov.br
Desafios
Promover
inovações
nos
processos e instrumentos de
gestão.
Alcançar maior efetividade,
eficiência e qualidade da
resposta do sistema às
necessidades da população.
articular um novo Pacto Federativo
Pacto pela Saúde
PACTO PELA SAÚDE
PRINCÍPIOS
www.saude.pi.gov.br
• Respeito às diferenças loco-regionais
A diversidade como constitutiva do processo de pactuação e não
exceção para modelos pré-definidos.
Reforço da organização das regiões de saúde.
• Qualificação do acesso da população à atenção integral à
saúde.
Organização de uma rede regionalizada de ações e serviços de saúde
Redefinição dos instrumentos de regulação, programação e
avaliação
PACTO PELA SAÚDE
PRINCÍPIOS
www.saude.pi.gov.br
• Instituição de mecanismos
planejamento regional.
de
co-gestão
e
Com base nas necessidades de saúde da
população.
Fortalecimento dos espaços e mecanismos de
controle social.
• Valorização da macrofunção
técnica entre os gestores.
de
cooperação
PACTO PELA SAÚDE
PRINCÍPIOS
www.saude.pi.gov.br
• Proposição de um financiamento tripartite
Com estimulação de critérios de eqüidade
nas transferências fundo a fundo.
Garantia de financiamento de acordo com
as necessidades do sistema
PACTO PELA SAÚDE
MUDANÇAS MARCANTES
www.saude.pi.gov.br
• Integração das várias formas de repasse dos
recursos federais de custeio.
Portaria 204/GM, de 29 de janeiro de 2007.
• Unificação dos vários pactos existentes hoje.
Portaria 91/GM, de 10 de janeiro de 2007.
PACTO PELA SAÚDE
MUDANÇAS MARCANTES
www.saude.pi.gov.br
• Substituição do atual processo de habilitação pela
adesão ao Pacto pela Saúde, através da assinatura
do Termo de Compromisso de Gestão – Todos os
gestores são plenos na responsabilidade pela saúde de sua
população.
Portaria 699/GM, de 30 de março de 2006
Portaria 372/GM, de 16 de fevereiro de 2007
• Regionalização solidária e cooperativa, como eixo
estruturante do processo de descentralização
Pacto pela Saúde
Dimensões
•Pacto pela Vida – conjunto de compromissos
sanitários considerados prioritários, pactuados de
forma tripartite – 11 prioridades.
•Gestão – valoriza a relação solidária entre gestores,
definindo diretrizes e responsabilidades expressas em
Termos de Compromisso de Gestão.
•Defesa do SUS – expressa os compromissos entre
gestores com a consolidação do processo de Reforma
Sanitária e articula ações que visam qualificar e
assegurar o SUS como política pública.
PACTO PELA VIDA
UMA AGENDA COMUM
www.saude.pi.gov.br
• Definir e pactuar as metas locais
• Definir estratégias para alcançar estas metas
• Instituir um processo de monitoramento
Pacto pela Vida
Prioridades para 2008 e 2009
1.
2.
3.
4.
Saúde do Idoso
Controle do câncer do colo do útero e da mama
Redução da mortalidade infantil e materna
Fortalecimento da capacidade de reposta às doenças emergentes e
endemias, com ênfase: dengue, hanseníase, tuberculose, malária e
influenza
5. Promoção da Saúde
6. Fortalecimento da Atenção Básica
7. Saúde do Trabalhador (prioridade estabelecida pelo CNS em
2007)
8. Saúde Mental (prioridade estabelecida pelo CNS em 2007)
9. Fortalecimento da capacidade de resposta do sistema de saúde às
pessoas com deficiência (prioridade estabelecida pelo CNS em
2007)
10.Atenção integral às pessoas em situação ou risco de violência
11.Saúde do Homem
PACTO EM DEFESA DO SUS
www.saude.pi.gov.br
• Discutir nos conselhos municipais e estadual as
estratégias para implantação das ações respectivas no
estado
Qualificar e assegurar o SUS como política pública
• Garantia de financiamento
necessidades do sistema
de
acordo
com
as
Regulamentação da EC nº 29, pelo Congresso
Nacional
Aprovação do orçamento do SUS, composto pelos
orçamentos das três esferas de gestão
PACTO EM DEFESA DO SUS
www.saude.pi.gov.br
• Priorizar espaços com a sociedade civil para
realizar as ações previstas
Repolitização da Saúde como um movimento que
retoma a Reforma Sanitária Brasileira
Promoção da Cidadania
mobilização social
como
estratégia
de
Divulgação da Carta de Direitos dos Usuários do SUS
Contribui para o fortalecimento da
gestão compartilhada e solidária
no SUS ao estabelecer as
responsabilidades de cada ente
federativo de forma a diminuir as
competências concorrentes e
tornar mais evidente quem deve
fazer o quê.
1. Definir de forma inequívoca a
responsabilidade sanitária de cada
instância gestora do SUS: federal,
estadual e municipal, superando o
atual processo de habilitação;
2. Estabelecer as diretrizes para a
gestão do SUS, com ênfase na
Descentralização; Regionalização;
Financiamento; Programação
pactuada e integrada; Regulação;
Participação Social; Planejamento;
Gestão do Trabalho e Educação na
Saúde.
Outras responsabilidades serão atribuídas de
acordo com o pactuado e/ou com a complexidade
da rede de serviços localizada no território
municipal.
Referem-se a:
Responsabilidades GERAIS DA GESTÃO DO SUS;
Responsabilidades na REGIONALIZAÇÃO;
Responsabilidades no PLANEJAMENTO E
PROGRAMAÇÃO;
Responsabilidades na REGULAÇÃO, CONTROLE,
AVALIAÇÃO E AUDITORIA;
Responsabilidades na GESTÃO DO TRABALHO;
Responsabilidades na EDUCAÇÃO NA SAÚDE;
Responsabilidades na PARTICIPAÇÃO E CONTROLE
SOCIAL.
PACTO DE GESTÃO
www.saude.pi.gov.br
• Definição das responsabilidades sanitárias por
eixos.
Constituindo espaços de co-gestão.
Resgate do apoio entre os entes federados, num
processo compartilhado (solidariedade).
• Maior transparência para o controle social.
REGIONALIZAÇÃO SOLIDÁRIA E
COOPERATIVA
www.saude.pi.gov.br
• Respeito às realidades locais
Redefine critérios para os desenhos das
regiões
• Colocado o norte da necessidade de saúde da
população para o processo de planejamento e
organização da rede de serviços
… A nossa participação na
emancipação humana pode ir do
simples sorriso, da palavra de
amizade que ilumina o rosto do outro,
até o esforço organizado para
desenraizar o apetite do poder nos
povos e nas instituições….
( Rose Marie Muraro )
www.saude.pi.gov.br
Obrigada!
Secretaria Estadual da Saúde do Piauí
Diretoria de Planejamento
86- 3216-3588
86-88512031
[email protected]