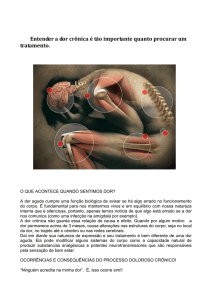
DOR ONCOLÓGICA
UM GRANDE DESAFIO
Dr. Glauco Bianco Pimentel
FAMEMA
CONCEITO DE DOR
” Uma
experiência física e
emocional desagradável que é
associada a lesões reais ou
potenciais ou descritas em termos
de tais lesões. A dor é sempre
subjetiva! “
( IASP, 1986 )
“Dor é o que quem a sente diz que é,
existindo toda vez que o disser”
Margo McCaffery 1989
A dor é subjetiva, mas não é abstrata.
Ela é sentida por alguém e este alguém
precisa ser compreendido e respeitado
na sua realidade e totalidade, para que
esta dor possa ser verdadeiramente
tratada. (Carvalho, 1999)
Aspectos Gerais
1/3 da população desenvolverá câncer
RS: segunda causa de morte
50% dos pacientes desenvolvem dor na
história da doença
75% dos pacientes com doença avançada
DOR é a principal queixa
Causas da dor
• Diretamente causadas pela neoplasia
• Relacionadas ao tratamento
• Não relacionadas ao câncer
78%
19%
3%
Twycons, RG. Pain Relief, 1993
Causas da dor
Diretamente causadas pela neoplasia
Causas da dor
Diretamente causadas pelo tratamento
Flebite
Mucosite
Radiodermite
TOXICIDADES
Mucosite
Alopecia
Fibrose Pulmonar
Nausea/vômitos
Cardiotoxicidade
Diarréia
Cistite
Esterelidade
Mialgia
Reação local
Insuficiência renal
Mielosupressão
Neuropatia
Flebite
DOR TOTAL
Física
+
Psicológica
+
Social
+
Espiritual
Repercussões da dor no câncer sobre a
qualidade de vida
Físicas
Redução da capacidade funcional
Redução da resistência
Redução do apetite
Má qualidade de sono
Psicológicas
Redução do lazer e do prazer de viver
Aumento da ansiedade e medo
Depressão, angústia
Preocupação excessiva
Perda do auto–controle
Sociais
Redução dos relacionamentos
Redução da função sexual
Prejuízo da aparência, desfiguração, isolamento
Sobrecarga para o familiar/ cuidador
Espirituais
Sofrimento
Reavaliação das crenças religiosas
CLASSIFICAÇÃO DA DOR
AGUDA
CRÔNICA
RECORRENTE
Dor Aguda
- Mecanismo adaptativo de sobrevivência
- Alerta para lesão tecidual
- Causa- estímulos nocivos em estruturas somáticas ou viscerais
- Ansiedade
Dor Crônica
- Dor que se torna um processo patológico
- Nunca tem uma função biológica protetora
- Causas:
patologias crônicas
disfunção do sistema nervoso
fenômenos psicopatológicos
-Gera “stress” físico, emocional e ônus social e ecônomico
-Depressão
DOR AGUDA
Aquela que se manifesta transitoriamente
durante um período relativamente curto,
de minutos a algumas semanas,
associada a lesões em tecidos ou órgãos,
ocasionadas por inflamação, infecção,
traumatismo
ou
outras
causas.
Normalmente desaparece quando a causa
é corretamente diagnosticada e quando o
tratamento recomendado pelo especialista
é seguido corretamente pelo paciente.
DOR CRÔNICA
Tem duração prolongada, que pode se
estender de vários meses a vários anos e
que está quase sempre associada a um
processo de doença crônica. A dor crônica
pode também pode ser conseqüência de
uma lesão já previamente tratada.
DOR RECORRENTE
Apresenta períodos de curta duração que,
no entanto, se repetem com freqüência,
podendo ocorrer durante toda a vida do
indivíduo, mesmo sem estar associada a
um processo específico.
CLASSIFICAÇÃO
FISIOPATOLÓGICA
NOCICEPTIVA
NEUROPÁTICA
MISTA
MIOFACIAL
Tipos de dor
Nociceptiva: trauma, contratura muscular
Visceral: pancreatite aguda, colica
nefrética, CCC
Neuropática: neuralgia trigeminal,
neuropatia pós-herpética, neuropatia
periférica (ex:DM)
Mista: dor oncológica
Neurofisiologia da dor
Tradução (nociceptores)
Transmissão (fibras aferentes primárias,
corno dorsal da medula, tratos
ascendentes)
Interpretação (processamento cortical,
processamento límbico)
Modulação (controle descendente e
mediadores neuro-humorais )
TRATAMENTO DA DOR
Valorizar as queixas do doente
Fazer diagnostico da causa da DOR
Fazer diagnostico do tipo de DOR
Tratar a causa da DOR
Principios Básicos do Tratamento
1. Usar a via oral sempre que possível
2. Administrar regularmente cada fármaco de acordo com
a meia-vida (dose em horários fixos).
3. Administrar dose de reforço se necessário
4. Reavaliar diariamente o esquema analgésico.
4. Respeitar a escada analgésica da OMS
5. Orientação e prevenção dos efeitos adversos aos
pacientes e aos cuidadores.
6.Prescrever fármacos coadjuvantes que potencializem os
opióides ou controlem seus efeitos colaterais.
MODALIDADES DE TRATAMENTO
Medicamentoso
Terapia física
Cinésioterapia
Bloqueios anestésicos
Neurocirurgia
ESCADA ANALGÉSICA DA OMS
4
3
2
1
AINE
ADJUVANTE
MÉTODOS
INVASIVOS
AINE
ADJUVANTE
OPIÓIDE FORTE
AINE
ADJUVANTE
OPIÓIDE FRACO
PRINCIPAIS OPIOIDES
MEDICAÇÃO
CODEINA
POTENCIA
1/10
TRAMADOL 1/10
DOSE
INICIO
DURAÇÃO
TETO
VO
15-60 mg
6-8x
15-30
min
3-6 hs
240mg
VO, IM, EV
50-100mg
4-6x
15-30
min
4-6 hs
400mg
MEDICAÇÃO
MORFINA
METADONA
OXICODONA
POTENCIA
DOSE
INICIO
DURAÇÃO
TETO
1
VO
10-60MG
6-8X
15-60
MIN
2-7 HS
NÃO
HÁ
4-7
VO
5-20 MG
2-4X
30-60
MIN
22-48
HS
NÃO
HÁ
1
VO
5-20MG
2X
10-15
MIN
12 HS
700 MG
Adjuvantes
Antidepressivos
Neurolépticos
Anticonvulsivantes
Anestésicos Locais
Bisfosfonados
Corticosteróides
Métodos Invasivos
Analgesia Multimodal
Opióide
AINEs
Potencialização
Bloqueio de
nervos
Reduz as doses de cada analgésico
Provada antinocicepção devido ao efeito sinérgico/somatório
Reduz a intensidade dos efeitos colaterais de cada fármaco
Kehlet H, Dahl JB. Anesth Analg. 1993;77:1048–1056.
ATIVIDADE
Diferentes mecanismos de ação
Diferentes mecanismos de resistência
SEGURANÇA
Toxicidade aceitável
Causas da manutenção da dor
1. Paciente minimiza a intensidade real
2. Paciente tem medo da “tolerância”
3. O cuidador não administra analgesia nos horários previstos
porque o paciente “estava sem dor na hora”
4. O médico não informa a família e o paciente sobre o uso
adequado dos remédios
5. Médico prescreve fármacos inadequados, com intervalo sem
prever a meia-vida do analgésico, “se necessário”
6. Todos crêem que a morfina deva ser reservada para pacientes
com doença terminal
Twycons, RG & Lacks. Pain Relief, 1982
Divinum est sedare dolorem
– É divino aliviar a dor
Galeno (129–199 DC)
Obrigado pela atenção
[email protected]