1
Tese
QUALIDADE DE VIDA RELACIONADA À SAÚDE E PERDA DE
PESO APÓS BYPASS GÁSTRICO EM Y DE ROUX: PERDER PARA
GANHAR?
Mirna Brilmann
2
INSTITUTO DE CARDIOLOGIA DO RIO GRANDE DO SUL
FUNDAÇÃO UNIVERSITÁRIA DE CARDIOLOGIA
Programa de Pós-Graduação em Medicina
Área de Concentração: Cardiologia e Ciências da Saúde
QUALIDADE DE VIDA RELACIONADA À SAÚDE E PERDA DE
PESO APÓS BYPASS GÁSTRICO EM Y DE ROUX: PERDER PARA
GANHAR?
Autor: Mirna Brilmann
Orientador: Prof. Dr. Iseu Gus
Tese
submetida
como
requisito
para
obtenção do grau de Doutora ao Programa
de Pós-Graduação em Ciências da Saúde,
Área de Concentração: Cardiologia ou
Ciências Cardiovasculares, da Fundação
Universitária/ Instituto de Cardiologia do
Rio Grande do Sul.
Porto Alegre
2012
3
B857q
Brilmann, Mirna.
Qualidade de vida relacionada à saúde e perda de peso após bypass
gástrico em y de roux: perder para ganhar? / Mirna Brilmann;
orientação [por] Iseu Gus – Porto Alegre, 2012.
109f ; tab.
Tese (Doutorado) - Instituto de Cardiologia do Rio Grande do Sul /
Fundação Universitária de Cardiologia - Programa de Pós-Graduação
em Ciências da Saúde, 2012.
1.Cirurgia bariátrica.2.Qualidade de vida.3.Bypass gástrico.
4.Estudos longitudinais.I.Iseu Gus.II.Título.
CDU 616.33-089
Bibliotecária Responsável: Marlene Tavares Sodré da Silva
CRB 10/1850
4
DEDICATÓRIA
Em mais esta jornada, contei com minha família: meu marido, que com seu
amor inquestionável, me deu a tranquilidade para seguir neste caminho e com sua
forte personalidade, me proporcionou a segurança que eu precisava para alcançar
meus objetivos, que também eram dele; meus filhos, noras e principalmente meus
netos que me auferiram a alegria de viver e estudar. Mas, acima de tudo, dedico a
meus pais, que ainda jovens, vieram para o Brasil, fugindo da pobreza e da
perseguição racial da Segunda Guerra Mundial. Buscavam, e aqui encontraram um
lugar seguro para construir um futuro e constituir uma família com dignidade e
educação. Para pais judeus, a conquista de um diploma de doutor pelos filhos
representa uma de suas maiores realizações pessoais e este valor já faz parte da nossa
cultura e buscá-lo faz parte do nosso imaginário.
5
AGRADECIMENTOS
Ao Instituto de Cardiologia-Fundação Universitária de Cardiologia, que me
abriu suas portas para realizar meu doutorado.
Ao meu orientador Prof. Dr. Iseu Gus que com sua sabedoria, experiência,
paciência e cordialidade, me auxiliou a trilhar este caminho.
Aos professores que, com seu conhecimento e competência, transmitiram parte
do seu saber para que eu pudesse continuar nessa busca sem fim.
Aos muitos colegas, amigos e companheiros de jornada, pela ajuda nos
momentos de alegrias e frustrações.
Aos eficientes e gentis funcionários do Instituto de Cardiologia-Fundação
Universitária de Cardiologia, que se tornaram amigos indispensáveis, sempre
disponíveis a me dar suporte.
6
Descobrir consiste em ver aquilo que todo mundo viu e pensar
no que ninguém pensou.
Albert Szent-Gÿorgy Von Nagyrapott, Nobel de medicina, 1937.
7
SUMÁRIO
1 BASE TEÓRICA......................................................................................................1
1.1 INTRODUÇÃO....................................................................................................1
1.2 OBESIDADE........................................................................................................3
1.2.1
Aspectos Gerais..........................................................................................3
1.2.2
Transição Epidemiológica.........................................................................3
1.2.3
Comorbidezes.............................................................................................4
1.2.4
Tratamentos...............................................................................................5
1.3 CIRURGIA BARIÁTRICA.................................................................................8
1.3.1
Indicações...................................................................................................8
1.3.2
Cirurgia de Bypass Gátrico em Y de Roux...........................................10
1.4 ÍNDICES ANTROPOMÉTRICOS....................................................................12
1.5 QUALIDADE DE VIDA RELACIONADA À SAÚDE...................................16
1.5.1
Aspectos Gerais........................................................................................16
1.5.2
Sofrimento Psicológico............................................................................18
1.5.3
Questionários de Qualidade de Vida Relacionada à Saúde.................20
1.5.4
Qualidade de Vida Relacionada à Saúde e Obesidade.........................22
1.6 HIPÓTESES.......................................................................................................25
1.6.1
Hipótese Nula...........................................................................................25
1.6.2
Hipótese Conceitual.................................................................................25
1.7 JUSTIFICATIVA...............................................................................................26
1.8 . OBJETIVOS.....................................................................................................28
1.9 REFERÊNCIAS.................................................................................................29
8
2 ARTIGO EM PORTUGUÊS.............................................................................34
2.1 RESUMO...........................................................................................................35
2.2 INTRODUÇÃO.................................................................................................36
2.3 MÉTODOS........................................................................................................38
2.3.1
Delineamento e População Amostral.................................................... 38
2.3.2
Tamanho Amostral..................................................................................38
2.3.3
Critérios de Eligibilidade........................................................................39
2.3.4 Termo de Consentimento Livre e Esclarecido (TCLE)............................40
2.3.5 Grupo Amostral...........................................................................................40
2.3.6 Variáveis em Estudo.....................................................................................41
2.3.7 Análise Estatística.........................................................................................43
2.4 RESULTADOS..................................................................................................43
2.5 DISCUSSÃO.....................................................................................................45
2.6 REFERÊNCIAS.................................................................................................49
2.7 TABELAS.........................................................................................................51
3 ARTIGO EM INGLÊS......................................................................................56
4 APÊNDICES.......................................................................................................76
4.1 TERMO DE CONSENTIMENTO LIVRE E ESCLARECIDO.......................77
4.2 INSTRUÇÕES DO PROTOCOLO DE AVALIAÇÃO...................................79
4.3 INSTRUÇÕES DOS QUESTIONÁRIOS ENVIADOS POR EMAIL............81
4.4 INSTRUÇÕES DO PROTOCOLO ENVIADO POR CORREIO....................83
4.5 ENTREVISTA SEMIESTRUTURADA PRÉ-CIRURGIA.............................85
4.6 ENTREVISTA SEMIESTRUTURADA 6 MESES APÓS A CIRURGIA......88
4.7 QUESTIONÁRIO SF-12..................................................................................90
4.8 QUESTIONÁRIO IWQOL-Lite.......................................................................94
9
4.9 AGRADECIMENTO ENVIADO AOS PARTICIPANTES...................... ..97
4.10 LISTA DE SIGLAS...................................................................................100
1
1 BASE TEÓRICA
1.1 INTRODUÇÃO
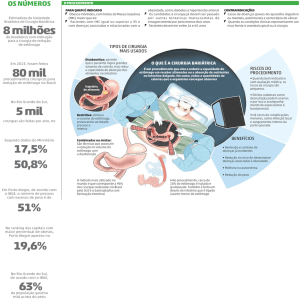
A prevalência da obesidade vem aumentando de forma alarmante nos últimos
30 anos, sendo essa condição considerada um problema de saúde pública. Estima-se
que a população adulta mundial portadora de obesidade, com Indice de Massa
Corporal (IMC ≥30 kg/m²), já tenha alcançado a cifra de 400 milhões de indivíduos e
aqueles com sobrepeso, (IMC entre 25 e 30 kg/m²) esteja em 1,6 bilhão de indivíduos1.
No Brasil, entre 1975 e 2003, ocorreu um aumento de 255% na prevalência de
pacientes com obesidade mórbida2. Essas estimativas são preocupantes quando se
considera a carga de doenças associadas à obesidade - como hipertensão arterial,
diabetes melito, dislipidemias, apnéia do sono, doenças cardiovasculares, artropatias,
colecistopatias, neoplasias - além do fato de haver maior risco de morte por outras
causas em obesos do que em não obesos1-3.
Reconhecidamente a obesidade mórbida é uma condição refratária aos
tratamentos clínicos, os quais sao constituídos pela combinação de dietas
hipocalóricas, atividade física, fármacos inibidores do apetite e fármacos disabsortivos,
com uma taxa de recidiva ao redor de 98%4,5. Nesse cenário, o tratamento cirúrgico da
obesidade mórbida, denominada cirurgia bariátrica, destaca-se como única
modalidade terapêutica efetiva em longo prazo4. Dentre os procedimentos de cirurgia
bariátrica disponíveis, o mais utilizado atualmente, apresentando melhores resultados
na Qualidade de Vida Relacionada à Saúde (QVRS), é o By Pass Gástrico em Y de
Roux (BPGYR), sendo considerado padrão-ouro entre as cirurgias da obesidade6.
Paralelamente ao aumento da prevalência de obesidade mórbida na população
brasileira, observou-se um expressivo incremento no número de cirurgias bariátricas
2
pagas pelo Sistema Único de Saúde (SUS), com um acréscimo de quase 800% entre
os anos 2001 e 2010. Tal aumento, possivelmente corresponde à grande demanda por
cirurgias para obesidade no Brasil, que é atualmente o segundo país no mundo em
número de intervenções desse tipo, com aproximadamente 64,4 mil cirurgias ano.
Esta cifra é somente superada pelos Estados Unidos, que realizam cerca de 300 mil
cirurgias anualmente2,7. Grande parte das pesquisas em cirurgia bariátrica é composta
por estudos de seguimento que privilegiam avaliar a eficácia da técnica em longo
prazo. Dispomos de diversos estudos de acompanhamento do pós-cirurgico, incluindo
os seis primeiros meses, avaliando a perda de peso. Todavia, poucos consideram as
alterações ocorridas na QVRS nesse período. Nos primeiros seis meses após a
realização da cirurgia bariátrica estão concentradas as maiores complicações
cirúrgicas. É nesse periodo também quando ocorrem as maiores perdas de peso,
acompanhadas de significativas modificações clínicas, com melhora ou remissão total
das comorbidezes associadas à obesidade5,8.
3
1.2 OBESIDADE
1.2.1 Aspectos Gerais
Em todo o mundo, existe mais de um bilhão de adultos com excesso de peso e
pelo menos 300 milhões clinicamente obesos. Excesso de peso e obesidade são os
fatores de risco que mais contribuem para a carga global de doenças crônicas
incapacitantes9. A obesidade tornou-se uma epidemia mundial, com mais de 2,5
milhões de óbitos anuais, sendo que nos Estados Unidos ocorrem anualmente cerca de
300.000 a 400.000 mortes. O International Obesity Taskforce estima que atualmente
pelo menos 1,1 bilhão de adultos está com sobrepeso, sendo que 312 milhões destes
são obesos. Com a diminuição do ponto de corte do IMC para 23 kg/m2 nos países
asiáticos, o número de indivíduos no mundo considerados obesos e expostos ao risco
de doenças crônicas não transmissiveis (DCNT) passa a ser de 1,7 bilhão de pessoas10.
1.2.2.Transição Epidemiológica
A
população
latino-americana
vivencia
um
processo
de
transição
epidemiológica, no qual o padrão de desnutrição e doenças transmissíveis vem sendo
substituído por um padrão de sobrepeso-obesidade e doenças crônicas11. No caso
particular do Brasil, a partir de 1974 o processo de ascensão e melhoria das condições
de vida das classes mais pobres implicou maior acesso aos chamados alimentos
obesogênicos, criando a denominação obesidade da pobreza. Parte da populacão é,
portanto, paradoxalmente favorecida12-13. Esses dados são corroborados pela pesquisa
nacional de orçamento familiar, realizada pelo Instituto Brasileiro de Geografía e
4
Estatística (IBGE) em 2010, que revelou aumento de sobrepeso e obesidade em todas
as classes sociais, em ambos os sexos, sendo que os brasileiros de menor renda
apresentaram maior prevalência de obesidade que os de maior renda, especialmente
entre as mulheres14.
Fatores demográficos como sexo, idade e etnia, assim como fatores
socioculturais, biológicos, comportamentais e ambientais, como tabagismo, etilismo e
sedentarismo, por exemplo, são considerados importantes fatores de risco para o
sobrepeso15. Entre os fatores que influenciaram a grande incidência da obesidade nos
últimos 30 anos, podemos mencionar, o forte impacto das mudanças ambientais e
culturais, que estimularam um estilo de vida sedentária, acompanhada de uma
alimentação altamente calórica, provocando alterações na estrutura do tecido
adiposo5,16. O desenvolvimento da obesidade resulta também de períodos crônicos de
desbalanço da ingestão alimentar que se estabelece e se mantêm através de uma
continuada elevação e acúmulo energético, suficientes para a aquisição e manutenção
de um estado de obesidade5. Portanto, as causas da obesidade são complexas e
multifatoriais, ocorrendo pela interação de diversos fatores, como características
genéticas, biológicas, neuroendócrinas, sociais, comportamentais e ambientais.
1.2.3 Comorbidezes
A obesidade incrementa o risco de morbimortalidade que, por sua vez, se
eleva significativamente com o aumento de peso e tempo de obesidade. Segundo o
National Institute for Health and Clinical Excellence, adultos jovens com IMC
≥30kg/m², têm 50% maior risco de mortalidade que aqueles com IMC entre 18,5 e 25
kg/m². Recente estudo de metanálise, que incluiu 960 países e cerca de 1 milhão de
5
partipantes observou que houve um aumento médio do IMC, de 0,4 a 0,5 kg/m² por
década, tanto em homens como mulheres1.
Dados da Organização Mundial da Saúde (OMS) referem que as Doenças
Crônicas Não Transmissíveis (DCNTs)) estão entre os maiores problemas de saúde
pública mundial, respondendo por um total de 35 milhões de mortes em 200517. No
Brasil, as DCNTs seguem padrão semelhante, uma vez que, em 2007, cerca de 72%
das mortes no Brasil lhes foram atribuídas18. Obesidade e hipertensão arterial
sistêmica (HAS) estão significativamente relacionadas, e os mecanismos que
favorecem o desenvolvimento de HAS em pessoas obesas são complexos e
multifatoriais19. Diversos mecanismos estão envolvidos na gênese das cardiopatias
desencadeadas ou agravadas pela obesidade que, comprovadamente, constituem fator
de risco cardiovascular (FRCV)20. Assim, sobrepeso e obesidade são responsáveis por
cerca de 78% dos casos de HAS em homens, e aproximadamente 65% dos casos em
mulheres7, sendo o risco de HAS até cinco vezes maior entre pessoas obesas do que
entre as com peso normal21.
1.2.4 Tratamentos
O tratamento da obesidade vem constituindo um desafio para as diversas áreas
que cuidam da saúde, em virtude dos constantes fracassos em alcançar a perda de peso
necessária, de forma duradoura. A primeira indicação de tratamento para obesidade
tem sido a mudança do estilo de vida, com orientação nutricional e implementação de
atividade física periódica. A redução do peso, assim como sua manutenção com o
tratamento clínico, pode ser obtida por indivíduos com sobrepeso ou obesidade
moderada, porém esses tratamentos não mostram os mesmos benefícios em pacientes
6
com obesidade mórbida22. Há consenso na literatura que a obesidade mórbida é uma
condição refratária aos tratamentos clínicos, os quais são compostos pela combinação
de
dietas
hipocalóricas,
atividade
física,
fármacos
inibidores
do
apetite,
antidepressivos e outros tipos de medicamentos. Como já visto, a taxa de recidiva é de
cerca de 98%, ocorrendo recuperação do peso pré-tratamento em 12 meses e, em
cinco anos a maioria retorna ao peso pré-tratamento ou mais. Apenas 11% mantêm a
perda de 5 quilos ou mais24. As pesquisas voltadas para os tratamentos da obesidade
têm se ocupado prioritariamente em alcançar a perda de peso, dando menor ênfase ao
estudo dos demais determinantes que podem determinar a falta de adesão às
indicações terapêuticas25. Dessa forma, os tratamentos clínicos, apesar de não
oferecerem riscos, produzem perdas de peso pouco relevantes do ponto de vista
clínico, envolvendo custos e frustrações24. Os trataments farmacológicos, por sua vez,
podem promover discretas perdas de peso adicionais, sendo que, para manter tais
benefícios, o uso de fármacos teria de ser prolongado, e é importante levar em
consideração que seus efeitos adversos, em longo prazo, ainda são pouco conhecidos12
Todas as terapias convencionais trazem consigo vantagens e desvantagens, que devem
ser bem avaliadas para uma tomada de decisão.
A cirurgia bariátrica destaca-se, então, como a única modalidade terapêutica
efetiva em longo prazo, observando-se cerca de 50% a 60% de redução significativa
da massa corporal em 10 anos. O tratamento cirúrgico da obesidade pode ser realizado
através de técnicas distintas, que combinam diferentes graus de restrição da
capacidade gástrica com derivações intestinais disabsortivas23. No Quadro 1 podem
ser observadas as doenças crônicas que podem decorrer dos graus de obesidade e as
indicações terapêuticas recomendadas a cada uma delas.
7
Quadro 1. Grau de obesidade, doenças crônicas associadas e respectivas indicações
terapêuticas
IMC
IMC
IMC
IMC
IMC
<25
25-29.9
≥30
≥30 obesidade ou
≥40 ou
normal
sobrepeso
obesidade
IMC ≥27
IMC ≥35
com HAS, diabetes,
com HAS, diabetes,
hiperlipidemia ou
hiperlipidemia ou
condições
condições
relacionadas à
relacionadas à
obesidade
obesidade
Orientação
Dieta, exercício
Dieta, exercício
Dieta, exercício
dietética e
e terapia
e terapia
e terapia
exercício
comportamental comportamental
comportamental
Considerar uso de
Considerar uso de
fármacos
fármacos
Considerar cirurgia
bariátrica
Fonte: Haslam e James, em 200526. Adaptado pelo autor.
8
1.3 CIRURGIA BARIÁTRICA
O tratamento cirúrgico da obesidade surgiu na década de 1950, mas só em
1992 foi criado um consenso que estabeleceu normas para a realização desses
procedimentos
e
elaborou
critérios
para
a
sua
aplicação
que
tivessem
comprovadamente a aceitação e o respaldo da comunidade científica e reconheceu sua
superioridade sobre os tratamentos não cirúrgicos para a obesidade mórbida27. Esse
fato possibilitou um grande avanço das cirurgias para perda de peso, passando a ter
grande aceitação. Desde então, diversas técnicas de cirurgia bariátrica vêm sendo
desenvolvidas e aperfeiçoadas, tornando-se mais seguras e menos invasivas. Assim,
os procedimentos de cirurgia da obesidade de que se dispõe atualmente, foram fruto
de um longo percurso de pioneirismo, décadas de estudos, pesquisas e inovações
técnicas, associados a menores riscos cirúrgicos e a menores custos para os pacientes
28.
Nos centros cirúrgicos de qualidade, as cirurgias são geralmente seguidas de perdas
ponderais médias de 25% a 30%, e a mortalidade pós-operatória costuma ficar bem
abaixo de 0,6%26. O tratamento cirúrgico é considerado o mais efetivo para a perda de
peso em longo prazo, melhora ou remissão das comorbidezes associadas à obesidade,
incremento da qualidade de vida e decréscimo das causas de mortalidade
características da obesidade mórbida4.
1.3.1 Indicações
O tratamento cirúrgico da obesidade está indicado para pessoas com faixa
etária entre 18 e 60 anos, portadores de obesidade mórbida, isto é, indivíduos obesos
com IMC ≥ 40 kg/m2. Todavia, indivíduos com IMC ≥35Kg/m2 que apresentem
9
comorbidezes decorrentes da obesidade ou que não tenham se beneficiado de
tratamentos conservadores realizados regularmente, há pelo menos dois anos, também
têm indicação cirúrgica. Apesar deste procedimento apresentar excelentes resultados
para pacientes com obesidade mórbida que a ele se submetem, constatou-se que em
alguns casos persiste algum sofrimento psicológico, que pode vir a interferir nos
resultados observados no pós-cirúrgico.
O tratamento cirúrgico da obesidade surgiu na década de 50 e diversas
técnicas vêm sendo aperfeiçoadas para monitorar este procedimento. Em 1992 foi
criado o estatuto do National Institutes of Health Consensus Development
Conference, que deliberou a superioridade dos tratamentos cirúrgicos sobre os não
cirúrgicos para a obesidade mórbida. Assim, elaborou normas para estes
procedimentos e critérios para aplicação de técnicas cirúrgicas que tenham
comprovadamente a aceitação e o respaldo da comunidade científica27. A presença de
transtornos psiquiátricos graves antes da cirurgia tem-se mostrado relacionada a
resultados menos efetivos no pós-cirúrgico. Porém, esse tema é controverso na
literatura e não há uma contraindicação formal da cirurgia para estes pacientes28. Esse
dado é relevante, se considerarmos que 25% a 30% dos pacientes podem apresentar
sintomas de depressão quando avaliados no pré-cirúrgico29.
As diretrizes-padrão para seleção de candidatos à cirurgia bariátrica foram
reiteradas pelas Diretrizes Brasileiras de Obesidade, que consideram como
contraindicações para a cirurgia: dependência de álcool ou de drogas ilícitas, presença
de doenças psiquiátricas graves e sem controle, risco anestésico e cirúrgico,
dificuldade de compreender os riscos e benefícios dos tratamentos indicados, assim
como os resultados esperados e falta de comprometimento com as mudanças no estilo
de vida requeridas12.
10
Quadro 2. Fatores de risco de mortalidade propostos para a cirurgia de BPGYR
IMC ≥ 50 kg/m2
Genero masculino
Ter HAS como comorbidade
Ter risco de EP (Embolia Pulmonar) como comorbidade
Ter idade ≥ 45 anos
Fonte: Sjostrom, Lindroos, Peltonen et al., em 2004 30. Adaptado pelo autor.
1.3.2 Cirurgia de Bypass Gástrico em Y de Roux
As cirurgias bariátricas são classificadas em: restritivas, disabsortivas ou
mistas, de acordo com o uso de restrição ao volume da ingestão alimentar, ao fator
disabsortivo isolado, obtido pelas diferentes derivações intestinais ou pela associação
de restrição e disabsorção6.
Diversas técnicas cirúrgicas têm sido utilizadas nas últimas cinco décadas. No
entanto, desde 2005 o procedimento considerado padrão-ouro no tratamento da
obesidade mórbida é o Bypass Gástrico em Y de Roux (BPGYR)30. Esse
procedimento usa de restrição gástrica e elementos de disabsorção. Consiste na
criação de uma pequena bolsa estomacal que ficará diretamente ligada ao intestino
delgado, sendo a passagem dos alimentos então desviada de uma grande parte do
estômago e do duodeno, impedindo o acúmulo de quantidades maiores de alimentos e
evitando a absorção de lipídios (Fig. 1 e 2). Esta é a técnica mais realizada atualmente
e tem como característica principal a promoção da sensação de saciedade12. Muitos
estudos relatam que mais de metade dos pacientes após o BPGYR perdem cerca de
11
50% do excesso de peso nos primeiros meses, apresentando a diminuição de risco
cardiovascular30 e importante redução ou mesmo reversão das muitas das
comorbidezes decorrentes da obesidade9.
12
1.4 ÍNDICES ANTROPOMÉTRICOS
O IMC é o parâmetro clínico recomendado pela Organização Mundial da
Saúde (OMS) e baseia-se em padrões internacionais desenvolvidos para pessoas
adultas descendentes de europeus. É o método mais adotado em estudos
epidemiológicos para avaliar a obesidade e é a medida mais comumente utilizada para
diagnosticar e classificar sobrepeso e obesidade32. Esta classificação é aceita pelas
diretrizes brasileiras de obesidade12. No Quadro 3 podemos observar relação de IMC
com fatores de risco para morbimortalidade sendo que esse aumento, a partir da faixa
de 40 kg/m2, eleva esses índices de forma exponencial.
Quadro 3. Classificação do peso em IMC e graus de risco de comorbidades
Classificação
IMC (Kg/m2)
Risco de comorbidades
Magreza
<18,5
Elevado
Peso normal
18,5 – 24,9
Normal
Sobrepeso
25,0 – 29,9
Elevado I
Obesidade grau I
30,0 – 34,9
Muito Elevado II
Obesidade II
35,0 – 39,9
Muito Elevado III
Obesidade III, IV, V
> 40,0
Muito Elevado IV
Fonte: Oria, Carrasquilla, Cunningham et al., em 200532. Adaptado pelo autor.
Em 1983, a Metropolitan Life Insurance Company criou o denominado novo
padrão de peso para homens e mulheres, expresso em uma tabela que indica o melhor
peso, de acordo com a altura e o sexo, para alcançar a longevidade, chamado de “peso
ideal”, ainda usado até os dias atuais33. (Quadro 4)
13
Quadro 4. Valores de referência para o peso ideal.
Altura (cm) Peso (kg)
Altura (cm) Peso (kg)
Mulheres Homens
Mulheres Homens
148
52,4
171
64.0
67,5
149
52,8
172
64,5
68,0
150
53,0
173
65,0
68,6
151
53,5
174
65,5
69,2
152
54,0
175
66,0
69,7
153
54,5 -
176
66,6
70,2
154
55,0
177
67,2
70,8
155
55,5 -
178
67,7
71,3
156
56,0 -
179
68,3
72,0
157
56,5
68,8
72,4
158
57,0
62,0
181
159
57,5
62,2
182
69,8
73,6
160
58,0
62,6
183
70,3
74,2
161
58,5
63,0
184
74,8
162
59,0
63,3
185
75,5
163
59,6
63,6
186
76,1
164
60,2
64,1
187
76,8
165
60,7
64,5
188
77,5
166
61,8
65,0
189
78,2
167
65,5
65,5
190
78,8
168
62,4
66,0
191
79,5
169
63,0
66,5
192 -
80,3
170
63,4
67,0
193
81,2
180
69,3
73,0
Fonte: Metropolitan Life Insurance Company, em 1983 33. Adaptada pelo autor.
Com o crescimento exponencial das cirurgias bariátricas na última década,
ocorreu um considerável interesse em estudos relacionados a esse procedimento,
buscando dados científicos para sua investigação, já que a perda de peso e sua
14
manutenção passaram a ser consideradas como principais determinantes para avaliar o
sucesso desse procedimento e comparar a eficácia de distintas técnicas-5,34.
No entanto, apesar da importância de estabelecer um método padronizado para
calcular e relatar perda de peso, a literatura é muito controvesa, devido à falta de
estandardização dos índices antropométricos para avaliação de perda ponderal após a
cirurgia bariátrica34-6. Vale lembrar que a coleta de dados e sua padronização são
fundamentais, não só para a análise dos resultados, como também para estabelecer a
mesma linguagem no desenvolvimento científico, para reportar a perda de peso em
estudos de cirurgia bariátrica e comparar diferentes tratamentos e abordagens. Novos
índices vêm sendo propostos e devem servir como instrumentos capazes de captar e
avaliar as transformações corporais que ocorrem nos pacientes operados, do pré ao
pós-operatório34.
Até recentemente os resultados de perda ponderal eram expressos em medidas
absolutas, como peso, peso ideal ou unidades de IMC, usados tanto na clínica como
em pesquisas. Com o surgimento das cirurgias bariátricas, foram criados novos
critérios para a avaliação dos pacientes com obesidade mórbida após a cirurgia34.
Tratam-se de medidas relativas, como o percentual de perda de peso (%PP),
percentual de peso ideal (%PPI), percentual de perda do excesso de peso (%PEP),
percentual de perda do excesso de IMC (%PEIMC) e o percentual de perda do
excesso de IMC esperado (%PEIMCE). No Quadro 5, podem ser observados os
índices antropométricos para perda de peso atualmente preconizados.
15
Quadro 5. Índices Antropométricos para avaliar perda de peso em Cirurgia Bariátrica
Sigla
Medida
Fórmula
PI
Peso Inicial
IMC
Índice de Massa
Corporal
PP
Perda de Peso
Considera o peso pré tratamento em quilos (kg).
Calcula-se pela fórmula:
Peso(Kg.)/Altura²
Calcula-se pela fórmula:
(peso pré - peso pós cirurgia).
O PP informa o valor da perda de peso (kg)
EP
Excesso de Peso Calcula-se pela fórmula:
(peso inicial - peso ideal ).
O EP informa o quanto o paciente esta com sobreso
em relação ao seu peso considerado ideal.
%PP
% de Perda Peso Calcula-se pela fórmula:
(peso pré - peso pós cirurgia)/(peso pré)x100.
Representa o % de perda de peso relacionado ao pré
cirurgia .Indicado para para relatar perda de peso em
super obesos.
% PPI
% de Perda de
Calcula-se pela fórmula (PP)/(PI) x 100. Peso pré,
Peso Ideal
dividido peso ideal multiplicado por 100, que vai
determinar o % que o paciente está acima do peso
ideal considerando o seu gênero e altura
% PEP
% de Perda do
Calcula-se pela fórmula:
Excesso de Peso %PEP =100 x PP/EP
(Kg)
%PEIMC
%PEIMCE
% de Perda do
Calcula-se pela fórmula :
Excesso IMC
[(IMC pré - IMC pós) / IMC pré] X 100.
% Perda do
Calcula-se pela fórmula :
Excesso de IMC [(IMC pré - IMC pós) / IMC pré - 25] X 100
Esperado
Tabela criada pelo autor.
Entre eles o mais usado atualmente é o %PEP, porém alguns pesquisadores
questionam este índice que usa no seu cálculo o “peso ideal”, desenvolvido para
16
aferir o peso em estudos populacionais e não em amostras clínicas. Os pacientes
submetidos à cirurgia bariátrica apresentam, no pós- cirúrgico, expressivas perdas de
peso, sem atingir, no entanto, a perda de peso total preconizada como sendo o “peso
ideal”, mas que já seriam suficientes para garantir uma melhora significativa na
qualidade de vida, na autoestima e na energia corporal, além de importante redução
das comorbidezes que os afligiam. A redução de pelo menos 50% do excesso de peso
inicial já pode ser considerada como sucesso terapêutico. Os superobesos que
apresentam um IMC ≥ 50 kg/m2 costumam ter após a cirurgia uma perda ponderal
absoluta (em quilos) bem maior do que a dos pacientes com menor IMC. No entanto,
esta perda ponderal sendo calculada pelo %PEP, que é uma medida relativa, apresenta
resultados numericamente menores. Para tais pacientes, alguns autores sugerem que
o índice antropométrico mais adequado a ser utilizado é o percentual de perda do
excesso de IMC (%PEIMC), que usa como base na sua fórmula o IMC36.
Entretanto, Baltazar34 questiona
também este método, que utiliza no seu
cálculo o IMC, que por sua vez, tem como objetivo final um ponto de corte de IMC de
25 kg/m2. Este autor argumenta que uma meta de IMC de 25 kg/m2, como ponto de
corte entre peso normal e sobrepeso, para os superobesos é irrealística e quase
impossível de alcançar, além de poder ser lesiva à saúde do paciente, então propõe
outro índice, o %PEIMCE, que considera o IMC como referência para seu cálculo 1.5.
QUALIDADE DE VIDA RELACIONADA À SAÚDE
1.5.1 Aspectos gerais
17
A expressão qualidade de vida relacionada à saúde, referindo-se à cuidados de
saúde, foi mencionada, pela primeira vez, em 1977, no Index Medicus, como um
construto dinâmico, referindo-se à saúde física, ao estado funcional, à presença de
sintomatologia, ao estado mental, ao contexto social e também às atividades
cotidianas que fazem parte da vida das pessoas38. Muitos fatores de natureza clínica,
psicológica e sociocultural, como saúde física, saúde mental, longevidade, satisfação
no
trabalho,
relações
familiares,
disposição,
produtividade,
dignidade
e
espiritualidade, estão associados ao termo qualidade de vida e consideram quatro
dimensões deste construto teórico: a profissional, a sexual, a social e a emocional.
Alcançar a QVRS envolve a avaliação de diversos domínios, incluindo o físico, o
psicológico e o bem-estar social39.
Diferentes áreas da saúde priorizaram por muito tempo o estudo da doença, a
avaliação de sua frequência e sua intensidade, tendo como foco de atenção a
morbimortalidade e como objetivo principal evitar e protelar, tanto quanto possível, a
ocorrência de morte40. Porém, estes objetivos constituem um paradoxo, pois as
intervenções podem ser eficazes na redução da morbimortalidade, mas podem não
assegurar a melhora na QVRS do paciente. A OMS buscou redefinir o conceito de
saúde como um estado de bem-estar físico, mental e social. Conceituou-a como a
percepção do indivíduo sobre a sua posição na vida, no contexto da cultura e no
sistema de valores nos quais ele vive e em relação aos seus objetivos, expectativas,
padrões e preocupações. Nesta definição, está implícito que o conceito de qualidade
de vida é subjetivo e multidimensional, incluindo elementos de avaliação não só
positivos, mas também negativos41.
Atualmente, acredita-se que o termo “saúde” não signifique apenas “não estar
doente”, mas alcançar um estado de satisfação consigo e com a vida. A QVRS é então
18
avaliada a partir de dados mais objetivos e mensuráveis, aplicados às pessoas
reconhecidamente doentes do ponto de vista físico, e referindo--se ao grau de
limitação e desconforto que, a doença e/ou sua terapêutica acarretam ao paciente8.
A QVRS dos pacientes, assim como a intenção de perda e efetiva redução de
peso podem ser consideradas como parâmetros de avaliação da eficácia do tratamento
realizado. Por este motivo, uma acurada verificação da qualidade de vida relatada é
relevante para a avaliação das intervenções terapêuticas, não somente para pesquisas,
mas também para a atividade clínica decorrente42.
1.5.2 Sofrimento psicológico
Diversos trabalhos científicos publicados nas últimas décadas, relacionados à
sobrepeso e obesidade, referem o grande sofrimento vivenciado pelos obesos devido
ao estigma e à discriminação a que estão expostos, juntamente com todas as
dificuldades biológicas decorrentes da obesidade. Esses estressores podem aumentar
tensões que, por sua vez, podem eventualmente desencadear tendências preexistentes
de doenças psiquiátricas, aumentando a probabilidade de perpetuação da obesidade43.
Considerando a grande incidência da obesidade é possível inferir que é
altíssimo o número de pessoas, nas mais diferentes faixas etárias, que estão expostas
ao sofrimento representado pela exclusão social 44-6.
A literatura tem descrito a presença de atitudes e estereótipos negativos em
relação à obesidade também por parte de médicos e outros profissionais de saúde.
Além do primeiro aspecto, de cunho moral e ético, há outros de grande importância a percepção dessas atitudes pelos pacientes obesos faz com que relutem em procurar
ajuda adequada à sua condição, considerando que os médicos podem estar menos
19
interessados em tratá-los, por acreditarem serem eles pessoas com pouca força de
vontade e que pouco se beneficiarão de tratamentos 47.
Muitos obesos têm uma valoração negativa sobre sua competência, já que
fracassaram, muitas vezes, num comportamento tão básico como o de se alimentar. A
sensação é de falência e sua auto avaliação fica então vinculada a um ciclo vicioso de
perder peso e voltar a engordar, invalidando todo o seu esforço. Esta condição faz
com que se percebam como pessoas disformes, com má apresentação, fora dos
padrões físicos socialmente aceitos, afastando-os do convívio social, gerando
automaticamente, ansiedade, depressão, comportamentos alimentares inadequados,
assim perpetuando a obesidade 48.
Pelos padrões sociais atuais, o critério de beleza física é muito valorizado e
surge intrinsecamente ligado a um ideal de corpo magro, firme e esbelto. Isso produz
no obeso uma pressão social incômoda e uma sensação de inadequação perante os
padrões sociais vigentes. Em consequência, surgem dificuldades nos relacionamentos,
que muitas vezes se evidenciam através de isolamento do contato social e de evitação
na realização de atividades cotidianas que requerem proximidade com outras
pessoas43. A discriminação relacionada ao peso se estende à maior parte das áreas do
funcionamento social, inclusive nos casamentos. Essas pessoas também são
discriminadas na procura de emprego e dentro do ambiente de trabalho. Os prejuízos
emocionais causados por tais fatores podem ser fortes determinantes das recaídas e da
pouca adesão dos obesos aos tratamentos indicados para perds de peso43, 49.
Tem sido descrito na literatura que os obesos da população geral não possuem
mais patologias psiquiátricas, quando comparados com não obesos. Todavia, os
grupos de obesos que buscam tratamentos e que constituem a grande maioria das
amostras das pesquisas realizadas na área, apresentam maior prevalência de
20
problemas emocionais. Relacionar obesidade e fatores psicológicos é uma tarefa
complexa que provoca questionamentos para estabelecer se são causa ou
consequência15.
Apesar de os grupos de obesos que participam de estudos científicos
apresentarem marcado sofrimento psicológico, as pesquisas que visam avaliar os
resultados dos tratamentos para perda de peso têm se ocupado basicamente em
verificar a perda de peso sem em avaliar as alterações do sofrimento psicológico e da
QVRS destes pacientes após a realização do procedimento cirúrgico25.
1.5.3 Questionários de Qualidade de Vida Relacionada à Saúde
O emprego de instrumentos padronizados de avaliação transformou-se em uma
prática valiosa na área da saúde em geral e a literatura médica tem sugerido a
realização do processo de validação e adaptação cultural dos instrumentos originais
para a língua e cultura do país no qual venham a ser aplicados, em virtude da
potencial variabilidade de suas propriedades psicométricas em diferentes ambientes
culturais50. Por definição, a validade de um instrumento psicométrico significa a
capacidade de um determinado instrumento em avaliar os quesitos para o qual foi
delineado a mensurar51. A adoção desses instrumentos introduziu a noção de que a
saúde tem diversas dimensões a serem avaliadas e, para tanto, faz-se necessária a
transformação de dados subjetivos em objetivos que nos permitam fazer comparações
a partir de valores mensuráveis.
Para avaliar a QVRS contamos com questionários genéricos que avaliam
diferentes doenças e os questionários específicos, que nos permitem avaliar aspectos
muito precisos de cada uma delas. Estes últimos, em razão de serem constituídos por
21
questões relacionadas especificamente à determinada patologia, conferem maior
capacidade discriminatória entre pacientes portadores da mesma doença, aliada à
maior sensibilidade para determinar mudanças no estado de saúde relacionadas a uma
intervenção específica 52.
A partir dos anos 80, começaram a surgir instrumentos genéricos de avaliação
de QVRS, como o Medical Outcomes Study 36-Item Short Form (SF36), o
questionário mais utilizados em todo o mundo em pesquisas das mais diversas áreas
da saúde38, 53-4 e se destina a avaliar o impacto de uma ou mais doenças na QVRS dos
pacientes54. Faz parte do Projeto IQOLA (International Quality of Life Assessment
Project), com o objetivo de avaliar a qualidade de vida relativa à saúde e é
reconhecidamente capaz de monitorar desfechos em saúde, podendo ser aplicado nas
mais diversas patologias, tanto em populações gerais quanto específicas55.
O SF-12 Health Surveys por sua vez, é uma versão abreviada do SF36, é
multidimensional e mensura os mesmos oito domínios da saúde em geral, tendo a
mesma abrangência, mesma capacidade de mensuração e tomando um terço do tempo
de aplicação e seus 12 itens avaliam oito domínios55:
Capacidade funcional, que avalia o impacto de determinada patologia na
realização laboral e nas atividades diárias; aspectos físicos, que avalia as dificuldades
relacionadas ao tempo e quantidade de atividades executadas na vida diária; dor, que
avalia a intensidade de dor percebida e as limitações impostas nas atividades
cotidianas; estado geral de saúde, que avalia a percepção subjetiva relacionada à saúde
em geral; vitalidade, que avalia energia e fatores que possam diminuí-la, afetando a
vida diária; aspectos sociais, que avalia a integração nas relações sociais, familiares e
extrafamiliares; os aspectos emocionais relacionam dificuldades e os problemas
22
emocionais provocados pela doeça na sua saúde mental e avaliam o quanto fatores
como tristeza, nervosismo e cansaço podem interferir na vida cotidiana do indivíduo.
O desempenho do SF12 está amplamente documentado na literatura, tanto nas
versões originais em inglês, quanto nas 30 diferentes versões em outras línguas já
validadas e tem sido objeto de escolha em muitos estudos de base populacional que
requerem a avaliação da QVRS através de um instrumento sucinto e preciso53, 56-9.
Por outro lado, contamos também com os instrumentos específicos, que
apresentam vantagens adicionais sobre os instrumentos genéricos, por serem
projetados para investigar características específicas de doenças em particular,
permitindo captar aspectos mais precisos de cada patologia e avaliar os benefícios
específicos de um determinado tratamento60. Esta modalidade de questionário também
permite que os pacientes percebam que as questões colocadas, estão diretamente
relacionadas à sua própria doença, melhorando a probabilidade de darem respostas e
informações mais fidedignas e possibilitando melhores diagnósticos e indicações
terapêuticas41.
1.5.4 Qualidade de Vida Relacionada à Saúde e Obesidade
Os questionários de QVRS, quando aplicados em amostras de pacientes com
obesidade mórbida, oportunizam uma avaliação sob a perspectiva dos próprios
indivíduos, do impacto do peso atual na sua vida diária, assim como dos resultados
obtidos nos tratamentos 56.
O Impact of Weight on Quality of Life-Lite (IWQOL-Lite) foi desenvolvido
em meados da década de 1990 em um programa de tratamento intensivo para a
obesidade. Foi o primeiro instrumento projetado especificamente para avaliar o
23
impacto da obesidade na QVRS de pacientes obesos. Inicialmente o IWQOL-Lite
constava de 74 itens, posteriormente abreviados para 31, mantendo as mesmas
características psicométricas da forma mais extensa61. É um questionário que avalia o
impacto que o peso de um indivíduo tem sobre sua saúde, suas relações sociais e
interpessoais, seu trabalho, sua mobilidade, sua autoestima, sua função sexual, suas
atividades diárias e seus hábitos alimentares39, sendo considerada uma das melhores
medidas para avaliar a o impacto do excesso de peso62-3. O IWQOL-Lite tem
demonstrado ser um instrumento sensível e válido, com fortes propriedades
psicométricas com uma consistência interna de 0,90-0,94 para os escores dos seus 5
domínios e 0,96 para o escore total. A confiabilidade teste-reteste alcançou 0,8140,88 para os escores dos domínios e 0,937 para o escore total. Alem dos 5 domínios o
IWQOL-Lite tem um escore total, com valores de zero a 100, sendo zero a
representação da pior qualidade de vida e 100 a representação da melhor qualidade de
vida.
Na Tabela 1 apresentamos dados obtidos em um artigo da autora do IWQOLLite39, que avaliou 2.663 pacientes para diferentes amostras. Podemos observar que os
dados obtidos mostraram-se responsivos em discriminar diferentes grupos de obesos.
Os escores totais da escala indicam uma acentuada diferença no IWQOL-Lite para as
pessoas com obesidade e pacientes com obesidade mórbida na comunidade, assim
como para pacientes com obesidade mórbida candidatos à cirurgia bariátrica.
Tabela 1. Médias e desvio padrão do IWQOL-Lite para diferentes amostras
IWQOL-Lite
Obesidade
Obesidade
mórbida
n = 711
Média ± DP
n = 317
Média ± DP
Candidatos à
cirurgia
bariátrica
n=1635
Média ± DP
24
Função física
Autoestima
Vida sexual
Constrangimento em público
Trabalho
90,0 (14,9)
87,5 (19,4)
95,1 (13,0)
96, 5 (10,9)
95,4 (11,5)
48,4 (21,2)
45,9 (25,9)
65,9 (29,9)
62,0 (24,7)
68,1 (23,7)
31,7 (25,3)
30,4 (25,3)
45,8 (31,8)
40,8 (25,4)
49,7 (27,5)
Total
91,8 (12,0)
54,6 (19,5)
36,9 (19,0)
Fonte: Kolotkin, Crosby, Williams, Hartley e Nicol, em 200139. Adaptado pelo autor.
25
1.6 HIPÓTESES
1.6.1 Hipótese Nula
A perda de peso seis meses após a realização da cirurgia BPGYR, mensurada
por diferentes índices antropométricos, não tem relação com os escores de QVRS,
avaliados pelo SF 12 e pelo IWQOL-Lite, em pacientes com obesidade mórbida.
1.6.2 Hipótese Conceitual
A perda de peso seis meses após a realização da cirurgia BPGYR, mensurada
por diferentes índices antropométricos, esta relacionada aos escores de QVRS,
avaliados pelo SF 12 e pelo IWQOL-Lite, em pacientes com obesidade mórbida.
26
1.7 JUSTIFICATIVA
A obesidade é hoje reconhecida como a doença mais prevalente no mundo,
atingindo proporções epidêmicas, tanto em países desenvolvidos como naqueles em
desenvolvimento, vindo a afetar as populações de todas as idades
4,6
. A OMS, em
2008, voltou a declarar a obesidade como uma epidemia global por constituir-se num
dos maiores problemas de saúde pública da atualidade5, 6.
Dentre os diversos tratamentos para a obesidade mórbida disponíveis,
contamos com os procedimentos de cirurgia bariátrica, sendo que o mais indicado
atualmente é o Bypass Gástrico em Y de Roux (BPGYR), considerado padrão-ouro
por sua eficácia e pela associação com resultados positivos na QVRS
4,6,7
. Na
avaliação dos resultados da cirurgia bariátrica, considera-se a perda de peso o
parâmetro mais importante para o acompanhamento clínico2, 3. É de consenso que a
obesidade é um problema de saúde com causas multifatoriais, porém grande parte dos
estudos e pesquisas nessa área estão voltados exclusivamente para os resultados dos
tratamentos, ocupamdo-se em mensurar apenas a perda de peso como critério de
sucesso da cirurgia, desconsiderando outros fatores que podem incidir e interferir nos
resultados 2,5. Entre os estudos de seguimento, que visam avaliar a eficácia da cirurgia
bariátrica em longo prazo, poucos relacionam a perda ponderal à avaliação da QVRS
específica em obesidade, antes e após os seis primeiros meses da realização do
procedimento cirúrgico8 que como já visto, é o período no qual podem ocorrer
complicações cirúrgicas, mas também as maiores perdas ponderais, importantes
modificações clínicas e melhora ou remissão total das comorbidezes associadas à
obesidade mórbida5.
27
Portanto, pensamos que, mensurar e avaliar a QVRS no seguimento dos
pacientes após a cirurgia e relacioná-la com a perda ponderal torna-se uma prática
importante, considerando que os indivíduos com obesidade mórbida são suscetíveis a
experimentar um número de problemas psicossociais que, com frequência, não são
adequadamente medidos por instrumentos padronizados disponíveis para avaliar estes
quesitos8.
Assim, averiguar a relação entre a perda de peso, aferida por índices
antrométricos mais fidedignos com os diversos domínios da QVRS através de
instrumentos apropriados, pode constituir-se como preditor de resultados, já após seis
meses da cirurgia, assim como, excelente auxiliar tanto na indicação como no
acompanhamento terapêutico dos pacientes de cirurgia bariátrica.
28
1.8 OBJETIVOS
O objetivo geral deste estudo foi avaliar a QVRS e a perda de peso após seis
meses da realização do BPGYR.
Os objetivos específicos foram:
1. Verificar a relação entre medidas relacionadas ao peso, IMC (Índice de
Massa Corporal) e o %PEP (Percentual de Perda de Excesso de Peso), com os escores
de QVRS, aferidos pelos SF12 e IWQOL-Lite, antes e após seis meses da realização
do BPGYR (By Pass Gástrico em Y de Roux).
2. Avaliar a ocorrência de diferenças nos escores de QVRS entre a linha de
base e o seguimento de seis meses após a realização do BPGYR.
29
REFERÊNCIAS
1. Finucane MM, Stevens GA, Cowan MJ, et al. National, regional, and global trends
in body-mass index since 1980: systematic analysis of health examination surveys and
epidemiological studies with 960 country-years and 9.1 million participants. Lancet.
2011;377:557-67.
2. Santos LM, Oliveira IV, Peters LR, et al. Trends in morbid obesity and in bariatric
surgeries covered by the Brazilian public health system. Obes Surg. 2010;20(7):943-8.
3. Gonzales A, Phil D, Hartge P, et al. Body-Mass Index and Mortality among 1.46
million white adults. N Engl J Med. 2010;363:2211-9
4. Picot J, Jones J, Colquitt JL, et al. The clinical effectiveness and cost-effectiveness
of bariatric (weight loss) surgery for obesity: a systematic review and economic
evaluation. Health Technol Assess. 2009;13(41):1-190
5. Buchwald H, Avidor Y, Braunwald E et al. Bariatric surgery: a systematic review
and meta-analysis. JAMA. 2004;292(14):1724-37.
6. Khwaja HA, Bonanomi G. Bariatric surgery: techniques, outcomes and
complications. Curr Anaesth Crit Care. 2010;21(1):31-8.
7. Buchwald H, Obes Surg. 2009.
8. Kolotkin RL, Norquist JM, Crosby RD, et al. One-year healthrelated quality of life
outcomes in weight loss trial participants: comparison of three measures. Health Qual
Life Outcomes. 2009;7:53.
9. Diniz MF, Passos VM, Barreto SM, et al. Different criteria for assessment of Rouxen-Y gastric bypass success: does only weight matter? Obes Surg. 2009;19(10):138492.
10. World Health Organization. Obesity and overweight. 2011. Disponível em:
http://www.who.int/mediacentre/factsheets/fs311/en/index.html
11. Peña M, Bacallao J. La obesidad em la pobreza: um problema emergente em lãs
Américas. In: Peña M, Caballao J, editores. La obesidad em la pobreza: un nuevo reto
para la salud pública. Washington: Organización Panamericana de la Salud; 2000. p.
3-11.
12. Associação Brasileira para o Estudo da Obesidade e da Síndrome Metabólica.
Diretrizes brasileiras de obesidade. São Paulo: AC Farmacêutica; 2009.
13. Monteiro CA, Conde WL, Popkin BM. Income-specific trends in obesity in Brazil:
1975-2003. Am J Public Health. 2007;87(10):1808-12.
30
14. Instituto Brasileiro de Geografia e Estatística. Pesquisa nacional por amostra de
domicílios (PNAD 2008), um panorama da Saúde no Brasil: acesso e utilização dos
serviços, condições de saúde e fatores de risco e proteção a saúde. Rio de Janeiro:
IBGE; 2010.
15. Halpern A, Segal A, Spósito AC, et al. Diretrizes para cardiologistas sobre
excesso de peso e doença cardiovascular dos departamentos de aterosclerose,
cardiologia clínica e FUNCOR da Sociedade Brasileira de Cardiologia. Arq Bras
Cardiol. 2002;78(1):1-13.
16. Malheiros CA, Freitas WR. Obesidade no Brasil e no mundo. In: Garrido AB.
Cirurgia da obesidade. São Paulo: Editora Atheneu; 2002. p. 19-23.
17. World Health Organization. Global status report on noncommunicable diseases in
2010. Geneva: WHO; 2011.
18. Ministério da Saúde. Vigitel Brasil: vigilância de fatores de risco e proteção para
doenças crônicas por inquérito telefônico. Brasília: Ministério da Saúde; 2008.
19. Poirier P, Giles TD, Bray GA, et al. Obesity and cardiovascular disease:
pathophysiology, evaluation, and effect of weight loss. Arterioscler Thromb Vasc Biol.
2006;26(5):968-76.
20. Bray GA. Medical consequences of obesity. J Clin Endocrinol Metab.
2004;89(6):2583-9.
21. Batsis JA, Lopez-Jimenez F, Collazo-Clavell ML, Clark MM, Somers VK, Sarr,
MG. Quality of life after bariatric surgery: a population based cohort study. Am J
Med. 2009;122(11):1-10.
22. Karlsson J, Taft C, Ryden A, Sjöström L, Sullivan M. Ten-year trends in healthrelated quality of
life after surgical and conventional treatment for severe obesity: the
SOS intervention study. Int J Obes. 2007;31:1248-61.
23. Bocchieri LE, Meana M, Fisher BL. A review of psychosocial outcomes of
surgery for morbid obesity. J Psychosom Res. 2002;52:155-65.
24. National Institute for Health and Clinical Excellence (NICE). Obesity: guidance
on the prevention, identification, assessment and management of overweight and
obesity in adults and children. London: The Stationery Office; 2006.
25. Greenway FL, Smith SR. The future of obesity research. Nutrition. 2000;16(10):
976-82.
26. Haslam DW, James WP. Obesity. Lancet. 2005;366(9492):1197-209.
27. National Institutes of Health Conference, Gastrointestinal surgery for severe
obesity, Consensus Development Conference Panel. Am J Clin Nutr. 1992;55(2):6159.
31
28. Emerging Technologies and Clinical Issues Committees of the ASMBS. American
Society for Metabolic and Bariatric Surgery Position Statement on emerging
endosurgical interventions for treatment of obesity. Surg Obes Relat Dis.
2009;5(3):297-8.
29. Wadden TA, Butryn ML, Wilson C. Lifestyle modification for the management of
obesity. Gastroenterology. 2007;132(6):2226-38.
30. Sjöström L, Lindroos AK, Peltonen M, et al. Lifestyle, Diabetes, and
Cardiovascular Risk Factors 10 Years after Bariatric Surgery. N Engl J Med 2004;
351:2683-93.
31. Fisher BL, Schauer P. Medical and surgical options in the treatment of severe
obesity. Am J Surg. 2002;184(6):9-16.
32. Oria HE, Carrasquilla C, Cunningham P, et al. Guidelines for weight calculations
and follow-up in bariatric surgery. Surg Obes Relat Dis. 2005;1(1):67-8.
33. Metropolitan Life Insurance Company. 1983 Metropolitan height and weight
tables. Statist Bull Metrop Insur Co. 1983;64:2-9.34. Baltasar A, Perez N, Serra C,
Bou R, Bengochea M, Borrás F. Weight loss reporting: predicted body mass index
after bariatric surgery. Obes Surg. 2011;21(3):367-72.
35. Montero PN, Stefanidis D, Norton HJ, Gersin K, Kumada T. Reported excess
weight loss after bariatric surgery may vary significantly depending on the calculation
method: a plea for standardization. Surg Obes Relat Dis 2011;7:531-4.
36. Deitel M. Comment on: Reported excess weight loss after bariatric surgery could
vary significantly depending on calculation method: a plea for standardization. Surg
Obes Relat Dis.2011;7(4):534-5.
37. Baltasar A, Serra C, Bou R, et al. Índice de masa corporal esperable tras cirugía
bariátrica. Cir Esp. 2009;86(5):308-12.
38. Welsh G. Assessment of quality of life following renal failure. In: McGee HM,
Bradley C, editors. Psychologic challenge accompaining high technology medicine.
Pennsylvania: Library of Congress; 1994. p. 54-97.
39. Kolotkin RL, Crosby RD, Williams GR, Hartley GG, Nicol S. The relationship
between health-related quality of life and weight loss. Obes Res. 2001; 9:564-71.
40. Cooper Z, Fairburn CG. A new cognitive behavioural approach to the treatment of
obesity. Behav Res Ther. 2001;39:499-511.
41. Le Pen C, Levy E, Loos F, Banzet MN, Basdevant A. "Specific" scale compared
with "generic" scale: a double measurement of the quality of life in a French
community sample of obese subjects. J Epidemiol Commun H. 1998;52(7):445-50.
42. Sarlio-Lahteenkorva S, Stunkard A, Rissanen A. Psychosocial factors and quality
of-life in obesity. Int J Obes Relat Metab Disord. 1995;19(6):1-5.
32
43. Puhl RM, Heuer CA. The stigma of obesity: a review and update. Obesity (Silver
Spring). 2009;17(5):941-64.
44. Matz PE, Foster GD, Faith MS, Wadden TA. Correlates of body image
dissatisfaction among overweight women seeking weight loss. J Consult Clin Psychol.
2002;70(4):1040-4.
45. Puhl R, Brownell KD. Bias, discrimination, and obesity. Obes Res.
2001;9(12):788-805.
46. Hasin DS, Keyes KM, Hatzenbuehler ML, Aharonovich EA, Alderson D. Alcohol
consumption and posttraumatic stress after exposure to terrorism: effects of proximity,
loss, and psychiatric history. Am J Public Health. 2007;97(12):2268-75.
47. Bray G, Bouchard C. Handbook of obesity: Clinical Applications. Louisiana:
Informa HealthCare; 2008.
48. Grave RD, Cuzzolaro M, Calugi S, et al. The Effect of Obesity Management on
Body Image in Patients Seeking Treatment at Medical Centers. Obesity.
2007;15:2320-7.
49. Puhl RM, Heuer CA. Obesity Stigma: important considerations for public health.
Am J Public Health. 2010;100(6):1019-28.
50. Guillemin F, Bombardier C, Beaton D. Cross-cultural adaptation of health-related
quality of life measures: literature review and proposed guidelines. J Clin Epidemiol.
1993;46(12):1417-32.
51. Carretero-Dios H, Pérez C. Standards for the development and the review of
instrumental studies: Considerations about test selection in psychological research. Int
J Clin Health Psychol. 2007;7(3):863-82.
52. Spiegelhalter DJ, Gore SM, Fitzpatrick R, Fletcher AE, Jones DR, Cox DR.
Quality of life measures in health care III: resource allocation. BMJ. 1992;
305(6863):1205-9.
53. Gandek B, Ware JE, Aaronson NK, et al. Cross-validation of item selection and
scoring for the SF-12 Health Survey in nine countries: results from the IQOLA
Project. International Quality of Life Assessment. J Clin Epidemiol.
1998;51(11):1171-8.
54. Ware JE, Gandek B, IQOLA Project Group. The SF-36 Health Survey:
development and use in mental health research and the IQOLA Project. Int J Ment
Health. 1994;23(2):49-73.
55. Gandek B, Ware JE, Aaronson NK, et al. Cross-validation of item selection and
scoring for the SF-12 Health Survey, Layte R, Jenkinson D, et al. A shorter form
health survey: can the J Clin Epidemiol. 1998
33
56. Wee CC, Davis RB, BetHamel M. Comparing the SF-12 and SF-36 health status
questionnaires in patients with and without obesity. Health Qual Life Outcomes.
2008;6:11
57. Lim LL, Fisher JD. Use of the 12-item short-form (SF-12) health survey in an
australian heart and stroke population. Qual Life Res. 1999;8(1):1-8.
58. Adams RJ, Wilson DH, Taylor AW, et al. Psychological factors and asthma
quality of life: a population based study. Thorax. 2004;59(11):930-5.
59. Melville MR, Lari MA, Brown N, Young T, Gray D. Quality of life assessment
using the short form 12 questionnaire is as reliable and sensitive as the short form 36
in distinguishing symptom severity in myocardial infarction survivors. Heart.
2003;89(12):1445-6.
60. Muñoz P, Quintana JM, LasHayas C, Aguirre U, Padierna A, González-Torres
MA. Assessment of the impact of eating disorders on quality of life using the diseasespecific Health-Related Quality of Life for Eating Disorders (HeRQoLED)
questionnaire. Qual Life Res. 2009;18(9):1137-46.
61. Mariano MHA, Kolotkin RL, Petribu K, et al. Psychometric Evaluation of a
Brazilian Version of the Impact of Weight on Quality of Life (IWQOL-Lite)
instrument. Eur Eat Disord Rev. 2010;18(1):58-66.
62. Weiner S, Sauerland S, Fein M, Blanco R, Pomhoff I, Weiner RA. The Bariatric
Quality of Life index: a measure of well-being in obesity surgery patients. Obes Surg.
2005;15(4):538-45.
63. Brazier JE, Kolotkin RL, Crosby RD, Williams GR. Estimating a PreferenceBased Single Index for the Impact of Weight on Quality of Life-Lite (IWQOL-Lite)
Instrument from the SF-6D. Value Health. 2004;7(4):490-8.
64. Gortmaker SL, Swinburn BA, Levy D, et al. Changing the future of obesity:
science, policy, and action. Lancet. 2011;378(9793):838-47.
65. Tsigos C, Hainer V, Basdevant A, et al. Management of obesity in adults:
European clinical practice guidelines. Obes Facts. 2008;1(2):106-16.
66. Junior WS, Amaral JL, Nonino-Borges CB. Factors Related to Weight Loss up to
4 Years after Bariatric Surgery. Obes Surg. 2011;21(11):1724-30.
67. Bueter M, Ahmed A, Ashrafian H, et al. Bariatric surgery and hypertension. Surg
Obes Relat Dis. 2009;5(5):615-20.
34
2 ARTIGO EM PORTUGUÊS
(Arquivos Brasileiros de Cirurgia Digestiva®)
Título Completo: Qualidade de Vida Relacionada à Saúde e Perda de Peso
após Bypass Gástrico em Y de Roux: Perder para Ganhar?
Título Abreviado: Qualidade de Vida
Autores: Brilmann, M., Gus,I., Silva, J.,G.
Mirna Brilmann (autor correspondente). Endereço: Rua Engenheiro Ildefonso
Simões Lopes, 80. Bairro Três Figueiras. Porto Alegre, Rio Grande do Sul, Brasil.
CEP: 91330-180. Departamento de Ciências da Saúde do Instituto de Cardiologia –
Fundação Universitária de Cardiologia. Telefone: +55 (51) 33340328. A autora não
possui conflitos de interesse. Email: [email protected]
Iseu Gus. Departamento de Epidemiologia do Instituto de Cardiologia –
Fundação Universitária de Cardiologia. Endereço: Av. Princesa Isabel, 395. Bairro
Santana. Porto Alegre, Rio Grande do Sul, Brasil. CEP: 90620-000. O autor não
possui conflitos de interesse. Email: [email protected]
Jaqueline Garcia da Silva. Departamento de Psicologia da Universidade de
Granada/Espanha. Endereço: Avenida Ipiranga, 6681. Bairro Partenon. Porto Alegre,
Rio Grande do Sul, Brasil. CEP: 90619-900.
interesse. Email: [email protected]
A autora não possui conflitos de
35
2.1 RESUMO
Introducão: O By-Pass Gástrico em Y de Roux (BPGYR) é considerado o
tratamento mais efetivo para perda de peso em pacientes com obesidade mórbida.
Entretanto são muito poucos os estudos avaliando seu impacto na qualidade de vida
relacionada à saúde (QVRS). Objetivos: avaliar a relação entre a perda de peso e a
QVRS, em pacientes com obesidade mórbida e a ocorrência de diferenças nos escores
de QVRS antes e após 6 meses do BPGYR. Métodos: estudo prospectivo
multicêntrico, realizado em três hospitais públicos, com 82 pacientes antes e seis
meses após o BPGYR. Para avaliação da QVRS foram utilizados o Medical Outcomes
Study 12-Item Short Form (SF-12) e o Impact on Weight Quality of Life-Lite
(IWQOL-Lite). Resultados: foi observado que as perdas de peso, seis meses após o
BPGYR, estavam relacionadas com a melhora em todos os domínios do IWQOL-Lite,
com diferenças estatisticamente significativas (p<0,05). Foram encontradas também
diferenças, nos escores do componente físico (ECF) (p<0,001), mas não no escore do
componente mental (ECM) do SF-12. Houve correlação positiva entre o percentual de
perda de excesso de peso (%PEP) e todos os escores do IWQOL-Lite e correlação
negativa entre o IMC e os escores do IWQOL-Lite. Não foi observada correlação
entre os escores do SF-12 e as medidas de peso (IMC e o %PEP). Conclusão: As
expressivas perdas de peso, observadas no seguimento de seis meses após a BPGYR,
estão associadas à importantes melhoras na QVRS.
Palavras-chave:
Cirurgia
Bariátrica
·
Qualidade
de
Vida
Saúde · IWQOL-Lite · SF-12 · Bypass Gástrico em Y de Roux
2.2 INTRODUÇÃO
Relacionada
à
36
Estima-se que a população adulta mundial portadora de obesidade (IMC ≥30
kg/m2) já tenha alcançado a cifra de 400 milhões de indivíduos [1]. No Brasil, entre
1975 e 2003, ocorreu um aumento de 255% na prevalência de pacientes com
obesidade mórbida [2]. Essas estimativas são preocupantes quando se considera a
carga de doenças associadas à obesidade [1,3]. Paralelamente ao aumento na
prevalência de obesidade mórbida na população brasileira, observou-se um expressivo
acréscimo no número de cirurgias bariátricas reembolsadas pelo Sistema Único de
Saúde (SUS), com um incremento de quase 800% entre 2001 e 2010. Esse dado,
possivelmente, corresponda à grande demanda anteriormente não atendida, por
cirurgias para obesidade no Brasil, que atualmente, é o segundo país em número de
destas intervenções no mundo, com 64,4 mil cirurgias/ano. Este número somente é
superado pelos Estados Unidos, que realizam cerca de 300 mil cirurgias/ano [2,4].
Reconhecidamente, a obesidade mórbida é uma condição refratária aos tratamentos
clínicos, com uma taxa de recidiva ao redor de 98% em diferentes estudos [5,6].
Nesse cenário, o tratamento cirúrgico da obesidade destaca-se como a melhor
modalidade efetiva e sustentável em longo prazo, observando-se 50% a 60% de
redução significativa da massa corporal em 10 anos [5]. Dentre os diversos
procedimentos de cirurgia bariátrica disponíveis, o mais utilizado atualmente, por sua
eficácia e associação com resultados positivos é o By-pass Gástrico em Y de Roux
(BPGYR) [5,7-9] considerado padrão-ouro [9].
Quanto às medidas de desfecho, a perda ponderal tem sido considerada
importante parâmetro para avaliar os resultados da cirurgia, do acompanhamento
clínico e identificar a perda ponderal necessária para atingir um peso ótimo para cada
paciente [10]. Observamos que as pesquisas em cirurgia bariátrica são constituídas
37
geralmente por estudos de seguimento que privilegiam avaliar a eficácia da técnica
em longo prazo e identificar preditores de resultados e contamos com poucos estudos
clínicos que utilizem instrumentos específicos para avaliar o impacto da perda
ponderal na qualidade de vida relacionada à saúde (QVRS) [10], principalmente nos
seis primeiros meses após o procedimento. Este é o período no qual estão
concentradas as maiores complicações cirúrgicas, porém, também quando ocorrem as
maiores perdas ponderais acompanhadas de significativas modificações clínicas, com
melhora ou remissão total das comorbidezes associadas à obesidade mórbida [6].
Além dos efeitos deletérios da obesidade mórbida sobre a saúde física, devido às
limitações que lhe são impostas, ocorre também um forte impacto no funcionamento
mental, psicológica e psicosocial devido às limitações nas mais diferentes áreas da
vida do indivíduo [6,11]. Assim, os domínios da qualidade de vida devem ser também
aferidos para avaliar o impacto do procedimento cirúrgico nos pacientes com
obesidade mórbida. Essa aferição deve ser realizada através de questionários
padronizados e validados para medição da QVRS, capazes de codificar as percepções
subjetivas do paciente em escores numéricos, possibilitando a análise destes desfechos
através das metodologias empregadas em pesquisa quantitativa [12-3]. Os
questionários de QVRS fornecem uma visão valiosa e complementar, dada pela
perspectiva dos pacientes, quanto ao impacto da doença e do tratamento na sua vida
diária, enquanto demais avaliações clínicas tendem a concentrar-se em parâmetros
como sinais e sintomas [14].
Ainda são escassos na literatura os estudos que usam instrumentos validados
para avaliar especificamente a QVRS relacionada à obesidade. A avaliação deste
quesito é particularmente relevante para pesquisas nesta área, pois a obesidade
mórbida tem exercido um significativo impacto negativo na vida dos pacientes que,
38
segundo as pesquisas, parece melhorar expressivamente com a perda do excesso de
peso [15-7]. O objetivo deste estudo foi avaliar a relação entre, perda de peso absoluto
e relativo, IMC e %PEP com a QVRS, em pacientes com obesidade mórbida antes e 6
meses após a BPGYR. Outro objetivo foi avaliar a ocorrência ou não de diferenças
nos escores de QVRS, entre a linha de base e no seguimento dos pacientes . Para tanto
foram aplicados dois questionários, o IWQOL-Lite (Impact of Weight on Quality of
Life-Lite) e o SF 12 (Medical Outcomes Study 12-Item Short Form), antes e seis
meses após o BPGYR.
2.3 MÉTODOS
2.3.1 Delineamento e População Amostral
Este foi um estudo prospectivo multicêntrico, realizado em três hospitais do
sul do Brasil credenciados para cirurgia bariátrica. Contou, inicialmente, com 89
pacientes adultos, de ambos os sexos, que aguardavam atendimento clínico de
acompanhamento para o BPGYR nos ambulatórios das respectivas instituições. As
avaliações ocorreram antes e seis meses após a realização da cirurgia, no período
entre junho de 2008 a julho de 2010.
2.3.2 Tamanho amostral
O tamanho da amostra foi calculado visando comparar as médias dos valores
dos escores de qualidade de vida antes e seis meses após a cirurgia bariátrica (teste t
para amostras pareadas, bicaudal). A observação de uma amostra-piloto de 19 sujeitos
39
portadores de obesidade mórbida submetidos à cirurgia bariátrica forneceu os desvios
padrão e coeficientes de correlação usados para os cálculos, que foram realizados
através do software WINPEpi.
Para o escore IWQOL-lite, considerando desvios padrão de 65,03 e de 82,65
para os valores do escore antes e após a cirurgia, respectivamente, seriam necessários
81 pares de observações (antes e após a cirurgia) para detectar uma diferença de 26
pontos, considerando um erro alfa de 5% e poder de 80%. Para o componente físico
do escore do SF12, considerando desvios padrão de 6,55 e de 7,59 para os valores dos
escores antes e após a cirurgia, respectivamente, seriam necessários 71 pares de
observações para detectar uma diferença de 3 pontos, considerando um erro alfa de
5% e um poder de 80%. Por fim, para o componente mental do escore SF12,
considerando desvios padrão de 5,96 e de 8,27, para os valores do escore antes e após
a cirurgia, respectivamente, seriam necessários 60 pares de observações para detectar
uma diferença de 3 pontos, considerando um erro alfa de 5% e um poder de 80%.
2.3.3 Critérios de Eligibilidade
Participaram desta pesquisa pacientes que aguardavam na lista de espera,
previamente avaliados pelas equipes multiprofissionais e considerados aptos para a
cirurgia, com idades entre 18 e 65 anos e que concordavam em participar.
O projeto desta pesquisa foi aprovado seguindo as normas da resolução do
Comitê Nacional de Pesquisa em Humanos, do Comitê de Ética e Comitê Científico
do Instituto de Cardiologia-Fundação Universitária de Cardiologia e dos Comitês de
Ética dos demais hospitais onde a pesquisa foi desenvolvida, todos situados em Porto
Alegre - RS.
40
2.3.4 Termo de Consentimento Livre e Esclarecido (TCLE)
Os pacientes foram informados dos objetivos deste estudo, da duração da
entrevista, do seguimento, do sigilo relativo aos dados coletados que seriam utilizados
somente para este estudo. Os pacientes foram também alertados que, caso quisessem
desistir de participar do estudo, seu atendimento hospitalar não sofreria nenhuma
alteração.
2.3.5 Grupo amostral
Foram incluídos na pesquisa, para primeira avaliação, os pacientes que
estivessem presentes nos ambulatórios aguardando atendimento clínico de
acompanhamento para cirurgia bariátrica. Foram excluídos pacientes com grau de
instrução abaixo da quinta série do ensino fundamental, para evitar dificuldades de
entendimento durante a aplicação do protocolo de pesquisa. O pesquisador
responsável pela coleta de dados foi treinado na aplicação do protocolo. A coleta de
dados dos pacientes candidatos à cirurgia foi realizada no ambulatório, integrada às
consultas multidisciplinares programadas antes da cirurgia. Posteriormente, as equipes
forneciam relatórios das cirurgias realizadas ao pesquisador e seis meses após a
cirurgia, os pacientes que haviam participado da coleta de dados, voltavam a ser
contatados pelo pesquisador, dessa vez, através de telefone, correio ou e-mail. Nas
reavaliações feitas via correio, o protocolo de coleta de dados era remetido em
envelope lacrado, acompanhado de orientações para o preenchimento e de outro
envelope, selado e endereçado para o pesquisador, com instruções para o reenvio. As
41
reavaliações realizadas por e-mail seguiam um processo semelhante, porém via
internet. Não foi possível obter seguimento de sete pacientes dentre os 89 avaliados
no período pré-operatório, uma vez que não se obteve contato com os mesmos,
resultando a amostra em 82 pacientes.
2.3.6 Variáveis em Estudo
O protocolo para coleta de dados deste estudo constou de:
Entrevista semiestruturada: para determinar o perfil sociodemográfico e
história da obesidade
Medical Outcomes Study 12-Item Short Form (SF 12): É uma versão
reduzida do SF36, questionário genérico de avaliação geral da QVRS, com
capacidade de medir, de forma objetiva, a percepção do estado de saúde
relacionado à mobilidade física, dor, sono, energia, isolamento social, reações
emocionais e impactos da doença na vida diária do paciente [12, 18] Faz parte
do Projeto IQOLA (International Quality of Life Assessment Project) e foi
validado no Brasil por Ciconelli [19], e teve suas propriedades psicométricas
validadas, demonstrando ser um instrumento confiável para avaliação da
QVRS [13]. Estudo realizado a partir de inquéritos da população geral de nove
países europeus demonstrou que o SF-12 é uma alternativa prática para o SF36 no que diz respeito à avaliação geral da QVRS, tanto em aspectos físicos
como mentais [20]. As pontuações obtidas são transformadas em escores de 0
a 100, sendo que 100 representa melhor qualidade de vida [18]. O Impact of
Weight on Quality of Life-Lite (IWQOL-Lite) tem como autora a Dra.
Ronnete L. Kolotkin e foi validado no Brasil, em 2010, pela Dra.Maria H.E.
42
Mariano. É um questionário autoadministrado, composto por 31 itens,
elaborado especificamente para avaliar o impacto da obesidade na QVRS em
indivíduos com obesidade, através de cinco domínios relacionados à função
física, à autoestima, à vida sexual, ao constrangimento em público e ao
trabalho, produzindo escores parciais e, um escore total [21]. Através do
estudo de análise fatorial confirmatória, chegou-se a uma solução nos 5
distintos domínios acima mencionados, que apresentaram excelentes índices
de consistência interna, variando de α=0,90 a α=0,94 e o alfa geral encontrado
foi de 0,96. No estudo de análise fatorial, observou-se que todos os itens do
instrumento apresentaram uma carga fatorial maior nos domínios que se
destinavam a avaliar [11]. Dessa forma, após a aplicação do IWQOL-Lite, foi
possível obter escores parciais, referentes a cada um dos cinco domínios,
assim como um escore total. As propriedades psicométricas deste instrumento
também foram avaliadas no seu estudo de validação para o Brasil. No estudo
de confiabilidade teste-reteste, houve um intervalo de sete dias entre as duas
aplicações, com um Intra-Class Correlation Coefficient (ICC) total de 0,91.
Os índices de consistência interna do instrumento foram de 0,92 em amostra
clínica, 0,95 em amostra comunitária e 0,91 em amostra combinada
(clínica/comunitária). As pontuações obtidas são transformadas em notas de 0
a 100, sendo que 100 representa maior qualidade de vida [11].
Medidas antropométricas: As medidas absolutas como: altura, peso inicial
(PI) e perda de peso (PP) em kg, antes e após a cirurgia foram aferidas nos
ambulatórios das instituições hospitalares por balanças calibradas (Filizola ind.
Ltda, São Paulo-SP). As demais medidas utilizadas como, perdas de excesso
de peso (EP), índice de massa corporal (IMC), assim como as medidas
43
relativas, que avaliam o percentual das alterações de peso após a cirurgia:
percentual de perda de excesso de peso (%PEP), percentual de perda de peso
(%PP) e percentual de perda de excesso de IMC (%PEIMC), foram calculadas
pela pesquisadora.
2.3.7 Análise Estatística
Os dados obtidos foram analisados pelo programa Statistical Package for the
Social Sciences - SPSS 17.0. As médias e desvios padrão e as frequências foram
utilizados para descrever o perfil sociodemográfico e antropométrico da amostra. As
médias das medidas antropométricas e dos escores de QVRS antes e após a cirurgia
foram comparadas pelo teste t de Student para amostras pareadas. O nível de
significância considerado foi de p<0,05. Por fim, o coeficiente de correlação de
Pearson foi calculado para verificar a existência de associação entre os escores de
QVRS e perda de peso (IMC e %PEP) após a cirurgia.
2.4 RESULTADOS
Dos 82 pacientes avaliados, 87,8% (n=72) eram do sexo feminino , com média
de idade de 39,98±10,85 anos, cor de pele branca (90,2%; n=74), casados ou com
união estável (63,4%; n=52), com antecedentes de obesidade na família 87,8%
(n=72), com segundo grau completo 40,2% (n=33) e com renda entre 2 a 5 salários
mínimos 51,2% (n=42). Demais dados são apresentados na Tabela 1. O perfil
antropométrico da amostra, obtido na linha de base e no seguimento, assim como a
44
verificação de diferenças entre as médias de peso, IMC e excesso de peso (índices
absolutos), entre os dois tempos do estudo, estão sintetizados na Tabela 2, porém
observamos que as médias de perda ponderal antes e após a cirurgia apresentaram
diferenças estatisticamente significativas de 38,1kg e uma redução média no IMC de
14,1kg/m2, valores clinicamente relevantes, demonstrando a eficácia terapêutica da
intervenção cirúrgica. Todos os índices antropométricos absolutos, antes e após a
BPGYR, apresentaram diferenças com p<0.001. Nos índices relativos, obtivemos uma
redução de 56% do excesso de peso aferido pelo %PEP e 28,5% de perda do IMC.
Com
relação
aos
escores
de
QVRS,
observou-se
uma
diferença
estatisticamente significativa (p<0,001) entre as médias das pontuações obtidas em
todos os domínios do IWQOL-Lite aferidos. Quanto ao escore do SF-12, ocorreu uma
diferença estatisticamente significativa (p=0,001) entre as médias dos escores do
componente físico aferidos antes e seis meses após a intervenção. Entretanto, não foi
observada diferença significativa entre as médias dos escores do componente mental
desse instrumento (p=0,106). Demais dados na Tabela 3.
Na Tabela 4, observa-se uma correlação positiva e estatisticamente
significativa entre %PEP e todos os domínios,assim como no escore total do IWQOLLite, bem como uma correlação negativa estatisticamente significativa entre o IMC,
os escores parciais e o escore total do IWQOL-Lite. Porém não foram observadas
correlações significativas entre os escores dos componentes físico e mental do SF12 e
os indicadores de perda de peso.
2.5 DISCUSSÃO
45
A avaliação da qualidade de vida através de questionários padronizados, como
o IWQOL-Lite e o SF-12, permite codificar as percepções subjetivas dos pacientes em
dados quantitativos, possibilitando o estudo comparativo da QVRS com informações
numéricas advindas das pesquisas clínicas e epidemiológicas [12-3, 19,20]. Este
estudo demonstrou que a grande redução do peso corporal, já nos primeiros seis
meses, nos pacientes portadores de obesidade mórbida submetida à cirurgia bariátrica,
esteve relacionada a um aumento estatisticamente significativo na média dos escores
de QVRS. As importantes perdas ponderais alcançadas pelo BPGYR têm sido
mencionadas por outros pesquisadores [10,22-3], como no estudo de seguimento de
um ano [22], que auferiu um %PEP de cerca de 80% no primeiro ano pós-cirurgia e
apontou que, aproximadamente 80% dos pacientes da amostra perderam 50% ou mais
de excesso de peso, sendo que a maior perda de peso, 60%, ocorreu nos primeiros seis
meses.
Este estudo demonstrou aumento estatisticamente significativo em todos os
domínios do IWQOL-Lite (função física, autoestima, vida sexual, constrangimento
em público e trabalho). Em concordância com os resultados deste estudo, pode-se
mencionar uma pesquisa que contou com uma amostra de 40 pacientes avaliados pelo
IWQOL-Lite, seis meses após a realização do BPGYR, que identificou, através de
análise estatística inferencial para amostras pareadas, diferenças significativas de
p<0,01 em todos os domínios do IWQOL-Lite e no escore total [23].
Na avaliação dos escores do componente físico do SF-12, da nossa pesquisa,
foi encontrada diferença significativa entre a linha de base e no seguimento, porém
não se obteve diferença significativa nos escores do componente mental, que nos faz
supor que os prejuízos físicos são percebidos pelos pacientes como mais impactantes
que os mentais na sua QVRS. Ainda na avaliação do seguimento, houve correlação
46
entre IMC e o %PEP com todos os domínios, assim como no escore total do IWQOLLite. De outra feita, quando utilizamos o SF-12, não registramos nenhuma correlação
entre os dois domínios da escala (componente físico e componente mental) com o
IMC e o %PEP. Quanto ao impacto da perda de peso na QVRS, aferida pelo SF-12, a
ausência de mudança significativa no componente mental, seis meses após a cirurgia,
assim como a ausência de relação entre os escores do instrumento com o IMC e o
%PEP merecem ser comentadas. É importante salientar, conforme já assinalado por
outros pesquisadores que, embora existam domínios semelhantes de avaliação nos
dois instrumentos (IWOQOL-Lite e SF-12), como é o caso da função física, o grau
em que estes domínios estão correlacionados com outras variáveis pode oscilar entre
os instrumentos devido ao fato de um ser específico para a avaliação do impacto do
peso na QVRS (IWQOL-Lite) e o outro ser uma medida de avaliação de saúde geral
(SF-12) [17]. A título de exemplo, outra pesquisa que utilizou o SF-36 e o IWQOLLite constatou que a perda de peso estava correlacionada a todos os escores do
IWQOL-Lite, mas somente com o componente físico do SF-36 [10], à semelhança do
que foi observado no estudo em foco. Também, uma metanálise que avaliou a QVRS
entre pessoas que procuram tratamento cirúrgico, tratamento não cirúrgico e aquelas
que não procuram tratamento algum apontou que o IWQOL-Lite mostrou maiores
diferenças nas pontuações entre os grupos, quando comparadas às diferenças
encontradas no SF-36, assim, concluindo que o IWQOL-Lite reflete especificamente a
relação entre o peso e a QVRS; enquanto que o SF-12 reflete predominantemente a
QVRS geral, determinada também por outros fatores [24]. Estes dados fazem crer que
o emprego de um instrumento específico para a avaliação do impacto da perda de
peso na QVRS, como o IWQOL-Lite, pode melhor delinear os domínios da qualidade
de vida que são afetados pela redução de peso, obtida através do tratamento cirúrgico.
47
Os dados obtidos neste estudo permitem concluir que nestes pacientes com
obesidade mórbida, submetidos ao BPGYR, a redução do peso corporal observada
seis meses após a intervenção está relacionada à melhora da QVRS (todos os escores
do IWQOL-Lite e escores do componente físico do SF-12).
Como é esperado em pesquisas científicas, este estudo também possui algumas
limitações que devem ser comentadas. Em primeiro lugar, trata-se de um estudo
longitudinal sem grupos comparativos contemporâneos, embora cada indivíduo tenha
sido seu próprio controle na comparação dos desfechos antes e após a cirurgia
bariátrica. Em segundo lugar, a amostra foi composta majoritariamente por mulheres
(87,8%), o que poderia limitar a extrapolação dos resultados para homens obesos.
Porém, grande parte dos estudos relacionados à cirurgia bariátrica demonstram que,
apesar da prevalência de obesidade mórbida ser semelhante entre homens e mulheres,
são estas últimas que buscam atendimento [2]
Não encontramos outros estudos realizados, com delineamento e objetivos
semelhantes aos da presente pesquisa, o que demonstra a provável originalidade deste
trabalho. A despeito das limitações apontadas, é válido ressaltar que, apesar das
possíveis diferenças socioculturais existentes entre os participantes deste estudo e das
demais pesquisas mencionadas na discussão destes resultados [10,22-4], estes últimos
foram muito similares. Isto permite supor que diferentes amostras de pacientes com
obesidade mórbida se comportem de maneira semelhante após a BPGYR, no que diz
respeito às variáveis estudadas, independente das diferenças sociodemográficas. O
fato de poder levantar esta hipótese, a partir das contribuições deste estudo, representa
um avanço no sentido de possibilitar uma generalização dos resultados neste tipo de
população.
48
Por fim, embora o tempo de seguimento de seis meses tenha sido suficiente
para cumprir com os objetivos, sugere-se que novos estudos sejam realizados, com
maior período de acompanhamento dos pacientes, para que seja possível observar
maiores variações nos escores de QVRS em longo prazo.
2.6 REFERENCIAS
49
1. Finucane MM, Stevens GA, Cowan MJ, et al. National, regional, and global trends
in body-mass index since 1980: systematic analysis of health examination surveys and
epidemiological studies with 960 country-years and 9.1 million participants. Lancet.
2011;377:557-67.
2. Santos LM, Oliveira IV, Peters LR, et al. Trends in morbid obesity and in bariatric
surgeries covered by the Brazilian public health system. Obes Surg. 2010;20(7):943-8.
3. Gonzales A, Phil D, Hartge P, et al. Body-mass index and Mortality among 1.46
million white adults. N Engl J Med. 2010;363:2211-9.
4. Buchwald H, Oien DM. Metabolic/bariatric surgery Worldwide 2008. Obes Surg.
2009;19(12):1605-11.
5. Picot J, Jones J, Colquitt JL, et al. The clinical effectiveness and cost-effectiveness
of bariatric (weight loss) surgery for obesity: a systematic review and economic
evaluation. Health Technol Assess. 2009;13(41):1-190.
6. Buchwald H, Avidor Y, Braunwald E, et al. Bariatric surgery: a systematic review
and meta-analysis. JAMA. 2004;292(14):1724-37.
7. Junior WS, Amaral JL, Nonino-Borges CB. Factors Related to weight loss up to 4
years after bariatric surgery. Obes Surg. 2011;21(11):1724-30.
8. Bueter M, Ahmed A, Ashrafian H, et al. Bariatric surgery and hypertension. Surg
Obes Relat Dis. 2009;5(5):615-20.
9. Khwaja HA, Bonanomi G. Bariatric surgery: techniques, outcomes and
complications. Curr Anaesth Crit Care. 2010;21(1):31-8.
10. Kolotkin RL, Norquist JM, Crosby RD, et al. One-year healthrelated quality of
life outcomes in weight loss trial participants: comparison of three measures. Health
Qual Life Outcomes. 2009;7:53.
11. Mariano MHA, Kolotkin RL, Petribu K, et al. Psychometric Evaluation of a
Brazilian Version of the Impact of Weight on Quality of Life (IWQOL-Lite)
Instrument. Eur Eat Disorders. 2010;18:58-66.
12. Ware JE, Gandek B, IQOLA Project Group. The SF-36 health survey:
development and use in mental health research and the IQOLA Project. Int J Ment
Health. 1994;23(2):49-73.
13. Andrade TL, Aquiles AC, Rosa FW, Santos MP, Jezler S, Silva JLP.
Aplicabilidade do questionário de qualidade de vida relacionada à saúde - the 12-Item
Short-Form Health Survey - em pacientes portadores de esclerose sistêmica
progressiva. J Bras Pneumol. 2007;33(4):414-22.
14. Karlsson J, Taft C, Ryden A, et al. Ten-year trends in health-related quality of
life
after surgical and conventional treatment for severe obesity: the SOS intervention
study. Int J Obes. 2007;31:124-61.
50
15. Nguyen NT, Goldman C, Rosenquist CJ, et al. Laparoscopic versus open gastric
bypass: a randomized study of outcomes, quality of life, and costs. Ann Surg.
2001;234(3):279-91.
16. Buddeberg-Fischer B, Klaghofer R, Krug L, et al. Physical and psychosocial
outcome in morbidly obese patients with and without bariatric surgery: a 41⁄2- year
follow-up. Obes Surg. 2006;16:321-30.
17. Kolotkin RL, La Monte MJ, Litwin S, et al. Cardiorespiratory fitness and healthrelated quality of life in bariatric surgery patients. Obes Surg. 2011;21:457-64.
18. Ware JE, Kosinski M, Keller SD. A 12-item Short-Form Health Survey:
construction of scales and preliminary test of reliability and validity. Med Care.
1996;34(3):220-33.
19. Ciconelli RM, Ferraz MB, Santos W, Meinão I, Quaresma MR. Tradução para a
língua portuguesa e validação do questionário genérico de avaliação de qualidade de
vida SF-36 (Brasil SF-36). Rev Bras Reumatol 1999;39(3):143-50.
20. Gandek B, Ware JE, Aaronson NK, et al. Cross-validation of item selection and
scoring for the SF-12 Health Survey in nine countries: results from the IQOLA
Project. International Quality of Life Assessment. J Clin Epidemiol.
1998;51(11):1171-8.
21. Kolotkin RL, Crosby RD, Kosloski KD, et al. Development of a brief measure to
assess quality of life in obesity. Obes Res. 2001;9:102-11.
22. Witgrove AC, Clark GW. Laparoscopic Gastric Bypass Roux en-Y-500 patients.
technique and results with 3-60 month follow-up. Obes Surg. 2000;10:233-9.
23. Boan J, Kolotkin R, Westman EC, McMahon RL, Grant JP. Binge eating, quality
of life and physical activity improve after Roux-en-Y Gastric Bypass for morbid
obesity. Obes Surg. 2004;14:341-8.
24. van Nunen AM, Wouters EJ, Vingerhoets AJ, Hox JJ, Geenen R. The healthrelated quality of life of obese persons seeking or not seeking surgical or non-surgical
treatment: a meta-analysis. Obes Surg. 2007;17:1357-66.
51
2.7
TABELAS
52
Tabela 1 Características sociodemográficas da amostra
Variáveis
Sexo
Feminino
Masculino
Cor da pele
Branca
Preta
Parda
Amarelo
Escolaridade
Primeiro grau incompleto
Primeiro grau completo
Segundo grau incompleto
Segundo grau completo
Superior incompleto
Superior completo
Estado civil
Solteiro
Casado ou união estável
Viúvo
Separado
Renda (salário mínimo)
Até 1
2–5
5 – 10
10 – 20
Mais de 20
Atividade física
Não
Sim
Antecedentes de obesidade na família
Não
Sim
n
%
72
9
88
11
74
3
4
1
90,2
3,7
4,9
1,2
17
6
10
33
10
6
20,7
7,3
12,2
40,2
12,2
7,3
25
52
2
3
30,5
63,4
2,4
3,7
24
29,3
42
12
2
2
51,2
14,6
2,4
2,4
51
31
62,2
37,8
10
72
12,2
87,8
53
Tabela 2 Perfil antropométrico de medidas de peso em pacientes obesos submetidos à
cirurgia bariátrica na linha de base e no seguimento de 6 meses
Linha de base
6 meses
Valor de t
Variável
[n=82]
[n=82]
IC (95%)
Valor de p
(gl)
Média±DP
Média±DP
Peso
129,7 ± 28,7
91,6 ±19,1
33,9-42,3
18,1 (81) <0,001
IMC
48,7 ± 10,3
34,6 ±7,3
12,6-15,6
18,4 (81) <0,001
EP
69,6 ± 27,3
31,5 ±18,9
33,9-42,3
18,1 (81) <0,001
PP**
----38,1 ± 19,1
%PP**
----42,8 ± 19,7
%PEP**
----56,0 ± 17,7
%PIMC**
----28,5 ± 9,4
DP- Desvio padão, IC- intervalo de confiança, gl- graus de liberdade, IMC -índice de massa corporal, EPexcesso de peso, PP- perda de peso, %PP- % perda de peso, %PEP- % perda de excesso de peso, %PIMC
-% perda de IMC.
* Teste t de Student para amostras pareadas (linha de base versus follow-up).
**Medidas possíveis de serem obtidas somente no tempo pós.
54
Tabela 3 Diferenças entre as médias dos escores de Qualidade de Vida Relacionada à
Saúde na Linha de Base e no Seguimento 6 meses após a cirurgia bariátrica
Média±DP
Média±DP
Valor de t
Variável
[n=82]
[n=82]
Valor de p
(gl)
Linha de Base
Follow-up
IWQOL-Lite
Função Física
37,0±26,2
78,2±24,7
-12,2 (81)
<0,001
Auto Estima
37,3±30,2
73,8±31,7
-9,8 (81)
<0,001
Vida Sexual
49,5±34,8
77,4±31,8
-6,1 (81)
<0,001
Constrangimento
37,6±30,6
72,9±33,6
-8,9 (81)
<0,001
Trabalho
51,1±31,6
78,5±32,0
-7,4 (81)
<0,001
Total
237,±69,1
305,9±82,9
SF-12
Componente Físico
Componente Mental
39,9±6,0
43,0±8,1
43,6±6,8
44,7±5,2
-3,4 (81)
-1,6 (81)
<0,001
0,106
55
Tabela 4 Relação entre o IMC e o %PEP com os escores de Qualidade de Vida Relacionada à
Saúde
IMC no seguimento
%PEP
Variável
Valor de
Coeficiente de
Valor de
Coeficiente de
p
Pearson
p
Pearson
IWQOL-Lite Total
<0,001
-0,42
<0,001
0,39
Função Física
<0,001
-0,43
<0,001
0,41
Auto Estima
<0,001
-0,38
<0,001
0,37
Vida Sexual
0,006
-0,30
0,009
0,29
Constrangimento em Público
0,002
-0,45
<0,001
0,42
Trabalho
0,002
-0,34
0,005
0,30
SF-12
Componente Fìsico
0,522
-0,07
0,695
0,04
0,796
0,03
0,564
-0,06
Componente Mental
IMC- índice de massa corporal, %PEP % -perda de excesso de peso, IWQOL-Lite -Impact on Weight Quality of
Life, SF-12 -Medical Outcomes Study 12-Item Short Form.
*Correlação de Pearson (linha de base versus follow-up).
**Não significante ao nível de significância de 5% (p<0,05).
56
3. ARTIGO EM INGLÊS – (Obesity Surgery®)
Full Title: Health Related Quality of Life and Weight Loss After Roux en-Y
Gastric Bypass Surgery: Losing to Win?
Short Title: Quality of Life
Authors: Brilmann, M., Gus I, Silva, J. G.
Mirna Brilmann (corresponding author). Address: Engenheiro Ildefonso
Simões Lopes, 80. Três Figueiras. Porto Alegre, Rio Grande do Sul, Brazil. CEP:
91330-180. Department of Health Sciences, Institute of Cardiology - University
Cardiology
Foundation.
Telephone:
+55
(51)
33340328.
Email:
[email protected]
Iseu Gus. Department of Epidemiology, Institute of Cardiology - University
Cardiology Foundation. Address: Av. Princesa Isabel, 395. Santana. Porto Alegre, Rio
Grande do Sul, Brazil. CEP: 90620-000. Email: [email protected]
Jaqueline Garcia da Silva. Department of Psychology - University of
Granada/Espanha. Address: Ipiranga, 6681. Partenon. Porto Alegre, Rio Grande do
Sul, Brazil. CEP: 90619-900. Email: [email protected]
57
ABSTRACT
Introduction: The Roux en-Y Gastric Bypass Surgery (RYGBP) is the most effective
treatment for weight loss in morbidly obese patients. However, there are few studies
evaluating its impact on Health Related Quality of Life (HRQOL). Objetive:
investigate the relationship between weight loss and HRQOL in morbidly obese
patients and if there was difference in HRQOL scores between baseline and follow-up.
Method: Prospective Multicenter Study, conducted in three (3) Public Hospitals with
82 patients, six months before and after the RYGBP; to evaluate the HRQOL we
applied the SF-12 (Short Form 12) and the IWQOL-Lite (Impact of Weight on
Quality of Life). Result: we observed that the weight loss, after RYGBP, was related
to the improvement of HRQOL, with statistically significant differences (p<0.05) in
every areas of IWQOL-Lite. In the Physical Component Sumary (PCS) summaryof
SF-12 (p <0.001), was found a difference between the baseline and the follow-up.
However wasn’t found difference in the Mental Component Sumary (MCS) of SF-12.
We can found statistically significant correlation between BMI reduction and
improvements in HRQOL scores, between %EWL (% excess weight loss) and every
IWQOL-Lite scores, and a negative correlation between BMI and IWQOL-Lite
scores. No correlation was observed between among scores of SF-12, BMI and
%EWL. Conclusion: The significant weight loss observed in the following six
months after RYGBP is associated with the improvement of HRQOL.
Keywords: Bariatric Surgery · Health-related quality of life · IWQOL-Lite · SF12 · Roux en-Y Gastric Bypass ·.
58
INTRODUCTION
It is estimated that the world obese (BMI>30kg/m2) adult population has
already reached the figure of 400 million people [1]. In Brazil, between the years of
1975 adnd 2003, the prevalence of morbidly obese patients suffered an increase of
255% [2]. These estimates are alarming, considering the burden of disease associated
with obesity [1, 3]. Along with the increase of morbid obesity in the Brazilian
population, it was observed a significant increase in the number of bariatric surgeries
paid by the Unified Health System (Sistema Único de Saúde - SUS), with an increase
of nearly 800% between the years 2001 and 2010. This data, possibly, corresponds to
the high demand for obesity surgery (previously unmet) in Brazil which is nowadays
the country with the second highest number of such interventions in the world, with
approximately 64,400 surgeries per year, a figure surpassed only by the United States,
which perform about 300,000 operations annually [2,4]. Admittedly, morbid obesity
is a refractory state to the medical treatments, with a recurrence rate of around 98%
pointed out in several studies [5, 6]. In this scenario, surgical treatment of morbid
obesity stands out as the most tenable and effective therapeutic option in the long
term, showing a significant reduction in body mass, about 50 to 60%, in 10 years [5].
Among several available bariatric surgery procedures, the most widely performed,
due to its effectiveness associated with better results is the Roux en-Y Gastric Bypass
Surgery [5,7-9], which has been considered the gold standard of obesity medical
procedures [9].
Regard the outcome measures for the treatment of obesity, the weight loss is
an important parameter to evaluate the outcomes of surgery; the clinical follow-up
and to evaluate the ideal weight loss for each patient achieve an optimal weight [10].
59
This weight loss can be best defined by the weight, body mass index (BMI), Weight
loss percentage (% WL), Excess of weight loss percentage (%EWL) and Excess of
BMI loss percentage (%EBMIL).
A great part of the research in bariatric surgery consists of follow-up studies
focusing on evaluating the effectiveness of the technique in the long term, as well as
in the predictors of outcome identification. However, literature has few studies using
specific measurement instruments to evaluate the weight loss onto health-related
quality of life (HRQOL) during the six months after the surgical procedure [10]. The
first six months after bariatric surgery are the period in which the main postsurgical
complications are concentrated, but this is also the period in which occurs the greatest
weight loss, accompanied by significant clinical changes, with improvement or total
remission of the obesity-related comorbidities [6].
The deleterious effects of obesity on physical and mental health, as well as on
the individual social condition are recognized due to the large burden of suffering and
limitations in physical, professional, social and psychological functioning that is
associated with morbid obesity [6, 11]. Thus, the assessment of these domains of
quality of life can be used to measure the impact of a therapeutic procedure in patients
with morbid obesity. This measurement should be performed using validated
instruments for measuring HRQOL, such as standardized questionnaires (that are able
to encode the subjective perceptions of the patient in numerical scores), which enable
researchers to analyze the outcome by methodologies applied in quantitative research
[12-3]. The HRQOL questionnaires provide valuable and complementary overview
about patient’s perspective focusing on the impact of the disease on their daily life;
we should consider that clinical assessment tends to focus on clinical parameters such
as signs and symptoms [14].
60
There are few studies that use validated instruments to evaluate HRQOL
specifically related to obesity. This assessment is especially relevant to research in
this area, because morbid obesity has had a significant negative impact on HRQOL,
which, according to studies, seems to improve significantly with the weight loss [157]. Thus, the aim of this study was to investigate the relationship between weight loss,
assessed by BMI and %EWL, and the HRQOL in patients presenting morbid obesity.
Furthermore, this study was also aimed to assess if there was difference in HRQOL
scores between baseline and follow-up. For that, we have applied two questionnaires:
Health-Related Quality of Life was measured by the Impact of Weight on Quality of
Life (IWQOL-Lite) and Medical Outcomes Study 12-Item Short Form (SF 12), before
and six months after the Roux en-Y Gastric Bypass Surgery (RYGBP).
METHODS
This is a prospective multicenter study conducted in three public hospitals, in
southern Brazil, licensed by the Public Health System to perform bariatric surgery.
The participants were, at a first moment, 89 adults, of both sexes, which were waiting
follow-up clinical assessment to the RYGBP in the respective institutions. The
evaluation occurred before and six months after the surgery; and it was carried out
from June 2008 to July 2010. In the study were included adult patients, previously
evaluated by the multiprofessional health clinical team, who was considered able to
submit to the GBP; with ages between 18 and 65 and have agreed with the research.
This research project was approved following the rules of the resolution of the
Comitê Nacional de Pesquisa em Humanos, Comitê de Ética e Comitê Científico do
Instituto de Cardiologia-Fundação Universitária de Cardiologia, and lhe Comitês de
61
Ética do from lhe other Hospitals, all located in Porto Alegre – RS. Patients were
informed about: research goals, interview’s length, follow-up, confidentiality on the
data measured and also that the data collected would be used only for this study. They
also were also informed that if they wanted to quit the study, their clinical health care
would not suffer any change.
Evaluations were performed using a protocol consisting of an interview with
socio-demographic data, history of obesity, anthropometric measurements and two
scales to assess HRQOL. At the study were included, for the first evaluation, patients
who were present in the hospitals waiting for their clinical follow-up from bariatric
surgery, and who agreed to participate. Patients with educational level lower than fifth
grade of elementary school were not included in the study, in order to avoid
difficulties in understanding the content of the research protocol. The researcher
responsible for data collection was trained in administering the protocol. Preoperative
data collection was performed individually in the preoperative evaluation clinic,
integrated to the scheduled multidisciplinary appointments. Subsequently, health
teams of the institutions provided reports of the surgeries to the researcher. Six
months after surgery, patients who had participated in the preoperative data collection
were contacted by telephone, mail or email. In the reevaluations made by mail, the
data collection protocol was sent directly to the home address of each research
participant, in a sealed envelope, along with guidelines for filling, and another
envelope, stamped and addressed to the researcher with protocol and instructions for
returning information required. The email reevaluations follow a similar process, but
by internet. Of the 89 evaluated in the preoperative period, it was impossible to
contact seven patients either by phone or e-mail, thus resulting in 82 patients
evaluated in the two periods of this study.
62
Variables under Consideration
The data collection protocol has consisted of:
•
Semi-structured interview: for defining the socio-demographic profile and
antecedents of obesity.
•
Medical Outcomes Study 12-Item Short Form (SF 12): The SF-12 is a
generic questionnaire for assessing general HRQOL with the ability to measure
objectively the perceived health status related to physical mobility, pain, sleep,
energy, social isolation, emotional reactions and impacts of various diseases in the
daily lives of individuals [12,18]. It is part of the IQOLA Project (International
Quality of Life Assessment Project) and was validated in Brazil by Ciconelli [19], and
to perform this study was applied an abbreviation of the SF-36, the SF-12, which also
had its psychometrics properties evaluated in the country and have shown as a reliable
instrument to assess the HRQOL [13] and is a convenient alternative to the SF-36
with respect to the overall assessment of HRQOL in both physical and mental aspects
[20]. The obtained scores are converted into scores from 0 to 100, representing 100
the better quality of life [18].
Impact on Weight Quality of Life (IWQOL-Lite): evaluates the specific
quality of life of obese individuals. It is a self-administered questionnaire that assesses
the impact of weight on quality of life in five areas, related to physical function, selfesteem, sexual life, embarrassment in public and at work, thus producing partial
scores and a total score [21]. Through confirmatory factor analysis study, we reach a
solution of 5 distinct factors: physical function, self-esteem, sexual life,
63
embarrassment in public and at work, which showed excellent internal consistency,
ranging from α = 0.90 to α = 0.94. The broad Alpha found was 0.96. Thus, after
applying the IWQOL-Lite, it is possible to obtain partial scores, one for each of the
five areas, as well as a total score. In the instrument development study we found that
the participants' weight changes are connected significantly with changes in IWQOLLite scores, which demonstrates the instrument response to assess the impact of
weight in quality of life. The psychometric properties of this instrument were also
studied in Brazil. In the study of test-retest reliability, there was an interval of 7 days
between the two applications, with a total Intra-class Correlation Coefficient (ICC) of
0.91. The internal consistency indices was 0.92 in the clinical sample, 0.95 in a
community sample, and 0.91 in the combined sample (clinical / community). The
factor analysis study has shown that all items of the instrument had a factor loading
greater in areas that were intended to assess. The scores are converted into scores
from 0 to100, representing 100 the better quality of life [11].
Anthropometric Measures: To evaluate the weight loss were used absolute
measures, such as initial weight (IW), weight loss (WL), excess of weight (EW), and
body mass index (BMI), also relative measures, to assess the percentage weight loss
after surgery such: weight loss percentage (%EW),excess of weight loss percentage
(%EWL), and excess of BMI loss percentage (%EBMIL).
Sample size
The sample size was calculated in order to compare the mean values of quality
of life scores before and six months after bariatric surgery (two-tailed t-test for paired
64
samples). The observation of a pilot sample composed by 19 subjects with morbid
obesity who were submitted to bariatric surgery provided the standard deviations and
correlation coefficients used for the calculations that were performed using the
software WINPEpi.
For the IWQOL-Lite score, considering standard deviations of 65.03 and
82.65 for the scores before and after surgery, respectively, 81 pairs of observations
(before and after surgery) would be required in order to detect a difference of 26
points, considering an alpha error of 5% and power of 80%. For the Physical
Component Summary of the SF-12 score, considering the standard deviations of 6.55
and 7.59 for the scores before and after surgery, respectively, 71 pairs of observations
(before and after surgery) would be required to detect a difference of 3 points,
considering an alpha error of 5% and power of 80%. Finally, for the Mental
Component Summary of the SF-12 score, considering the standard deviations of 5.96
and 8.27 for the scores before and after surgery, respectively, 60 pairs of observations
(before and after surgery) would be required to detect a difference of 3 points,
considering an alpha error of 5% and power of 80%.
Statistical Analysis
The obtained data were analyzed using the Statistical Package for the Social
Sciences - SPSS 17.0. The means and standard deviations, as well as the frequencies,
were used to describe the socio-demographic and anthropometric profiles of the
sample. The mean values of the anthropometric measures and of the quality of life
scores before and after surgery were compared using the Student’s t-test for paired
samples. The level of significance considered was p<0.05. Finally, the Pearson's
65
correlation coefficient was used to verify the existence of a association between
quality of life and weight loss (BMI and %EWL) after surgery.
RESULTS
From the group of 82 evaluated patients, 87.8% (n=72) were females; had an
average, age of 39.98±10.85 years; white, 90.2% (n=74); married, 63.4% (n=52);
family antecedents of obesity, 87.8% (n=72); complete second degree 40.2% (n=33),
and incomes between 2 to 5 minimum wages, 51.2% (n=42). To other data, check
Table 1. The anthropometric profile of the sample obtained at baseline and at the
follow-up, as well as the verification of differences between the mean weight, BMI
and overweight; between the two stages of the study, are summarized in Table 2.
However, it should be noted that the means of weight loss before and after surgery
have a statistically significant difference of 38.1 kg and an average reduction of
14.1kg/m2 in the BMI, which are values clinically relevant, showing the effectiveness
of the surgical intervention. All absolute anthropometric measures, before and after
RYGBP, have showed differences with p <0.001. In the relative rates, we obtained a
56% reduction in the overweight as measured by the %EWL and a 28.5% of BMI loss
percentage.
Regarding the HRQOL scores, it was observed a statistically significant
difference (p <0.001) between the mean scores obtained in all areas of the IWQOLLite. As for the SF-12 score, occurs a statistically significant difference (p = 0.001)
between the mean scores of the Physical Component Summary (PCS) measured
before and six months after surgery. However, no significant difference was detected
66
between the mean scores of the Mental Component Summary (MCS) of the
instrument (p=0.106). To other data, check Table 3.
It can be seen in Table 4 positive correlation, statistically significant, between
%EWL and every area, and the IWQOL-Lite total score, as well as negative
correlation between the BMI and IWQOL-Lite scores. However, no significant
correlation was identified between the PCS and MCS scores of the SF-12 and the
indicators of weight loss.
DISCUSSION
The assessment of quality of life through standardized questionnaires, such as
IWQOL-Lite and SF-12, allows encoding subjective perceptions of patients onto
quantitative data, thus enabling the comparative study of HRQOL with numerical
information from clinical and epidemiological research [12-3,19,20]. This study
showed that significant reduction in body weight at the first six months, in patients
with morbid obesity submitted to bariatric surgery was related to a statistically
significant increase of the HRQOL average score. The relevant weight loss achieved
by RYGBP have been mentioned by other researchers [10,22-3], such as year followup study [22], which showed a %EWL of about 80% in the post-surgery first year and
showed that approximately 80% of the patients lost 50%, or more, overweight, having
the greatest weight loss occurred in the first six months (60%) after surgery.
In line, with the results of this study, we should mention a similar research,
which involved a sample of 40 patients who were evaluated using the IWQOL-Lite,
also with a six-month follow-up RYGBP. It found through inferential statistical
67
analysis for paired samples, significant differences of p <0.01 in all areas of IWQOLLite, as well as in the total score of the instrument [23].
In the Physical Component Summary scores assessed by the SF-12, it was
revealed a significant difference between the baseline and the follow-up, but there was
no significant difference in the Mental Component Summary scores. Also at the
follow-up, it was noted a correlation between BMI and %EWL in all areas, as well as
in the total IWQOL-Lite score. Still, when using the SF-12 there was no correlation
between the two areas of the scale (Physical and Mental Component Summary), and
BMI and %EWL. Regarding the impact of weight loss in quality of life as measured
by the SF-12, the lack of improvement in the Mental Component Summary, six
months after obesity surgery, as well as the lack of relationship between the scores of
the instrument, BMI and %EWL, deserves some comments. It is worth highlighting,
as already noted by other researchers, that although there are similar areas assessed by
both instruments (IWOQOL-Lite and SF-12), such as physical function, for instance,
the degree to which these areas are correlated with other variables may vary between
instruments due to the fact that one is specific to the evaluation of the impact of
weight on HRQOL (IWQOL-Lite) and the other is a generic measure (SF-12) [17].
For example, a study that have used the SF-36 and the IWQOL-Lite reported that
weight loss was correlated to all scores of IWQOL-Lite, but only to the Physical
Component Summary of SF-36 [10], similar to the findings of this study.
Furthermore, a meta-analysis that evaluated the HRQOL among people who seek
surgical treatment, non-surgical treatment and who do not seek treatment at all,
stressed that the IWQOL-Lite showed greater differences in scores between the
groups when compared to the differences found through the SF-36. Thus, the study
concludes that IWQOL-Lite reflects predominantly the relationship between weight
68
and HRQOL, whereas the SF-36 reflects predominantly the general HRQOL,
determined by other factors [24]. These data make us believe that using a specific
instrument for assessing the impact of weight loss on HRQOL, as the IWQOL-Lite,
can better delineate the quality of life areas affected by weight loss reached by
surgery.
The data obtained in this study allow us to conclude that in these patients with
morbid obesity submitted to RYGBP, the body weight reduction observed six months
after the intervention is associated with improvement of the HRQL (all IWQOL-Lite
scores and the PCS of SF-12 scores).
As expected in scientific researches, the present study has some limitations
that should be addressed. Firstly, it is a longitudinal study with no control group,
although each individual was his own control in comparing outcomes before and after
bariatric surgery. Secondly, as the sample was composed mostly of women (87.8%),
this might limit the extrapolation of the results to super obese men. Most of the
studies related to bariatric surgery points out a similar incidence of morbid obesity in
both gender, men and women, although the women are seeking treatment more than
men [2].
We have not found another study conducted in Brazil, with similar delineation
and goals to this research, which shows the likely originality of this work. It may be
stressed that, despite the possible sociocultural differences between the study sample
and other samples from other studies mentioned [10,22-4], the results regarding
weight loss and HRQOL were very similar. This suggests that different samples of
morbidly obese patients behave similarly after RYGBP, with respect to the variables
studied, independently of the socio-demographic differences. The fact of this
69
assumption is raised, from the contributions of this study, represents an advance
towards the possible generalization of the results in this type of population.
Finally, although the six month follow-up period has been sufficient to
observe significant effects of post-operative weight loss and its relationship to
HRQOL, it is suggested that further studies should be conducted with a longer followup period, in order to observe the effectiveness of these HRQOL results in long-term.
70
REFERENCES
1. Finucane MM, Stevens GA, Cowan MJ, et al. National, regional, and global trends
in body-mass index since 1980: systematic analysis of health examination surveys and
epidemiological studies with 960 country-years and 9.1 million participants. Lancet.
2011;377:557-67.
2. Santos LM, Oliveira IV, Peters LR, et al. Trends in morbid obesity and in bariatric
surgeries covered by the Brazilian public health system. Obes Surg. 2010;20(7):943-8.
3. Gonzales A, Phil D, Hartge P, et al. Body-mass index and Mortality among 1.46
million white adults. N Engl J Med. 2010;363:2211-9.
4. Buchwald H, Oien DM. Metabolic/bariatric surgery Worldwide 2008. Obes Surg.
2009;19(12):1605-11.
5. Picot J, Jones J, Colquitt JL, et al. The clinical effectiveness and cost-effectiveness
of bariatric (weight loss) surgery for obesity: a systematic review and economic
evaluation. Health Technol Assess. 2009;13(41):1-190.
6. Buchwald H, Avidor Y, Braunwald E, et al. Bariatric surgery: a systematic review
and meta-analysis. JAMA. 2004;292(14):1724-37.
7. Junior WS, Amaral JL, Nonino-Borges CB. Factors Related to weight loss up to 4
years after bariatric surgery. Obes Surg. 2011;21(11):1724-30.
8. Bueter M, Ahmed A, Ashrafian H, et al. Bariatric surgery and hypertension. Surg
Obes Relat Dis. 2009;5(5):615-20.
9. Khwaja HA, Bonanomi G. Bariatric surgery: techniques, outcomes and
complications. Curr Anaesth Crit Care. 2010;21(1):31-8.
10. Kolotkin RL, Norquist JM, Crosby RD, et al. One-year healthrelated quality of
life outcomes in weight loss trial participants: comparison of three measures. Health
Qual Life Outcomes. 2009;7:53.
11. Mariano MHA, Kolotkin RL, Petribu K, et al. Psychometric Evaluation of a
Brazilian Version of the Impact of Weight on Quality of Life (IWQOL-Lite)
Instrument. Eur Eat Disorders. 2010;18:58-66.
12. Ware JE, Gandek B, IQOLA Project Group. The SF-36 health survey:
development and use in mental health research and the IQOLA Project. Int J Ment
Health. 1994;23(2):49-73.
13. Andrade TL, Aquiles AC, Rosa FW, Santos MP, Jezler S, Silva JLP.
Aplicabilidade do questionário de qualidade de vida relacionada à saúde - the 12-Item
Short-Form Health Survey - em pacientes portadores de esclerose sistêmica
progressiva. J Bras Pneumol. 2007;33(4):414-22.
14. Karlsson J, Taft C, Ryden A, et al. Ten-year trends in health-related quality of
life
71
after surgical and conventional treatment for severe obesity: the SOS intervention
study. Int J Obes. 2007;31:124-61.
15. Nguyen NT, Goldman C, Rosenquist CJ, et al. Laparoscopic versus open gastric
bypass: a randomized study of outcomes, quality of life, and costs. Ann Surg.
2001;234(3):279-91.
16. Buddeberg-Fischer B, Klaghofer R, Krug L, et al. Physical and psychosocial
outcome in morbidly obese patients with and without bariatric surgery: a 41⁄2- year
follow-up. Obes Surg. 2006;16:321-30.
17. Kolotkin RL, La Monte MJ, Litwin S, et al. Cardiorespiratory fitness and healthrelated quality of life in bariatric surgery patients. Obes Surg. 2011;21:457-64.
18. Ware JE, Kosinski M, Keller SD. A 12-item Short-Form Health Survey:
construction of scales and preliminary test of reliability and validity. Med Care.
1996;34(3):220-33.
19. Ciconelli RM, Ferraz MB, Santos W, Meinão I, Quaresma MR. Tradução para a
língua portuguesa e validação do questionário genérico de avaliação de qualidade de
vida SF-36 (Brasil SF-36). Rev Bras Reumatol 1999;39(3):143-50.
20. Gandek B, Ware JE, Aaronson NK, et al. Cross-validation of item selection and
scoring for the SF-12 Health Survey in nine countries: results from the IQOLA
Project. International Quality of Life Assessment. J Clin Epidemiol.
1998;51(11):1171-8.
21. Kolotkin RL, Crosby RD, Kosloski KD, et al. Development of a brief measure to
assess quality of life in obesity. Obes Res. 2001;9:102-11.
22. Witgrove AC, Clark GW. Laparoscopic Gastric Bypass Roux en-Y-500 patients.
technique and results with 3-60 month follow-up. Obes Surg. 2000;10:233-9.
23. Boan J, Kolotkin R, Westman EC, McMahon RL, Grant JP. Binge eating, quality
of life and physical activity improve after Roux-en-Y Gastric Bypass for morbid
obesity. Obes Surg. 2004;14:341-8.
24. van Nunen AM, Wouters EJ, Vingerhoets AJ, Hox JJ, Geenen R. The healthrelated quality of life of obese persons seeking or not seeking surgical or non-surgical
treatment: a meta-analysis. Obes Surg. 2007;17:1357-66.
72
Table 1 Sample sociodemographic characteristics
Variables
Gender
Female
Male
Ethnicity
White
Black
Brown
Asiatic
Scholarship
Incomplete first degree
Complete first degree
Incomplete second degree
Complete second degree
Higher incomplete
Higher complete
Marital Status
Single
Married
Widower
Divorced
Income (brasilian minimum wage ±$375)
Until 1
2–5
5 – 10
10 – 20
More then 20
Physical Activity
No
Yes
Family antecedents of obesity
No
Yes
n
%
72
9
88
11
74
3
4
1
90.2
3.7
4.9
1.2
17
6
10
33
10
6
20.7
7.3
12.2
40.2
12.2
7.3
25
52
2
3
30.5
63.4
2.4
3.7
24
42
12
2
2
29.3
51.2
14.6
2.4
2.4
51
31
62.2
37.8
10
72
12.2
87.8
73
Table 2 Anthopometric profile of weight measurementsin obese patients submitted to
bariatric surgery, at baseline and follow-up
Baseline
6 months
t-value
Variable
[n=82]
[n=82]
IC (95%)
p-value
(df)
Mean±SD
Mean±SD
IW
129.7 ± 28.7
91.6 ±19.1
33.9-42.3
18.1 (81) <0.001
BMI
48.7 ± 10.3
34.6 ±7.3
12.6-15.6
18.4 (81) <0.001
EW
69.6 ± 27.3
31.5 ±18.9
33.9-42.3
18.1 (81) <0.001
WL**
----38.1 ± 19.1
%WL**
----42.8 ± 19.7
%EWL**
----56.0 ± 17.7
%EBMIL**
----28.5 ± 9.4
SD- Standard deviation, IC-95% confidence interval, df -degrees of freedom, IW- Initial weight, BMIbody mass index, EW- excess weight, WL- weight loss, %WL- weight loss percentage, %EWL- excess
weight loss percentage, %EBMIL- excess of body mass index loss percentage.
* Paired Student's t test (baseline vs. follow-up).
** Measures only possible to be obtained in the post-operative period.
74
Table 3 Differences between mean scores of quality of life related to health in Baseline
and Follow-up
Mean±SD
Mean±SD
t-value
Variable
[n=82]
[n=82]
p-value
(df)
Baseline
Follow-up
IWQOL-Lite
Physical Function
37.0±26.2
78.2±24.7
-12.2 (81)
<0.001
Self-Esteem
37.3±30.2
73.8±31.7
-9.8 (81)
<0.001
Sexual Life
49.5±34.8
77.4±31.8
-6.1 (81)
<0.001
Public Distress
37.6±30.6
72.9±33.6
-8.9 (81)
<0.001
Work
51.1±31.6
78.5±32.0
-7.4 (81)
<0.001
Total Score
237.±69.1
305.9±82.9
-10.90 (81)
<0.001
SF-12
Physical Component
39.9±6.0
43.6±6.8
-3.4 (81)
0.001
Mental Component
43.0±8.1
44.7±5.2
-1.6 (81)
0.106
SD- Standard deviation, IWQOL-Lite- Impact on Weight Quality of Life, SF-12- Medical Outcomes
Study 12-Item Short Form
* Paired Student's t test (baseline vs. follow-up).
75
Table 4 Relationship between BMI and %EWL with health related quality of life scores
BMI in follow-up
%EWL
Variable
Pearson’s
Pearson’s
p-value
p-value
Coefficient
Coefficient
IWQOL-Lite
<0.001
-0.42
<0.001
0.39
Physical Function
<0.001
-0.43
<0.001
0.41
Self-Esteem
<0.001
-0.38
<0.001
0.37
Sexual Life
0.006
-0.30
0.009
0.29
Public Distress
0.002
-0.45
<0.001
0.42
Work
0.002
-0.34
0.005
0.30
Total Score
SF-12
0.522
-0.07
0.695
0.04
Physical Component
0.796
0.02
0.564
-0.06
BMI -body mass index, %EWL -% excess weight loss, IWQOL-Lite -Impact on Weight Quality of Life, SF-12 Medical Outcomes Study 12-Item Short Form.
*Pearson’s Correlation (baseline versus follow-up).
**Not significant at level of 5% (p<0,05).
76
4. APÊNDICES
77
4.1 TERMO DE CONSENTIMENTO LIVRE E ESCLARECIDO
78
TERMO DE CONSENTIMENTO LIVRE E ESCLARECIDO
Estamos solicitando sua autorização para participar de um estudo de
pesquisa denominado: “Qualidade de Vida Relacionada à Saúde e Perda de Peso
após o By-Pass Gástrico em Y de Roux: Perder para Ganhar?” a ser realizado no
Hospital__________________________de Porto Alegre.
Esta pesquisa tem como objetivo investigar a gravidade da obesidade
mórbida e avaliar seu impacto na qualidade de vida relacionada à saúde geral e
específica, em pacientes com obesidade mórbida, no período anterior e 6 meses
após a cirurgia bariátrica.
Sua participação envolve o preenchimento de questionários, com a
duração de aproximadamente 45 minutos. Os dados obtidos serão mantidos em
sigilo, somente a pesquisadora responsável terá acesso a eles que serão
armazenados por cinco anos e então descartados. O maior desconforto para o
participante desta pesquisa será o tempo você que deverá dispor para responder
aos questionários. O maior benefício será poder ter acesso aos dados resultantes
da avaliação, que estarão disponibilizados se solicitados, assim como a sua
contribuição pessoal para o desenvolvimento de um estudo científico
relacionado ao seu problema de saúde. Se você achar que algumas perguntas do
questionário podem lhe causar desconforto, por serem pessoais, você pode se
recusar a responder a qualquer uma delas. Sua participação nesta pesquisa é
voluntária, e não haverá nenhuma gratificação financeira e você tem o direito
de se retirar a qualquer momento, sem que haja qualquer alteração no seu
atendimento. Seis meses após a sua cirurgia, voltarei a fazer contato para nova
avaliação e para poder acompanhar seus resultados após a cirurgia.
Eu________________________________________________________
(nome por extenso) fui informado (a) dos objetivos especificados acima, de
forma clara e detalhada. Recebi informações específicas sobre o procedimento
no qual estarei envolvido (a), do desconforto previsto, tanto quanto do
benefício esperado. Todas as minhas dúvidas foram respondidas com clareza e
sei que poderei solicitar novos esclarecimentos, a qualquer momento com a
pesquisadora responsável, a psicóloga Mirna Brilmann, através dos telefones
(51) 3334 0328 e 9974-1407, ou com o Prof. Dr. Iseu Gus, fone (51) 32232746 ou ainda com o Comitê de Ética do IC/FUC-Instituto de Cardiologia/
Fundação Universitária de Cardiologia, Av. Princesa Isabel, 370 fone
(51)3219-2802 Ramal: 24
_______________________________________________
Assinatura do participante
79
4.2 INSTRUÇÕES DO PROTOCOLO DE AVALIAÇÃO
80
INSTRUÇÕES PARA O PREENCHIMENTO DO PROTOCOLO DE
AVALIAÇÃO
1. Você vai receber três questionários para preencher.
2. Leia devagar cada pergunta, prestando bem atenção.
3. Se tiver dúvidas, leia novamente e procure a resposta mais próxima
de como você se sente ou solicite auxilio do pesquisador.
4. Para cada pergunta escolha apenas uma resposta.
5. Marque com um X a resposta que você acha que melhor represente
como você se sente.
6. Se mudar de ideia, você pode apagar ou riscar a resposta errada e
escolher outra resposta que lhe pareça melhor.
7. Procure responder, todas as questões.
Obrigada pela atenção!
81
4.3 INSTRUÇÕES DOS QUESTIONÁRIOS ENVIADOS POR E-MAIL
82
INSTRUÇÕES PARA PREENCHIMENTO DOS QUESTIONÁRIOS
ENVIADOS 6 MESES APÓS A CIRURGIA BARIÁTRICA POR E-MAIL
Prezado paciente
Estou lhe enviando novamente os questionários de avaliação, iguais aos
que você preencheu antes da cirurgia bariátrica, para serem preenchidos
agora, 6 meses após a realização da cirurgia, para acompanhar as as
mudanças que ocorreram com você neste período. Procure preencher com
atenção, respondendo à todas as perguntas. Para cada questão, marque
com um X e escolha a resposta que mais se aproxima, de como vocês se
sente. Assim que concluir, reenvie em anexo.
Agradeço pela atenção e coloco-me à disposição para qualquer
esclarecimento que se faça necessário pelos telefones: (051) 3334-0328 e
9974-1407 ou pelo e-mail: [email protected].
Atenciosamente,
Mirna Brilmann.
83
4.4 INSTRUÇÕES DO PROTOCOLO ENVIADO POR CORREIO
84
INSTRUÇÕES PARA PREENCHIMENTO DO PROTOCOLO ENVIADO
POR CORREIO APÓS 6 MESES DA CIRURGIA BARIÁTRICA
Prezado paciente de cirurgia bariátrica
Estou enviando novamente os questionários de avaliação, iguais
aos que você preencheu antes da cirurgia bariátrica, para serem
preenchidos agora, 6 meses após a realização da cirurgia e assim
acompanhar as mudanças que ocorreram neste período. Para cada questão
marque com um X apenas uma resposta, a que mais se aproxima de como
vocês se sente. Se errar alguma, rabisque e marque a que você considerar
a melhor. Procure preencher com atenção, respondendo a todas as
perguntas. O protocolo consta de uma entrevista e dois questionários para
você assinalar com uma cruzinha na resposta certa. Dentro do envelope,
além dos questionários, você encontrará outro envelope, já endereçado e
selado para você enviar pelo correio após preencher.
A sua participação é muito importante porque nos dará uma visão
geral dos resultados da cirurgia, para que possamos conhecer e trabalhar
melhor com este tratamento.
Agradeço antecipadamente pela atenção e coloco-me à disposição
para qualquer esclarecimento, que se faça necessário pelos telefones:
(051) 3334-0328 e 9974-1407, ou pelo e-mail:
[email protected]
Atenciosamente,
Mirna Brilmann.
85
4.5 ENTREVISTA SEMIESTRUTURADA PRÉ-CIRURGIA BARIÁTRICA
86
ENTREVISTA SEMIESTRUTURADA PRÉ-CIRURGIA BARIÁTRICA
Data da entrevista: ______________
Hospital: ___________________________
1. Nome:_____________________________________________________________
2. Sexo: feminino
masculino 3. Data de nascimento: __________________
4. Idade:_____________ 5. Local de nascimento:__________________________
6. Cor: branco negro
pardo
amarelo
outro _____________
7. Endereço:__________________________________________________________
Cidade:____________________________________________ Cep:______________
8. Fone fixo:______________________ 9. Fone celular:______________________
10. Fone de familiar:____________________
11. Escolaridade: 1º grau incompleto
1º grau completo
2º grau incompleto 2º grau completo
superior incompleto superior completo
12. Estado civil: solteiro
casado
divorciado separado (a)
união estável
13. Filhos: sim
não
15. Trabalho: trabalha
autônomo
viúvo
14. Quantos? _______________
empregado
empregador
desempregado aposentado
incapacidade física
dona de casa
16. Profissão:__________________________
17. Renda pessoal: até 1 salário mínimo de 2 a 5 salários-mínimos de 5 a 10
salários-mínimos de 10 a 20 salários-mínimos
18. Fonte de renda: emprego remunerado
cônjuge
aposentadoria
pensão dos pais
auxílio doença
seguro desemprego
renda de
renda familiar
pensão privada/outros rendimentos .
19. Fonte de encaminhamento:
hospital
mais de 20 salários-mínimos
psicólogo
imprensa
outro paciente
Outro_____________
20. Peso atual:_________ 21. Altura: ________
22. Peso máximo na vida:__________
23. Peso mínimo após os 18 anos:_________________
24. Peso desejado___________________
médico
87
25. Tratamentos anteriores para redução de peso:
nunca fez tratamentos
dieta + medicação
uso de diuréticos
só dieta
dieta + exercício
internação
uso de laxantes
provocar vômitos
26. Há quanto tempo é obeso?
gravidez
cirurgia para obesidade
infância
adolescência
casamento
outro___________________
27. Com que freqüência costuma fazer dieta?
nunca
raramente freqüentemente
sempre
28. Você tem pessoas com problemas de sobrepeso na sua família? sim
29. doenças associadas:
hipertensão diabetes outras ______________________
30. consumo de álcool:
nunca
raramente
31. Tabagismo: Sim
frequentemente
diariamente
Não
32. Cirurgião:_________________________________________________
33. Técnica Cirúrgica:__________________________________________
não
88
4.6 ENTREVISTA SEMIESTRUTURADA 6 MESES APÓS A CIRURGIA
89
ENTREVISTA SEMIESTRUTURADA 6 MESES APÓS A CIRURGIA
Data da cirurgia: _______________ Local:__________________________
1. Nome:______________________________________________________
2. Peso atual:__________________ 3. Peso desejado__________________
4. Faz tratamentos para redução de peso:
não faz tratamentos
só dieta
uso de laxantes uso de diuréticos
dieta + exercício
dieta + medicação
provocar vômitos
5. Com que frequência costuma fazer dieta?
nunca
raramente
frequentemente sempre
6. doenças associadas: hipertensão diabetes
outras (quais)
__________________________________________________________
7. Consumo de álcool: nunca raramente frequentemente diariamente.
8. tabagismo: sim não
9. cirurgião _________________________________________________
10. técnica Cirúrgica _____________________________
11. data da cirurgia: ______________________
90
4.7 QUESTIONÁRIO SF-12
91
SF-12 QUESTIONÁRIO DE QUALIDADE DE VIDA RELACIONADA À
SAÚDE
Queremos saber sua opinião sobre sua saúde. Essa informação nos ajudará, a saber,
como o (a) Sr (a) se sente e como é capaz de fazer suas atividades do dia a dia. Responda
cada questão indicando a resposta certa. Se estiver em dúvida sobre como responder a
questão, por favor, tente responder da melhor maneira possível.
1.
Em geral, o (a) Sr (a) diria que a sua saúde é:
Excelente
Muito boa
Boa
Regular
Ruim
1
2
3
4
5
As perguntas seguintes são sobre coisas que o (a) Sr (a) geralmente faz no seu dia
a dia (dia típico/comum) O (A) Sr (a) acha que sua saúde, AGORA, o dificulta de
fazer algumas coisas do dia a dia, como por exemplo:
2. Atividades médias (como mover uma cadeira, fazer compras, limpar a casa,
trocar de roupa)?
SIM Dificulta muito.
SIM Dificulta um pouco.
NÃO dificulta de modo algum.
1
2
3
3. O (A) Senhor (a) acha que sua saúde, AGORA, o dificulta de fazer algumas
coisas do dia a dia, como por exemplo:
Subir três ou mais degraus de escada?
SIM Dificulta muito.
SIM Dificulta um pouco.
NÃO dificulta de modo algum.
1
2
3
Durante as últimas quatro semanas, o (a) Sr (a) teve algum dos seguintes
problemas com seu trabalho ou em suas atividades do dia a dia, como por
exemplo:
4. Fez menos do que o (a) Sr (a) gostaria, por causa de sua saúde física?
Sim
Não
1
2
92
5. Durante as últimas quatro semanas, o (a) Sr (a) com seu trabalho ou em suas
atividades do dia a dia, como por exemplo: Sentiu-se com dificuldade no
trabalho ou em outras atividades, por causa de sua saúde física?
Sim
1
Não
2
Durante as últimas quatro semanas, o (a) Sr (a) teve algum dos seguintes
problemas, como por exemplo:
6. Fez menos do que gostaria, por causa de problemas emocionais?
Sim
Não
1
2
7. Durante as últimas quatro semanas, o (a) Sr (a) teve algum dos seguintes
problemas, como por exemplo: Deixou de fazer seu trabalho ou outras atividades
cuidadosamente, por causa de problemas emocionais?
Sim
Não
1
2
8. Durante as últimas quatro semanas, alguma dor atrapalhou seu trabalho
normal (tanto o trabalho de casa como o de fora)?
Não, nem um pouco.
Um pouco
Moderadamente
Bastante
Extremamente
1
2
3
4
5
Estas questões são sobre como o (a) Sr (a) se sente e como as coisas têm
andado para o (a) Sr (a) durante as últimas quatro semanas. Para cada questão,
por favor, dê a resposta que mais se assemelha à maneira como o (a) Sr (a) vem
se sentindo.
9. Quanto tempo (a) Sr (a) tem se sentido calmo e tranqüilo?
Todo o tempo
A maior parte do tempo
Uma boa parte do tempo
Alguma parte do tempo
Uma pequena parte do tempo
Nem um pouco do tempo
1
2
3
4
5
6
93
10.
Quanto tempo, durante as últimas quatro semanas, o (a) Sr (a) tem se
sentido com bastante energia?
Todo o tempo
A maior parte do tempo
Uma boa parte do tempo
Alguma parte do tempo
Uma pequena parte do tempo
Nem um pouco do tempo
1
2
3
4
5
6
11. Quanto tempo, durante as últimas quatro semanas, o (a) Sr (a) se sentido
desanimado e deprimido?
Todo o tempo
A maior parte do tempo
Uma boa parte do tempo
Uma pequena parte do tempo
Nenhum pouco do tempo
1
2
3
4
5
12. Durante as últimas quatro semanas, em quanto do seu tempo a sua saúde ou
problemas emocionais atrapalharam suas atividades sociais, tais como: visitar
amigos, parentes, sair, etc?
Todo o tempo
A maior parte do tempo
Uma boa parte do tempo
Uma pequena parte do tempo
Nenhum pouco do tempo
1
2
3
4
5
94
4.8 QUESTIONÁRIO IWQOL-LITE
95
QUESTIONÁRIO IMPACT OF WEIGTH ON QUALITY OF LIFE-LITE
(IWQOL-Lite)
Responda às afirmações a seguir circulando o número que corresponda à afirmação
que melhor se aplique à sua condição nos últimos 7 dias. Seja o mais franco possível.
Não existem respostas certas nem erradas.
Função física
Nunca
Verdade
Devido ao meu peso, tenho
dificuldade em apanhar objetos.do
chão
Devido ao meu peso, tenho
dificuldade em amarrar meus
sapatos.
Devido ao meu peso, tenho
dificuldade em me levantar de
cadeiras.
Devido ao meu peso, tenho
dificuldade em subir e descer
escadas.
Devido ao meu peso, tenho
dificuldade em me vestir e em tirar
minha roupa.
5
6.
Devido ao meu peso,
dificuldades em me deslocar.
tenho
5
7.
Devido ao meu peso, tenho
dificuldade em cruzar as pernas.
5
8.
Sinto falta de ar mesmo com
esforços físicos mínimos
5
9.
Fico incomodado porque minhas
articulações ficam duras ou com dor
5
10.
Os meus tornozelos e a parte inferior
das pernas ficam inchados no final
do dia.
5
11.
Estou preocupado com a minha
saúde.
5
1.
2.
3.
4.
5.
Autoestima
5
5
5
5
Nunca
Verdade
Devido ao meu peso, fico
preocupado com minha imagem
diante dos outros.
Devido ao meu peso, a minha
autoestima não é não é tão boa
quanto poderia ser
5
3.
Devido ao meu peso, sinto-me
inseguro.
5
4.
Devido ao meu peso, não gosto de
mim
5
1.
2.
5
Raramente
Verdade
Algumas
Vezes
Verdade
Geralmente
Verdade
Sempre
Verdade
4
3
2
1
4
3
2
1
4
3
2
4
3
2
1
4
3
2
1
4
3
2
1
4
3
2
1
4
3
2
1
4
3
2
1
4
3
2
1
4
3
2
1
Raramente
Verdade
Algumas
Vezes
Verdade
Geralmente
Verdade
Sempre
Verdade
4
3
2
1
4
3
2
1
4
3
2
1
4
3
2
1
1
96
5.
Devido ao meu peso, tenho medo de
ser rejeitado.
5
6.
Devido ao meu peso, evito olhar para
espelhos ou ver fotografias minhas.
5
7.
Devido ao meu peso, me sinto
constrangido de ser visto em lugares
públicos.
Vida sexual
4
3
2
1
4
3
2
1
5
4
3
2
Nunca
Verdade
Raramente
Verdade
Algumas
Vezes
Verdade
Geralmente
Verdade
Sempre
Verdade
4
3
2
1
4
3
2
1
4
3
2
4
3
2
1
Raramente
Verdade
Algumas
Vezes
Verdade
Geralmente
Verdade
Sempre
Verdade
4
3
2
1
4
3
2
1
4
3
2
1
4
3
2
1
4
3
2
1
Raramente
Verdade
Algumas
Vezes
Verdade
Geralmente
Verdade
Sempre
Verdade
4
3
2
1
4
3
2
1
4
3
2
1
4
3
2
1.
Devido ao meu peso, não sinto
prazer em atividades sexuais.
5
2.
Devido ao meu peso, sinto pouco ou
nenhum desejo sexual.
5
3.
Devido ao meu peso, tenho
dificuldade no desempenho sexual.
5
4.
Devido ao meu peso, evito encontros
sexuais sempre que possível.
5
Dificuldades em locais públicos
1.
2.
3.
4.
5.
Devido ao meu peso, sou
ridicularizado, sofro gozação ou
atenção indesejada.
Devido ao meu peso, me preocupo se
vou caber em assentos em lugares
públicos (por exemplo, cinemas e
teatros, restaurantes, carros ou
aviões).
Devido ao meu peso, me preocupo se
vou conseguir passar em corredores
estreitos ou roletas.
Devido ao meu peso, me preocupo
em procurar cadeiras suficientemente
fortes para agüentarem o meu peso.
Devido ao meu peso, me sinto
discriminado pelos outros.
Trabalho (Obs: Se você é do lar ou
aposentados, responda com relação às suas
atividades diárias).
Devido ao meu peso, tenho
dificuldade em desempenhar as
1.
minhas tarefas ou em cumprir as
minhas obrigações.
Nunca
Verdade
5
5
5
5
5
Nunca
Verdade
5
2.
Devido ao meu peso, sou menos
produtivo do que poderia ser.
5
3.
Devido ao meu peso, não recebo
aumentos,
promoções
ou
reconhecimento no trabalho.
5
4.
Devido ao meu peso, tenho medo de
ir a entrevistas de trabalho.
5
IWQOL-Lite — português do Brasil
Copyright © Copyright 2000. Duke University Medical Center. Toda correspondência deve ser endereçada a: Ronette
L. Kolotkin, Ph.D., Obesity and Quality of Life Consulting, 1004 Norwood Avenue, Durham, NC 27707, USA; Tel. +1
(919) 493-9995; Fax: +1 (919) 493-9925 (e-mail: [email protected])
1
1
1
97
4.9 AGRADECIMENTOS ENVIADOS AOS PARTICIPANTES
98
AGRADECIMENTO AOS PACIENTES QUE
RESPONDERAM AOS PROTOCOLOS ENVIADOS
Prezado paciente,
Agradeço pela atenção e pelo pronto retorno. Estes dados são muito
importantes por que nos permitem avaliar os resultados da cirurgia
bariátrica para conhecer e trabalhar melhor com este procedimento.
Coloco-me à disposição para qualquer esclarecimento que se faça
necessário pelos telefones: (051) 3334-0328 ou (51)9974-1407.
Atenciosamente,
Mirna Brilmann.
99
4.10 LISTA DE SIGLAS
100
LISTA DE SIGLAS
BPGYR - By Pass Gastrico de Y de ROUX
ECF - Escore do componente físico
ECM - Escore do componente mental
DCNT - Doenças Crônicas Não Transmissíveis
DCV - Doença Cardiovascular
FRCV - Fator de Risco Cardiovascular
HAS - Hipertensão Arterial Sistêmica
IMC - Indice de Massa Corporal
IWQOL-Lite - Impact of Weight on Quality of Life
OMS - Organização Mundial da Saúde
E - Excesso de Peso
%PEP - Percentual de Perda de Excesso de Peso
PP - Peso Inicial
PI - Peso Ideal
PP - Perda de Peso
%PP - % de Peso Ideal
%PP - % de Perda Peso
%PIMC - % de Perda do IMC
%PEIMC - % de Perda do IMC
%PEIMCE - % de Perda do Excesso do IMC Esperado
QVRS - Qualidade de Vida Relacionada à Saúde
SF 12 - Short Form
SUS - Sistema Único de Saúde
WHO - World Health Organization
WHOQOL - World Health Organization Quality of Life