Arritmias Cardíacas – Avaliação do Enfermeiro
Conceito: anormalidade da freqüência, regularidade, ou na origem do impulso cardíaco, ou
na alteração da sua condução causando uma seqüência anormal da ativação do miocárdio.
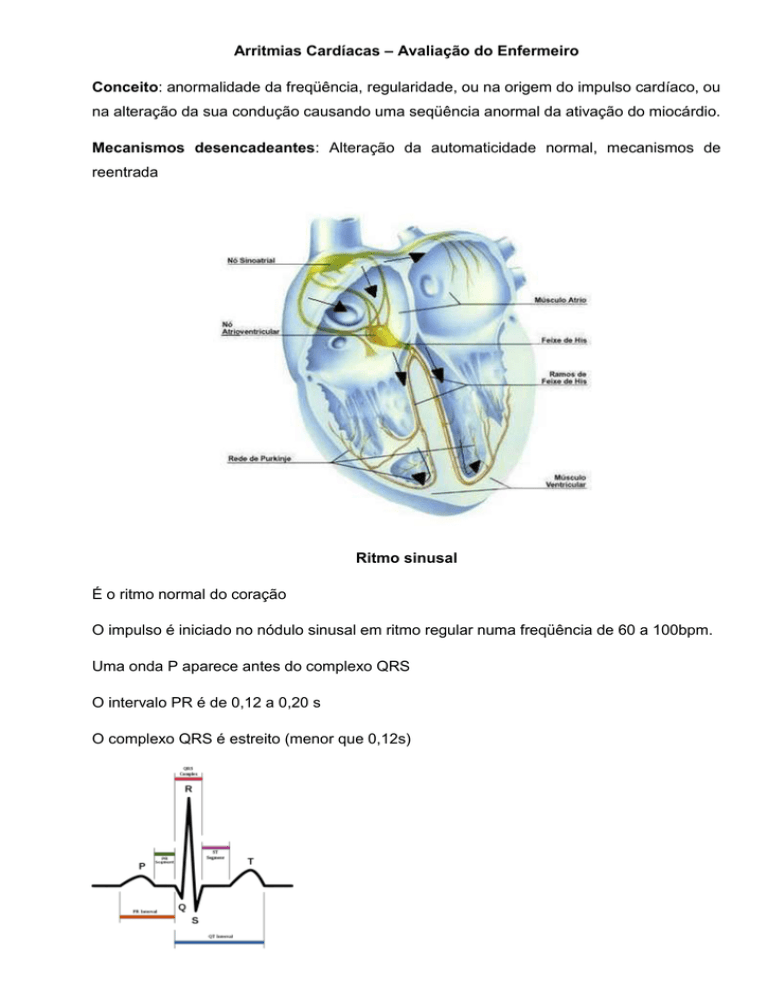
Mecanismos desencadeantes: Alteração da automaticidade normal, mecanismos de
reentrada
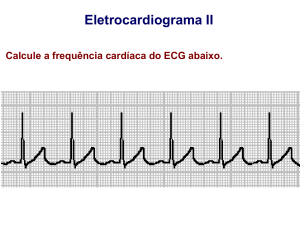
Ritmo sinusal
É o ritmo normal do coração
O impulso é iniciado no nódulo sinusal em ritmo regular numa freqüência de 60 a 100bpm.
Uma onda P aparece antes do complexo QRS
O intervalo PR é de 0,12 a 0,20 s
O complexo QRS é estreito (menor que 0,12s)
Arritmias originadas no nódulo sinusal
Taquicardia sinusal
O nódulo sinusal acelera
Limites superiores: 160 a 180bpm
Causas
1. Anemia
2. Catecolaminas (dopamina e epinefrina)
3. Drogas
4. Esforço físico
5. Estimulantes (cafeína e nicotina)
6. Febre
7. ICC
8. Hipertireoidismo
Características Eletrocardiográficas da taquicardia sinusal
Freqüência - geralmente entre 100 a 150bpm
Ritmo – regular
Ondas P – normais (quando a FC muito alta as ondas P podem se agrupar na onda T e se de
difícil identificação)
Intervalo PR – normal, indicando que a condução do NSA através do ventrículo não está
prejudicada
Complexo QRS – normal
Bradicardia sinusal
Ritmo com impulsos originando-se no nódulo sinusal em uma freqüência inferior 60bpm
O ritmo pode torna-se menor regular à medida que predomina uma FC mais lenta
Causas
1. Antiarrítmicos
2. Bloqueadores do canal de cálcio
3. Betabloqueadores
4. HPIC
5. Hipotireoidismo
6. Hipotermia
7. Massagem do seio carotídeo
8. Relaxamento profundo
9. Sono
10. Vômito
Sinais e sintomas
1. Assintomático
2. Alteração do estado mental
3. Dispnéia
4. Pele fria e pegajosa
5. Tontura
Tratamento
Atropina
Marcapasso cardíaco
Características eletrocardiográficas
Freqüência – normalmente entre 40 e 60bpm, pode ser mais baixa
Ritmo – normal
Ondas P – normais
Intervalo PR – normal, cada onda P precede um complexo QRS normal
Complexo QRS – normal
Arritmias Atriais
1. Taquicardia supraventricular paroxística (TSVP)
FC: 150 a 250bpm
Os impulsos originam-se acima dos ventrículos
É de início súbito
É ocasionada por um foco ectópico atrial ou por mecanismos de reentrada
Ondas P do ritmo rápido se diferenciam das ondas P do ritmo inicial dentro da mesma derivação
Causas
1. Álcool
2. Anomalias congênitas
3. Cafeína e cocaína
4. Digoxina (toxidade)
5. Estresse
6. HAS
7. Hipertireoidismo
8. Hipóxia
9. IAM
Sintomas
Redução DC
Palpitações
Pulso apical e periférico de alta freqüência
ECG: ausência de onda P e complexo QRS
Tratamento
Cardioversão
Drogas: amiodarona, adenosina, verapamil
Estimulação vagal (MSC ou Manobra de Valsalva) provocar vômitos
Fibrilação Atrial
É definida como ritmo ectópico atrial rápido, atividade atrial caótica com seqüência de ondas P
indefiníveis e resposta ventricular irregular.
Causas
1. Cardiopatias subjacentes
2. Cardiopatia valvar
3. IAM
4. PO de CRVM
5. Pericardite
Sintomas
Perda das contrações atriais eficientes
Provoca queda do DC
Tratamento
Bloqueadores do canal de cálcio
Betabloqueadores
Cardioversão
Digitais
Características eletrocardiográficas
Freqüência – depende dos impulsos atriais, pode ser normal entre 60-100bpm ou menor que
60bpm
Ritmo – irregular
Ondas P – ausentes são substituídas por pequenas, irregulares e rápidas oscilações
denominadas de ondas F
Intervalo PR – não há intervalo PR, a maioria das ondas F é bloqueada no NAV, as que passam
são conduzidas normalmente
Complexo QRS – normal, uma vez que a condução do impulso abaixo do NAV não é
prejudicada, porém, corre de forma irregular
Por causa do estado dilatado passivo dos átrios, os trombos podem se formar na parede atrial e
deslocar-se produzindo embolização
O risco de embolização reduz com o uso de HEPARINA
V2. Características eletro
1. Ausência de onda P
2. Distância entre R e R não é regular (irregularidade)
FLUTTER ATRIAL
É um ritmo atrial ectópico rápido
A menos que exista uma via de condução AV anormal, os ventrículos podem responder apenas à
metade da freqüência atrial, produzindo um flutter de 2:1, 3:1 ou 4:1
A freqüência atrial rápida e regular produz um aspecto de dente de rato no ECG
Causas
Cardiopatia reumática e coronariana
Tratamento
Digitais – para aumentar o grau de bloqueio AV e controlar a FC atrial
Características do eletrocardiograma
Freqüência – podem variar de 60 – 150bpm, depende do número de impulsos que passar
através do NAV
Ritmo – regular na maioria das vezes. Entretanto como resultado das alterações e do grau de
bloqueio no NAV o ritmo ventricular pode ser ligeiramente irregular
Ondas P – apresentam ondas características, denominadas ondas F, ocorrem ucom uma
freqüência que varia entre 250-400bpm
Intervalo PR – na verdade pode ser chamado PF, não tem valor nessa arritmia, não precisa ser
avaliado
Complexo QRS – normais, indicando que a condução do impulso além do NAV é normal (indica
que o problema QRS não é no ventrículo)
ARRITMIAS VENTRICULARES
TAQUICARDIA VENTRICULAR
Batimento cardíaco rápido iniciado dentro dos ventrículos
É comum como complicação do IAM
É precursora da FV
Causas
1. Aumento da automaticidade cardíaca (contração rápida)
2. Cardiopatia dilatada (doença de chagas)
3. Intoxicação por drogas ou medicamentos (heroína, cocaína, craque, digoxina)
4. IAM
Sintomas
Dor torácica
Edema pulmonar (retenção de líquidos, átrio fica cheio fazendo congestão pulmonar)
Hipotensão
Hipóxia
Inconsciência
Tratamento
Doente estável: lidocaína
Doente instável: cardioversão
Pode se usar o desfibrilador cardioversor implantável automático (DCIA – Desfibrilador
cardioversor automático implantável), eletivo não é de emergência, colocado dentro do tórax, faz
diagnostico, desfibrila, sem entrar em FA cardioversão 50 joules / 800VW
Características eletrocardiográficas
Freqüência: 140-220bpm
Ritmo – o ritmo ventricular é regular
Ondas P – raramente aparecem, estão enterradas nos complexos QRS
Intervalo PR – não existe, uma vez que não há condução entre os átrios e ventrículos
Complexo QRS: bizarro, típico de extra-sístole repetitivas
EXTRA-SÍSTOLE VENTRICULARES
Surgimento de uma contração ventricular prematura
Tratamento
Lidocaína ou procainamida
ECG: QRS alargados que diferem da morfologia dos batimentos normais. Geralmente são
precedidos de onda P
Características eletrocardiográficas
Freqüência - geralmente normal, mas ocorrem com qualquer frequencia
Ritmo – regular
Ondas P – ausentes no batimento ectópico, porque o estímulo se origina no ventrículo
Intervalo PR – não há
Complexo QRS – está sempre alargado e deformado
Bigeminismo
Uma extra sístole ventricular, acoplada a um batimento normal
Trigeminismo
É antecessor da TV
BLOQUEIO ATROVENTRICULAR
O BAV é definido como um distúrbio da condução do estimulo elétrico, gerado pelo nódulo sinusal
até atingir ventrículos
A condução é prolongada, mas todos os impulsos os finalmente conduzidos para os ventrículos
O intervalo PR está presente, mas excede o limite de 0,2 s
O prolongamento PR pode ser ocasionado por drogas, como digital, bloqueadores adrenérgicos
ou de canal de cálcio
Não tem conseqüência hemodinâmica para o paciente
Nenhum tratamento é indicado
Causas
1. Medicamentos (betabloqueadores e digoxina)
2. IAM
3. Miocardite
BAV de 2º grau
Ocorre um aumento progressivo do intervalo PR até que ocorra o bloqueio da despolarização
atrial – onda P
É causado por qualquer processo mórbido que atinja o nodo AV
Geralmente é devido ao aumento do tônus parassimpático ou a efeitos de drogas
Raramente o paciente é sintomático
Não existe tratamento específico, s e drogas forem a causa a suspensão imediata é indicada
Características eletrocardiográficas
Freqüência – geralmente baixa, mas pode ser normal
Ritmo – irregular, por causa do movimento ventricular “pulado”
Ondas P – são mais numerosas do que os complexos QRS, porque alguns impulsos são
bloqueados no NAV
Intervalo PR – alarga-se progressivamente, até que um impulso atrial é bloqueado no NAV, e o
complexo QRS não aparece no ECG
QRS não aparece no ECG
Complexo QRS geralmente normal
BAV do 3º Grau (bloqueio atrioventricular total)
Não há correlação entre a despolarização atrial e a ventricular. Os estímulos provinientes dos
átrios são totalmente bloqueados
No ECG as ondas P e os complexos QRS estão presentes mas não existe correlação entre eles
Os intervalos PP e RR são regulares, mas o intervalo PR é variável
Causa
1. Uso de drogas que retardam a condução do estimulo
Tratamento
Atropina
Marcapasso
O tempo de aparecimento QRS é maior
Distancia P é normal
BAVT
Características eletrocardiográficas
Freqüência – a freqüência ventricular é baixa e constante (30 – 40 bpm). A FC atrial independe
da ventricular, é sempre mais rápida (60 – 120bpm)
Ritmo – regular, os ritmos são independentes um do outro
Ondas P – normais, porém existem mais ondas P que complexos QRS
Intervalo PR – inconstantes devido ao fato dos átrios e os ventrículos possuírem marcapassos
independentes
Complexos QRS – se o bloqueio está próximo ao NAV o complexo QRS pode ser normal
TAQUICARDIA VENTRICULAR SEM PULSO
Sucessão rápida de batimentos ectópicos ventriculares que pode levar a acentuada
deteriorização hemodinâmica, chegando mesmo a ausência de pulso arterial palpável, quando
então é considerada uma modalidade de PCR.
ATIVIDADE ELETRICA SEM PULSO – AESP (Dissociação Eletromecânica) – não tem
complexo QRS
Ausência de pulso detectável na presença de algum tipo de atividade elétrica, com exclusão da
TV e FV
Causas
1. Acidose
2. Hipotermia
3. Hipóxia
4. Tamponamento cardíaco
Tratamento: atropina e epinefrina
ECG: evidencia de atividade elétrica organizada, o músculo cardíaco está muito fraco ou muito
mal perfundido para responder ao estímulo elétrico
O estimulo é gerado de maneira regular, porém o coração não responde
FIBRILAÇÃO VENTRICULAR
A atividade contrátil cessa e o coração apenas tremula
O débito cardíaco é zero, não há pulso, nem batimentos cardíacos PARADA CARDÍACA
No ECG temo um ritmo irregular, sem ondas P, QRS ou T
Não há despolarização ventricular
Ritmo irregular, caótico, com ondas de vários tamanhos e formas
(v2) FV fina: aparecimento recente
(v2) FC grosseira: evolução tardia, geralmente precede a assistolia
Causas
1. Desequilíbrio eletrolítico
2. Hipotermia
3. IAM
Tratamento
Desfibrilação através de choque por corrente direta de 200 a 360j, Lidocaína
ECG: seqüência de ondas ampliadas numa linha irregular não se observando qualquer complexo
definido
ASSISTOLIA
Também chamada de assistolia ventricular ou parada ventricular
Ausência de atividade elétrica discernível nos ventrículos
Pode haver atividade nos átrios, mas não os impulsos que não são conduzidos aos ventrículos
Causas
1. Distúrbios eletrolíticos
2. Hipovolêmia
3. Hipóxia
4. Hipotermia
5. IAM
6. Tamponamento cardíaco
Tratamento
RCP: adrenalina, atropina EV, oxigênio
Características eletrocardiográficas
A tríade clássica de um IAM que pode acontecer independente é:
Isquemia: não significa infarto e sim redução do suprimento de sangue proviniente das artérias
coronárias ou suprimento menor que o normal. O sinal característico é a inversão da onda T
Injúria (lesão) – significa IAM agudo ou recente. O sinal característico é a elevação
(supradesnivelamento do segmento ST), retornando mais tarde ao nível da linha base.
Características eletrocardiográficas
O supra de ST pode estar presente também no aneurisma de aorta e na pericardite, porém o
mesmo não retorna a linha base
O segmento ST pode estar deprimido em alguns casos como: digitalização e prova de esforço em
doentes com isquemia
Infarto – é feito pela presença de onda Q
Uma onda O patológica tem 0,04s ou um terço da altura de complexo QRS
Pequena onda P pode ocorrer em DI, DII, V5 e V6
Características eletrocardiográficas
Várias partes da parede do ventrículo podem sofrer IAM, sendo chamadas de:
Infarto anterior – ondas Q em V1,V2,V3 e V4
Infarto septal – ondas Q em V1,V2,V3 e V4
Infarto lateral – onda Q em DI e AVL
Infarto inferior – ondas Q em DII, DIII e AVF
Infarto posterior – ondas Q invertidas que se parecem onda R em V1 ou V2