Intestino Grosso
Escolha uma das opções abaixo para ler mais detalhes.
Intestino Grosso
• Doença diverticular
• Câncer de cólon
• Retocolite ulcerativa
• Síndrome do intestino irritável
• Apendicite
Reto / Ânus
• Doença hemorroidária
• Fissura anal
• Fístula anal
• Abscesso anoretal
• Câncer de Reto
Intestino Grosso
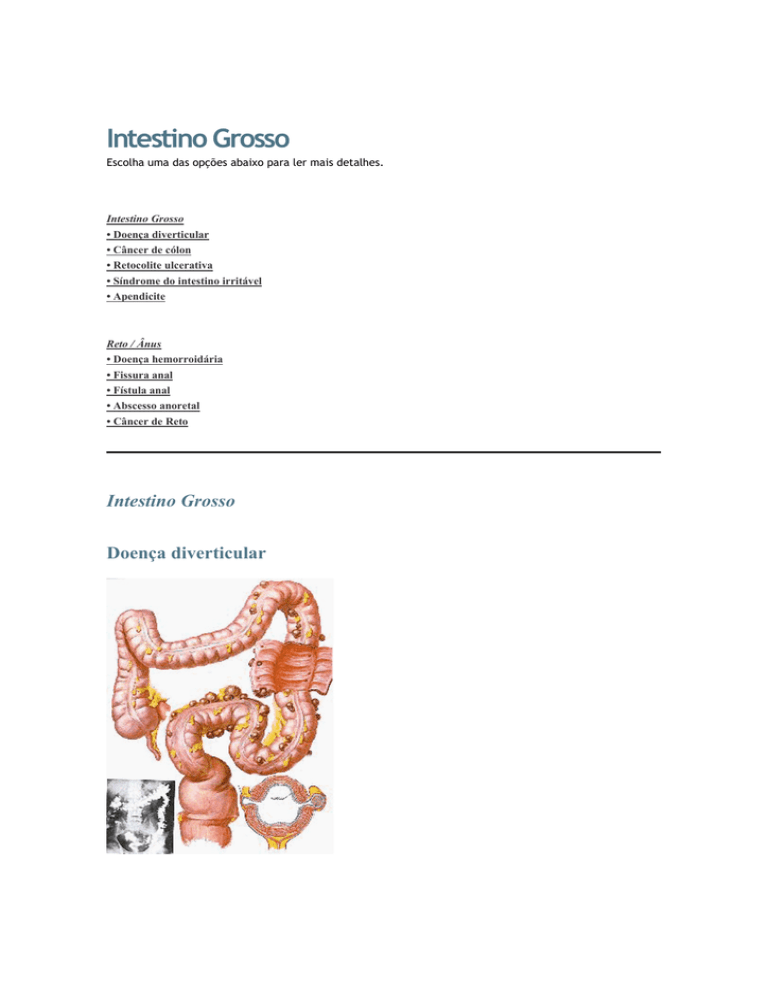
Doença diverticular
É a presença de pequenas saculações que se formam em todo tubo digestivo, mas mais frequentemente, localizam-se no
intestino grosso (cólon). Responsável pela absorção de água, armazenamento e eliminação dos resíduos da digestão, o
intestino grosso começa no íleo (porção final do intestino delgado) e é dividido nos seguintes segmentos: ceco (onde se
localiza o apêndice), cólon ascendente, cólon transverso e cólon descendente que desemboca no cólon sigmóide, reto e
canal anal.
Os divertículos são resultantes da fraqueza de alguns locais da parede do intestino grosso. Mais freqüente no colon
sigmóide ou na metade esquerda do intestino grosso, acometem geralmente pacientes acima de 60 anos e não há
diferenciação entre o sexo masculino ou feminino. Uma dieta com poucas fibras é responsável pela freqüência da doença
diverticular.
A diverticulite é a inflamação destas formações saculares. Atribui-se a uma dieta pobre em fibras por longos anos, esforço
evacuatório, constipação intestinal e obesidade como precursores da formação dos divertículos, por aumentarem a pressão
intra-intestinal.
Os sintomas mais comuns são dores abdominais em cólicas, diarréias ou alterações do hábito intestinal e, ocasionalmente,
sangramentos. Muitas pessoas possuem divertículos e não apresentam sintomas.
O diagnóstico é clínico e pode ser comprovado com exame de sangue, ultra-sonografia e tomografia computadorizada do
abdome. O tratamento depende da intensidade dos sintomas e da presença ou não de complicações.
Na diverticulite aguda a dor é o principal sintoma, localizada na parte inferior e preferencialmente no lado esquerdo do
abdome. O sintoma é semelhante ao da apendicite aguda, só que no lado esquerdo. A dor tem um início lento, mas
progressivo, tornando-se constante com a evolução do processo inflamatório; acompanhada de náuseas. Febre é outro
sintoma normalmente presente e se elevada pode sugerir a possibilidade de diverticulite com abscesso.
Outra complicação da doença é o sangramento, que pode ser de grande volume, sangue vivo e quase sempre implica em
internação hospitala para observação, mas felizmente na maioria dos casos o sangramento cessa espontaneamente.
Não ocorre transformação dos divertículos para câncer de intestino.
Não há um tratamento específico para a doença diverticular, a princípio tenta-se corrigir a dieta para se evitar a
constipação intestinal. Quando ocorre alguma das complicações da doença, como a diverticulite, tenta-se inicialmente o
tratamento clínico com antibióticos, suspensão da dieta e controle da sintomatologia. Cabe ao médico a análise do quadro
para se decidir o momento da cirurgia e a via de acesso, ou seja, vídeolaparoscopia ou cirurgia convencional.
Câncer de Cólon
O câncer de cólon é um dos mais frequentes das neoplasias gastrointestinais, geralmente acometem pacientes acima de 40
anos com risco dobrado a cada 10 anos. Podem apresentar constipação intestinal ou diarréia, dependendo do segmento
afetado, sangramentos, emagrecimento e cólicas. O mais importante no câncer de cólon, assim como em qualquer câncer,
é o diagnóstico precoce. O caráter hereditário para a doença é importante, a presença muitos pólipos e cânceres colônicos
na família é sinal de alerta. Doenças pessoais prévias como retocolite ulcerativa ou pólipos intestinais devem ser
acompanhados de perto pelo médico. O exame adequado para o diagnóstico é a colonoscopia onde podem ser retirados os
pólipos realizar biópsias de lesões sugestivas de câncer. O tratamento é cirúrgico e pode ser associado a quimioterapia e
radioterapia.
Retocolite ulcerativa
É uma doença inflamatória do cólon (intestino grosso), que se caracteriza por inflamação e ulceração do revestimento
interno deste órgão. Os sintomas incluem caracteristicamente diarréia, com ou sem sangramento anal e frequentemente
dores (cólicas) abdominais. Tratase de uma doença predominantemente de indivíduos jovens e a maioria dos casos é
diagnosticada antes dos 30 anos.
O diagnóstico da colite ulcerativa baseia-se na história do paciente (sinais e sintomas) e na retossigmoidoscopia com
biópsia do intestino. Deve-se afastar outras causas de diarréia mucossanguinolenta (Bacteriana). Este exame é muito
importante para afastarmos outras doenças como Crohn, doença diverticular e câncer.
Atualmente não existe tratamento clínico eficaz para esta doença, podemos diminuir a sintomatologia com:
aminossalicilatos(drogas semelhantes a aspirina – sulfassalasina e mesalasina podendo tomar por via oral e até mesmo via
retal), corticosteróides (prednisona e outros por via oral ou retal), imunoterápicos (azatioprina, metotrexato e outros),
antibióticos (metronidazol, ampicilina, ciprofloxacina e outros).
Ao contrário da doença de Crohn, a cirurgia envolve a retirada completa do cólon (intestino grosso), promovendo assim,
na grande maioria das vezes, a cura da doença. Vale a pena lembrar que a doença pode envolver o reto (parte final do
intestino), que muitas vezes é poupado durante a cirurgia, com isso, ficamos com um segmento menor de intestino para
tratar clinicamente obtendo bons resultados.
Síndrome do intestino irritável
A síndrome do intestino irritável (SII) atinge de 15% a 25% da população ocidental e é um dos motivos mais freqüentes
de visitas ao médico gastroenterologista. É uma doença denominada de funcional, por não existirem anormalidades
estruturais como infecção ou úlceras. Não evolui para qualquer tipo de doença orgânica ao longo da vida.
Não se conhece a causa definitiva da SII, trata-se de um diagnóstico de exclusão. Estudos sugerem alterações no
movimento intestinal, hipersensibilidade visceral e participação de alguns neurotransmissores (principalmente a
serotonina) na origem dos sintomas. Esses sintomas se agravam após as refeições ou em períodos de turbulência
emocional. Os sintomas são variados e variam de intensidade e freqüência entre os pacientes.
A SII comumente que leva a dor abdominal em cólica, formação excessiva de gases, distensão abdominal e alterações do
hábito intestinal. Algumas pessoas têm constipação (evacuações difíceis ou infrequentes); outras têm diarréia (fezes com
menos consistência, muitas vezes com necessidade urgente de evacuar); e algumas pessoas experimentam ambas.
Algumas vezes, a pessoa com SII tem urgência com cólica, mas não consegue evacuar, apenas saída de muco. Através dos
anos, a SII tem sido chamada por muitos nomes – colite, colite mucosa, cólon espástico, intestino espástico e doença
intestinal funcional. A maioria destes termos é impreciso.
Para a SII ainda não há cura, mas sim controle da doença. Os médicos chamam-na distúrbio funcional porque não há sinal
de doença quando o intestino é examinado através de um arsenal de exames que dispomos. A SII causa muito desconforto
e sofrimento, mas não causa prejuízo permanente aos intestinos e não leva a sangramento intestinal ou a uma doença
grave, como câncer. Muitas vezes, é apenas um incômodo leve, mas, para algumas pessoas, pode ser incapacitante. Podem
ficar com medo de ir a eventos sociais, de sair para trabalhar ou de viajar até curtas distâncias. A maioria das pessoas com
SII, contudo, é capaz de controlar seus sintomas através de dieta, conduta para o estresse e algumas vezes com
medicamentos prescritos por seus médicos.
O componente mais importante do tratamento encontra-se no estabelecimento de uma boa relação médico-paciente
acoplada à uma terapêutica. O médico não deve ser judicioso, deve estabelecer expectativas realistas, envolvendo o
paciente nas decisões de tratamento. Estudos recentes têm demonstrado menos consultas de controle relacionadas à SII em
pacientes com interações positivas estabelecidas com o médico.
Identificar e evitar alimentos que possam estar associados ao aparecimento do problema. Procurar alimentos com pouca
gordura e com grande quantidade de fibras, evitar os laticínios e alimentos formadores de gases (cebola, cenoura, passas,
banana, aipo, ameixas, repolho, brócolis, feijão e batata doce entre outros), diminuir a ingestão de álcool e cafeína, fazer
exercícios físicos regularmente e não fumar previnem o aparecimento das crises. Como cada pessoa reage de determinada
maneira à síndrome, o tratamento vai ser indicado de acordo com a natureza e a gravidade dos sintomas.
Em geral, recomenda-se o aumento da ingesta de fibras, seja através da dieta ou do uso de suplementos comercializados.
Embora a eficácia dos suplementos de fibras não tenha sido comprovada, demonstrou-se uma certa melhora em pacientes
com SII cujas queixas primárias são dor abdominal e constipação.
Usar laxantes ou medicamentos para prender o intestino só piora a situação.Existem medicamentos específicos, mas só
eles não são o suficiente. O paciente tem que mudar seus habitos de vida e alimentares. O uso de medicamentos envolve
os antiespasmódicos (diminuem as cólicas), antidiarreicos, prócinéticos (quando constipação), ansiolíticos e outras.
Apendicite
É o nome dado ao processo infeccioso do apêndice cecal que se localiza junto ao intestino grosso (cólon). Trata-se de um
órgão sem funções importantes nos seres humanos, apenas resquícios da evolução animal. O processo infeccioso pode
iniciar quando ocorre um “entupimento” do órgão ocasionado pelo que chamamos de fecalito, e com isso, ocorre o seu
aumento de tamanho e instala-se o processo infeccioso.
Os sintomas mais comuns geralmente em pacientes jovens são falta de apetite (inapetência); dor, geralmente em cólica,
iniciando na região do estômago (epigástrica) e após algumas horas passa para a região inguinal direita; prostração (sem
ânimo, acamado); náuseas e vômitos; estado febril.
O diagnóstico é basicamente clínico, ou seja, o relato do paciente e o exame físico realizado pelo médico. Muitas vezes,
solicita-se exames de sangue (hemograma), urina (urina I) e por vezes RX de abdome. Pode ser necessária a realização de
ultra-sonografia abdominal para afastar outras doenças.
Uma vez diagnosticada, o tratamento é cirúrgico e imediato, pois pode evoluir para quadros mais graves. Classificamos as
Apendicites em graus I, II, III e IV, respectivamente em ordem crescente de gravidade. A via de acesso cirúrgica pode ser
feita por cirurgia convencional (aberta) ou via Laparoscópica.
As vantagens desta última são de menos dor e retorno precoce às atividades cotidianas, além de possibilitar o diagnóstico
e tratamento, no mesmo ato operatório, de outras doenças que podem mimetizar um quadro de apendicite aguda, em
especial em pacientes do sexo feminino (rotura ou torção de cistos de ovário, endometriose, salpingite, doença
inflamatória pélvica)
Reto / Ânus
Doença hemorroidária
É uma das enfermidades mais conhecidas e antigas do ser humano, já existiam relatos de tratamento cirúrgico em 460 a.C.
por Hipócrates. Estima-se que pelo menos 50% dos indivíduos com mais de 50 anos sofram de doença hemorroidária.Não
tem predileção por raça, idade e sexo. Todos os seres humanos possuem o plexo hemorroidário que se localiza no reto e
canal anal, formado por artérias e veias com três principais ramos denominados de mamilos hemorroidários.
A doença hemorroidária ocorre quando as veias do canal anal incham e inflamam por um aumento do fluxo sanguineo na
região ou pela perda da fixação das veias à parede do canal. Esse quadro pode ser causado por fatores como gravidez,
esforço acentuado para evacuar, constipação crônica, diarréia e intercurso anal.
A doença hemorroidária não tem uma etiologia completamente conhecida, atribuímos à predisposição familiar, porém não
hereditárias. Estes mamilos podem se exteriorizar pelo canal anal no momento da evacuação por motivo de um esforço
excessivo.As hemorróidas podem manifestar-se tanto interna, logo acima do esfíncter anal, quanto externamente, abaixo
da pele ao redor do ânus.
Os sintomas mais comuns das hemorróidas internas são o sangramento associado à evacuação, o desconforto na região e a
saída dos mamilos hemorroidários no momento da evacuação. Enquanto os sintomas das hemorróidas externas são
desconforto, coceira e saliências palpáveis no ânus. Vale a pena lembrar que hemorróidas não doem (a inflamação de uma
hemorróida que pode doer muito).
As hemorróidas são classificadas em:
• Interna: dentro do canal anal, divididas em 4 graus:
- Primeiro grau: não se exteriorizam pelo canal anal.
- Segundo grau: exteriorizam-se através do canal no momento da evacuação ou esforços físicos, mas retraem
espontaneamente.
- Terceiro grau: é aquele mamilo hemorroidário que sai a evacuação e precisa ser retraído manualmente.
- Quarto grau: saída do mamilo hemorroidário sem a possibilidade de retração para o canal anal.
- Externa: mamilo hemorroidário localizado externamente ao canal anal.
- Mista: Componentes internos e externos.
O diagnóstico é feito no momento do exame coloproctológico, que consite na inspeção anal, toque retal e anuscopia. A
doença hemorroidária sem sintomas não merece tratamento, quando os sintomas são discretos realizamos tratamento
clínico com orientação dietética rica em fibras e líquidos, higiênica como lavar a região anal e secar com toalha de
algoodão ao invés de usar papel higiênico e banhos de assento mornos. Quando a doença hemorroidária apresenta
sintomas importantes, o tratamento é cirúrgico, onde se retiram estes mamilos hemorroidários acometidos geralmente sob
anestesia, com alta no mesmo dia ou no dia seguinte a cirurgia.
Fissura anal
São “feridas” que se formam na borda do ânus, em sentido radial até o interior do canal anal. A causa principal desta
doença é a constipação intestinal crônica com passagem de fezes muito endurecidas pelo ânus ocorrendo um rompimento
da pele formando uma fissura.
Os sintomas são clássicos e importantes, pois o paciente apresenta dor na região anal com início na evacuação que persiste
algum tempo após. Pode apresentar também sangramentos. O tratamento depende do tamanho da fissura e de sua
sintomatologia, podendo ser cirúrgico ou clínico. Este último visa a correção da constipação intestinal, analgésicos,
banhos de assento com água morna e pomadas anestésicas. O tratamento cirúrgico visa a retirada do leito da fissura e a
secção de uma pequena parte da musculatura anal.
Fístula anal
São trajetos que se formam entre a região perianal e o canal anal, se traduzindo em saída de secreção pelo orifício externo
devido a um processo infeccioso local originário das glândulas anais. O paciente geralmente refere o mau cheiro destas
secreção e algumas vezes dor. O tratamento é cirúrgico uma vez que a grande maioria não desaparecem com tratamento
clínico.
O tratamento cirúrgico pode ser em um só tempo (uma só cirurgia) ou, em casos mais complexos, necessitar de cirurgia
em 2 tempos.
Estas fístulas podem ser uma doença local, mas também podem ser apenas um dos sinais de uma doença mas extensa,
como doença de Crohn, Retocolite Ulcerativa, Tuberculose, Sífilis, AIDS.
Abscesso anoretal
São bolsas de secreção purulenta ( pus ) que se formam ao lado do canal anal, originárias da infecção das glândulas anais
que são responsáveis pela lubrificação desta região que não drenam espontaneamente. O paciente refere muitas vezes
intensa dor, com tumefação visível e febre. O tratamento é cirúrgico, com a abertura da região para a drenagem e a
complementação com antibióticos. A maioria dos casos resolvem-se desta maneira, outros evoluem para fístulas anais.
Câncer de Reto
Em 70% das lesões cancerosas do reto ocorrem em sua parte média e distal, sendo alcançáveis pelo dedo do médico com
experiência em exame proctológico. Os outros 30% são visualizadas com um aparelho simples chamado retoscópio.
Assim sendo, o maior obstáculo ao diagnóstico precoce do câncer de reto é o preconceito que a maioria das pessoas têm
em fazer este exame. Embora a doença pode ocorrer em qualquer idade é mais comum a partir dos 40 anos, com risco
dobrado a cada 10 anos. Além da idade outros fatores de risco incluem uma história familiar de câncer colo-retal e pólipos
intestinais e uma história pessoal de retocolite ulcerativa, pólipos ou câncer de outros órgãos.
Os sintomas estão associados alteração do hábito intestinal, sendo mais comum a diarréia, sangramento retal de sangue
vivo, pouco misturado com as fezes, emagrecimento e tenesmo ( sensação dolorosa de evacuação incompleta ). O
tratamento do câncer retal é cirúrgico praticamente em todos os casos, associados a radioterapia e/ou quimioterapia. A
doença pode ser curada se o diagnóstico for inicial. Graças a tecnologia moderna com uso de grampeadores intestinais,
menos pacientes irão precisar permanecer com uma colostomia ( orifício de intestino grosso com saída abdominal).