ANOTAÇÕES EM FARMACOLOGIA E FARMÁCIA CLÍNICA
5) FÁRMACOS ANTI-HIPERTENSIVOS
no túbulo contorcido distal. Aumentam a perda de K+ e
reduzem a perda de Ca+.
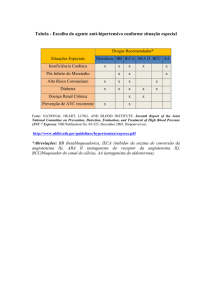
A hipertensão representa a elevação da pressão arterial
sistólica e/ou diastólica. O diagnóstico de hipertensão é feito
quando a pressão arterial sistólica atinge valor igual ou
superior a 140 mm Hg e a pressão diastólica um valor igual ou
superior a 90 mm Hg. Acredita-se que a patogenia da
hipertensão essencial resida:
a) no rim e no seu papel de regular o volume vascular através
da eliminação de sal e água;
b) no sistema renina-angiotensina-aldosterona através dos seus
efeitos sobre o tono vascular sanguíneo, regulação do fluxo
sanguíneo renal e metabolismo de sais; e
c) no sistema nervoso simpático, que regula o tono dos vasos
de resistência.
As medicações utilizadas no tratamento da hipertensão
exercem seus efeitos através de um ou mais desses
mecanismos reguladores, e podem ser classificadas em
diuréticos, agonistas alfa-2 de ação central, vasodilatadores
diretos, antagonistas dos canais de cálcio, inibidores da ECA e
antagonistas dos receptores de angiotensina-2.
Os pressoreceptores arteriais (de alta pressão), que
efetuam o controle fisiológico da pressão arterial, participam
do mecanismo reflexo mais importante para o controle da
pressão momento a momento, e geram potenciais de ação pelas
variações na forma da parede dos vasos, que são conduzidos ao
núcleo do trato solitário no sistema nervoso central. Esses
eventos promovem como resposta o aumento da atividade
vagal, redução da atividade simpática para o coração e vasos,
diminuição da freqüência e contratilidade cardíacas, da
resistência vascular periférica e da capacitância venosa.
A hipertensão não controlada produz demandas
aumentadas sobre o coração (resultando em hipertrofia
ventricular esquerda e insuficiência cardíaca), bem como sobre
os vasos do sistema arterial (levando a aterosclerose, doença
renal e derrame).
Indapamina
A indapamida é um diurético derivado indólico da
clorossulfonamida. Embora feqüentemente classificada no
grupo das tiazidas, a indapamida não possui o anel tiazídico
na molécula.
Seu efeito anti-hipertensivo deve-se, basicamente, a uma
ação vascular direta: inibição da hiperreatividade às aminas
vasopressoras, aumento da síntese das prostaglandinas
vasodilatadoras, inibição da síntese de tromboxano A 2 e
inibição do fluxo de íons cálcio nas fibras musculares lisas,
reduzindo a resistência vascular periférica. Sua ação
hipertensiva tem início em doses nas quais suas propriedades
diuréticas são mínimas.
Os efeitos renais da indapamida manifestam-se
clinicamente apenas em doses superiores à dose de 2,5mg/dia,
que é a dose onde o efeito anti-hipertensivo é máximo. No
rim, age no tubo contornado distal, inibindo a reabsorção de
sódio. A indapamida é rapidamente absorvida no trato
digestivo após administração oral e fixa-se preferencialmente
à parede vascular, devido à sua natureza lipofílica. Sofre
transformação hepática em vários metabólitos ativos, que são
eliminados principalmente por via urinária, com meia-vida de
16 horas. Diferentemente dos demais tiazídicos, a indapamida
não interfere no perfil lipídico nem no metabolismo da
glicose, mesmo em longo prazo.
Diuréticos poupadores de potássio (túbulo distal):
espirolactona, triantereno e amilorida. Atuam nos túbulos
coletores e são diuréticos muito fracos. A amilorida e o
triantereno atuam ao bloquear os canais de Na+ controlado
pelo mediador protéico da aldosterona. Já a espirolactona é
um antagonista do receptor de aldosterona. A função principal
da aldosterona é a manutenção do volume de fluido
extracelular, por conservação do Na+ corporal; a sua
produção depende de aferências renais, estimuladas quando é
detectada uma redução no volume de fluido circulante.
Quando há redução do sódio extracelular, a diminuição
do volume plasmático e do fluido extracelular diminui o fluxo
e a pressão de perfusão renais, o que é detectado pelas células
justaglomerulares renais, que segregam, como resposta,
renina para a circulação periférica. A renina converte o
angiotensinogênio em angiotensina-I que, depois, é clivada
pela enzima conversora de angiotensina (ECA) presente em
muitos leitos capilares (pricipalemente no pulmão), originado
angiotensina-II. A agiotensina-II fixa-se a receptores
membranares específicos à nível supra-renal, produzindo
segundos mensageiros como o Ca+ e derivados do IP3. a
ativação da proteinocinase C altera a expressão enzimática,
favorecendo a síntese de aldosterona.
A) Diuréticos: Os diuréticos exercem ação anti-hipertensiva
mediante diminuição da volemia. Promovem a excreção
de sódio e potássio, diminuindo assim a osmalaridade
plasmática com conseqüente diminuição do volume
plasmático.
Os diuréticos podem ser classificados de acordo com os
efeitos predominantes em diferentes pontos do néfron. Cada
categoria, em função de intensidade de efeito diurético e das
propriedades farmacocinéticas, é usada preferencialmente em
determinadas patologias. Os diuréricos de alça, tiazídicos e
poupadores de potássio são utilizados no tratamento da
hipertensão.
Diuréticos de alça (alça ascendente de Henle): furosemida,
bumetanida, ácido etacrínico, torasemida, piretanida. Atuam
ao inibir o co-transportador Na+/K+/2Cl- na alça ascendente
espessa. Aumentam a perda de K+ e Ca+.
Diuréticos tiazídicos (porção proximal do túbulo distal):
bendroflumetiazida, benzotiazida, clorotiazida, clortalidona,
hidroclorotiazida,
hidroflumetiazida,
indapamida,
meticlotiazida,
metolazona,
politiazida,
quinetazona,
triclorometiazida. Atuam ao inibir o co-transportador Na+/Cl-
Diuréticos osmóticos (túbulo proximal, alça ascendente de
Henle e túbulo coletor): manitol. Formam um complexo com
a água e impedem sua reabsorção no interior do túbulo. Não
se mostram úteis no tratamento de condições associadas à
retenção de sódio. São usados em elevação aguda da pressão
1
Marcelo A. Cabral
ANOTAÇÕES EM FARMACOLOGIA E FARMÁCIA CLÍNICA
intracraniana ou intra-ocular e prevenção da insuficiência
renal aguda.
Apresentam baixa eficácia como monoterapia, devendo
ser utilizados em associação com outros anti-hipertensivos.
Podem induzir o aparecimento de tolerância farmacológica,
que obriga o uso de doses crescentes. Têm a vantagem de
propiciar melhora do metabolismo lipídico (discreta) e da
urodinâmica (sintomas) de pacientes com hipertrofia
prostática. Os efeitos indesejáveis mais comuns são:
hipotensão postural (mais evidente com a primeira dose),
palpitação e, eventualmente, astenia.
Diuréticos inibidores da anidrase carbônica (túbulo
contornado proximal): acetalozamida, diclorfenamida,
metazolamida e brinzolamida. São usados no tratamento de
glaucoma e não mais como diuréticos.
Diuréticos uricosúricos (túbulo proximal, alça ascendente de
Henle e porção inicial do túbulo distal): ticrinafem, ácido
indacínico. Agem ao inibir a reabsorção de urato no túbulo
contorcido proximal. Podem ser usados no tratamento da
gota, porém foram suplantados pelo alopurinol.
B) Agonistas alfa-2 de ação
guanabenzo e metildopa)
central
Bloqueadores beta (propanolol, atenolol, esmolol, timolol,
pindolol e nadolol): Efeitos resultantes de bloqueio dos
receptores beta-1 incluem diminuição de freqüência e força
contrátil cardíacas, consequentemente reduzindo o débito e
consumo de oxigênio cardíacos, justificativa para uso desses
bloqueadores em cardiopatia isquêmica, insuficiência
cardíaca, hipertensão arterial e arritmias cardíacas. O efeito
anti-hipertensivo é ainda atribuído ao bloqueio de receptores
beta pré-sinápticos, desse modo diminuindo a transmissão
adrenérgica.
Entre as reações indesejáveis dos betabloqueadores
destacam-se: broncoespasmo, bradicardia excessiva (inferior a
50 bat/min), distúrbios da condução atrioventricular,
depressão miocárdica, vasoconstrição periférica, insônia,
pesadelos, depressão psíquica, astenia e disfunção sexual. Do
ponto de vista metabólico, podem acarretar intolerância à
glicose, hipertrigliceridemia e redução do HDL-colesterol.
(clonidina,
C) Vasodilatadores diretos: A hidralazina exerce efeito antihipertensivo por relaxamento direto da musculatura lisa
arteriolar, cujo mecanismo molecular não é conhecido. A
vasodilatação associa-se, por reflexo barorreceptor-mediado,
a poderoso estímulo do sistema nervoso simpático, resultando
em aumento de freqüência e contratilidade cardíaca.
Hidralazina aumenta a liberação de noradrenalina pelos
terminais nervosos simpáticos. Também aumenta a atividade
de renina plasmática e a retenção hídrica. Esses efeitos
neutralizam o efeito anti-hipertensivo da hidralazina, exigindo
terapia combinada com agentes que diminuem os aumentos
compensatórios no tônus simpático e a retenção de sal e água.
Outros vasodilatadores: nitroprussiato, minoxidil e diazóxido.
A clonidina (Atensina) estimula os receptores alfa-2
adrenérgicos no SNC, inibindo a liberação de noradrenalina
nas terminações nervosas simpáticas (retroalimentação
negativa), reduzindo a atividade simpática e promovendo
sedação e diminuição do tônus vasomotor e da freqüência
cardíaca.
A eficácia anti-hipertensiva desse grupo de
medicamentos como monoterapia é, em geral, discreta. Até o
presente momento, não existe experiência clínica suficiente
em nosso meio com o inibidor dos receptores
imidazolidínicos. Essas drogas podem ser úteis em
associação com medicamentos de outras classes terapêuticas,
particularmente quando existem evidências de hiperatividade
simpática.
D) antagonistas dos canais de cálcio: o nitrendipino inibe o
influxo do íon através dos canais de cálcio no músculo liso
vascular e cardíaco, resultando em dilatação de artérias e
arteríolas periféricas e vasos cerebrais. Com alto grau de
seletividade para o músculo liso vascular, diminui a
resistência vascular periférica e reduz a pressão sanguínea.
Outros antagonistas dos canais de cálcio: diltiazem, nifedipina
e verapamil.
Entre os efeitos indesejáveis, destacam-se aqueles
decorrentes da ação central (pela inibição da ação simpática),
como sonolência, sedação, boca seca, fadiga, hipotensão
postural e impotência. Especificamente com a alfametildopa,
pode ocorrer ainda, com pequena freqüência, galactorréia,
anemia hemolítica e lesão hepática. O emprego da
alfametildopa é contra-indicado na presença de disfunção
hepática. No caso da clonidina, destaca-se a hipertensão
rebote, quando da suspensão brusca da medicação.
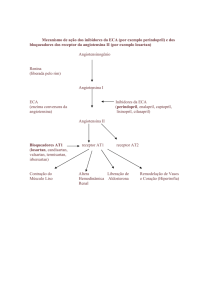
E) Inibidores da ECA (captropil, enalapril e benazepril):
inibidores da enzima conversora de angiotensina (IECA)
antagonizam os efeitos da angiotensina II e são
potencializadores dos efeitos da bradicinina. Esta última é
responsável por alguns dos efeitos adversos dos IECA, como
a tosse (mecanismo: supressão da atividade da cininase II com
conseqüente acúmulo de bradicinina e substância P – a
bradicinina estimula as vias nervosas envolvidas no evento da
tosse, além de estimular as células inflamatórias e os
Bloqueadores alfa-1 (prazosina, terazosina e doxazosina):
O bloqueio de receptores alfa-1 adrenérgicos inibe a
vasoconstrição induzida por catecolaminas, podendo ocorrer
vasodilatação arteriolar e venosa, com queda da pressão
arterial devida à diminuição da resistência periférica.
2
Marcelo A. Cabral
ANOTAÇÕES EM FARMACOLOGIA E FARMÁCIA CLÍNICA
peptídeos pró-infamatórios. A inflamação localizada
determina um quadro irritativo nas vias aéreas, com
estimulação dos receptores nervosos e o reflexo vagal da
tosse. A tosse produzida pelos IECA tem melhora com os
antinflamatórios sulindaco e indometacina). Inibidores da
ECA reduzem a pressão arterial por diminuir a resistência
vascular periférica, com mínimo ou nenhum efeito sobre a
freqüência e débito cardíacos ou volume arterial circulante.
Fisiologicamente, o angiotensinogênio circulante de
origem hepática é rapidamente convertido em angiotensina 1
por renina, enzima de origem renal, seqüestrada pelas células
da parede arterial. Angiotensina 1, decapeptídeo
intermediário, se transforma em angiotensina 2
(octapeptídeo), por ação da enzima conversora ou convertase,
presente na face luminal das células endoteliais. Angiotensina
2 é um potente vasoconstritor e libera aldosterona que
aumenta a reabsorção tubular distal e proximal de sódio. Com
isso, diminui a excreção urinária de sódio e água e aumenta a
caliúria.
Além de alterar a resistência vascular periférica e a
função renal, a angiotensina 2 também provoca mudanças na
estrutura cardíaca, por meio de migração, hipertrofia e
hiperplasia de células vasculares e cardíacas e aumento de
matriz protéica extracelular por células musculares lisas e
fibroblastos cardíacos. Ainda aumenta a pré e pós-carga,
contribuindo para a hipertrofia e remodelagem do coração.
Dessa forma participa em várias doenças cardiovasculares.
Os iECAS são aparentemente menos eficazes na redução
da pressão arterial em pacientes negros, do que em pacientes
ECA do endotélio pulmonar, para angiotensina II; a
angiotensina II é então levada para seus órgãos-alvo (artérias,
coração e rins) pela corrente sangüínea, onde produz a devida
resposta fisiológica (vasoconstrição e liberação de
aldosterona, que aumenta a absorção de sódio).
Mecanismo de ação
Bloqueio dos receptores AT1 da angiotensina II, inibindo
a ação do eixo da renina. O mensageiro final do eixo reninaangiotensina é a angiotensina II, que ligando-se ao receptor
AT1 causa vasoconstricção e retenção hídrica, ambos levando
ao aumento da pressão arterial. O bloqueio do receptor AT1
resulta na redução da pressão arterial e nos efeitos benéficos
na ICC. Portanto os efeitos são similares aos inibidores da
enzima conversora, com as vantagens de não atuar sobre a
bradicinina e de atuar sobre o ponto final do eixo renina
angiotensina, e portanto, sobre a angiotensina II resultante das
vias não dependentes da enzima conversora.
Farmacocinética
As quatro drogas do grupo possuem caracteristicas
próprias.
Lozartan e Candersartan possuem metabólitos ativos,
enquanto Valsartan e Ibersartan não. Todos têm metabolismo
de eliminação basicamente hepático, mas o candersartan
possui dupla eliminação hepática e renal. As meia-vidas
diferem entre todos, sendo 5 horas para o Lozartan, 6 horas
para o Valsartan, 13 horas para o Ibersartan e 10 horas para o
Candersartam. Todos os medicamentos desse grupo são usados
em dose única diária.
não negros. Isso ocorre, possivelmente, devido a uma maior
prevalência de níveis plasmáticos reduzidos de renina na
população negra hipertensa.
Os inibidores da ECA também são de primeira escolha
nos pacientes hipertensos que não sejam negros ou idosos.
Como referimos, são indicados em pacientes hipertensos
diabéticos, graças aos efeitos benéficos na prevenção da
glomeruloesclerose progressiva, e porque não alteram o
metabolismo de carboidratos.
Uso Clínico
Eficaz como monoterapia para a HAS, no entanto não
são tão eficazes na redução da PA quanto os IECA. Tem
indicação atual de substitutos do IECA, nos pacientes com
indicação de uso dessa droga, mas com intolerância devida
efeitos colaterais. São úteis também no tratamento da
insuficiência cardíaca, mas atualmente também tem a mesma
indicação de uso como substitutos do IECA, como na
hipertensão arterial.
Os iECAS não devem ser usados em mulheres grávidas.
São contra-indicados durante o 2º e 3º trimestres de gravidez
devido ao risco de hipotensão fetal, anúria e insuficiência renal
algumas vezes associados à má-formação fetal e morte. São
também contra-indicados em pacientes hipertensos com
estenose da artéria renal bilateral ou com rim único.
Efeitos colaterais
Efeitos colaterais são raros e com taxas semelhantes ao
placebo nos estudos realizados. Tosse seca ocorre em menos
de 1% enquanto com o IECA chega a 5.5%. Efeitos adversos
raros atribuídos ao uso dos bloqueadores AT1 incluem:
hepatotoxicidade, edema angioneurótico, e sintomas
neuropsiquiátricos.
F) antagonistas dos receptores de angiotensina-2(Losartan , Valsartan, Ibesartan, Candersartan):
O
sistema
renina-angiotensina
é
visto,
tradicionalmente, como um sistema endócrino clássico. A
renina em circulação, de origem renal, atua sobre o
angiotensinogênio (de origem hepática) para produzir a
angiotensina I no plasma; por sua vez, a angiotensina I é
convertida, tanto pela ECA circulante no plasma, quanto pela
Precauções
Estenose renal bilateral, estenose renal em rim único.
Contra-indicação absoluta na gravidez.
Referências Bibliográficas
1. RANG, H. P. et al. Farmacologia. 4 edição. Rio de Janeiro: Guanabara Koogan, 2001;
2. KATZUNG, B. G. Farmacologia: Básica & Clinica. 9 edição. Rio de Janeiro: Guanabara Koogan, 2006;
3
Marcelo A. Cabral
ANOTAÇÕES EM FARMACOLOGIA E FARMÁCIA CLÍNICA
3. CRAIG, C. R.; STITZEL, R. E. Farmacologia Moderna. 6 edição. Rio de Janeiro: Guanabara Koogan, 2005;
4. GOLAN, D. E. et al. Princípios de Farmacologia: A Base Fisiopatológica da Farmacoterapia. 2 edição. Rio de
Janeiro: Guanabara Koogan, 2009;
5. FUCHS, F. D.; WANNMACHER, L.; FERREIRA, M. B. C. Farmacologia Clínica. 3 edição. Rio de Janeiro: Guanabara
Koogan, 2004.
6. GILMAN, A. G. As Bases farmacológicas da Terapêutica. 10 edição. Rio de Janeiro: Mc-Graw Hill, 2005.
7. CONSTANZO, L. S. Fisiologia. 2 edição. Rio de Janeiro: Elsevier, 2004.
ЖЖЖЖЖЖ
4
Marcelo A. Cabral