FACULDADE DE CIÊNCIAS
HUMANAS DE CURVELO - FACIC
FARMACOLOGIA
APLICADA À
ENFERMAGEM
Prof Ms José Oliveira
Graduação em Farmácia-Bioquímica pela Universidade Federal de Ouro Preto
Mestrado em Saneamento Ambiental pela Universidade Federal de Ouro Preto
Diretor-Técnico da Farmácia de Minas – Unidade Presidente Juscelino
Diretor-Técnico do Laboratório de Análises Clínicas da Prefeitura Municipal de Presidente Juscelino
O TRATAMENTO MEDICAMENTOSO DA
HIPERTENSÃO ARTERIAL SISTÊMICA (HAS)
Objetivos
↓ morbimortalidade
> associação do tto medicamentoso com o
não medicamentoso para obter níveis
pressóricos:
< 140/90 mmHg e
< 130/80 mmHg (diabetes, insuficiência
cardíaca,
comprometimento
renal
e
prevenção de acidente vascular cerebral
(AVC)).
TERAPIA DA HIPERTENSÃO ARTERIAL SISTÊMICA (HAS)
Introdução
+ comum das doenças cardiovasculares
Prevalência: ↑ com idade (50%, 60 e 69 anos)
Pressão Arterial (PA) ↑
– Alterações patológicas na vasculatura
– Hipertrofia no ventrículo esquerdo (HVE)
HAS
– Principal causa Acidente Vascular Cerebral (AVC)
– Importante fator de risco para coronariopatia e
suas complicações (Infarto do miocárdio (IM),
morte súbita cardíaca (MSC), insuficiências
cardíaca (IC) e renal (IR) e aneurisma dissecante
da aorta (ADA)).
HIPERTENSÃO ARTERIAL SISTÊMICA
PA >= 140/90 mmHg
Tratamento farmacológico de pacientes
com HAS associada a pressões diastólicas
↑ diminui a morbidade e a mortalidade
decorrentes de DCV.
A terapia anti-hipertensiva efetiva ↓↓↓ o
risco de AVC’s, IC e IR devido à HAS.
Redução do risco IM pode ser menos
notável.
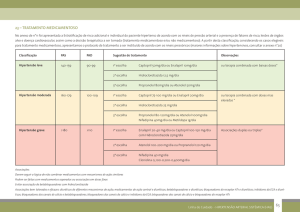
Critérios para hipertensão em adultos
Pressão Arterial (mmHg)
Classificação
Sistólica
Diastólica
Normal
< 120
e < 80
Pré-hipertensão
120 – 139 ou 80 – 89
Hipertensão, estágio 1 140 – 159 ou 90 – 99
Hipertensão, estágio 2 >= 160
ou <= 100
Princípios da terapia anti-hipertensiva
Não farmacológica importante componente
do tto.
Controle da PA na HAS estágio 1
–
–
–
–
Perda ponderal (↑ peso)
↓consumo de sódio
↑exercício aeróbico
↓consumo de álcool
Mudança no estilo de vida (MEV)
– Pode ser difícil para muitos
– Pode ↑ controle farmacológico da PA se só MEV é
insuficiente.
PA = DC X RVP
Fármacos ↓ PA por meio de suas ações sobre o
DC ou RVP ou ambos.
– ↓ DC ↓contratilidade miocárdio ou ↓pressão de
enchimento ventricular.
– ↓pressão de enchimento ventricular ↓ tônus
venoso ou sobre o volume sanguíneo efeitos
renais.
– ↓ RVP
ação sobre músculo liso dos vasos relaxamento
vascular.
ação SNC (simpático)
OS PRINCÍPIOS GERAIS DO TRATAMENTO MEDICAMENTOSO
Ser eficaz por via oral e ser bem tolerado;
Ter comodidade posológica (< n° tomadas diárias, com preferência para
aqueles com posologia de dose única diária);
Iniciar-se com as << doses efetivas preconizadas para cada situação
clínica, podendo ser ↑ gradativamente:
–
Levar em conta: > a dose > a probabilidade de efeitos adversos;
–
Considerar o uso combinado de medicamentos anti-hipertensivos em
pacientes com Hipertensão em estágios II e III;
Respeitar o período mínimo de 4 semanas; salvo em situações especiais,
para ↑dose, substituição da monoterapia ou mudança da associação de
fármacos;
Instruir o paciente sobre a doença hipertensiva, particularizando:
–
–
–
–
a necessidade do tratamento continuado,
a possibilidade de efeitos adversos dos medicamentos utilizados,
a planificação,
objetivos terapêuticos.
Considerar as condições socioeconômicas;
Não ser obtido por meio de manipulação, pela inexistência de
informações adequadas de controle de qualidade, bioequivalência e/ou
de interação química dos compostos.
CRITÉRIOS PARA A ESCOLHA DO MEDICAMENTO ANTI-HIPERTENSIVO
O indivíduo
•Percepção sobre o tratamento: o que deseja melhorar,
como se sente em relação à medicação, preconceitos,
dificuldades no uso, etc;
•Rotina de vida: preferir medicamentos que possam ser
administrados vinculados à rotina do indivíduo;
•Preservação da qualidade de vida;
•Nível educacional e condição socioeconômica;
•Resultados de tratamentos anteriores;
•Atuação benéfica ou não prejudicial do medicamento
em situações associadas, como:
• Doenças concomitantes;
• Fatores de risco cardiovascular;
• Lesão em órgãos-alvo e doença cardiovascular clínica.
O agente farmacológico
•Interação com outros medicamentos utilizados: avaliar,
pois pode ser benéfica ou deletéria.
Fluxograma tto
HAS
M.E.V.
Monoterapia inicial
Avaliar resposta
terapêutica:
adequada?
Sim. Manter
monoterapia
Não. Reavaliar
terapia
medicamentosa
Aumentar a dose
do medicamento
Substituir a
monoterapia
Adicionar a 2ª dose
O ESQUEMA TERAPÊUTICO NA HAS
A monoterapia
•Preconizado preferencialmente facilidade de uso e
de > possibilidade de adesão ao tto.
•Iniciar com as << doses eficazes, de acordo com a
situação clínica e evitar atingir as doses máximas para
evitar os efeitos colaterais.
•Ajustar progressivamente a(s) dose(s) até a
estabilização dos níveis tensionais em índices
satisfatórios para cada quadro.
•Aguardar ~ 4 a 6 semanas para modificar o esquema,
pois determinados fármacos alcançam seu efeito
máximo neste período.
AS ASSOCIAÇÕES MEDICAMENTOSAS
•Escolher medicamentos de classes farmacológicas
diferentes, com exceção de diuréticos de alça e
tiazídicos associados a poupadores de potássio.
•As doses ↓ agentes de classes farmacológicas
diferentes fornecem eficácia adicional e < risco de
efeitos adversos doses-dependentes.
•As associações podem potencializar determinados
efeitos em relação ao uso isolado de um dos agentes.
•Os diuréticos são recomendados como adjuvantes em
todos os tto, a não ser que haja contra-indicação.
•Quando não há resposta terapêutica adequada
associar até 4 medicamentos, incluindo, sempre, um
diurético.
Terapêutica anti-hipertensiva combinada
Necessidade de atingir um controle + rigoroso da PA
principalmente pacientes com HAS em estágios 2 e 3.
O novo esquema anti-hipertensivo deve manter a
qualidade de vida do paciente estimulando a adesão às
recomendações prescritas.
Há evidências da associação de ácido acetilsalicílico
(AAS)
em
baixas
doses
complicações cardiovasculares.
na
↓
ocorrência
de
Associações medicamentosas eficazes
•diuréticos de diferentes mecanismos de ação: medicamentos de
ação central e diuréticos;
•betabloqueadores e diuréticos;
•bloqueadores do receptor AT1 e diuréticos;
•inibidores de ECA (IECA) e diuréticos;
•bloqueadores dos canais de cálcio (BCC) e betabloqueadores;
•BCC e IECA;
•BCC e bloqueadores do receptor AT 1.
Na HAS resistente à terapia dupla prescritos 3 ou mais
medicamentos. Diuréticos são fundamentais nessa situação. Para
casos ainda mais resistentes adicionar o minoxidil.
OS ANTI-HIPERTENSIVOS
•Diuréticos
•Inibidores adrenérgicos (ação central, a-1-bloqueadores, b-
bloqueadores)
•Vasodilatadores diretos
•Bloqueadores de canais de cálcio (BCC)
•Inibidores da enzima conversora da Angiotensina (IECA)
•Antagonistas do receptor AT1 da Angiotensina II (AII)
A) Diuréticos
•+ mais usados no tto da HAS, em todo o mundo, + de 30 anos.
•Vital no controle da HAS, isolado ou associado com outras drogas.
•Têm
demonstrado
redução
de
morte
e
de
complicações
cardiovasculares.
Mecanismos de Ação
•Local de ação é o néfron.
•O mecanismo exato pelo qual os diuréticos baixam a PA ainda não
está devidamente esclarecido. Inicialmente, produzem leve depleção de
Na+. Com a continuação da terapia, ocorre também ↓ da resistência
vascular periférica.
Efeitos adversos – podem eliminar K+ com doses moderadas ou
elevadas.
Os fármacos anti-hipertensivos são classificados de
acordo com seus locais ou mecanismos de ação
Diuréticos
– Tiazídicos
e
agentes
relacionados
(hidroclorotiazida, clortalidona, etc.)
– De Alça (furosemida, bumetanida, orsemida,
ácido etacrínico)
– Poupadores de K+ (amilorida, triantereno,
espironolactona)
Tipo de Diurético
Hidroclorotiazida (HCT)
•Padronizado para uso rotineiro.
•Deve ser usado, na >> das vezes, como droga inicial, permitindo uma ação
anti-hipertensiva lenta, com reações compensatórias reflexas menos intensas.
•A prevenção dos efeitos colaterais da HCT (dislipidemias, intolerância a
glicose, hipopotassemia, impotência sexual e hiperuricemia) é alcançada com
doses cada vez menores e vigilância dessas alterações.
•Não se deve ultrapassar a dose de 50 mg/dia.
•Estudos mostram ↓excreção urinária de Ca++ associado ↓incidência de
fraturas em pacientes idosos que usam HCT.
•Pacientes com insuficiência cardíaca e insuficiência renal crônica (IRC)
(creatinina > que 3,0 mg/dl) furosemida, ao invés da HCT.
•Em diabéticos: doses baixas (12,5 a 25 mg/dia), o que ↓ efeitos adversos.
•Deve-se, ainda, monitorizar o K+ e a glicemia.
Fonte: http://www.infoescola.com/anatomia-humana/nefron/
http://www.google.com.br/imgres?num=10&hl=ptBR&biw=1024&bih=432&tbm=isch&tbnid=4K6Nls6NtkQU8M:&imgrefurl=http://www.auladeanatomia.com/urinario/sistemaurinario.htm&docid=S6eX1Aze_CwtgM&imgurl=
http://www.auladeanatomia.com/urinario/nefron.jpg&w=562&h=428&ei=8daUOeWMozU0gHa44GQCg&zoom=1&iact=hc&vpx=276&vpy=92&dur=440&hovh=133&hovw=174&tx=131&ty=107&sig=104348556952689926982&page=1&tbnh=133&t
bnw=174&start=0&ndsp=10&ved=1t:429,r:1,s:0,i:99
B) Inibidores simpáticos
O cérebro ↑ controle sobre a circulação. Atuar farmacologicamente,
nessa área, é imprescindível para ↓PA nos hipertensos – clonidina e ametildopa são preferenciais.
Mecanismo de ação deprimem o tônus simpático do sistema
nervoso central (SNC).
Tipo de inibidor simpático
a-metildopa – ideal para tratamento da grávida hipertensa, pois se
mostrou mais efetiva na ↓PA dessas pacientes, além de não provocar
má formação fetal.
Os efeitos colaterais, como hipotensão postural e disfunção sexual,
sintomas frequentes no paciente com neuropatia autonômica diabética,
limitam o seu uso nessa população.
Beta-bloqueadores
Antagonizam as respostas às catecolaminas, mediadas pelos
receptores b.
Úteis em uma série de condições (arritmias cardíacas, prolapso da
valva
mitral,
IAM,
angina
do
peito
e
hipertensão
portal
esquistossomótica).
Mecanismo de ação – ainda não está bem esclarecido como essas
drogas produzem ↓PA.
↓frequência (FC) e do débito cardíaco (DC) são os resultados
encontrados após a administração das mesmas.
Uso constante, a ↓PA correlaciona-se melhor com alterações na
resistência vascular periférica que com variações na FC ou
alterações no DC induzidas por essas drogas.
Propranolol (PP) – 1°b-bloqueador sintetizado e ainda + usado.
Efeitos Adversos – contra-indicado em:
•atópicos ou asmáticos, pelo desencadeamento ou agravamento do
broncoespasmo, podendo levar à insuficiência respiratória aguda.
•em bloqueios cardíacos e insuficiência vascular periférica.
Apesar da possível deteriorização do controle glicêmico e do perfil
lipídico, o UKPDS demonstrou que o atenolol ↓risco de doença
macro e microvascular, no paciente diabético, além das suas
clássicas contra-indicações, como a insuficiência arterial periférica,
os b-bloqueadores podem mascarar e prolongar os sintomas de
hipoglicemia.
Agentes simpaticolíticos
– Antagonistas b-adrenérgicos (metoprolol,
atenolol, etc)
– Antagonistas a-adrenérgicos (prazosina,
terazosina, doxazosina, fenoxibenzamina,
fentolamina)
– Angatonistas adrenérgicos mistos (labetalol,
carvedilol)
– Agentes de ação central (metildopa,
clonidina, guanabenzo, ganfacina)
C) Vasodilatadores diretos
Efeito relaxador direto no músculo liso vascular, sem intermediação
de receptores celulares.
Mecanismo de ação – leva à vasodilatação da arteríola pré-capilar
↓resistência vascular periférica. Isto pode, por mecanismo de
compensação, levar ao ↑ da retenção de Na+ e de água. Uma das
razões porque essas drogas só devem ser usadas em associação
prévia com b-bloqueadores e diuréticos em hipertensão grave e
resistente.
Tipo de vasodilatador direto
Minoxidil e Hidralazina – deve ser usada como quarta droga em
Hipertensão Arterial grave.
Vasodilatadores Diretos
– Arteriais
Hidralazina, minoxidil, diazóxido,
fenoldopam
– Arterial e Venoso
Nitroprussiato de sódio
D) Bloqueadores de canais de cálcio
Mecanismo de ação – a ação anti-hipertensiva desses fármacos
decorre da ↓ resistência vascular periférica por ↓[Ca++] nas
células musculares lisas vasculares.
São anti-hipertensivos eficazes e ↓morbidade e mortalidade
cardiovasculares em idosos.
Em comparação com outros anti-hipertensivos, levam a ↓ nas
taxas de hospitalização por IC e IAM.
Deve-se dar preferência a BCC de longa duração (ação
intrínseca) ou por formulação galênica.
Bloqueadores dos canais de Ca++
– Verapamil, diltiazém, nimodipina, felodipina,
nicardipina, isradipina, anlodipina.
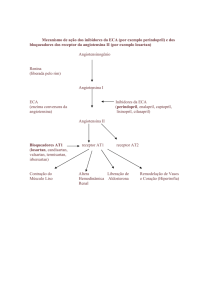
E) Os inibidores da enzima conversora da angiotensina – IECA
Representam grande avanço no tto da HA.
Mecanismo de ação –
•inibem a formação de angiotensina II, bloqueando a enzima
conversora de angiotensina (ECA).
•A angiotensina II é um dos maiores vasoconstrictores conhecidos e
se origina por uma clivagem sequencial do angiotensinogênio pela
renina e enzima conversora.
•Para a formação da angiotensina II, vindo da angiotensina I, faz-se
necessária a presença da enzima conversora (ECA).
•Essas drogas bloqueiam essa enzima, que transforma a AI em AII
(convertase). Possuem perfil hemodinâmico e metabólico favorável e
podem ser usadas em associação a outras drogas.
Inibidores
da
Enzima
Conversora
da
Angiotensina (IECA)
– Captopril, enalapril, lisinopril, quinapril,
ramipril, benazepril, fosinopril, moexipril,
perindopril, trandolapril)
Do ponto de vista terapêutico, os IECA, além da ↓PA sistêmica,
↓pressão intraglomerular proteção renal específica.
•Contra-indicadas na gestação ou em mulheres com risco de
engravidar, pela possibilidade de malformação fetal.
Tipo de IECA
Captopril – foi o primeiro inibidor ECA.
Tem indicação formal para os hipertensos portadores de diabetes,
pelo fato de provocar ↓pressão intraglomerular, tão danosa para a
função renal, e evitar perda de albumina pela urina (albuminúria).
Vantagem não prejudicar a sensibilidade à insulina e o perfil
lipídico do plasma, e associa-se à ↓Hipertrofia Ventricular Esquerda
– HVE.
Antagonistas do receptor de Angiotensina II
– Losartana,
candesartana,
irbesartana,
valsartana, telmisartana, eprosartana.
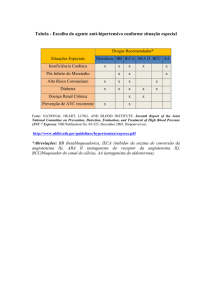
RELAÇÃO ESTADUAL DE MEDICAMENTOS
CARDIOVASCULARES ESSENCIAIS PARA A ATENÇÃO BÁSICA
Página 18 Shift + Ctrl + N
FATORES QUE PODEM INTERFERIR NA RESPOSTA
TERAPÊUTICA MEDICAMENTOSA
Não-adesão ao tratamento;
Utilização equivocada da medicação;
Hipertensão do jaleco branco;
Aferição inadequada da PA
Pseudo-hipertensão em idosos;
Estilo de vida: tabagismo, ingestão excessiva de sal, consumo
diário > 30 g/ dia de etanol pelos homens e 15 g/dia pelas
mulheres e por pessoas magras, ↑ peso crescente;
Fatores relacionados aos medicamentos:
• Doses baixas;
• Combinações inadequadas;
•Diurético errado;
• Inativação rápida (hidralazina);
• Interação com outras drogas;
• Retenção de líquidos pela redução da pressão arterial.
Condições associadas:
• Apnéia do sono, hiperinsulinemia, transtornos de
ansiedade, síndrome cerebral orgânica, dor crônica,
vasoconstrição intensa como na arterite;
• Causas identificáveis de hipertensão secundária;
• Lesão em órgãos-alvo – dano progressivo renal.
Referências
– Goodman & Gilman: As bases farmacológicas
da terapêutica – Rio de Janeiro: McGraw-Hill
Interamericana do Brasil, 2006.
Obrigado!