SOCIEDADE BRASILEIRA DE TERAPIA INTENSIVA-SOBRATI
MESTRADO EM TERAPIA INTENSIVA
MARIA DAS DORES RIBEIRO MODESTO
O Problema da infecção Hospitalar pelo Acinetobacter baumannii:
relato de caso e medidas de controle.
São Paulo
2009
2
SOCIEDADE BRASILEIRA DE TERAPIA INTENSIVA-SOBRATI
MESTRADO EM TERAPIA INTENSIVA
MARIA DAS DORES RIBEIRO MODESTO
O Problema da infecção Hospitalar pelo Acinetobacter baumaii: relato
de caso e medidas de controle.
Trabalho de conclusão de Curso pela Sobrati,
como requisito para obtenção do título de Mestrado
Profissionalizante.
Orientador: Enio Roberto Pietra Pedroso
São Paulo
2009
3
SUMÁRIO
RESUMO..........................................................................................................
4
ABSTRACT......................................................................................................
5
INTRODUÇÃO................................................................................................
6
OBJETIVO........................................................................................................
8
METODOLOGIA.............................................................................................
9
RELATO DE CASO.........................................................................................
10
DISCUSSÃO.....................................................................................................
13
PROPOSTA
PARA
O
CONTROLE
DE
INFECÇÃO
PELO
ACINETOBACTER BAUMANNII.................................................................
16
CONCLUSÃO..................................................................................................
20
REFERÊNCIAS BIBLIOGRÁFICAS..............................................................
21
4
RESUMO
As medidas de prevenção das IH constituem prioritárias para que a
complexidade do ato médico não determine riscos demasiados à vida do paciente.
Neste trabalho é apresentado o risco de infecção hospitalar associado ao
Acinetobacter baumannii em paciente politraumatizado grave.
É sugerido protocolo de atuação da equipe de saúde para controle de infecção
hospitalar.
Palavras-chave: infecções hospitalares, Acinetobacter baumannii, controle de infecção
hospitalar
5
ABSTRACT
Measures for the prevention of Nosocomial Infections (NI) are priority to the
complexity of the medical act not determine too many risks to the life of the patient.
This paper presents the risk of nosocomial infection associated with
Acinetobacter
baumannii
in
a
patient
polytraumatized
serious.
It is suggested protocol for performance of the health team for control of hospital
infection.
Key-words: nosocomial infections, Acinetobacter baumannii, nosocomial infection
control
6
INTRODUÇÃO
1. Acinetobacter baumannii
Acinetobacter baumannii é microrganismo comumente isolado de amostras
clínicas e de ambiente hospitalar. Era considerado no passado agente de baixa
virulência, entretanto, é agora reconhecido como importante patógeno relacionado com
infecções graves e surtos hospitalares em todo o mundo. Acomete, frequentemente,
paciente criticamente doente em Unidade de Tratamento Intensivo (UTIs)(1). Por
estudos de hibridização de DNA foram identificados 18 genomas específicos, sete dos
quais já nomeados como: A. calcoaceticus, A.baumannii, A. haemolyticus, A. junni, A.
johusonii, A. ewffi e A. radioresistans. Estas bactérias são de vida livre, em geral,
encapsuladas, amplamente distribuídas na natureza. Podem ser isoladas em objetos
animados ou inanimados, em praticamente 100% de amostra de solo e água. São
transmitidas pelo contato direto e indireto com essas fontes e, possivelmente, por via
aérea. São microorganismos oportunistas, necessitando de alguma imunossupressão
para causar a infecção(2).
As infecções por A. baumannii começaram a se disseminar rapidamente a partir
de 1990. Nesta época representou na Espanha o oitavo patógeno mais isolado de
pacientes admitidos em UTIs, com prevalência de 3,7%. A sua prevalência alcançou o
terceiro lugar dois anos após, com prevalência de 8,2%(1,7). O Acinetobacter
baumannii é chamado de Iraquibacter pelos militares, por se tornar inimigo no combate
nas guerras, ao aumentar o tempo de recuperação dos feridos causados por infecção,
provocar a morte de alguns infectados, e dispensar muitos recursos no tratamento e
prevenção(3,11,12).
A espécie mais frequentemente encontrada em hospitais é o complexo
A.calcoaceticus e A. baumannii, isolados em infecção nos tratos respiratórios, urinários,
feridas cirurgicas e acesso vascular, podendo levar à septicemia. Foram isoladas no
ambiente hospitalar em leite pasteurizado, alimentos congelados, dieta enteral,
superfície fixas, ar, névoa de nebulizadores, tenda úmida, circuito de respiratório,
ressuscitadores, ventiladores, torneiras, pias, esgotos, urinóis, poeira, banhos de
7
dializados peritoneais, toalhas de rosto, roupas de cama, travesseiros, cateteres de
angiografia, transdutores de pressão, luvas contaminadas, duodenoscópios, seringas
reusadas, sangue e derivados, soluções de proteínas plasmáticas, nutrição parenteral
prolongada, soluções salinas e demais soluções parenterais(2,12,13).
O Acinetobacter baumannii é patógeno nosocomial bem conhecido, responsável
nas últimas décadas por surtos, cada vez mais freqüentes, com cepas multirresistentes.
Possui elevado poder de resistência a múltiplas drogas, o que dificulta seu tratamento,
agravando o prognóstico do paciente. A resistência é desenvolvida, em geral, aos
aminoglicosídeos, â-lactâmicos e fluorquinolonas, e sua sensibilidade permanece,
usualmente, aos carbapenêmicos(4,5,7,9,10,14,15).
A maioria dos isolados clínicos de A. baumannii representa mais colonização do
que infecção, entretanto, várias infecções têm sido documentadas em pacientes de UTI,
incluindo, das vias urinárias. A transmissão cruzada tem sido associada com
reservatórios ambientais, que incluem equipamento de ventilação mecânica, assim como
colonização de mãos dos funcionários de saúde(4,6).
As Infecções Hospitalares (IH) causadas por Acinetobacter baumannii,
especialmente, em pacientes internados em UTI, têm sido associadas a altos índices de
gravidade e mortalidade(7,8,9,10).
8
OBJETIVO
Relatar um caso de bacteremia primária por Acinetobacter baumannii e o de
identificar potenciais pacientes colonizados, avaliar a eficácia das medidas adotadas
pela UTI para o bloqueio da transmissão da bactéria, ou seja, evitar a sua disseminação.
9
METODOLOGIA
Foi realizada pesquisa no prontuário de um caso de bacteremia primária ocorrido
no ano de 2007, pesquisa bibliográfica da literatura nacional e internacional,
abrangendo relatos de caso, artigos de revisão e artigos originais.
Este trabalho foi desenvolvido após ter sido liberado pelo Comitê de Ética
Médica e pelo Diretor Clínico do hospital.
10
RELATO DE CASO
Paciente masculino, de 30 anos de idade, negro, admitido em caráter de urgência
devido ao politraumatismo decorrente de acidente automobilístico. Foi atendido no
Hospital filantrópico, localizado na Zona da Mata Mineira devido a traumatismo
cranioencefálico, choque hipovolêmico, coma, hemotórax esquerdo, fratura exposta de
fêmur esquerdo e de arcos costais, contusão renal esquerda, e rotura esplênica.
Foi submetido rapidamente à intubação orotraqual, drenagem torácica fechada e
também da cavidade abdominal, esplenectomia, tratamento cirúrgico de fratura de
fêmur, instalação de cateter venoso central e de pressão intra-arterial (PIA), e a seguir
encaminhado à UTI.
O paciente praticava fisiioculturismo, usava esteróides anabolizantes, e seus
familiares negaram ser tabagista, etilista ou usuário de drogas ilícitas.
O paciente foi admitido entubado, sedado, com as mucosas hipocoradas, e
presença de: escoriações na região lombar, cicatriz cirúrgica na região abdominal sem
secreções, dreno de tórax esquerdo em selo d’agua. As suas extremidades eram frias e
acianóticas. Estava sob tração em membro inferior esquerdo. O seu débito urinário
avaliado, por intermédio, de sonda vesical de demora foi, inicialmente, de 250 mL em
três horas, com aspecto sanguinolento. Submetido à sondagem nasogástrica em
sifonagem. Apresentava pressão arterial sistêmica (PA) de: 110/60 mmHg, freqüência
cardíaca de: 104 bpm, freqüência respiratória de: 18 irpm, pressão venosa central (PVC)
de: 13 cmH2O, temperatura axilar de: 34ºC, pressão intra-arterial (PIA) de: 100/50
mmHg, ETCO2: 32, e saturimetria de: 99%.
Foi posicionado no leito, em colchão pneumático, com aquecimento térmico, e
sob monitorização: cardíaca, da oximetria de pulso, da PVC, PA e PIA, capnografia.
Colocado sob ventilação mecânica com padrão ventilatório em regime de pressão
controlada com pressão positiva de 20 cmH2O e pressão expiratória positiva final
(PEEP) de: 12 cmH2O, com fração inspirada de oxigênio de 60%, volume corrente de
500 mL, e freqüência ventilatória de 18 irpm.
11
Foram coletados espécimes para realização de alguns exames complementares
como: secreção orotraqueal por intermédio do Mini-Bal para a realização de cultura
para microrganismos aeróbicos comuns, gasometria arterial, e iniciada antibioticoterapia
com cefalotina, gentamicina, metronidazol; administrado concentrado de hemácias,
sedação, e instituída analgesia.
Permaneceu
as
primeiras
24
horas
após
o
acidente
de
forma
hemodinâmicamente estável, sem uso de drogas vasoativas. Iniciada a alimentação por
intermédio de sonda enteral. Permaneceu afebril, sedado, sob ventilação mecânica,
mantendo ritmo cardíaco regular em dois tempos, com bulhas normofonéticas, e roncos
pulmonares esparsos. O abdômen apresentava-se plano e flácido.
Os exames complementares realizados em amostra de sangue revelaram, Hb:
11,20 g/dL; Ht: 32,10; Leucócitos totais: 26.500/mm3; potássio: 4,30 mEq/L, cálcio:
7,10 mg/dL; magnésio: 1,10 mg/dL; uréia: 31,60 mg/dL, creatinina: 1,68 mg/dL, sódio:
150 mEq/L.
No terceiro dia de internação apresentou piora dos seus parâmetros clínicos. A
tentativa de reduzir a PEEP resultou em aumento de CO2, e alteração do padrão
respiratório. Tornou-se febril, com hipersecreção traqueobrônquica. Foram coletadas
novas amostras de secreção orotraqueal e de aspirado traqueal por MiniBal para cultura.
Recebeu nova hemotransfusão e modificada a antibioticoterapia para meropenan e
vancomicina.
Os exames complementares realizados em amostra coletada de sangue
revelaram: Hb: 7,10 g/dL; Ht: 20%; plaquetas: 141.000/mm3; leucócitos totais:
24.400/mm3; proteína C reativa: 81 mg/L; potássio: 3,70 mEq/L; cálcio: 8,80 mg/dL;
uréia: 54,20 mg/dL; creatinina: 1,26 mg/dL; sódio: 159 mEq/L.
O resultado do exame de cultura de aspirado traqueal ao término de seis dias de
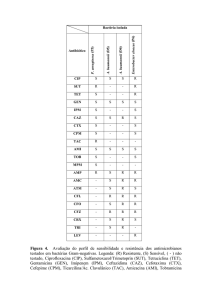
sua internação evidenciou a presença de Acinetobacter baumannii sensível à
carbapênicos e à amicacina. A antibioticoterapia foi novamente modificada para a
administração da associação de meropenem, amicacina, e clindamicina. Continuou
febril, e a secreção orotraqueal apresentou-se purulenta. Mantinha-se sedado, com dieta
por sonda nasoentérica, monitorizado por intermédio da medição por cateter venoso
central, sonda vesical de demora, dreno de tórax esquerdo, da PVC, volume urinário e
12
da drenagem pleural, respectivamente. As bulhas cardíacas apresentavam ritmo em dois
tempos, com bulhas normofoneticas. O exame do aparelho respiratório revelou
ventilação mecânica com fração inspirada de oxigênio de: 50%, PEEP de 8 cm/H2O,
volume corrente de 400 mL, presença de estertores crepitantes difusos.
No décimo dia após a sua internação hospitalar foi retirado o acesso venoso
central, e a ponta deste cateter encaminhada para cultura. A sedação foi decontinuada, e
observou-se o aparecimento de episódios sub-febris á noite, e de leucocitose acentuada.
Tornou-se logo consciente, sendo possível, no décimo segundo dia de sua
internação hospitalar, a realização de sua extubação, e a retirada de dreno de tórax. Os
episódios febris continuaram, e os leucócitos sangüíneos totais eram de 38.700/mm3. A
dieta oral foi introduzida 24 horas após. Estava afebril com leucócitos sangüíneos totais
de 32.300 mm3, sendo modificado o esquema pela suspensão da amicacina e introdução
de polimixina B.
A alta da UTI foi realizada em seu décimo sétimo dia de internação hospitalar.
Apresentava-se lúcido, afebril, com sonda vesical de demora, acesso venoso periférico,
e eupnéia. Os exames complementares realizados em amostra de sangue, revelaram: Hb:
10,90 g%; Ht: 33%; plaquetas: 400.000/mm3; leucócitos totais: 20.400/mm3; proteína C
reativa: 83,40 mg/L; potássio: 4,70 mEq/L; c’lacio: 9,10 mg/dL; sódio: 131 mEq/L.
No vigésimo quarto dia de internação hospitalar foi suspensa polimixina B, e
mantido o meropenam por mais 96 horas. A cirurgia ortopédica programada foi
realizada e retirada a sonda vesical de demora. A alta hospitalar ocorreu 48 horas após.
13
DISCUSSÃO
Nas últimas décadas, as bactérias do gênero Acinetobacter tornaram-se
importantes em todo o mundo, inclusive no Brasil, devido à sua multi-resistência aos
agentes antimicrobianos e à sua crescente participação em IH(2).
O Acinetobacter baumannii é de difícil controle e a infecção que provoca é de
difícil tratamento. Associa-se, com freqüência, à bacteriemia, que se segue ao
acometimento das vias aéreas, e de infecções de feridas cirúrgicas.
Os fatores de risco conhecidos para a infecção pelo Acinetobacter baumannii são
os procedimentos invasivos, e uso de antibióticos de largo espectro. As fontes mais
comuns de bacteriemia são os cateteres intravasculares, e as vias aéreas, e associa-se
com elevada taxa de mortalidade.
A terapêutica da bacteriemia por A. baumannii requer a avaliação clínica do
paciente para excluir a possibilidade da presença de pseudobacteriemia e evitar o
tratamento desnecessário(1,15). Deve ser evitado o aparecimento de resistência
antimicrobiana rápida, que é capaz de ameaçar o sistema de prestação de atenção à
saúde.
Os surtos de infecções causadas por A. baumannii têm sido relatados em
diversas áreas hospitalares, como UTI de adultos, de recém-nascidos, enfermarias
clínicas e cirúrgicas e unidades de queimados. A epidemiologia hospitalar das infecções
por A. bauminnii ainda é pouco compreendida, embora as infecções cruzadas por
intermédio das mãos contaminadas de profissionais de saúde, roupas dos pacientes e
luvas contaminadas sejam, sem dúvida, alguns dos seus possíveis mecanismos de
disseminação(6). Os pacientes internados em UTI são de alto risco, devido ao seu
estado de imunodeficiência, de procedimentos terapêuticos e diagnósticos invasivos, do
uso de antiblásticos e de radioterapia, sendo mais susceptíveis as infecções
hospitalares(4). Verifica-se que dificilmente, um paciente hospitalizado não
experimente um procedimento invasivo, por mais simples que seja seu tratamento.
14
O antibiótico tornou-se arma que muitas vezes se volta contra o próprio paciente.
O seu uso indiscriminado, em todos os Países, gera cada vez mais dificuldades que
anulam os esforços envidados na recuperação dos pacientes.
O Acinetobacter possui resistência natural a muitos antibióticos, sendo eficazes
os carbapenêmicos, o sulbactam e as polimixinas. A sua susceptibilidade aos
aminoglicosídeos varia e sua penetração em focos infecciosos é controversa. Os
patógenos com ESBL são resistentes às cefalosporinas de terceira geração, sendo
discutível a sua sensibilidade às cefalosporinas de quarta geração(15). É incerta a sua
sensibilidade à associação piperacilina/tazobactam. Os carbapenêmicos são os
antibióticos que possuem os melhores resultados contra o Acinetobacter. Não existem
informações sobre o efeito de associações de antimicrobianos sobre o Acinetobacter.
A transmissão de infecção dentro dos hospitais requer três requisitos: 1. a fonte
de microrganismos infectantes; 2. o hospedeiro susceptível, e 3. formas de transmissão
para os microrganismos.
A fonte humana para os microrganismos infectantes em hospitais inclui o
paciente, a equipe de saúde, ou, em algumas ocasiões, o visitante. Pode incluir pessoa
que se apresenta: colonizada por algum agente infeccioso, sem doença aparente; em
período de incubação ou de estado de alguma doença infecciosa; portadores crônicos de
algum agente infeccioso. Podem ser também fontes de microrganismos infectantes a
flora endógena dos próprios pacientes, a qual pode ser difícil de controlar, e os objetos
do ambiente inanimado que tenham sido contaminados, incluindo os equipamentos e
medicamentos.
A resistência aos microrganismos patogênicos é muito variável na população.
Algumas pessoas podem ser imunes à infecção ou capazes de resistir à colonização por
agentes infecciosos; outras, ao serem expostas ao mesmo agente infeccioso, podem
estabelecer uma relação comensal com ele e tornarem-se portadores livres de
manifestações clínicas; e, outros ainda podem desenvolver a doença clínica. Os fatores
do hospedeiro, como idade, doença de base, certos tratamentos com antimicrobianos,
corticóides ou outros agentes supressores, irradiação e rupturas nos mecanismos
primários de defesa causados por fatores como cirurgias, anestesia, trauma e
procedimentos invasivos, podem tornar os pacientes mais suscetíveis à infecção.
15
Os microrganismos são transmitidos nos hospitais por algumas vias, e um
mesmo microrganismo pode ser transmitido por mais de uma via, sendo as principais: o
contato, as gotículas, a aérea, o veículo comum, e o vetor(16).
Este caso evidencia a conseqüência de politraumatismo grave, em adulto jovem,
que evoluiu com traumatismo cranioencefálico, fratura de fêmur exposta e de arcos
costais, hemotórax, rotura esplênica, contusão renal, choque hipovolêmico e coma.
Foram necessárias várias intervenções, sendo de realce a intubação orotraqual com
ventilação artificial prolongada sob pressão expiratória final positiva e fração inspirada
de oxigênio de 60%, drenagem torácica fechada e da cavidade abdominal,
esplenectomia, tratamento cirúrgico de fratura de fêmur, instalação de cateter
venoarterial (PVC, PIA), e sonda nasogástrica e vesical de demora. Evoluiu com
síndrome febril. Administrada antibioticoterapia sob vários esquemas com: cefalotina,
gentamicina, metronidazol,
meropenan, vancomicina, amicacina, clindamicina,
polimixina B. O aspirado traqueal ao término de seis dias de internação hospitalar
evidenciou a presença de Acinetobacter baumannii sensível à carbapênicos e à
amicacina. Esta evolução expressa como várias complicações clínico-cirúrgicas
associam-se com IH associada ao A. baumannii, que felizmente não inviabilizou a vida
do paciente. Revela a situação crítica em que se situa o controle de IH no Brasil e no
mundo, em que a abordagem adequada e tecnologicamente efetiva conduz a riscos
demasiadamente intensos, que colocam em risco a eficiência da técnica e pode agravar a
evolução da doença
de base, incorporando custos
imensos,
e impedindo
progressivamente que antibióticos atuem adequadamente.
Alerta para os riscos contidos nas IH. Estimula o cuidado em construir o
controle de infecção em cada hospital por pessoal adequadamente formado para ajudar
na luta contra a resistência microbiana, contra o intervencionismo desnecessário, por
intermédio de atualização e reciclagem, além da confecção de protocolos de ajuda na
abordagem das infecções, e prevenção de transmissão de doenças infecciosas.
16
PROPOSTA PARA O CONTROLE DE INFECÇÃO PELO ACINETOBACTER
BAUMANNII.
Em função do surgimento de cepas multirresistentes associadas à contaminação
de equipamentos hospitalares ou contaminação cruzada pelas mãos colonizadas da
equipe assistencial, medidas de controle e prevenção das infecções hospitalares, devem
ser rotineiras, podendo ser adotadas de modo a conter a disseminação e emergência da
resistência.
Quadro 1: Medidas de bloqueio de transmissão de infecções
CONDUTAS
MEDIDAS
Precaução Padrão
Higienização
ESTRATÉGIAS
das
mãos
Quando
estiverem
visivelmente
sujas ou contaminadas com sangue e
outros fluídos corporais;
Após ir ao banheiro;
Antes e depois das refeições;
Ao iniciar turno de trabalho;
Antes do preparo e manipulação de
medicamentos;
Antes e após contato com paciente;
Antes de realizar procedimentos
assistenciais
e
manipular
dispositivos invasivos;
Antes de calçar luvas para inserção
de dispositivos invasivos que não
requeiram preparo cirúrgico;
Após risco de exposição a fluídos
corporais;
Ao mudar de um sítio corporal
contaminado
para
outro
limpo,
17
durante o cuidado com o paciente;
Após
contato
inanimados
com
e
imediatamente
objetos
superfícies
próximas
ao
paciente;
Antes da colocação de luvas e após
remoção das mesmas.
no
Nunca reencapar agulhas ou scalpes;
descarte de artigos
Nunca
Cuidados
perfuro cortantes
remover
agulhas
das
seringas;
Não dobrar agulhas;
Colocar
sempre
artigos
perfuro
cortantes em recipientes próprios de
paredes rígidas.
Uso
de
Máscara;
equipamentos
de
Luvas;
proteção individual
Óculos;
(EPI).
Avental;
Capote.
Manter um hamper próximo ao leito
Cuidados
artigos,
com
roupas,
equipamentos
para o descarte da roupa suja,
e
acondicionadas em saco de plástico,
superfícies.
até 80% do seu volume;
Manusear a roupa de cama e do
paciente
de
disseminação
maneira
de
a
evitar
microrganismos
para outros pacientes/profissionais
ou superfícies do ambiente;
A reutilização da roupa em outro
paciente deve ser precedida de
limpeza e desinfecção.
Descartar artigos de uso único em
local apropriado.
18
Manusear
com
equipamentos
e
evitando
cuidado
artigos
exposição
da
sujos
pele
e
mucosas.
Culturas
vigilância
de Admissão
do
paciente na unidade
Swab Perianal;
Swab da faringe ou aspirado traqueal
(tot;)
Sítio
de
Inserção
do
Cateter
Vascular Central;
Swab
uretral
(em
caso
de
cateterismo vesical).
OBS: Isolamento de contato até o
resultado das culturas.
Profissionais
que
atuam na unidade
Realizar no ato da admissão e
eventualmente o swab nasal e swab
pele.
Fontes comuns
Ventilômetros;
Aparelhos de ventilação mecânica e
seus acessórios;
Dispositivos manuais de suporte
ventilatório
Nebulizadores;
Válvulas
de
oxigênio,
ar
comprimido, etc.;
Estetoscópios, esfigmomanômetros,
termômetros;
Sabões, anti-sépticos, álcool, pias,
torneiras, dispensadores;
Máquinas
de
hemodiálise,
seus
acessórios e conexões;
Colchões, travesseiros;
Superfícies próximas ao paciente
19
(grades da cama, mesa de refeição,
etc);
Alocação
de Resistente a
pacientes
colonizados
infectados
/
carbapenêmicos
Monitores cardíacos;
Bombas de infusão;
Quarto individual;
Precaução de Contato durante a
assistência aos pacientes.
Medidas de precauções padrão;
Colonizados
Não tratar;
Infectados
Considerar a história do paciente;
Síndrome clínica
Realizar Testes de sensibilidade aos
Não resistente ao
carbapenêmicos
Tratamento
antimicrobiano
antimicrobianos;
Resistência
bacteriana
de
cada
instituição.
Ambiente
Limpeza
concorrente
terminal
Desinfecção
Educação
Continuada
CCIH, SCIH
/
Piso;
Parede;
Teto;
Mobiliário;
Equipamentos.
Mobiliário;
Equipamentos.
Cursos,
construção
simpósios,
de
seminários,
normas,
padrões,
guias, discussão de casos clínicos,
aprimoramento de laboratórios para
diagnóstico microbiológico rápido e
eficiente.
20
CONCLUSÃO
As medidas de prevenção das IH com procedimentos implementados de técnicas
assépticas, manuseio cuidadoso dos materiais contaminados, insistência quanto à
lavagem freqüente das mãos, educação dos membros das equipes sobre medidas básicas
de controle de infecções, devem ser rotineiras.
Considerando que o Acinetobacter baumannii associa-se com casos de
contaminação, a partir de dispositivos hospitalares, mãos de profissionais de saúde
contaminadas e a capacidade desta bactéria de resistir às drogas atualmente empregadas
é essencial que a equipe multiprofissional da unidade juntamente com o SCIH estejam
interagidos na prevenção e tratamento adequado das infecções.
21
REFERÊNCIAS BIBLIOGRÁFICAS
1. PONTES, V. M. O. et al. Perfil de Resistência de Acinetobacter baumannii a
Antimicrobianos nas Unidades de Terapia Intensiva e Semi-Intensiva do
Hospital Geral de Fortaleza. Revista Brasileira de análises Clínicas, Fortaleza,
v.38(2): 123-126, 2006.
2. ZANON, U; NEVES, J. et al. Infecções Hospitalares: Prevenção, diagnóstico e
tratamento. Rio de Janeiro, Medsi, 1987. p. 350.
3. Acinetobacter baumannii Infections Among Patients at Military Medical Facilities
Treating Injured U.S. Service Members, 2002-2004. Centers for Disease
Control and Prevention, 19/11/2004, v.53 (45):1063-1066.
4. BRAGA, K. A.M. et al. Microorganismos mais freqüentes em Unidades de Terapia
Intensiva. Revista Médica Ana costa, São Paulo, 9(4): 71, 2004.
5. ADAMS, M. D. et al. Comparative Genome sequence Analysis of multidrugResistant Acinetobacter baumannii. Journal of Bacteriology, Cleveland, v.
190(24): 8053-8064, 2008.
6. MENDES, C. M. F.; LEVY, C. E. Acinetobacter baumannii: Importância clínica e
diagnóstico laboratorial. Jornal Brasileiro de Patologia. São Paulo, v.34(4):
265-273, 1998.
7. CIRINO, P. V. et al. Infecção cutânea rara por Acinetobacter baumannii em
imunocompetente: relato de um caso. Anais Brasileiro de Dermatologia.
Salvador, v.83(4): 335-338, 2008.
8. CARNEIRO, M.; SARIDAKIS, H. O. Pneumonia associada à ventilaçãomecânica
por Acinetobacter baumannii resistente a carbapenem. Revista Panamericana
de Infectologia, São Paulo, v.10(2): 28-33, 2008.
9. TRIANTAFILO, V. et al. Bacteremias por Acinetobacter baumannii. Revista
Chilena
de infectologia. Chile, v.7(4): 235-237, 1990.
22
10. VEGASA, E. Z. S.: NIEVES, B. Acinetobacter SSP.: Aspectos microbiológicos,
clínicos y epidemiológicos. Revista de La Sociedad Venezolana de
Microbiologia. Venezuela, v.25(2): 20-34, 2005.
11. GAWANDE, A. M. D. Casualties of War-Military Care for the Wounded from Iraq
and Afghanistan. Journal of medicine. Inglaterra, v.351(24): 2471-2474, 2004.
12. CISNEROS, J. M. et al. Bacteremia due to acinetobacter baumannii: epidemiology,
clinical findings, and prognostic features. Journal Clinical Infectious Diseases.
Chicago,v.22(6): 1026-1032, 1996.
13. CISNEROS, J. M. et al. Bacteremia due to acinetobacter baumannii: epidemiology,
clinical and treatment. Journal Clinical Infectious Diseases. Chicago,v.8: 687693, 2002.
14. HSUEH, P. et al. Pandrug - Resistant Acinetobacter baumannii Causing
Nosocomial Infections in a Universit
Hospital, Taiwan. CDC –
Emerging Infectious Diseases. Taiwan, v.8(8), 2002.
15. PEREZ, F. et al. Global challenge of Multidrug – Resistant Acinetobacter
baumannii. American Society for Microbiology. Cleveland, v.51(10): 34713484, 2007.
16. Secretaria de Saúde do Distrito federal, Normas de precauções Antiinfecciosas e
Isolamento Hospitalar (Portaria SES/DF nº24/94 de 20/07/94). Publicadas em
Bras. Med. 32(1): 5-20, Janeiro-Março, 1995 AMBr-Brasília.