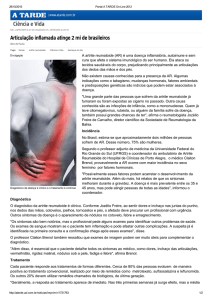
Artrite Reumatoide
A artrite reumatoide é uma doença sistémica
autoimune, progressiva, caracterizada por
inflamação da membrana sinovial e de outros
tecidos extraextra-articulares
O sistema imunológico agride as articulações
causando inflamação, destruição óssea e da
cartilagem
Pode afectar os pulmões, o coração, os vasos
sanguíneos, os músculos, os olhos, a pele e a maioria
das articulações
Artrite Reumatoide
Epidemiologia
Afecta 1 – 1.5% da população
Incidência 2 -3 vezes superior na mulher
Mais frequente a partir 30 - 60 anos
Artrite reumatoide
Fisiopatologia
Inflamação crónica do tecido sinovial que
reveste a articulação
O tecido inflamado é denominado pannus
O pannus invade a cartilagem e/ou a superfície
óssea
A erosão do osso e da cartilagem leva à destruição da
articulação
Os factores desencadeantes da resposta inflamatória
são desconhecidos
Artrite reumatoide
Articulação do joelho
normal
Articulação do joelho
com artritite reumatoide
activa
Observa-se pannus que
Observainvade e destroi a
cartilagem e o osso
Imunidade mediada por células
Resposta inflamatória
Aresposta mediada por células é mediada por linfócitos
T
Os linfócitos T necessitam de activação por um antigene
associado ao complexo major de histocompatibilidade
(MHC)
Após activação:
Estimulação da produção de mais celulas B e T
Estimulação da produção de citoquinas/citotoxinas
Células B: derivadas da medula ássea; Células T –derivadas do timo
Células TT-helper (promovem a inflamação); células T
T--supressoras (efeito
oposto)
As citoquinas estimulam o processo inflamatório
Estimulação da produção de substâncias vasoactivas
Aumentam o fluxo sanguíneo no local da inflamação
Patogénese da resposta inflamatória
Phase 1: AntigenAntigen-presenting cell phagocytizes antigen. Phase 2: Antigen is presented to a T
Lymphocyte. The T lymphocyte attachces to antigen at the MHC portion of cell wall,
causing activation. Phase 3: An activated T cell stimulates TT- and BB-lymphocyte production,
promoting inflammation. Phase 4: Activated T cells and macrophages release factors that
promote tissue destruction, increase blood flow, and result in cellular invasion of synovial
tissue. Ag (antigen); PMN (polymorphonuclear leukocyte)
Resposta inflamatória:
Patogénese
O efeito das alterações inflamatórias crónicas
são variáveis
A perda de cartilagem pode levar à perda de espaço
articular
A formação de tecido inflamado pode originar perda
de mobilidade da articulação ou fusão óssea
A lassidão das estruturas dos tendões causa perda de
suporte da articulação afectada
A redução anormal e permanente do músculo ou
dos tecidos pode causar deformação crónica
Artrite reumatoide
Erosão óssea (setas brancas)
Deformação progressiva da
articulação (setas brancas
largas)
Perda de espaço articular
devido a ausência de
cartilagem (setas largas
pretas)
Artrite reumatoide
Diagnóstico
Não há um teste definitivo
Velocidade de sedimentação,
sedimentação, proteína C
reactiva,, factor reumatoide,
reactiva
reumatoide, análise do fluído
sinovial
História e apresentação física
Artrite reumatoide
Manifestações clínicas
Remissões e exacerbações
Dor agravada pelos movimentos
Rigidez matinal de pelo menos 1 hora
Fadiga e debilidade
Edema e calor na articulação
Vasculite
Inflamação de alguns orgãos
Deformação de articulações
Artrite reumatoide
Classificação
Artrite reumatoide
Diagnóstico
Devem observar-se a presença de 4 critérios para fazer o diagnóstico de AR:
Rigidez matinal ≥ 1h
Envolvimento de 3 ou mais articulações
presença ≥ 6 sem
Artrite das articulações das mãos
Artrite simétrica
Nódulos reumatoides
Factor reumatoide (positivo < 5% indíviduos normais)
Alterações radiográficas
Tratamento da artrite reumatoide
Curso típico da doença
Curso da doença
1
0
2
5
3
10
4
15
Anos
5
20
6
25
7
História natural da doença
Por cada 100 pessoas
Artrite Reumatoide
Terapêutica
Educação sobre a doença / modificação do estilo de
vida
Medidas físicas
Descanso e exercício adequado
Fisioterapia
Aplicações de frio / calor
Banho quente ao levantar
Tratamento da artrite reumatoide
Tera
pêutica
Biológica
Pressupostos
1) AR é uma doença relativamente benigna
2) AINEs são menos tóxicos que FMDR (fármacos
modificadores da doença reumatismal)
Corticosteroides
em doses elevadas
Ciclofosfamida
Metotrexato, azatiaprina
Hidrocloroquina
Sulfassalazina
AINEs
Educação
do doente
Terapêutica
fisica
Sais de
ouro
Prednisona em dose baixa
Terapêutica
ocupacional
Salicilatos em doses
elevadas
Artrite Reumatoide
Terapêutica
Farmacológica
Analgésicos
AINEs – Doses elevadas,
elevadas, administração crónica
FMEDR - Fármacos modificadores da evolução da
doença reumatismal
hidroxicloroquina
hidroxicloroquina,, MTX, sulfassalazina
sulfassalazina,, sais de
ouro,, azatioprina
ouro
azatioprina,, leflunomida
Esteroides
Intra
Intra--articulares;
articulares; Dose baixa,
baixa, po
Modificadores da resposta biológica
anti
anti--TNFTNF- infliximab,
infliximab, etanercept
etanercept,, adalimumab;
adalimumab; anti
anti-IL
IL--1ra1ra- anakinra,
anakinra, tocilizumab
tocilizumab,, rituximab,
rituximab,
Artrite Reumatoide
Terapêutica
Cirurgia
Cirurgia dos tecidos moles
Substituição da articulação
Excisão óssea
Artrite Reumatoide
Terapêutica
Vários fármacos disponíveis – Nenhum é o
fármaco ideal
As acções farmacológicas são complexas e
não são específicas da doença
Corticosteroides
• Administração oral e intra-articular
• Início de acção rápido
• Evitar dose > a 7.5 mg/dia de
prednisona
• Medidas de prevenção da osteoporose
Administração intraintra-articular, no
joelho
© ACR
Fármacos modificadores da evolução da
doença reumatismal
Diferem dos AINEs em vários aspectos
Não inibem a ciclooxigenase pelo que não apresentam o
mesmo espectro de actividade e de efeitos adversos
Ao contrário dos AINEs ,,podem
podem atrasar o progresso da
artrite reumatoide
O mecanismo de acção é desconhecido mas podem
diminuir a libertação / acção de citoquinas
Metotrexato
Tornou-se a terapêutica standard com a qual são comparados os
Tornounovos fármacos modificadores da evolução da doença
reumatismal
Análogo estrutural do ácido fólico que inibe competitivamente a
ligação do ácido dihidrofólico à dihidrofolato redutase, inibindo a
sintese de purinas e pirimidinas
Aumenta a adenosina celular reduzindo a acomulação de leucócitos, a
sintese de TNFTNF- alfa e a actividade das células T
Excreção renal 80 – 90% excretado inalterado na urina
Monitorizar cada 4 – 8 semanas
Leucócitos, enzimas hepáticas
Reacções adversas–
adversas– Hepatotoxicidade, estomatite, naúseas, diarrea,
alopécia
A administração concomitante de acido fólico reduz incidência de
reacções adversas
Sulfassalazina
O fármaco é clivado no intestino em sulfapiridina e
ácido 5-aminosalicilico
A sulfassalazina suprime citoquinas própró-inflamatórias
comoTNF--alfa,
comoTNF
alfa, IL
IL--1, reduz a inflamação diminuindo a
migração de neutófilos e a quimiotaxia e aumenta a
libertação de adenosina
Reacções adversas mais frequentes são naúseas,
naúseas,
vómitos,, dispepsia,
vómitos
dispepsia, anorexia, cefaleias
cefaleias,, rash
Reacções adversas raras:
raras: leucopénia
leucopénia,, dispneiaa,
dispneiaa,
disfunção hepática
Leflunomida
Profármaco; o metabolito activo é a
Profármaco;
malononitrilamida
Inibe a sintese das pirimidinas;
pirimidinas; inibe a proliferação de
células T
Reacções adversas
Eficácia similar à do MTX, duração de cerca de 2 anos
Diarrea, naúsea
Diarrea,
naúsea,, dor abdominal, hipertensão
hipertensão,, alopécia
reversível,, rash, cefaleias
reversível
cefaleias,, parestesias,
parestesias, hepatotoxicidade
Reacções adversas raras
Sindrome de Stevens
Stevens--Johnson, supressão da medula óssea
(pancitopénia)
pancitopénia)
Hidroxicloroquina
Agente antimalárico
Início de acção após 33-6 meses
Actividade antiinflamatória com actividade na AR
Inibe as células T e B, o processamento de antigenes nos
monócitos e macrófagos e a libertação de citoquinas proproinflamatórias
Menos eficaz que o MTX, sulfassalazina e leflunomida
Em monoterapia não retarda a destruição das
articulações
Reacções adversas–
adversas– Rash, diarreia, dor abdominal e
retinopatia ( dose <6.5 mg/kg peso ideal)
Outros fármacos modificadores da
evolução da doença reumatismal
Sais de ouro,
ouro, azatioprina
azatioprina,, penicilamina
penicilamina,,
ciclosporina e minociclina
Fármacos menos utilizados
Menor eficácia e maior toxicidade
Terapêutica da AR
A maioria dos fármacos modificadores da evolução da
doença reumatismal perde efeito ao longo do tempo
A maioria dos FMDR são tóxicos
Media de 5 anos de benefício
Alterações na pele, sangue, figado, rim olho
A maioria dos doentes apresenta progressão da doença
apesar das terapêuticas actuais
Apenas 10 % obtém remissão completa e 60% melhoria
Componentes celulares da inflamaç
inflamação sinovial
Mechanisms in Rheumatology ©2001
Alvos da terapêutica biológica
TNF alfa e ILIL-1
Pincipais citoquinas própró-inflamatórias
Produzidas pelos macrófagos sinoviais
Induzem a expressão de moléculas de adesão celular
⇒ produção de mais células inflamatórias e mais
citoquinas
Estimulam a proliferação de fibroblastos
Estimulam as células sinoviais a proliferar e
sintetizar colagenase ⇒ degrada a cartilagem
cartilagem,, ↑ a
reabsorção óssea
O TNF aumenta a proliferação de células T
Antagonistas do TNF
Infliximab:: Anticorpo monoclonal contra TNF
Infliximab
TNFα
α
Adm i.v
i.v.. cada 4-8 semanas
Etanercept:: Proteina recombinante constituida por
Etanercept
2 receptores ligados a uma porção de IgG1 humana
Cada molécula ligaliga-se a 2 moléculas de TNFα
TNFα
Adm s.c
s.c.. 2 vezes /sem
Adalimumab
Adalimumab::
Anticorpo monoclonal contra o TNF
TNFα
α
Uma adm i.v
i.v.. cada 2 semanas
Terapêutica biológica
Como usar?
Devem ser administrados por via IV ou sc – são
proteínas
A sua utilização deve ser monitorizada quanto ao
aparecimento de reacções adversas
São terapêuticas de longa duração – não determinam a
cura – a sua interrupção leva ao reaparecimento da
doença
Devem iniciariniciar-se após falha dos FMDR
Antagonistas do TNF
Reduzem a actividade da doença em 2020-70%
Reduzem os marcadores sanguíneos de
inflamação
Melhoram a qualidade de vida do doente
Podem induzir remissão completa da doença 15%
Evitam a progressão da doença
Nº mediano de articulações inflamadas e durante o estudo
Weinblatt, M. E. et al. N Engl J Med 1999;340:253-259
Terapêutica biológica
Reacções adversas
Reacções no local de administração
administração/
/ reacções alérgicas
Infecções por organismos pouco frequentes
frequentes-tuberculose,, fungos
tuberculose
fungos,, listeria
Alterações hematológicas :leucopénia,
leucopénia, trombocitopénia
Toxicidade hepática
Outras doenças autoimunes
Linfomas
Tocilizumab
Indicação terapêutica
terapêutica::
Na redução dos sinais e sintomas da AR no
adulto com doença activa moderada a grave, que
não tem resposta a um ou mais FMEDR ou anti
TNF
Pode ser usado em monoterapia ou em
associação com o metotrexato
P 47
Tocilizumab
Dose e administração
Dose
8 mg/kg IV, cada 4 semanas
Aspectos gerais relacionados com a dose
8 mg/kg é mais eficaz que 4 mg/kg
A redução de dose de 8 mg/kg para 4 mg/kg pode ser
considerada em caso de neutropénia,
neutropénia, trombocitopénia,
trombocitopénia,
elevação das enzimas hepáticas
P 48
Tocilizumab
Heavy chain
Light chain
CDR region
*CDC: complementcomplement-dependent cytotoxicity
P 49
**ADCC:
antibody-dependent cellular cytotoxicity
antibody-
Humanized mAb IgG1
(MW ~150 kd
kd))
Liga
Liga--se a receptores da IL
IL-6 solúveis e de membrana
ILIL-6 is Produced by Multiple Cell Types and Is
Associated with Numerous Biologic Activities1,2
Endothelial cells
Monocytes/
macrophages
T-cell activation
IL-6
Mesenchymal cells,
fibroblasts/
synoviocytes
Hepatocytes
Acute-phase response
Hepcidin, CRP
Maturation of
megakaryocytes
↓ CYP450
B-cells
Osteoclast activation
Bone resorption
Thrombocytosis
Auto-antibodies (RF)
Adapted from 1 Firestein GS. Nature. 2003; 423:356423:356-361.
P
50
2 Smolen JS, et al. Nat Rev Drug Disc.
Disc. 2003; 2:4732:473-488.
Hyper-γ-globulinemia
Osteoartrite
Osteoartrite (AO)
Doença degenerativa não sistémica da
articulação associada a lesão articular
Caracteriza--se por eventos mecânicos e
Caracteriza
biológicos que alteram a sintese normal e a
degradação da cartilagem articular
Osteoartrite
Manifestações clínicas
Assintomática
Dor
Limitação de movimentos
Aumento da articulação
Nodos de Heberden
Osteoartrite
Terapêutica
Controlo do peso
Exercício adequado
Aplicação de calor/frio
Terapêutica farmacológica
Cirurgia
Substituição total da articulação – artroplastia
A principal indicação da artroplastia é a dor não tratável
Terapêutica de OA
Redução de peso
Medidas físicas
Reduzir o impacto do exercicio
Fortalecer os músculos
Farmacológicas
Medicação oral: analgésicos, AINEs, glucosamina
Adm intraintra-articulares: esteroides
Cirurgia: Lavagem artroscopica, desbridamento,
substituição da articulação
Terapêutica da OA
Salicilatos
Analgésicos (acetominofeno)
AINEs (ibuprofeno, naproxeno, indometacina)
Analgésicos narcóticos (codeína)
glucosamina
Adm. intraintra-articular
Esteroides
AINEs, ASA
colquicina
Anti-inflamatórios não esteroides
(AINEs)
Principal macanismo de acção – inibição da
ciclooxigenase
Efeitos clínicos:
Anti-inflamatórios
Anti Analgésicos
Antipiréticos
Salicilatos (ASA)
Mecanismo de acção
Inibição da ciclooxigenase
Inibição das interacções antigeneantigene-anticorpo
Alteração do metabolismo do tecido conectivo
Interferência com a transdução de sinal nas células
inflamatórias
Salicilatos
Farmacocinética
Dose baixa (analgesia, antipiréticos):
antipiréticos):
300 mg – 1.0 g/d
t1/2 = 33--5 h (1ª ordem)
ordem)
Dose elevada (anti(anti-inflamatório):
inflamatório):
4 – 6 g/d
t1/2 > 12 h (ordem
(ordem 0)
Efeitos adversos
Intolerância gástrica
IR
Indometacina
Anti-inflamatório,
Antiinflamatório, antipirético e analgésico
Um inibidor muito potente da ciclooxigenase
Muitas vezes usado como fármaco de
comparação
Indometacina
Disposição:
Disposição:
Bem absorvido p.o.
p.o.
T 1/2 variável
variável,, 22--11 h
Toxicidade
Interrupção em 20%
Reacções adversas:
adversas: Cefaleias,
Cefaleias, ulceras GI, discrasias
sanguineas,, confusão,
sanguineas
confusão, psicose e depressão
Contraindicado em
em::
Gravidez e durante a amamentação
Doentes do foro psiquiátrico
Doença renal
Derivados do acido propiónico
Naproxeno e ibuprofeno
Inibidores da ciclooxigenase
Fármacos com actividades similares mas com
diferenças na duração de acção
O tempo de semisemi-vida do ibuprofeno e do
diclofenac é de cerca de 22-6 h
O tempo de semisemi-vida do naproxeno é de cerca
de 14 h
Inibidores selectivos da COXCOX-2
A ciclooxigenase -2 (COX(COX-2) encontraencontra-se nas
células inflamatórias
A COXCOX-1 é constitutiva e encontraencontra-se no
intestino e no rim
A inibição da COXCOX-1 é responsável pela
maioria dos efeitos adversos dos AINEs
AINEs/Inib COXCOX-2
Toxicidade
Eventos cardiovascularescardiovasculares- ICC; Acidente vasc
cerebral
Edema renal, hipertensão
Os inib da COXCOX-2 não apresentam efeito
antiplaquetar; Os AINEs inibem a acção do
ASA em doses baixas
Os inib da COXCOX-2 são seguros na asma e na
doença GI
Guidelines para a terapêutica com AINEs
1. Não usar quando há resposta aos
analgésicos
2. Não usar em associação
3. A toxicidade pode ser fatal
fatal-- hemorragia
GI /perfuração
/perfuração
4. Os novos inib
inib.. selectivos da COXCOX-2 são
seguros para o tracto GI mas não para o
sistema cardiovascular.
7. Evitar usar em doentes com risco de
doença cardiovascular
Opcões cirurgicas na artrite
Desbridamento
Tecidos moles
Osso
Osteotomia
Substituição da articulação
Artroplastia
Complicações
Mortalidade
Embolia pulmonar fatal - 0.5%
Mortalidade aos 6 meses 0.5
0.5--1%
Morbilidade
Infecção 1-2%
Imobilidade
Complicações da substituição
articular
Hemorragia
Embolia
Trombose venosa profunda
Infecção
Lupus eritematoso sistémico
(LES)
•Doença inflamatória crónica que afecta a
pele, articulações, rim, pulmão, sist nervoso,
e outros orgãos do organismo
•Os sintomas mais comuns incluem rash
cutâneo e artrite, muitas vezes
acompanhados de febre e de fadiga
•O curso clínico da doença varia de ligeira a
grave e envolve períodos de remissão e de
recaída
Lupus eritematoso sistémico (LES)
O LES é uma doença autoimune que se desenvolve
com a produção de autoanticorpos. DesenvolveDesenvolve-se um
processo inflamatório, com alterações dos vasos
sanguíneos (vasculite) e deposição de células
inflamatórias em orgãos lesando os tecidos
Desconhece--se a etiologia da reacção inflamatória mas
Desconhece
pensa--se que se deve a predisposição hereditária
pensa
associada a factores ambientais como viroses, raios
ultravioleta, alergia a medicamentos…
Lupus eritematoso sistémico (LES)
Diagnóstico
Anticorpos antinucleares (ANA)
Proteínas c3 e c4 do complemento usadas
também na monitorização da doença
Anticorpos antifosfolipidos em doentes em
risco de fenomenos tromboembólicos
Anticorpos histona são indicadores de uma
possivel etiologia medicamentosa do lupus
Lupus eritematoso sistémico (LES)
Terapêutica
AINEs
Corticosteroides em doses elevadas
Imunossupressores – ciclofosfamida, azatioprina,
micofenolato de mofetil