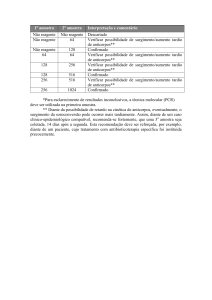
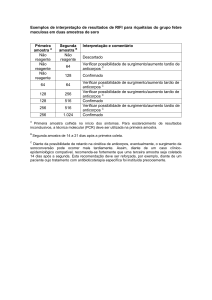
LUPUS ERITEMATOSO SISTÊMICO – RESUMO DE ESTUDO – MM – LIAPI
Epidemiologia, etiologia e fisiopatologia
Doença inflamatória crônica que acomete múltiplos órgãos ou sistemas
Etiologia desconhecida, multifatorial
Possível interação de predisposição genética, diversos fatores hormonais (aumento da
relação estrógeno/ andrógeno), ambientais (como radiação ultra-violeta) e infecciosos
(como Eptein-Barr vírus), algumas drogas (Procainamida, hidralazina, hidrazida, etc.),
estresse emocional.
Perda da tolerância imunológica com ativação policlonal de linfócitos B, produção de
auto-anticorpos e falha nos mecanismos supressores e de regulação imunológica.
Presença de auto-anticorpos dirigidos principalmente contra antígenos nucleares
Fases de exacerbações e remissões
Acomete principalmente mulheres jovens
Incidência de 3,7 a 5,5/100 mil
Alto índice em Natal (8,7/100 mil habitantes) – possivelmente pela particiáção da
radiação ultravioleta
Prevalência 3 a 4 vezes maior em mulheres negras que brancas
Acomete 10 a 12 mulheres para cada homem
A lesão tecidual decorre principalmente da formação e deposição de imunocomplexos,
da ativação do sistema complemento e do conseqüente processo inflamatório.
As citopenias devidas à ação dos anticorpos dirigidos contra antígenos de superfícies
de membranas celulares, favorecendo a destruição dessas células pelo sistema
retículo-endotelial, além de possível ação de células imunocompetentes e citotoxidade
Os distúrbios imunológicos são caracterizados por: produção de auto-anticorpos
patogênicos e imunocomplexos e a falha na depuração desses.
Manifestações clínicas:
Exacerbações e remissões
Adinamia, mal-estar, fadiga, perda de peso e febre (observadas na fase ativa da
doença)
Comprometimento cutâneo (80% dos casos)
- lesão em asa de borboleta ou vespertílio
- lesões eritematomaculares, papulares ou maculopapulares (áreas expostas pelo sol)
- lesões bolhosas (áreas expostas pelo sol)
- lesões do lúpus subagudo ( pápulas eritematosas ou pequenas placas, de aspecto
anular ou policíclico, lembrando eritema anular centrífugo)
-lesões crônicas costumam iniciar como pápulas ou placas eritematosas que evoluem
tornando-se espessadas e aderidas, com hipopigmentação central. Com a progressão
da lesão, ocorre formação de plug folicular com cicatriz e atrofia central,
acompanhadas de alterações discrômicas também localizadas em áreas expostas ao
sol.
-fotossensibilidade (40-60%)
Comprometimento articular
- artrite de pequenas articulações das mãos, punhos e joelhos
- frequentemente simétrica
-pode ter evolução crônica (rara)
-comprometimento de tecidos periarticulares é freqüente, podendo causar deformidades
-pode haver necrose óssea avascular (10%)
Comprometimento hematológico
- anemia normocrômica e normocítica
- anemia pode ser hemolítica auto-imune (menos de 15%)
-leucopenia e linfopenia (mais de 50%)
-plaquetopenia grave com menos de 50 mil plaquetas/mm³ (menos de 10%) – decorrente da
presença de anticorpos antifosfolípides
-pancitopenia (por aplasia medular) – ocorre raramente
Comprometimento renal
- proteinúria > 0,5g/24h
-cilindrúria anormal
-aumento dos níveis séricos de creatinina
-cerca de 10% dos pacientes com nefrite lúpica evoluem com insuficiência renal
- hipertensão arterial (40%)
Comprometimento neurológico
- ocorre em cerca de 24 a 59% dos casos
-pode manifestar-se no SNC como: estado confusional agudo, disfunção cognitiva, psicose,
distúrbios do humor, distúrbios da ansiedade, cefaléia, doença cerebrovascular, mielopatia,
distúrbios do movimento, síndromes desmielinizantes, convulsões e meningite asséptica
distúrbio autonômico e miastenia gravis.
-pode manifestar-se no SNP como: neuropatia cranial, polineuropatia, plexopatia,
mononeuropatia simples ou múltipla, polirradiculopatia aguda inflamatória desmielinizante,
distúrbio autonômico e miastenia gravis.
Serosites
- plerites e/ou pericardite
Comprometimento pulmonar
-febre, dispnéia, tosse, com ou sem cianose ou escarro hemoptóico (pneumonite aguda lúpica)
-infiltrado acinar difuso, com pedromínio nas bases, podendo ou não ser acompanhado de
derrame pleural.
-hemorragia pulmonar é rara
-hipertensão pulmonar (rara)
Comprometimento cardíaco
-miocardite
-endocardite de Libman-Sacks
Comprometimento vascular
-fenômeno de Raynaud (20-40%) – fase ativa geralmente
-vasculite (mucosa oral ou nasal e polpas digitais de mãos e pés)
-vasculites de artéria de médio calibre – úlceras isquêmicas e necroses digitais
-fenômenos tromboembólicos (anticorpos antifosfolípides)
-vasculite de coronárias é rara
Comprometimento de linfonodos
-aumento discreto, indolor e não-aderente (região cervical e axilar)
-adenomegalia importante (eventualmente)
Comprometimento do sistema digestivo
-raros casos (pancreatite, hepatomegalia, esplenomegalia, inflamação aguda do peritônio
Comprometimento ocular
-conjuntivite (10%)
-uveíte (2%)
-vasculite retiniana (9%)
Alterações endócrinas
-alterações no ciclo menstrual
-menopausa precoce
Diagnóstico
Presença de 4 ou mais dos seguintes critérios (American College of Rheumatology):
1.
2.
3.
4.
5.
6.
7.
8.
9.
Lesão discóice
Eritema malar
Artrite não erosiva
Fotossensibilidade
Úlcera de mucosa oral ou nasal
Pericardite ou pleuris
Comprometimento neurológico: psicose ou convulsão
Comprometimento renal: proteinúria > 0,5g/24h ou cilindrúria anormal
Comprometimento hematológico: anemia hemolítica, leucopenia < 4.000, linfopenia ,
1.500 cel/mm3 e/ou plaquetopenia < 100.000.
10. Anticorpo antinúcleo positivo (FAN)
11. Presença de anticorpo antifosfolípide, anti-Sm e /ou DNA nativo.
Exames Laboratoriais
- hemograma completo
- urina I ou avaliação do sedimento urinário
- avaliação da função renal
-eletroforese de proteínas
-anticorpos antinucleares (AAN)
- anticorpos anti-DNA nativo
-anticorpos anti-Sm
-anticorpos anti-Ro/SS-A
-anticorpos anti-La/SS-B
-fator reumatóide
-crioglobulinas do tipo misto
-anticorpos atifosfolípides
-exame do líquido cefalorraquidiano
Gravidez de paciente com LES é de alto risco
- LES afeta feto e gravidez pode afetar a evolução da doença
- gravidez deve ser contra-indicada em pacientes com doença sistêmica ativa,
comprometimento da função renal, hipertensão arterial grave, insuficiência cardíaca ou
pulmonar ou comprometimento neurológico grave.
- difosfato de cloroquina e os imunossupressores são contra-indicados.
- pacientes com anticorpos anti-Ro/SS-A têm maior risco de conceberem filhos com lúpus
neonatal (tratamento com dexametasona e betametasona)
-pacientes com anticorpos antifosfolípides podem ter abortamentos, retardo do crescimento
fetal e óbito intrauterino.
-nas pacientes primigestas pode-se administrar aspirina 100mg/dia e observar a evolução. Se
houver qualquer comprometimento do fluxo sanguíneo fetal deve-se introduzir a heparina
fracionada na dose de 10 mil a 15 mil U/dia ou heparina de baixo peso molecular
(suplementação de cálcio é obrigatória para previnir osteoporose induzida pela heparina).
- nas pacientes com antecedente obstétrico ruim, ou que tenham apresentado tromboses
arteriais ou venosas, é obrigatório o uso de heparina durante toda gravidez.
-os anticoagulantes orais são proibidos no primeiro trimestre da gravidez.
-feto de baixo peso e prematuridade são comuns
Orientações gerais:
-proteção solar
-dieta balanceada para prevenção de osteoporose, dislipidemia e obesidade.
-atividade física
-tratamento adequado da hipertensão arterial
-tratamento de dislipidemia
Tratamento medicamentoso
-indicação de antimaláricos