INFORME EPIDEMIOLÓGICO
CIEVS – PARANÁ
Semana Epidemiológica 41/2014
CENTRO DE INFORMAÇÕES E RESPOSTAS ESTRATÉGICAS DE VIGILÂNCIA EM SAÚDE – CIEVS
DEPARTAMENTO DE VIGILÂNCIA E CONTROLE DE AGRAVOS ESTRATÉGICOS
SUPERINTENDÊNCIA DE VIGILÂNCIA EM SAÚDE
SECRETARIA DE ESTADO DA SAÚDE DO PARANÁ
EVENTOS ESTADUAIS
Semanas Epidemiológicas 41/2014
CENTRO DE INFORMAÇÕES E RESPOSTAS ESTRATÉGICAS DE VIGILÂNCIA EM SAÚDE – CIEVS
DEPARTAMENTO DE VIGILÂNCIA E CONTROLE DE AGRAVOS ESTRATÉGICOS
SUPERINTENDÊNCIA DE VIGILÂNCIA EM SAÚDE
SECRETARIA DE ESTADO DA SAÚDE DO PARANÁ
EBOLA (EVD)
•
•
•
Local de ocorrência: Cascavel
Data da informação: 10/10/2014
Origem da informação: SESA-PR, MS e ProMed-mail português
COMENTÁRIOS ADICIONAIS:
Segundo o MS e SESA-PR, houve um caso suspeito de infecção por vírus ebola
na cidade de Cascavel, no oeste do Paraná.
Trata-se de um homem, com 47 anos a de idade, proveniente da cidade de
Conakry, na Guiné, um dos epicentros da epidemia do vírus, ao lado de Serra
Leoa e Libéria, os três países que mais registraram casos de óbitos pela
doença.
Ele chegou ao Brasil no dia 19/09/2014, após uma escala em Marrocos, de
acordo com nota do Ministério da Saúde. Apresentou sintomas como febre
na quarta-feira (08/10/14), 20 dias após sua chegada. Foi hospitalizado e
isolado em uma Unidade de Pronto Atendimento (UPA) na cidade. Até o início
da noite de 09/10, estava subfebril e não apresentava hemorragia, vômitos
ou quaisquer outros sintomas. Está em bom estado geral e, mantido em
isolamento total. Foi transferido para o Rio de Janeiro, conforme protocolo de
segurança, para o Instituto Nacional de Infectologia Evandro Chagas,
referência nacional para casos de ebola. A transferência será¡ feita por meio
de aeronave da Polícia Rodoviária Federal.
Como os sintomas do paciente surgiram dentro do período de incubação do
vírus (21 dias), o caso é tratado como um possível contágio de ebola, segundo
os protocolos internacionais da Organização Mundial da Saúde (OMS).
Autoridades locais também confirmaram que os pacientes que estavam no
serviço de saúde e entraram em contato com o paciente foram proibidos de
deixar o local e estão sendo monitoradas. A UPA teve foi fechada por volta de
18h30, e nenhuma trabalhador da saúde ou paciente que esteve na mesma
ala que o paciente pode deixar o local.
O caso está sendo acompanhado pelas equipes de vigilância em saúde do
Ministério da Saúde e do Paraná.
Após dois exames realizados ocaso foi descartado.
http://google.com.br
Ebola é transmitido através do contato direto com fluidos corporais de
uma pessoa doente ou a exposição a objetos, tais como agulhas que
tenham sido contaminados. A doença tem um período médio de
incubação de 8-10 dias (variando de 2 a 21 dias); o CDC recomenda o
monitoramento exposta pessoas para os sintomas um completo 21
dias. As pessoas não são contagiosas após a exposição a menos que
desenvolvam sintomas.
RAIVA ANIMAL
• Local de ocorrência: Paraná
• Data da informação: 10/10/2014
• Origem da informação: SVS/DVVZI/CEVA/Coordenação
Programa Estadual de Controle da Raiva.
A raiva é uma zoonose viral que se caracteriza como uma encefalite progressiva
aguda e letal.
do
COMENTÁRIOS ADICIONAIS:
Caso de raiva animal em um morcego não hematófago no município de
Curitiba, referente a semana epidemiológica (SE) 41, com coleta em
07/10/2014 e resultado positivo pela Imunofluorescência Direta,
diagnóstico realizado pelo Lacen/PR.
Caso de raiva animal em um morcego não hematófago no município de
Londrina, referente a semana epidemiológica (SE) 40, com coleta em
03/10/2014 e resultado positivo pela Imunofluorescência Direta,
diagnóstico realizado pelo Lacen/PR.
Adentramento é definido como a entrada de morcegos no interior de edificações.
Nessa situação de adentramento, deve-se avaliar o risco de exposição do paciente. A
profilaxia da raiva, com uso de soro e vacina, deve ser indicada nos casos de contato
com o morcego e, também, nos casos duvidosos em que não é possível descartar o
contato, como, por exemplo, quando o informante ao acordar se depara com um
morcego no interior do quarto.
Muitos relatos na literatura médica mostram que o risco de transmissão do vírus pelo
morcego é sempre elevado, independentemente da espécie e gravidade do
ferimento. Por isso, toda agressão por morcego deve ser classificada como grave.
Deve-se ressaltar que um morcego é considerado suspeito de estar infectado com o
vírus da raiva quando for encontrado em horário e local não habitual.
Importante - as pessoas nunca devem matar ou manipular diretamente um morcego.
Se possível, o mesmo deve ser coletado, sempre com as mãos protegidas, sempre
por profissionais treinados. Caso não seja possível, isolar o animal com caixa de
papelão ou balde e mantê-lo em ambiente fechado para posterior recolhimento por
pessoas habilitadas, que encaminharão o morcego para identificação e diagnóstico
laboratorial da raiva. Para isso, entrar em contato com a secretaria municipal
(vigilância sanitária) ou Unidade de Vigilância de Zoonoses (UVZ) do município.
Raiva em morcego - a patogenia da doença é pouco conhecida. O mais importante a
considerar é o fato de que o morcego pode albergar o vírus rábico em sua saliva e ser
infectante antes de adoecer, por períodos maiores que os de outras espécies.
Algumas apresentações da doença em morcegos foram assim registradas:
• raiva furiosa típica, com paralisia e morte;
• raiva furiosa e morte sem paralisia;
• raiva paralítica típica e morte.
A profilaxia da raiva em pessoas agredidas previne a ocorrência de novos casos.
Assim, o esquema profilático adequado em tempo oportuno é de suma importância
para evitar a ocorrência de raiva humana. Toda pessoa com histórico de exposição
deve procurar assistência médica e, conforme avaliação, receber vacinação ou
sorovacinação.
Fonte: http://pt.wikipedia.org
(Fonte: Guia de Vigilância Epidemiológica / Ministério da Saúde, Secretaria de Vigilância em Saúde, Departamento de
Vigilância Epidemiológica – 7ª ed. – Brasília : Ministério da Saúde, 2009. Caderno13).
EVENTOS NACIONAIS
Semanas Epidemiológicas 41/2014
CENTRO DE INFORMAÇÕES E RESPOSTAS ESTRATÉGICAS DE VIGILÂNCIA EM SAÚDE – CIEVS
DEPARTAMENTO DE VIGILÂNCIA E CONTROLE DE AGRAVOS ESTRATÉGICOS
SUPERINTENDÊNCIA DE VIGILÂNCIA EM SAÚDE
SECRETARIA DE ESTADO DA SAÚDE DO PARANÁ
SARAMPO
Local de ocorrência: Fortaleza – Ceará
Data da informação: 10/10/2014
Fonte da informação: Secretaria de Estado da Saúde do Ceará e ProMED-mail
COMENTÁRIOS ADICIONAIS:
Dos 482 casos confirmados de sarampo no Brasil, até o mês de setembro/2014,
451 foram registrados no Ceará, o que equivale a 93,5% do número de pessoas
acometidas pela doença no País.
O atual estágio da doença no Ceará é o segundo pior desde 1991, quando
foram apontadas 4.074 vítimas da epidemia. Em 1997, 724 casos foram
confirmados.
Neste ano (2014), Fortaleza lidera o ranking de casos por município, com 148
confirmações, seguido de Massapê, com 126 casos, e de Uruburetama, com 61.
Sobral, que está em quarto lugar no ranking da doença por município, sofre
com o primeiro surto desde 1997. Segundo a gerente da vigilância
epidemiológica da Secretaria da Saúde de Sobral, dos 200 casos suspeitos, 60 já
foram confirmados. Forquilha (18 casos), Coreaú (6), Meruoca (5), Santana do
Acaraú (4), Tururu (3), Caucaia (3), Trairi (3), Camocim (2), Mucambo (2),
Hidrolândia (1), Moraújo (1), Uruoca (1), Aracati (1), Itapipoca (1), Itaitinga (1),
Jaguaribe (1) e Maranguape (1) completam a lista de 22 municípios com
incidência do vírus no Estado. Os números mostram uma forte incidência no
vírus na Região Norte do Ceará.
Em todo o Estado, somente em setembro/2014,
95 pessoas foram confirmadas como portadoras
[infectadas e doentes] do vírus. Outros 74
pacientes permanecem em investigação
epidemiológica. No ano de 2013, 694 pessoas no
Ceará apresentaram sintomas de Sarampo, mas
não tiveram a confirmação da doença. Apenas
os estados de Pernambuco, com 24 casos
confirmados, e São Paulo, com 7, também
apontaram incidência do vírus em 2014.
Fonte: www.google.com.br
O vírus do sarampo pertence ao gênero Morbillivirus, família Paramyxoviridae.
O único reservatório é o homem. É transmitido diretamente de pessoa a
pessoa, através das secreções nasofaríngeas, expelidas ao tossir, espirrar, falar
ou respirar. Essa forma de transmissão é responsável pela elevada
transmissibilidade da doença. Pode haver contágio por dispersão de gotículas
com partículas virais no ar, em ambientes fechados como escolas, creches e
clínicas. O período de incubação é geralmente de 10 dias (de 7 a 18 dias),
desde a data da exposição até o aparecimento da febre e cerca de 14 dias até
o início do exantema.
O período de transmissão é de 4 a 6 dias antes do aparecimento do exantema,
até 4 dias após. Há maior transmissibilidade de 2 dias antes até 2 após o início
do exantema. A gravidade varia segundo as condições socioeconômicas,
apresentando evolução severa em populações carentes, desnutridos,
pacientes vivendo em moradias superpopulosas, imunodeprimidos ou com
tratamento de imunossupressão. As complicações mais comuns são
pneumonia, otite, doenças diarreicas e neurológicas.
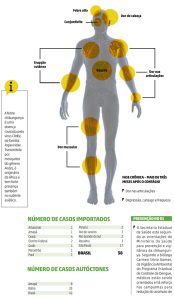
CHIKUNGUNYA
•
•
•
Local de ocorrência: Brasil – Feira de Santana e Riachão de Jacuípe -BA
Data da informação: 09/10/2014
Origem da informação: Ministério da Saúde
COMENTÁRIOS ADICIONAIS:
O município de Feira de Santana, segunda maior cidade da Bahia, situada a 108 km de
Salvador, relatou 156 casos confirmados da febre Chikungunya, 19 dos quais
comprovados em exames de laboratório e outros 137 por critérios clínicos. Além dos
casos confirmados, outros 585 casos de febre estão sob a suspeita da doença, o que,
segundo o Ministério da Saúde, configura uma epidemia. A SMS de Feira de Santana
informou que foram notificados casos em 54 localidades do município.
Os casos suspeitos estão concentrados na faixa etária de 35 a 49 anos, com 221 casos,
seguido de pessoas com 20 a 34 anos, com 200 ocorrências. A faixa etária entre 50 a 64
anos tem 122 casos suspeitos. O sexo feminino é o que predomina. São 501 mulheres e
261 homens.
FEIRA DE SANTANA
Segundo a SMS, estão sendo realizadas ações para combater a doença no município,
como visitas dos agentes de endemias às residências, tratamento focal e perifocal dos
casos suspeitos e realização de ações de educação em saúde com orientações e
distribuição de materiais informativos. Ainda, quebra da cadeia de transmissão com o
uso de inseticida, acompanhamento e monitoramento de todos os casos notificados,
bem como capacitação dos profissionais de saúde.
Depois de Feira de Santana, a cidade de Riachão do Jacuípe é a segunda com o maior
número de suspeitas de contaminação pelo vírus chikungunya, de acordo com a
Secretaria de Saúde do Estado da Bahia (Sesab). São 120 notificações e 7 casos
confirmados. Há notificações sendo avaliadas em outras 7 cidades da Bahia.
RIACHÃO DE JACUÍPE
A Secretaria de Estado de Saúde de Minas Gerais (SES-MG) também confirmou o
primeiro caso de febre chikungunya no território mineiro. A paciente é uma mulher, de
48 anos, moradora da cidade de Matozinhos, na Região Metropolitana de Belo Horizonte.
Os sintomas começaram no dia 27/08/2014, e o caso foi confirmado mais de 1 mês
depois . Na última sexta (10/10/2014), uma equipe da SES esteve na casa da paciente
que estava com dores nas articulações e relatou que ela não viajou para regiões
endêmicas. Portanto, é provável que tenha contraído a doença em Matozinhos. A febre
chikungunya foi confirmada por exames feitos pela Fundação Ezequiel Dias (Funed). Há
uma possibilidade que o vírus tenha chegado a Matozinhos durante um evento, que
contou com a participação de pessoas de diversos estados, inclusive da Bahia, onde há
casos confirmados. A secretaria ainda investiga 5 casos suspeitos nas cidades de Montes
Claros, Contagem, Belo Horizonte, Viçosa e Coronel Fabriciano.
MATOZINHOS
Fonte: www.google.com.br
A febre Chikungunya é uma doença
causada por vírus do gênero
Alphavirus,
transmitida
por
mosquitos do gênero Aedes, sendo o
Aedes Aegypti (transmissor da
dengue) e o Aedes Albopictus os
principais vetores. Seus sintomas febre alta, dor muscular e nas
articulações, cefaleia e exantema –
costumam durar de três a 10 dias, e
sua
letalidade,
segundo
a
Organização Pan-Americana de
Saúde, é menor que nos casos de
dengue.
Para evitar a transmissão do vírus, é
fundamental que as pessoas
reforcem as medidas de eliminação
dos criadouros dos mosquitos. As
medidas são as mesmas para o
controle da dengue, ou seja, verificar
se a caixa d ́água está bem fechada;
não acumular vasilhames no quintal;
verificar se as calhas não estão
entupidas; e colocar areia nos pratos
dos vasos de planta, entre outras
iniciativas deste tipo.
De acordo com a Organização
Mundial da Saúde (OMS), desde
2004, o vírus havia sido identificado
em 19 países. Porém, a partir do final
de 2013, foi registrada transmissão
autóctone (dentro do mesmo
território) em vários países do Caribe
e, em março de 2014, na República
Dominicana e Haiti – até então, só
África e Ásia tinham circulação do
vírus.
FEBRE MACULOSA
•
•
•
Local de ocorrência: Brasil – Campinas - SP
Data da informação: 02/10/2014
Origem da informação: Secretaria de Saúde de Campinas via G1
COMENTÁRIOS ADICIONAIS:
A Secretaria de Saúde de Campinas confirmou, nesta segunda-feira (6/10/2014), que 3 moradores
da cidade morreram por causa de febre maculosa, doença infecciosa transmitida pelo carrapato
estrela, entre agosto e setembro deste ano.
Segundo a informação, as vítimas são homens e, por enquanto, não há investigação sobre outros
óbitos que possam ter a mesma causa. O número se iguala ao total de mortes no ano de 2013 e
2012.
O primeiro caso contabilizado desde janeiro/2014 é
de um menino de 12 anos, que morreu em 22 de
agosto na região Sul. De acordo com a Prefeitura,
ele contraiu a doença em Campinas e recebeu
tratamento em hospital público. O segundo caso
ocorreu na mesma região e a vítima foi um homem
de 68 anos, que morreu em 23 de agosto. Ele foi
atendido em uma unidade médica particular de
Campinas, contudo, o provável local de infecção
está localizado em Valinhos (SP).
CAMPINAS
Fonte: www.google.com.br
Em relação ao terceiro caso, a secretaria informou
que a doença foi contraída por um homem de 54
anos, morador da região Norte. O local provável de
infecção fica em Campinas. A a vítima morreu em
hospital público de uma cidade vizinha no último dia
18 (setembro/2014).
Segundo a Prefeitura, o Departamento de Vigilância
em Saúde, após notificações, fez intervenção
epidemiológica e realizou ações de educação e
mobilização social nas áreas prováveis de infecção.
Em 2013, a cidade somou oito casos de febre
maculosa, e seis em 2012.
Fonte: www.google.com.br
EVENTOS INTERNACIONAIS
Semanas Epidemiológicas 41/2014
CENTRO DE INFORMAÇÕES E RESPOSTAS ESTRATÉGICAS DE VIGILÂNCIA EM SAÚDE – CIEVS
DEPARTAMENTO DE VIGILÂNCIA E CONTROLE DE AGRAVOS ESTRATÉGICOS
SUPERINTENDÊNCIA DE VIGILÂNCIA EM SAÚDE
SECRETARIA DE ESTADO DA SAÚDE DO PARANÁ
EBOLA (EVD)
• Local de ocorrência: Global
• Data da informação: 14/10/2014
• Origem da informação: ProMED-mail
COMENTÁRIOS ADICIONAIS:
Em 10 de outubro, um profissional de saúde do Hospital
Presbiteriano no Texas, que prestou assistência ao paciente índice
de Ebola, relatou febre baixa e foi isolado, evoluindo ao óbito em
8 de outubro. O CDC confirmou o diagnóstico de Ebola. Foi o
primeiro caso confirmado da doença transmitido nos Estados
Unidos, a partir de uma pessoa que esteve na África Ocidental.
Outro doente americano, o cinegrafista da NBC Ashoka Mukpo,
infectado na Libéria, está se recuperando.
Outro caso confirmadode Ebola foi relatado na Espanha. A
paciente infectada é uma das profissionais de saúde (equipe da
enfermagem) que atenderam os repatriados que deram entrada
no Hospital Carlos III, em Alcorcón, (Província de Madri). O padre
espanhol Manuel Garcia Viejo, de 69 anos foi a óbito no dia 25 de
setembro, depois de contrair ebola em Serra Leoa, onde
trabalhava em um centro médico da Ordem Hospitalar de São
João de Deus. Outro padre espanhol, Miguel Pajares, de 75 anos,
foi a óbito em 12 de agosto, após contrair o vírus na Libéria. Ele foi
o primeiro europeu repatriado com o vírus. A enfermeira foi
hospitalizada em isolamento na manhã do dia 06/outubro/2014.
Um funcionário das Nações Unidas que estava internado na
Alemanha morreu em decorrência do Ebola. Trata-se de um
homem de 53 anos de idade que contraiu o vírus enquanto
trabalhava na Libéria. Foi diagnosticado em 06/10 e chegou em
Leipzig para o tratamento em 09/10. A Alemanha tratou pelo
menos três pessoas que contraíram o vírus. Um homem senegalês
foi liberado de um hospital de Hamburgo em 03/10 e outro
homem de Uganda ainda está sob cuidados em uma clínica em
Frankfurt.
Novos casos continuam a ser registrados na Guiné, Libéria e Serra Leoa.
Nigéria e Senegal não relataram novos casos desde 05 setembro de 2014 e
29 de Agosto de 2014, respectivamente. Todos os contatos de ambos os
países já completaram o seu 21 dias de acompanhamento, sem mais casos
de Ebola relatou.
EBOLA (EVD) - continuação
•
•
•
Local de ocorrência: Global
Data da informação: 08/10/2014
Origem da informação: Organização Mundial da Saúde (WHO)
COMENTÁRIOS ADICIONAIS:
GUINÉ
A transmissão na Guiné persiste. Há semanas o surto vem sendo
impulsionado pela transmissão em três áreas: a capital Conakry, Macenta e
Gueckedou, região em que o surto se originou. Embora o número de novos
casos notificados confirmados e prováveis em Gueckedou venha se
mantendo estável e baixo ao longo das últimas quatro semanas, com
quatro a seis casos/semana, o número de novos casos notificados de
Macenta variou entre 15 e 71 a cada semana no mesmo período. A
transmissão permanece elevada em Conakry, com 15 casos novos relatados
na semana epidemiológica 40. O distrito de N'zérékoré também informou
um aumento acentuado no número de novos casos notificados, com 20
relatos na semana epidemiológica 40. No leste do país, na fronteira com a
Costa do Marfim, o distrito de Lola tem casos de EVD relatados pela
primeira vez e o distrito vizinho de Beyla notificou seus primeiros casos
confirmados na semana anterior.
SERRA LEOA
Nacionalmente, a situação na Serra Leoa continua a deteriorar-se com um aumento
no número de novos casos confirmados notificados nas útimas sete semanas. A
capital, Freetown, e os distritos vizinhos de Bombali, Port Loko, e Moyamba, todos
têm relatado uma onda de casos ao longo desse período. Os distritos de Bo e
Tonkolili também relataram um aumento no número de novos casos confirmados e
prováveis nessas semanas. Por outro lado, um baixo número de novos casos foi
informado em Kailahun (três casos na semana epidemiológica 40) e Kenema (cinco
casos na semana epidemiológica 40). Essas áreas haviam apresentaram
anteriormente altos níveis de transmissão. Relatórios dos correspondentes sugerem
que esta queda é um verdadeiro declínio na incidência, apesar de mais investigações
serem necessárias antes que isso possa ser confirmado.
LIBÉRIA
Continua a haver problemas profundos que afetam a aquisição de dados na
Libéria. A situação no país e em Monróvia, em particular, continua a
deteriorar-se a cada semana. Cerca de 200 novos casos
prováveis/suspeitos, mas muito poucos casos confirmados, foram
notificados na capital Monrovia em cada uma das últimas três semanas.
Uma parte substancial desses casos suspeitos são provavelmente de EVD, e
a queda relatada em casos confirmados nos últimos três semanas reflete
atrasos na correspondência de resultados laboratoriais e dados de
vigilância clínica.
* Nigéria não é classificado como um país com transmissão generalizada e intensa.
EBOLA (EVD) - continuação
COMENTÁRIOS ADICIONAIS:
REPÚBLICA DEMOCRÁTICA DO CONGO
Houve 71 casos (30 confirmados, 26 prováveis, 15 suspeitos) de doença de
vírus Ebola (EVD) na República Democrática do Congo, incluindo oito dos
profissionais de saúde (HCWs). No total, 43 mortes foram relatadas,
incluindo oito em profissionais de saúde. 816 contatos já completaram 21
dias de seguimento. Dos 305 contatos monitorados, todos (100%) foram
observados em 5 de Outubro, a última data para a qual foi relatada dados.
Este surto não está relacionado com a epidemia da África Ocidental
(Guiné, Libéria, Nigéria, Senegal e Serra Leoa).
MONITORAMENTO DE CONTATOS
Na Guiné, todos os distritos além de Dalaba e Lola relatam que mais de
90% dos contatos registrados foram vistos todos os dias durante a
semana epidemiológica 40. Na Libéria, único distrito Montserrado, que
inclui a capital Monróvia, informou que 90% dos contatos registrados
foram visto diariamente. Em Serra Leoa, sete dos 14 distritos reportaram
que 90% dos contatos registrados foram vistos diariamente. No entanto,
muitos contatos em muitas áreas não são registradas ou do
conhecimento das autoridades competentes.
Na Nigéria, todos os 891 contatos já completaram 21 dias de seguimento (362 contatos em Lagos, 529 contatos em Port Harcourt). Uma segunda amostra de EVD
negativo foi obtida a partir do último caso confirmado em 8 de setembro (27 dias atrás). No Senegal, todos os contatos já completaram 21 dias de monitoramento,
sem novos casos de EVD relatados. Uma segunda amostra EVD-negativo foi obtido a partir do único caso confirmado no Senegal em 5 de setembro (30 dias atrás).
Nos Estados Unidos da América, 48 contatos estão sendo acompanhados.
EBOLA (EVD) - continuação
FEBRE HEMORRÁGICA MARBURG (Marburg HF)
•
•
•
Local de ocorrência: Uganda
Data da informação: 11/10/2014
Origem da informação: ProMED-mail e Forbes.com
COMENTÁRIOS ADICIONAIS:
Em 30 de setembro, o Ministério da Saúde de Uganda notificou o
óbito de um profissional de saúde (técnico de radiologia) por febre
hemorrágica de Marburg. Trata-se de um homem com 30 anos de
idade, residente em Kampala, capital de Uganda.
O caso confirmado foi de um profissional de saúde que tive o início
da doença em 11/09/2014, enquanto trabalhava no Hospital
Mengo. O paciente deixou o local de trabalho e viajou para
Mpigi,Centro de Saúde IV, a cerca de 20 milhas (33 km) de
distância. Na admissão, apresentou-se com sintomas como febre,
dor de cabeça, dor abdominal, vômitos e diarréia, e morreu em 28
de setembro 2014.
Até o dia 10/10, um total de 146 contatos foram identificados e
estão sendo monitorados quanto a sinais e sintomas compatíveis
com MVD. 11 dos contatos desenvolveram sinais e sintomas
compatíveis com a doença. Todas as amostras de contatos
sintomáticos apresentaram resultados negativos até agora. 2
amostras foram tomadas a partir deles e estão sendo testadas no
Instituto de Pesquisa de Vírus de Uganda (UVRI). Um contato,
agente funerário queniano viajou de volta para o Quênia, com
febre e tosse, mas com resultados negativos tanto para Marburg e
Ebola. Está sendo acompanhado pela Equipe de Resposta Rápida
do Quênia.
Uganda já foi atingida por vários focos de Marburg e Ebola no
passado, mas conteve os surtos rapidamente, limitando os óbitos.
A pior ocorrência de febre hemorrágica ocorreu em 2000, quando
425 pessoas contraíram Ebola e mais da metade delas morreu.
A febre hemorrágica Marburg é uma doença humana muito rara.
No entanto, quando ocorre tem o potencial de se espalhar para
outras pessoas, especialmente a equipe de saúde e membros da
família que cuidam do paciente infectado. Aumentar a
conscientização nas comunidades e entre os prestadores de saúde
sobre sintomas clínicos de pacientes com a doença, portanto, é
fundamental. Melhorar a utilização de ferramentas de diagnóstico
é outra prioridade.
Não se sabe ao certo como o vírus Marburg é transmitido de seu
hospedeiro animal para o ser humano. No entanto, a investigação de
dois casos em turistas que visitaram Uganda em 2008, indicou que a
mais provável via de infecção é o contato desprotegido com fezes de
morcegos infectados ou aerossóis.
Após a passagem inicial do vírus do animal hospedeiro para os
humanos, a transmissão ocorre através do contato pessoa-a-pessoa .
Depois de um período de incubação de 5-10 dias, o início dos sintomas
é súbito e marcado por febre, calafrios, dor de cabeça e mialgia. Por
volta do quinto dia após o início dos sintomas, uma erupção
maculopapular mais proeminente no tronco (peito, costas, estômago)
pode ocorrer. Náuseas, vômitos, dor no peito, dor de garganta, dor
abdominal e diarreia podem aparecer. Os sintomas tornam-se cada vez A taxa de letalidade por febre
mais graves e podem incluir icterícia, inflamação do pâncreas, perda de hemorrágica de Marburg varia entre
peso acentuada, delírio, choque, insuficiência hepática, hemorragia 23-90%.
massiva, e disfunção de múltiplos órgãos. Muitos dos sinais e sintomas
(Fonte: Centro de Controle e Prevenção de
de febre hemorrágica de Marburg são semelhantes aos de outras
Doenças (CDC)
doenças infecciosas, como a malária ou a febre tifóide.
LEGIONELOSE
•
•
•
Local de ocorrência: Espanha
Data da informação: 11/10/2014
Origem da informação: ProMED mail
COMENTÁRIOS ADICIONAIS:
Os dois surtos de legionelose nas localidades de Ripollet e Sabadell
(Barcelona) estão sob controle, de acordo com o departamento de saúde da
Catalunha, mas o número de mortes subiu para 10.
O jornal "El Periodico" informou que o Centro Nacional de Microbiologia
identificou um veículo usado para limpar a cidade como fonte da doença em
Ripollet. Dos sete casos detectados nesta localidade, 4 morreram. Em
Sabadell, dos 41 casos, seis morreram. 5 pessoas ainda estão hospitalizadas,
28 foram dispensadas, e dois pacientes, até agora, não precisaram de
internação.
O registro atualizado para o surto da doença do legionário na Comarca de
Valles Occidental, Catalunha, Espanha, de acordo com a reportagem acima, é
de 48 casos (7 em Ripollet e 41 em Sabadell), incluindo 10 mortes (quatro
mortes em Ripollet e 6 mortes em Sabadell). A proximidade das cidades em
Valles Occidental levanta a suspeita de que todos os casos de doença do
legionário estejam ligados, embora as fontes de infecção tenham sido
apontadas como um veículo usado na limpeza da cidade em Ripollet e uma
torre de resfriamento em Sabadell.
O período de incubação da bactéria varia de 2 a 10 dias após o contágio. As
manifestações clínicas iniciais compreendem: febre elevada; calafrios; cefaleia;
prostração; dores nas articulações; dores musculares. Com a evolução do quadro, o
paciente passa a apresentar falta de ar e dificuldade para respirar, tosse produtiva e dor
torácica, além de diarreia. Com menor frequência pode ser observada confusão mental.
O diagnóstico é basicamente por meio de exames laboratoriais, como cultura ou
imunofluorescência.
O tratamento envolve o uso de antibióticos, sendo a azitromicina o tratamento de
eleição, além das quinolonas. Nos quadros mais avançados, pode ser utilizada
azitromicina ou levofloxacina.
A prevenção é feita identificando-se ocasionais focos de infecção, por meio da
realização de controles regulares dos sistemas de ventilação de grandes edifícios, locais
comprovadamente ideais para o desenvolvimento da bactéria em questão e, caso seja
confirmada a contaminação do local, proceder a esterilização adequada. Além disso, a
desinfecção periódica de aparelhos de ar condicionado, sistemas de ventilação ou
condensadores de vapor previne o desenvolvimento de colônias de Legionella
pneumophila.
Na semana passada, 60 casos suspeitos da doença tinham sido relatados na
Alemanha, com 30 confirmações.
A legionelose ou doença do legionário, é uma forma rara de pneumonia
atípica decorrente da infecção pela bactéria Legionella pneumophila. São
bactérias que vivem na água, como rios e lagos de água doce. A primeira
epidemia relatada desta doença ocorreu em uma fábrica de embalagens de
carne em Minnesota, nos Estados Unidos, no ano de 1957. No entanto, foi
reconhecida apenas quando causou pneumonia epidêmica em membros da
Legião Norte-americana que participava de uma convenção da na Filadélfia,
em 1976. Foi averiguado que o agente etiológico da doença do legionário se
reproduziu no sistema de climatização do hotel, propagando-se através das
condutas de ventilação, contaminando as pessoas ali presentes quando as
mesmas inalavam as partículas suspensas no ar contendo a bactéria.
http://google.com.br
http://upload.wikimedia.org/wikipedia/commons/9/96/Catalunya%2BComarques%2BEnglish.jpg.
ENTEROVÍRUS D68 E DOENÇA SEMELHANTE À POLIO
•
•
•
Local de ocorrência: Estados Unidos da América (EUA)
Data da informação: 06/10/2014
Origem da informação: Centros para Controle e Prevenção
de Doenças (CDC) e ProMED mail
COMENTÁRIOS ADICIONAIS:
Em setembro/14, os EUA informaram à Organização Mundial da
Saúde/Organização Mundial da Pan-Americana da Saúde
(OMS/OPAS) um surto de doença respiratória grave, associado
ao Enterovirus D68 (EV-D68).
O número de estados que relatam caso confirmado de infecção
por enterovírus D68 (EV-D68) aumentou para 46, além do
Distrito de Columbia. O Oregon é o último a informar um caso
confirmado.
Até 09/10/2014], 678 pessoas foram confirmadas com o vírus
após testes realizados pelo CDC em laboratórios de saúde
pública do Estado. Além disso, o EV-D68 foi detectado em
amostras de cinco pacientes que morreram.
CDC obteve uma sequências genômicas de vírus que
representam as três estirpes conhecidas de VE-D68. A
comparação destas sequências com outras detectadas em anos
anteriores nos Estados Unidos, Europa e Ásia, mostra que as
cepas de EV-D68 são geneticamente relacionadas.
A maioria dos casos envolveram crianças. Os sintomas
apresentados por uma pequena percentagem foram, além de
coriza, dificuldades respiratórias graves, especialmente
pacientes com história de doença respiratória como a asma.
Embora o surto nacional da doença esteja começando a
diminuir, o CDC ainda está investigando a possível ligação do
vírus com doenças neurológicas inexplicáveis em crianças. Pelo
menos 10 crianças do Hospital Infantil no Colorado
experimentaram essa doença enigmática, e 4 deles testaram
positivo para o vírus.
Até 10/10/2014, o total de casos confirmados subiu para 691,
de acordo com o CDC. Cinco crianças infectadas com o EV-D68
morreram.
EVD-68 foi primeiro identificado em
1962 e tem sido relativamente raros
nos EUA. Ele se enquadra na categoria
de enterovírus não-pólio, que causam
10 a 15 milhões de infecções por ano
no país, diz o CDC. A maioria das
infecções são assintomáticas ou
apenas uma doença leve, como o
resfriado comum.
Atualmente, não existem vacinas
disponíveis ou tratamentos específicos
para EV-D68 e o tratamento clínico é
favorável. Os sintomas podem incluir
febre, coriza, espirros, tosse e dores
musculares. Os indivíduos com
condições preexistentes, como asma
ou outras doenças respiratórias,
podem ser particularmente propensos
a infecções graves da EV-D68 e ter
dificuldade em respirar ou dispnéia.
Infecções por enterovírus geralmente
não são fatais, mas podem ser graves,
especialmente em crianças com asma
ou outras doenças respiratórias
subjacentes.
http://pt.wikipedia.org/wiki/Estados_Unidos
CHIKUNGUNYA
•
•
•
Local de ocorrência: Tahiti e Índia
Data da informação: 13/10/2014
Origem da informação: ProMED mail
COMENTÁRIOS ADICIONAIS:
O Presidente da Polinésia Francesa anunciou que o vírus chikungunya fez a
sua aparição na ilha do Tahiti. Uma investigação foi aberta após o relatório
de várias pessoas com dores nas articulações e febre, por vezes
acompanhada de erupções na pele.
As análises confirmaram que era chikungunya em 15 casos, principalmente
no município de Teva I Uta. Outras investigações estão em andamento para
determinar a origem e a extensão da transmissão.
De acordo com a declaração do presidente, as medidas de controle do
mosquito serão implementadas, enquanto a estação chuvosa começa.
O Tahiti é parte do arquipélago da Polinésia Francesa. Embora não haja
relatos anteriores de surtos de vírus chikungunya no país, houve casos na
Nova Caledônia em 2011. Dado o movimento interilhas dentro de Polinésia
Francesa, não é surpreendente que o vírus chikungunya tenha aparecido no
Taiti, a mais populosa dessas ilhas.
A Chikungunya é uma doença viral transmitida pela picada de mosquitos
infectados, como Aedes aegypti e Aedes albopictus. Ela pode causar febre
alta, juntar e dor muscular e dor de cabeça. Raramente formas graves da
doença podem ocorrer com manifestações atípicas. Mortes relacionadas a
infecção por CHIKV são incomuns, mas a dor articular pode durar meses ou
anos e pode se tornar uma causa de dor crônica e incapacidade. Não há
tratamento específico para a infecção por chikungunya, nem vacina para
preveni-la. Enquanto se aguarda o desenvolvimento de uma nova vacina, a
única forma eficaz de prevenção é proteger os indivíduos contra picadas de
mosquito.
Vários países da União Européia (França, Grécia, Itália, Holanda, Espanha e
Suíça) notificaram casos importados de infecção por chikungunya em
pacientes com histórico de viagem para as áreas afetadas.
https://www.google.com.br
CHIKUNGUNYA
Fonte: CDC
CHIKUNGUNYA
CHIKUNGUNYA
CHIKUNGUNYA
NOVO CORONAVÍRUS (MERS-CoV)
• Local de ocorrência: Arábia Saudita e Qatar
• Data da informação: 07/10/2014
• Origem da informação: Ministério da Saúde do Reino da Arábia
Saudita (MOH) e Promed mail
COMENTÁRIOS ADICIONAIS:
Até o dia 13 de outubro de 2014, houve um total de 762 casos
confirmados laboratorialmente de infecção pelo MERS-CoV,
incluindo 324 mortes (letalidade de 42,5 por cento), 429 casos
recuperados e 9 processos atualmente em curso.
O Conselho Supremo da Saúde [SCH] do Qatar confirmou o
primeiro caso de MERS-CoV em 2014. Trata-se de um homem de
71 anos de idade, com história de diabetes que está em
tratamento no hospital. O diagnóstico foi confirmado pelo
laboratório nacional de referência em Doha.
O SCH afirmou que o paciente adoeceu quando foi visitar a Arábia
Saudita. A Equipe de Resposta Rápida do SCH realizou a
investigação epidemiológica, incluindo lista de todos os contatos
com o caso. Educação em saúde sobre medidas preventivas
adequadas foi dada aos contatos, juntamente com
acompanhamento de perto para quaisquer sintomas. Medidas de
prevenção e controle da infecção foram reforçadas pelo SCH, em
todos os estabelecimentos de saúde.
Fonte: MOH
FEBRE HEMORRÁGICA CRIMEIA – CONGO (CCHF)
•
•
•
Local de ocorrência: Paquistão
Data da informação: 11/10/2014
Origem da informação: ProMED-mail
COMENTÁRIOS ADICIONAIS:
Mais dois pacientes testaram positivo para febre hemorrágica da CrimeiaCongo (CCHF) em Karachi, Paquistão. Foram hospitalizados para tratamento e
estavam em estado crítico.
Um paciente era uma criança de 9 anos, internada em Aga Khan University
Hospital com febre alta. O outro, com 20 anos de idade, é morador da área
Tauheedabad em Landhi.
FEBRE HEMORRÁGICA DE CRIMEIA-CONGO
Sintomas: febre súbita, dores abdominais, vômitos, diarreia, aparecimento de
hematomas e hemorragias nas mucosas.
Taxa de mortalidade: varia entre os dois e 50 por cento.
Ocorrência: Crimeia, Rússia, Bósnia-Herzegovina, Albânia, Bulgária, Iraque,
Paquistão, China, África tropical e do Sul.
Período de incubação: habitualmente de um a três dias, ou até doze dias.
Transmissibilidade: altamente contagiosa. Uma vez infectadas, as carcaças podem
transmitir o vírus durante toda a sua vida.
Especialistas em saúde temiam um surto da infecção no Paquistão, quando os
animais fossem sacrificados e trazidos para a cidade para a festa muçulmana
do sacrifício.
O vírus pode causar graves surtos de febre hemorrágica viral, com uma taxa
de letalidade de 10-40 por cento. Pessoas com CCHF sofrem de hemorragias e
sintomas semelhantes aos da gripe. Segundo a OMS, o vírus é transmitido por
carrapatos _Hyalomma_ spp. ou pelo contato com sangue humano infectado
ou sangue e tecidos de animais durante e imediatamente após o abate. A
maioria dos casos ocorrem em pessoas envolvidas na indústria do gado, como
trabalhadores agrícolas, trabalhadores de matadouros, e veterinários.
Exposição em instalações de cuidados de saúde também ocorrem, sendo
necessária a utilização de equipamentos de proteção pessoal. A duração do
período de incubação depende do modo de aquisição do vírus. Após a
infecção por uma picada de carrapato, o período de incubação é geralmente
1-3 dias, com um máximo de 9 dias.
A CCHF foi primeiro descrita na Criméia, em 1944, e identificado em 1956 no
Congo. No Paquistão, foi relatada a primeira vez em 1976, mas o número de
casos mostra um aumento desde 2000, com 50-60 pacientes reportados
anualmente. Cerca de 50 casos da doença já foram notificados em diferentes
partes do país em 2014, no entanto, ainda não foram adotadas medidas de
precaução para evitar um possível pico de CCHF.
O Vírus CCHF pode ser responsável por surtos graves em humanos, mas não é
patogênico para ruminantes, seu hospedeiro amplificador. Não há vacina
disponível tanto para pessoas como para animais
https://www.google.com.br
https://www.google.com.br
A CCHF é causada por um Nairovirus da família Bunyaviridae transmitido ao homem pela
picada do carrapato _Hyalomma_ encontrado na pele de animais, incluindo caprinos e
ovinos ou pelo contato direto com o sangue de um animal ou pessoa infectada. A taxa de
letalidade varia 2-50 por cento. Os carrapatos Hyalomma spp apresentam faixas marrons
e brancas nas patas. A OMS relata que existem cerca de 30 espécies de Hyalomma e que
o vírus CCHF é endêmico em toda a África, nos Bálcãs, no Oriente Médio e no sul da Ásia.
Fontes utilizadas na pesquisa
•
•
•
•
•
•
•
•
•
•
•
•
•
•
•
•
•
•
•
MINISTÉRIO DA SAÚDE. Guia de Vigilância Epidemiológica. 7ed. Brasília: 2009
Site consultado: <http://portal.saude.gov.br/>
Site consultado: <http://www.cdc.gov/>
Site consultado: <http://www.ecdc.europa.eu/en/Pages/home.aspx/>
Site consultado: <http://www.defesacivil.pr.gov.br/>
Site consultado: <http://www.promedmail.org/>
Site consultado: <http://www.healthmap.org/>
Site consultado: <http://new.paho.org/bra/>
Site consultado: <http://www.gamapserver.who.int/>
Site consultado: <http://www.who.int/en/>
Site consultado: <http://www.oie.int/>
Site consultado: <http://www.phac-aspc.gc.ca/>
Site consultado: <http://www.clicrbs.com.br/>
Site consultado: <http://www.ecdc.europa.eu/>
Site consultado: <http://www.keelpno.gr
Site consultado: <http://www.usda.gov/>
Site consultado: <http://www.pt.euronews.com />
Site consultado: <http://www.usno.navy.mil/jtwxbr/>
Site consultado: < http://www.cidrap.umn.edu/infectious-disease-topics/h7n9-avianinfluenza#literature/>
CIEVS-PARANÁ – EMERGÊNCIAS EPIDEMIOLÓGICAS
ATIVIDADE - 24 HORAS
LOCALIZAÇÃO: SECRETARIA DE ESTADO DA SAÚDE DO PARANÁ
RUA PIQUIRI, Nº 170 - REBOUÇAS – CURITIBA
TELEFONES: (41) 3330 4492
(41) 3330 4493
0800 643 8484
0800 645 4900
(41)9117-3500
EMAIL: [email protected]
[email protected] site da SESA-PR( www.saude.pr.gov.br)