JOSÉ MARIA GONÇALVES FERNANDES
ÍNDICE DE PERFORMANCE MIOCÁRDICA EM
PACIENTES COM ALTERAÇÃO DO RELAXAMENTO DO
VENTRÍCULO ESQUERDO E FRAÇÃO DE EJEÇÃO NORMAL
Tese apresentada à Universidade
Federal de São Paulo para obtenção
do título de Mestre em Ciências
Orientador: Prof. Dr. Valdir Ambrósio Moisés
Co-Orientador: Dr. Ivan Romero Rivera
São Paulo
2009
Fernandes, José Maria Gonçalves
Índice de performance miocárdica em pacientes com
alteração do relaxamento do ventrículo esquerdo e fração de
ejeção normal. / José Maria Gonçalves Fernandes ─ São Paulo, 2009.
xviii, 76f.
Tese (Mestrado) Universidade Federal de São Paulo. Programa de
Pós-Graduação em Cardiologia.
Título em inglês: Doppler-derived myocardial performance index
in patients with impaired left ventricular relaxation and normal
ejection fraction.
1. Ecocardiografia Doppler. 2. Função ventricular esquerda. 3.
Fração de ejeção. 4. Função diastólica. 5. Hipertensão. 6. Índice de
performance miocárdica
UNIVERSIDADE FEDERAL DE SÃO PAULO
DISCIPLINA DE CARDIOLOGIA
Chefe do Departamento de Medicina:
Prof. Dr. Angelo Amato Vincenzo de Paola
Chefe da Disciplina de Cardiologia:
Prof. Dr. Antonio Carlos de Camargo Carvalho
Coordenador do Programa de Pós-Graduação:
Prof. Dr. Valdir Ambrósio Moisés
iii
Dedico esta Tese
À minha querida mãe, Ruth Fernandes Gonçalves, que, graças a
Deus, sempre presente, ensinou-me a importância do estudo
e da família na transformação e no caráter do ser humano.
Ao meu querido pai, Manoel Gonçalves Filho, que sempre valorizou
a família e o trabalho, acreditando e investindo nos meus projetos.
Aos meus filhos, Júlio, Enzo e Gaston, pelo prazer de existirem e de
fazerem a minha vida mais feliz.
Aos meus irmãos, Marlon, Maxwell, Mara, Sara e Márcia, pela a alegria
de tê-los ao meu lado, junto com os meus sobrinhos e cunhados.
Aos meus tios Drs. Judá Fernandes de Lima e José Fernandes de Lima, in
memoriam, inspiradores de minha escolha profissional e exemplos
de profissionalismo, humildade e dedicação à família.
iv
Agradecimentos Especiais
Ao Prof. Dr. Waldir Ambrósio Moisés, pela sua generosidade, dedicação e
seriedade, e que, com o seu modo enxuto, preciso e elegante, ao estilo “velho
Graça”, tive o privilégio de tê-lo como Orientador.
Aos Drs. Maria Alayde Mendonça da Silva e Ivan Romero Rivera, pela
amizade, apreço e confiança em mim depositados, fundamentais na
idealização e cumprimento do programa de Pós-Graduação, bem como no
avanço da pesquisa científica médica em nosso Estado.
v
Agradecimentos
Ao Prof. Dr. Antonio Carlos de Camargo Carvalho, pelo incentivo à pesquisa e por
acreditar e efetivar o programa de Pós-Graduação em Cardiologia da Universidade
Federal de São Paulo em nosso Estado, em parceria com a UNCISAL.
À Universidade Estadual de Ciências da Saúde de Alagoas – UNCISAL, pelo
empenho à realização do Programa de Pós-Graduação.
À Dra. Fabiana Cecília Yulita, pelo apoio, compreensão e o amor dado aos nossos
filhos.
Ao Dr. Benício de Oliveira Romão, grande companheiro, amigo e irmão, pela
paciência e valiosas discussões que colaboraram na elaboração deste trabalho.
À Dra. Miriam Lira Castro Vasconcelos, in memoriam, pelo privilégio de ter dividido
comigo esses momentos de aprendizagem, projetos, incertezas e conquistas.
Às funcionárias da UniCar, Marlene, Silvania, Claudene e Lourdinha, pela dedicação
prestada aos pacientes.
Aos pacientes, pela compreensão, tolerância e participação neste estudo.
A todos os meus professores, desde o princípio, que contribuíram para a minha
formação.
vi
Sumário
Lista de figuras .................................................................................................
x
Lista de tabelas ................................................................................................
xi
Lista de abreviaturas .......................................................................................
xii
Resumo .............................................................................................................
xiii
Summary ...........................................................................................................
xvi
1. Introdução .....................................................................................................
01
1.1 Disfunção diastólica ..................................................................................
03
1.2 Métodos Doppler ecocardiográficos para avaliação da função diastólica
04
1.3 Curvas de Fluxo de Veias Pulmonares ....................................................
07
1.4 Mapeamento de fluxo em cores ao modo M............................................
07
1.5 Manobra de Valsalva ...............................................................................
08
1.6 Doppler tissular ........................................................................................
09
1.7 Índice de Performance Miocárdica ..........................................................
10
2. Objetivos .......................................................................................................
17
3. Casuística e Métodos ...................................................................................
19
3.1 Pacientes e Controles ..............................................................................
20
3.2 Estudo Ecocardiográfico ..........................................................................
21
3.3 Função diastólica do ventrículo esquerdo ...............................................
22
3.4 Índice de Performance Miocárdica do ventrículo esquerdo .....................
23
3.5 Método Estatístico ...................................................................................
24
4. Resultados ....................................................................................................
27
4.1 Dados Antropométricos e Clínicos ...........................................................
28
4.2 Ecocardiografia Doppler ............................................................................
28
4.3 Função Sistólica e Diastólica ..................................................................... 28
4.4 Índice de Performance Miocárdica............................................................
29
4.5 Análise Inter e Intra-observador ...............................................................
30
4.6 Tabelas e Figuras ....................................................................................
30
5. Discussão ......................................................................................................
43
5.1 Limitações do estudo ...............................................................................
50
6. Conclusões ....................................................................................................
52
7. Referências ……...........………………………………………………………….
54
8. Apêndices ......................................................................................................
68
9. Anexos ………….…………………………....…………………………………....
73
viii
Figuras e Tabelas
________________________________________________________________
Lista de figuras
Figura 1
Desenho esquemático do cálculo do IPM, seus componentes
e das medidas do TRIV e do TCIV
26
Figura 2
Exemplos de medidas do índice de performance miocárdica
no grupo com disfunção diastólica (A) e no grupo-controle (B)
26
Figura 3
Distribuição dos pacientes, segundo as velocidades das ondas
E e A em m/s
37
Figura 4
Distribuição dos pacientes, segundo o tempo de desaceleração onda E (TDE) em ms e relação E/A
37
Figura 5
Distribuição dos pacientes, segundo as velocidades das ondas
Sm e Em em cm/s
38
Figura 6
Distribuição dos pacientes, segundo a relação Em/Am
38
Figura 7
Distribuição dos pacientes, segundo o índice de performance
miocárdica (IPM) e o tempo de relaxamento isovolumétrico
(TRIV) em ms
39
Figura 8
Distribuição dos pacientes, segundo os tempos de contração
isovolumétrica (TCIV) e ejeção (TE) em ms
39
Figura 9
Correlação entre o índice de performance miocárdica (IPM)
e o diâmetro do átrio esquerdo (AE) em mm no grupo II
40
Figura 10
Correlação entre o índice de performance miocárdica (IPM) e
a relação E/A no grupo II
40
Figura 11
Correlação entre o índice de performance miocárdica (IPM)
e a espessura relativa da parede do ventrículo esquerdo no
grupo II
41
Figura 12
Correlação entre o índice de performance miocárdica (IPM)
e a velocidade máxima inicial da curva de fluxo mitral (E)
em m/s no grupo II
41
Figura 13
Correlação entre o índice de performance miocárdica (IPM)
e a velocidade máxima ao Doppler tecidual durante a
sístole (Sm) no grupo II
42
Figura 14
Curvas ROC do IPM (A) e do TRIV (B) para identificar
pacientes com alteração do relaxamento do VE
42
x
Lista de Tabelas
Tabela 1
Características clínicas dos pacientes com disfunção diastólica
30
Tabela 2
Valores das médias, desvios-padrão, medianas, mínimos e
máximos dos dados clínicos em ambos os grupos
31
Tabela 3
Valores das médias, desvios-padrão, medianas, mínimos e
máximos dos dados ecocardiográficos em ambos os grupos
32
Tabela 4
Valores das médias, desvios-padrão, medianas, mínimos e
máximos dos componentes do fluxo mitral e Doppler tecidual
33
Tabela 5
Valores das médias, desvios-padrão, medianas, mínimos e
máximos do IPM e seus componentes
34
Tabela 6
Análise Univariada e Multivariada entre IPM e as variáveis
clínicas e ecocardiográficas, no grupo com disfunção diastólica
35
Tabela 7
Correlação e concordância entre os parâmetros de fluxo mitral o
IPM e seus componentes entre dois observadores diferentes e
entre o mesmo observador
36
xi
Lista de Abreviaturas
AE
Átrio Esquerdo
AO
Aorta
CFM
Curva de velocidade de Fluxo Mitral
DD
Disfunção Diastólica
DDVE
Diâmetro diastólico do ventrículo esquerdo
DSVE
Diâmetro sistólico do ventrículo esquerdo
DT
Doppler Tecidual
E, A e E/A
Velocidades máximas das curvas de velocidade de fluxo mitral inicial
e atrial (final) e sua razão
Em/Am
Relação entre as máximas velocidades diastólicas teciduais iniciais e
finais
ERP
Espessura relativa da parede do ventrículo esquerdo
FC
Freqüência Cardíaca
FE
Fração de Ejeção
HAS
Hipertensão Arterial Sistêmica
HVE
Hipertrofia de Ventrículo Esquerdo
IAM
Infarto Agudo do Miocárdio
IC
Insuficiência Cardíaca
ICC
Insuficiência Cardíaca Congestiva
IM
Índice de Massa
IPM
Índice de Performance Miocárdica
PAD
Pressão Arterial Diastólica
PAS
Pressão Arterial Sistólica
PP
Espessura da parede posterior
SC
Superfície Corpórea
Sm, Em, Am Velocidades máximas ao Doppler tecidual durante a sístole (Sm),
diástole inicial (Em), e tardia (Am)
TCIV
Tempo de Contração Isovolumétrico
TDE
Tempo de Desaceleração da onda E
TE
Tempo de Ejeção
TRIV
Tempo de Relaxamento Isovolumétrico
xii
Resumo
___________________________________________________________________
Fernandes JMG. Índice de Performance Miocárdica em Pacientes com Alteração
do Relaxamento do Ventrículo Esquerdo e Fração de Ejeção Normal [tese]. São
Paulo: Universidade Federal de São Paulo; 2009. 76p.
Introdução: o Índice de Performance Miocárdica (IPM) ou índice de Tei tem sido
utilizado na avaliação da função de ventrículo esquerdo em diversas doenças. A sua
utilidade nos pacientes com disfunção diastólica isolada tem sido questionada e
ainda não está definitivamente estabelecida.
Objetivo: avaliar a utilidade do IPM em pacientes com hipertensão arterial sistêmica
com alteração do relaxamento do ventrículo esquerdo e fração de ejeção normal.
Métodos: Foram consecutivamente selecionados 30 indivíduos saudáveis (14
homens, 40 ± 12 anos) com ecocardiograma normal (grupo I) e 30 pacientes (13
homens, 68 ± 9,6 anos) hipertensos com critérios para disfunção diastólica (grupo II)
definidos como: relação E/A < 1,0 e pelo menos outros dois dos seguintes critérios:
tempo de desaceleração da onda E (TDE) > 220 ms; velocidade longitudinal
miocárdica de enchimento rápido septal (Em) < 8 cm/s e a relação entre Em e a
velocidade longitudinal de contração atrial (Am) no anel mitral septal (Em/Am) < 1.
Resultados: os grupos não apresentaram diferenças significantes em relação ao
sexo (masc./fem.: 14/16 vs. 13/17 ;p:1,0), superfície corpórea (1,75 ± 0,18 m² vs.
1,68 ± 0,17 m² ;p:0,17) e fração de ejeção (65 ± 5,2 vs. 66,6 ± 6,2 %; p:0,61). No
grupo II foram significantemente maiores em relação ao grupo I: freqüência cardíaca
(66 ± 9,2 vs 72 ± 8,4 bpm; p:0,0083), pressões arteriais sistólica (112 ± 15 vs 154 ±
20 mmHg; p<0,0001) e diastólica (67 ± 8,8 vs 82 ± 12 mmHg; p<0,0001), diâmetro
do átrio esquerdo (30 ± 2,9 vs. 34,4 ± 3,73 mm; p<0,0001), diâmetro diastólico do
ventrículo esquerdo (45,6 ± 2,7 vs 47,4 ± 2,4 mm; p:0,0082), e o índice de massa de
VE (80 ± 12 vs 137 ± 23 g/m²; p<0,0001). Os grupos diferiram ainda
significantemente em relação às velocidades das ondas E, A, na relação E/A, TDE
nas velocidades das ondas Sm, Em, Am e razão Em/Am. O IPM foi maior no grupo
de hipertensos em relação ao grupo-controle: 0,45 ± 0,13 vs. 0,37 ± 0,07 (p<0,0029)
à custa do aumento do tempo de relaxamento isovolumétrico (103 ± 22 ms vs 82 ±
18 ms; p:0,0001) sem variações significativas no tempo de contração isovolumétrica
e no tempo de ejeção. Os melhores preditores do IPM no grupo hipertenso foram a
xiv
ERP, diâmetro do átrio esquerdo, onda E, relação E/A e as ondas Sm e Em
enquanto que na análise multivariada apenas a ERP e as ondas E e Sm foram
preditores independentes do IPM. Utilizando curvas ROC para separar os pacientes
com disfunção diastólica dos do grupo-controle, a área sob a curva (ASC) do IPM foi
de 0,70 ± 0,07 (IC: 0,56 - 0,83); com um valor de corte ≥ 0,40, os pacientes com
disfunção diastólica foram identificados com sensibilidade de 63% (IC95%: 44% 80%) e especificidade de 70% (IC95%: 51% - 85%). Por sua vez, o TRIV produziu
ASC de 0,76 ± 0,06 (IC: 0,64 a 0,88) e com um valor de corte de 94 ms, os pacientes
com disfunção diastólica foram identificados com sensibilidade de 67% e
especificidade de 80%.
Conclusão: o índice de performance miocárdica foi significantemente elevado nos
pacientes hipertensos com disfunção diastólica e fração de ejeção normal, porém
não foi superior ao TRIV no diagnóstico de alteração do relaxamento do ventrículo
esquerdo.
Descritores: 1. Ecocardiografia Doppler; 2. Função ventricular esquerda; 3. Fração
de ejeção; 4. Função diastólica; 5. Hipertensão; 6. Índice de performance miocárdica
xv
Summary
___________________________________________________________________
Fernandes JMG. Doppler-Derived Myocardial Performance Index in Patients
with Impaired Left Ventricular Relaxation and Normal Ejection Fraction [thesis].
“São Paulo: Universidade Federal de São Paulo”; 2009. 76p.
Background: The Myocardial Performance Index (MPI), or Tei-Index, has been used
in the evaluation of left ventricular (LV) function in several diseases. In patients with
isolated diastolic dysfunction (DD) the diagnostic utility of this index remains unclear.
Objective: The purpose of this study was to determine the diagnostic utility of MPI in
patients with systemic hypertension, impaired LV relaxation and normal ejection
fraction (EF).
Methods: The study included 30 consecutive healthy adults (group I) with normal
echocardiogram (14 male, 40 ± 12 years) and thirty patients (13 male, 68 ± 9.6
years) with hypertension and criteria for DD (group II) defined as E/A ratio < 1.0 and
at least two of the following criteria: deceleration time of E (DTE) >220 ms; peak
septal Em wave velocity (Em) < 8 cm/s and relation between Em wave velocity and
late (Am) mitral annulus diastolic velocity (Em/Am) <1, and normal ejection fraction.
Results: The control group and the patients with DD, did not differ with respect to the
gender, body surface area (1.75 ± 0.18 m² vs 1.68 ± 0.17 m²; p=0.17) and EF (65 ±
5.2 vs 66 ± 6.2%; p:0.61). Compared to group I, group II had significantly higher:
heart rate (66 ± 9.2 vs 72 ± 8.4 bpm; p:0.0083), systolic blood pressure (112 ± 15 vs
154 ± 20 mmHg; p<0.0001); diastolic blood pressure 67 ± 8.8 vs. 82 ± 12 (p <
0.0001), left atrial diameter (30 ± 2.9 vs 34.4 ± 3.73 mm; p<0.0001), LV diastolic
diameter (45.6 ± 2.7 vs 47.4 ± 2.4 mm; p:0.0082) and LV mass index (80 ± 12 vs 137
± 23 g/m²; p<0.0001). There were also significant differences between the groups in
early (E) and late (A) diastolic velocity, E/A ratio, DTE, Sm, Em, Am, and Em/Am
ratio. The MPI was significantly higher in patients with hypertension than in control
group (0.45 ± 0.13 vs 0.37 ± 0.07 p:0.0029) caused by the prolongation of
isovolumetric relaxation time (IRT): 103 ± 22 ms vs 82 ± 18 ms; p:0.0001, without a
significant change of isovolumetric contraction time and ejection time. By univariate
analysis the best predictors to MPI in the group II were the relative wall thickness
(RWT), left atrial diameter, E, E/A ratio, Sm and Em while by multivariate analysis
xvii
only the RWT, E and Sm were independent predictors of the MPI in this group. The
area under ROC curve and the best cutoff value of MPI to detect impaired LV
relaxation were 0.70 ± 0.07 (IC: 0.56 – 0.83) and 0.40, respectively; impaired LV
relaxation was identified with sensitivity of 63% (IC95%: 44% - 80%) and specificity of
70% (IC95%: 51% - 85%). For the IRT, the area under the curve was 0.76 ± 0.06 (IC:
0.64 a 0.88) and with a cutoff value of 94 ms, impaired LV relaxation was identified
with sensitivity of 67% and specificity of 80%.
Conclusions: MPI was increase in patients with hypertension, diastolic dysfunction,
and normal ejection fraction but was not superior to IRT to detect impaired LV
relaxation.
Key words: 1. Doppler echocardiography 2. Left ventricular function; 3: Ejection
fraction; 4. Diastolic function; 5. Hypertension; 6. Myocardial performance index.
xviii
1. Introdução
___________________________________________________________________
Introdução
2
A insuficiência cardíaca (IC) é um grave problema de saúde pública no Brasil
e em todo o mundo. Estudos epidemiológicos realizados nos EUA revelam que
aproximadamente 5 milhões de indivíduos têm esse problema e cerca de 550.000
novos casos são diagnosticados anualmente, sendo o motivo para a realização de
12 a 15 milhões de consultas médicas anuais.1 No Brasil, segundo dados obtidos do
Sistema Único de Saúde, do Ministério da Saúde, a insuficiência cardíaca é
responsável por cerca de um terço das internações por doenças cardíacas. No ano
de 2000 foram realizadas perto de 398 mil internações por insuficiência cardíaca,
com ocorrência de 26 mil óbitos, sendo a principal causa de internação entre os
pacientes com mais de 60 anos.2 A insuficiência cardíaca é primariamente uma
condição do idoso,3 cerca de 6% a 10% dessa população têm essa enfermidade.
Aproximadamente 80% dos pacientes hospitalizados com insuficiência cardíaca têm
mais de 65 anos de idade,4 sendo a razão por pelo menos 20% de todas as
admissões hospitalares em indivíduos acima dessa faixa etária.
Múltiplos estudos clínicos realizados durante os últimos 15 anos têm
inequivocamente mostrado uma substancial redução na mortalidade para pacientes
com
insuficiência
cardíaca
sistólica;
entretanto,
grandes
levantamentos
epidemiológicos tais como o de Framingham, não têm documentado mudanças
significativas nas taxas globais de mortalidade, o que se deve em parte a não
inclusão nesses estudos de vários subgrupos incluindo aqueles com insuficiência
cardíaca com função sistólica preservada.5 A insuficiência cardíaca sintomática
Introdução
3
continua a conferir um prognóstico pior do que a maioria das neoplasias malignas
com uma mortalidade anual de aproximadamente 45 por cento.6, 7
1.1 Disfunção Diastólica
Estudos epidemiológicos têm mostrado que a prevalência de insuficiência
cardíaca com função sistólica preservada varia de 40 a 71 por cento, com uma
média de 54 por cento.8,9 Redfield et al,10 avaliando a prevalência de disfunção
sistólica e diastólica em 2042 participantes de uma comunidade de Minnesota –
EUA, mostraram que a disfunção diastólica (DD) isolada era tão habitual quanto a
disfunção sistólica, e que tanto a freqüência de insuficiência cardíaca como a
mortalidade elevava-se acentuadamente com o aumento da gravidade da disfunção
diastólica. Mais recentemente Owan et al,11 estudando a prevalência e o desfecho
de indivíduos com insuficiência cardíaca e fração de ejeção preservada, observaram
que 29% dos pacientes hospitalizados com insuficiência cardíaca diastólica
morreram dentro de um ano após a alta hospitalar, e que 65% pereceram dentro de
cinco anos. Esses pesquisadores também relataram que a sobrevida dos pacientes
com fração de ejeção reduzida vem melhorando significativamente com o passar do
tempo, enquanto pouco avanço tem ocorrido naqueles com insuficiência cardíaca e
fração de ejeção preservada.
Fatores genéticos,
estruturais, metabólicos e
hemodinâmicos
podem
influenciar a função diastólica tanto no repouso como em condições de aumento de
demanda ou isquemia.12 A disfunção diastólica do ventrículo esquerdo caracterizase
por
anormalidade
do
relaxamento,
enchimento
ou
distensibilidade,
independentemente se a fração de ejeção é normal ou anormal e se o paciente é
sintomático ou assintomático.13 A Hipertensão Arterial Sistêmica (HAS) presente em
Introdução
4
75% dos pacientes com insuficiência cardíaca é a principal enfermidade responsável
pela hipertrofia e deterioração na função do ventrículo esquerdo. A disfunção
diastólica ocorre precocemente no curso da hipertensão e precede a hipertrofia
ventricular esquerda.14,15 A apresentação clínica da disfunção diastólica em
pacientes hipertensos varia desde achados, em exames não-invasivos em indivíduos
assintomáticos, até quadro de ICC, apesar de a função sistólica estar
preservada.16,17 A prevalência de anormalidade de enchimento ventricular esquerdo
em adultos hipertensos assintomáticos e sem hipertrofia pode superar os 33%
chegando a atingir 80% nos hipertensos não-medicados com sinais de hipertrofia ao
ECG, a grande maioria apresentando padrão de anormalidade do relaxamento. 18,19
1.2 Métodos Doppler Ecocardiográficos para avaliação da Função Diastólica
O método mais amplamente utilizado para avaliar o enchimento ventricular é
a análise da curva de velocidade de fluxo diastólico mitral obtida pelo Doppler
pulsátil.20 Com a amostra de volume posicionada na via de entrada do VE, logo
abaixo da valva mitral, próximo às bordas das cúspides e relativamente paralela ao
fluxo mitral, obtém-se, nos indivíduos em ritmo sinusal, uma curva caracterizada por
dois picos, as ondas E e A que representam, respectivamente, a fase de enchimento
rápido (E) e a fase de contração atrial (A), refletindo diretamente a diferença de
pressão entre o átrio esquerdo e o VE. Em indivíduos normais, a curva de fluxo
mitral varia de acordo com as condições de pré e pós-carga, idade e FC. Para os
indivíduos de meia idade, a velocidade da onda E é maior que a velocidade da onda
A, com uma relação E/A em torno de 1,4:1 e um tempo de desaceleração de cerca
de 200 ± 40 ms.21, 22
Introdução
5
Habitualmente, uma anormalidade no relaxamento é a primeira alteração na
disfunção diastólica.21 Essa anormalidade distingue-se pelo menor gradiente de
pressão entre o átrio esquerdo (AE) e o VE na fase inicial da diástole, que aumenta
na fase tardia com a contração do átrio esquerdo, Neste estado, a amplitude da
onda E está diminuída. Por causa do esvaziamento incompleto do átrio na fase
inicial da diástole, pode haver aumento da pré-carga atrial com conseqüente
aumento do gradiente de pressão ao final da diástole, usualmente responsável por
um aumento na velocidade da onda A, com conseqüente diminuição da relação E/A
(< 1,0) que, associadas com o aumento do tempo de desaceleração da onda E
(TDE), representam o primeiro nível de disfunção diastólica (grau I), ou seja, padrão
anormal de relaxamento.
Em uma fase mais avançada pode haver redução na complacência do VE
com aumento da pressão diastólica, e o enchimento do VE torna-se dependente do
gradiente de pressão entre o AE e o VE, que pode ser mantido pelo aumento da
pressão no átrio esquerdo. O aumento da pressão média do AE torna a curva de
velocidade do fluxo diastólico mitral ao Doppler pulsátil com aparência normal e se
caracteriza pelo enchimento precoce rápido, com aumento da velocidade da onda E
e uma menor proeminência do fluxo de contração atrial (velocidade da onda A),
caracterizando o estágio II da disfunção diastólica ou padrão pseudonormal.19 Nos
estágios finais da disfunção diastólica, a complacência está muito prejudicada
produzindo elevações importantes nas pressões de enchimento para qualquer
aumento de volume ventricular. O fluxo mitral inicial é muito acelerado (onda E
ampla) com rápido equilíbrio das pressões de AE e VE, o que encurta o tempo de
desaceleração da onda E. As pressões e a complacência estão tão alteradas que há
pouca contribuição da contração atrial para o enchimento ventricular (onda A
Introdução
6
reduzida); essas alterações caracterizam os graus III e IV, ou padrão restritivo. Um
paciente pode progredir ou regredir entre os graus I, II e III, contudo, nos estágios
avançados da doença, o padrão restritivo pode persistir e ser irreversível apesar de
manipulações nas pressões de enchimento (grau IV). 21,22
Os padrões de enchimento ventricular, derivados das curvas de velocidade de
fluxo mitral, não devem ser interpretados como uma medida de todas as
complexidades envolvidas na função diastólica. Embora elas sejam preditivas das
pressões de enchimento e do prognóstico em um subgrupo de pacientes, existem
muitos fatores que podem limitar a sua utilidade na avaliação geral da função
diastólica. Em verdade, as pressões de enchimento avaliadas pela curva de
velocidade de fluxo mitral têm acurácia realmente comprovada somente nos
pacientes com disfunção sistólica e em ritmo sinusal.23 Em pacientes com função
sistólica normal as curvas de velocidade de fluxo diastólico mitral, quando analisadas
isoladamente, costumam apresentar valores amplamente dispersos no mesmo
paciente em questão de dias ou mesmo horas, sem boa correlação com as pressões
de enchimento ventricular. Isso provavelmente se deve a uma variedade de fatores
inter-relacionados, destacando-se a complacência atrial e ventricular, a inércia valvar
mitral e a pré-carga atrial. Para superar essas limitações, as curvas de velocidade de
fluxo diastólico mitral têm sido utilizadas em conjunto com outros parâmetros ou
índices também obtidos pela Doppler ecocardiografia como as curvas de velocidade
de fluxo de veias pulmonares, a velocidade de propagação do fluxo diastólico mitral
ao mapeamento de fluxo em cores pelo modo M, respostas do fluxo mitral às
alterações de pré-carga (manobra de Valsalva), Doppler Tissular (DT) e o índice de
Performance Miocárdica ou índice de Tei.22,24
Introdução
7
1.3 Curvas de Fluxo de Veias Pulmonares
Desde os anos setenta as curvas de velocidade de fluxo de veias pulmonares
têm sido reconhecidas por estarem intimamente relacionadas com as pressões
capilar pulmonar e de átrio esquerdo.25 Sua análise pela ecocardiografia Doppler,
associada com dados da curva de velocidade de fluxo diastólico mitral, foi o primeiro
parâmetro a prover informações adicionais para diferenciar o padrão pseudonormal
do fluxo normal ou estimar as pressões de enchimento, especialmente em pacientes
com função sistólica comprometida.26,27
Assim como as curvas de velocidade de fluxo diastólico mitral, as de veias
pulmonares apresentam uma distribuição parabólica durante a progressão de um
estágio normal para outro mais grave, de disfunção diastólica, o que torna as
informações obtidas muitas vezes contraditórias. Outra limitação é que as curvas de
velocidade de fluxo das veias pulmonares ao ecocardiograma transtorácico são
freqüentemente inadequadas para análise, particularmente em pacientes com
insuficiência cardíaca com aumento da área cardíaca, exigindo uma maior distância
entre o transdutor e as veias pulmonares.28
1.4 Mapeamento de fluxo em cores ao modo M
Enquanto o Doppler pulsátil convencional fornece a distribuição temporal das
velocidades do fluxo sanguíneo em um local específico, o mapeamento de fluxo em
cores ao modo M provê a distribuição espacial dessas velocidades ao longo de uma
linha vertical em função do tempo.
Esse método está baseado na análise do
intervalo de propagação do fluxo em cores entre o pico da velocidade ao nível das
cúspides da valva mitral até o pico da velocidade da região apical do VE. Uma
primeira onda propaga-se do AE ao VE e corresponde ao enchimento inicial e uma
Introdução
8
segunda onda segue a contração atrial. A magnitude dessas velocidades é maior
abaixo das cúspides da valva mitral, e diminui em direção à região apical do VE. Em
situações normais, o fluxo propaga-se rapidamente em direção ao VE. O
mapeamento de fluxo em cores ao modo M é relativamente independente da précarga,29 relacionado inversamente ao relaxamento do VE e diretamente à função
sistólica.30,31,32 Em pacientes hipertensos com anormalidade do relaxamento, a
velocidade de propagação está reduzida.28 Esse método não apresenta padrão de
pseudonormalização e, portanto, pode ser usado em todos os níveis de função
sistólica. Sua principal limitação é a falta de consenso na sua utilização.22
1.5 Manobra de Valsalva
O padrão pseudonormal de enchimento é difícil de ser distinguido do padrão
normal da curva de velocidade de fluxo mitral. Alterações nas curvas de velocidade
de fluxo mitral obtidas pela redução na pré-carga podem ser úteis em distinguir
esses dois padrões de enchimento do ventrículo esquerdo. Pesquisas prévias têm
definido os efeitos da redução da pré-carga na curva de velocidade de fluxo mitral.
Em normais, uma redução da pré-carga com manobra de Valsalva ou nitroglicerina,
resulta em uma diminuição nas velocidades das ondas E e A, além de prolongar o
tempo de desaceleração. Essa resposta hipovolêmica produz pouca mudança na
relação E/A. Em contraste, doenças cardíacas com padrão pseudonormal
demonstram um declínio semelhante na velocidade da onda E com pouca ou
nenhuma alteração na velocidade da onda A. Isto resulta em uma diminuição na
relação E/A, com a revelação de um padrão anormal de relaxamento. Pacientes com
marcada redução na complacência e padrão restritivo de enchimento podem ou não
alterar o padrão de curva de velocidade de fluxo mitral em resposta à redução na
Introdução
9
pré-carga, dependendo do grau de restrição. Assim, a redução na pré-carga,
utilizando a manobra de Valsalva, é parte essencial na avaliação do grau de
disfunção diastólica em pacientes suspeitos de padrão de enchimento pseudonormal
e na identificação do padrão restritivo reversível ou não-reversível.33
1.6 Doppler Tissular
O Doppler tissular (DT) é um método relativamente recente que permite a
quantificação da velocidade miocárdica intramural. As estruturas cardíacas movemse a uma velocidade média de 0,06 a 0,24 m/s, que é 10 vezes menor do que a
velocidade do fluxo sanguíneo. O DT utiliza sinais ao Doppler de baixas velocidades
e elevadas amplitudes ao contrário da análise do Doppler convencional que utiliza
altas velocidades e baixas amplitudes. A abordagem mais utilizada é a análise da
velocidade do anel mitral, lateral ou septal, no sentido longitudinal, que parece
representar o relaxamento e a contração longitudinal global do VE,34,35 mas que
parece ser causado também pelos movimentos de translação e rotação das
estruturas cardíacas. Esse método tem-se mostrado útil na avaliação da
performance sistólica e diastólica do VE e sofre menos influência dos gradientes de
pressão, muitas vezes responsáveis pelos efeitos contraditórios na análise das
curvas de fluxo mitral.36,37
Oki et al,38 estudando a aplicação clínica do DT em pacientes com
anormalidade no relaxamento do VE, e comparando com as curvas de velocidade de
fluxo mitral e medidas invasivas de função ventricular, observaram que a constante
de relaxamento (τ), obtida pelo estudo hemodinâmico, correlacionava-se bem com
parâmetros calculados a partir das curvas de velocidade de fluxo mitral, exceto
naqueles pacientes com pressões finais de VE elevadas que tinham padrão
Introdução
10
pseudonormal. Em contraste, a τ correlacionou-se bem com as velocidades ao DT
(Em septal) em todos os indivíduos, independentemente de suas pressões de
enchimento, sugerindo que o DT era capaz de fornecer uma avaliação do
relaxamento do VE relativamente independente da pré-carga.
Farias et al.39 comparando as curvas de velocidade de fluxo mitral com o DT,
na avaliação da função diastólica, observaram que as velocidades diastólicas
miocárdicas medidas pelo DT estavam significativamente reduzidas nos pacientes
com disfunção diastólica e que, ao contrário das curvas de velocidade de fluxo
mitral, mostravam um declínio progressivo em direção às formas mais graves de
disfunção diastólica, sem apresentarem reversão durante os estágios caracterizados
pelo aumento da pré-carga compensatória. Da mesma forma Munagala et al40
mostraram uma queda progressiva nas velocidades miocárdicas diastólicas iniciais
(Em) com o aumento da faixa etária, refletindo a dependência do relaxamento do
ventrículo esquerdo com a idade.
1.7 Índice de Performance Miocárdica
Estudos das alterações no desempenho cardíaco em humanos têm focado
amplamente as medidas de fluxo, pressão e volume cavitário, enquanto que as
alterações nos intervalos sistólicos e diastólicos têm recebido pouca atenção. O uso
potencial dos intervalos do ciclo cardíaco como medida de desempenho ventricular
foi reconhecido já no século XIX; porém, foi em meados do século passado que se
deu início ao uso diagnóstico desses intervalos. Nos anos sessenta, Weissler et al41
utilizando simultaneamente eletrocardiograma, fonocardiograma e o traçado do
pulso carotídeo, introduziram o termo intervalos de tempo sistólico, que compreendia
as medidas da sístole eletromecânica, do período de pré-ejeção e do tempo de
Introdução
11
ejeção do VE. Esses índices foram os primeiros métodos quantitativos não-invasivos
de análise de função cardíaca e deram início ao uso da expressão cardiologia não
invasiva. Eles tinham a vantagem de ser relativamente pouco influenciado por
mudanças na FC e os seus aumentos denotavam uma deterioração da função
sistólica; no entanto, com o tempo foi provado que eles apresentavam significante
variabilidade em várias formas de disfunção sistólica e assim progressivamente
passaram a cair em desuso. Em 1982, Mancini et al42 associaram o ecocardiograma
modo M da valva mitral ao traçado do pulso arterial carotídeo e ao ECG, e
propuseram um novo método quantitativo de análise da função cardíaca, chamandoo de índice isovolumétrico. Esse índice, utilizado em princípio em cães, e depois em
indivíduos com doença cardíaca, acrescentava uma medida de função diastólica aos
índices sistólicos, sendo calculado como a somatória do intervalo sistólico
eletromecânico inicial com os tempos de contração e relaxamento isovolumétrico,
dividido pelo tempo de ejeção ventricular (TE), aferidos simultaneamente. Segundo
esses autores, o índice isovolumétrico era um indicador sensível de disfunção de VE
e do diagnóstico de doença coronariana em pacientes com função sistólica
preservada; contudo, houve pouco progresso na utilização clínica desse índice,
provavelmente em virtude da dificuldade logística de se obter esses intervalos.
Mais recentemente, Chuwa Tei et al,24 baseando-se na expressão de Mancini,
porém empregando os traçados das curvas de Doppler pulsátil de vias de entrada e
de saída ventricular, transportaram esse índice para a prática clínica como
instrumento na avaliação da performance global ventricular. Esse índice conhecido
como índice de performance miocárdica (IPM) ou simplesmente índice de Tei, em
analogia à fórmula de Mancini, combina os intervalos de tempo sistólico e diastólico,
e é igual à soma dos tempos de contração e relaxamento isovolumétricos, dividido
Introdução
12
pelo tempo de ejeção, e segundo esses pesquisadores, poderia refletir melhor o
desempenho do VE do que os parâmetros de função sistólica e diastólica analisados
isoladamente. O IPM tem-se mostrado de fácil obtenção; é reprodutível; não
depende da geometria ventricular; é pouco afetado pela freqüência cardíaca,
pressão arterial, idade ou sexo;43-45 pode ser utilizado tanto em adultos como em
crianças na avaliação da função dos ventrículos esquerdo e direito; e parece ter
poder preditivo incremental para determinar o prognóstico em várias doenças
cardíacas, incluindo miocardiopatia dilatada,46 infarto agudo do miocárdio,47,48
insuficiência
cardíaca
congestiva,49
rejeição
cardíaca,50
hipertensão
arterial
sistêmica,51 e hipertensão arterial pulmonar primária.52
Bruch et al45 investigaram a utilidade clínica do IPM em identificar pacientes
com ICC de grau leve a moderado, comparando com medidas invasivas da pressão
diastólica de VE e fração de ejeção. O IPM foi medido em todos os pacientes, foi
reprodutível (variabilidade interobservador de ± 4%) e significativamente maior nos
pacientes com insuficiência cardíaca do que nos controles (0,60 ± 0,18 vs. 0,39 ±
0,10)
devido,
principalmente,
ao
prolongamento
do
tempo
de
contração
isovolumétrica (TCIV) e à redução do TE. Esses autores demonstraram que tanto no
grupo com ICC como no grupo-controle, o IPM correlacionou-se significativamente,
embora fracamente, com as pressões de enchimento de ventrículo esquerdo, e
nenhuma correlação foi observada entre o IPM e as pressões arteriais sistólica e
diastólica, e a FC de repouso. Yeo e et al52 evidenciaram que pacientes com
hipertensão arterial pulmonar, apresentavam IPM de ventrículo direito elevado (0,84
± 0,2), enquanto que pacientes sem doença cardíaca apresentavam índice médio de
0,28±0,04. Nesse estudo, cinqüenta e três pacientes foram acompanhados por um
período médio de 2,9 anos, quatro pacientes foram submetidos a transplante
Introdução
13
pulmonar e trinta morreram, sendo evidenciado que o IPM era um preditor
independente para desfechos adversos: mortes cardíacas ou transplante pulmonar.
Poulsen et al53 compararam o IPM nas primeiras horas da fase aguda do IAM
com variáveis convencionais da ecocardiografia Doppler e os correlacionaram com o
desfecho de ICC. Eles observaram valores de IPM significativamente maiores no
grupo com IAM em relação aos indivíduos sadios (0,54 ± 0,14 vs. 0,40 ± 0,04
p<0,0001), devido ao prolongamento do TCIV e redução do TE, enquanto que o
tempo
de
relaxamento
isovolumétrico
(TRIV)
não
apresentou
diferenças
significativas entre os dois grupos. O IPM esteve aumentado em todos os pacientes
que desenvolveram ICC incluindo cinco pacientes com fração de ejeção acima de
0,50. Em uma análise de regressão multivariada escalonada, esse índice foi o
preditor mais forte e independente do surgimento de ICC na primeira semana após
IAM. Nesse estudo, a fração de ejeção média dos indivíduos com IAM era
significativamente menor em relação ao grupo-controle (0,46 ± 0,11 vs. 0,62 ± 0,07
p<0,0001).
Os efeitos da pré-carga no IPM foram analisados por Moller et al,54 utilizando
a manobra de Valsalva, a elevação dos membros inferiores e a administração de
nitrato em indivíduos com IAM prévios. Esses autores relataram que esse índice era
influenciado pela pré-carga em indivíduos normais e em menor extensão em
pacientes com infartos prévios; porém, a magnitude dessas alterações era mínima e
não alterava o valor prognóstico desse índice. Analogamente Lind et al,55 estudando
o IPM em indivíduos sexagenários, demonstraram que esse índice não era
influenciado por marcadores de pré-carga como o tamanho do átrio esquerdo e o
diâmetro do VE. Em um modelo experimental utilizando suínos, Lacorte et al56
correlacionaram o IPM com medidas invasivas de função ventricular, encontrando
Introdução
14
uma relação linear significativa entre esse índice e uma constante de distensibilidade
ventricular, e relações inversas com o débito cardíaco e a fração de ejeção.
Em nosso meio Cury et al57 estudando a relação do IPM com parâmetros
clássicos da ecocardiografia Doppler de função ventricular em ratas Wistar,
submetidas à cirurgia para indução de IAM, e divididas em grupos de acordo com o
tamanho do infarto, observaram um incremento progressivo do IPM em relação
direta ao tamanho do infarto e inversa com a fração de ejeção. Nesse estudo, a
relação E/A, único índice de função diastólica estudado, apresentou uma significativa
correlação, ainda que não-linear, com o IPM, embora o padrão de disfunção
diastólica tipo I (padrão anormal de relaxamento) não tenha sido observado em
nenhum dos grupos.
Apesar dos resultados preliminares satisfatórios, o IPM tem mostrado
algumas limitações à análise da função ventricular. Hole et al,58
estudando
sucessivamente 71 pacientes com IAM às condições basais, aos três meses e aos
dois anos, observaram que o IPM não era um marcador sensível nem específico de
disfunção sistólica ou diastólica, tanto nas condições basais como no seguimento de
dois anos, o que levou esses pesquisadores a questionarem o valor clínico do IPM
como substituto dos tradicionais marcadores de função cardíaca. Cheung et al,59
estudando suínos Yorkshire e utilizando a ecocardiografia Doppler simultaneamente,
com medidas de pressão e volume intraventricular, demonstraram a insensibilidade
do IPM às variações da contratilidade miocárdica induzidas pela dobutamina.
Ademais, nesse estudo, o IPM foi significativamente afetado pela redução da précarga e aumento da pós-carga. Nesse mesmo raciocínio, porém em humanos, Ling
et al60 com ecocardiografia sob estresse com dobutamina, avaliaram a capacidade
diagnóstica do IPM em pacientes com doença arterial coronária e observaram
Introdução
15
poucas mudanças nesse índice à elevação do estresse nos pacientes nãoisquêmicos (0,53 ± 0,13 no repouso vs. 0,52 ± 0,16 no pico do estresse).
Lacorte et al56 observaram ausência de correlação entre os valores reais do
IPM e uma medida invasiva, carga-independente, de avaliação de contratilidade
ventricular. Do mesmo modo, Lind et al,55 utilizando o índice de resistência periférica
total e a relação volume sistólico pela pressão de pulso, variáveis que refletiam
propriedades de pós-carga, concluíram que eles eram um forte determinante no
resultado final do IPM. Mais recentemente, Lavine,61 com auxílio de marca-passo
atrial e de infusão de solução salina, estudou o efeito da FC e da pré-carga no IPM
em cães com déficit contrátil de VE induzido por isquemia, e observou um declínio
do IPM com sobrecargas volumétricas, embora nenhuma alteração ocorresse aos
animais com função ventricular normal.
A despeito de o IPM em vários estudos refletir a gravidade da disfunção
sistólica, com relação inversa com a fração de ejeção, a relação com a disfunção
diastólica, principalmente em indivíduos com fração de ejeção normal, tem sido
pouco estudada e com resultados contraditórios. Dagdelen et al,62 investigando a
importância do IPM na avaliação da função ventricular em pacientes com DAC
crítica, sem infarto prévio e com fração de ejeção normal, observaram no grupo com
estenose grave (lesões >70%) valores de IPM significativamente elevados em
relação aos indivíduos com DAC leve (0,53 ± 0,07 vs. 0,45 ± 0,08 p<0,001), à custa
do prolongamento isolado do TRIV. Nesse estudo, porém, não ficou clara a
influência da disfunção diastólica no resultado do IPM, já que esses pesquisadores
não classificaram os padrões de disfunção diastólica existentes nos grupos.
Nearchou et al,63 estudando o IPM como um método de avaliação da disfunção
diastólica de VE em 105 pacientes na fase aguda do IAM, observaram que esse
Introdução
16
índice foi capaz de detectar com facilidade a disfunção diastólica nas suas formas
leves ao contrário das formas mais graves, nas quais não foi considerado um bom
método, possivelmente como resultado de sua “pseudonormalização” no subgrupo
de pacientes com padrão restritivo. Nesse estudo, apesar do IPM ter sido um bom
método diagnóstico nas formas leves de disfunção diastólica, esse subgrupo
apresentava fração de ejeção média de 48 ± 2,1%. Recentemente, em dois estudos
pilotos, observamos uma limitação desse índice em pacientes portadores de HAS e
disfunção diastólica isolada de VE,64 além de uma menor acurácia em relação ao
Doppler tissular;65 no entanto, em ambos os trabalhos os intervalos isovolumétricos
e suas relações com a disfunção diastólica e influências no resultado do IPM não
foram aferidas.
Considerando a ambivalência do IPM em relação à disfunção diastólica nos
dados da literatura apresentados e a elevada prevalência de hipertensos com
alteração do relaxamento de VE e fração de ejeção normal nos laboratórios de
ecocardiografia argüimos a relevância clínica desse índice na análise rotineira da
disfunção diastólica de ventrículo esquerdo em indivíduos hipertensos com função
sistólica preservada.
2. Objetivos
______________________________________________________________
Objetivos
•
18
Avaliar o comportamento do IPM e dos seus componentes nos pacientes
hipertensos com alteração do relaxamento do ventrículo esquerdo e fração
de ejeção normal.
•
Analisar a relação do IPM com
ecocardiográficas.
as variáveis clínicas
e Doppler
3. Casuística e Métodos
______________________________________________________________
Casuística e Métodos
20
3.1 Pacientes e Controles
Planejou-se um estudo prospectivo e transversal que incluiu 60 indivíduos
consecutivos que realizaram ecocardiograma com Doppler. Entre os 60 indivíduos,
30 eram saudáveis (grupo I – controle) e 30 tinham hipertensão arterial sistêmica
(grupo II).
Foram considerados critérios de exclusão: idade menor que 18 anos, recusa
em participar do estudo, existência de arritmias, bloqueio de ramo esquerdo,
disfunção sistólica do ventrículo esquerdo, disfunções valvares de graus moderado
ou importante, uso de marca-passo, doenças miocárdicas, condições de saúde
grave ou sintomas durante o estudo, ou janela acústica ruim. Seis pacientes foram
excluídos por janela acústica ruim
Para serem incluídos no estudo os indivíduos do grupo I além de saudáveis
deveriam apresentar estudos ecocardiográficos normais. No grupo II, os indivíduos
deveriam ter hipertensão arterial sistêmica, estar em classe funcional I ou II (New
York Heart Association), e em uso ou não de medicamentos anti-hipertensivos. Além
disso, deveriam ter função sistólica preservada e disfunção diastólica caracterizada
ao ecocardiograma Doppler por relação E/A < 1,0 e pelo menos outros dois dos
seguintes critérios:20,28,66-71 tempo de desaceleração da onda E (TDE) >220 ms,
velocidade miocárdica longitudinal diastólica inicial em borda septal (Em) < 8 cm/s e
relação entre as máximas velocidades diastólicas teciduais iniciais e finais no anel
mitral septal (Em/Am) < 1.
Todos os participantes assinaram o "Termo de Consentimento Livre e
Esclarecido", conforme determina a resolução número 196, de 13 de outubro de
1996, do Conselho Nacional de Saúde. O Comitê de Ética em Pesquisa da
Casuística e Métodos
21
Universidade de Ciências da Saúde de Alagoas aprovou o protocolo de pesquisa
número 474 em reunião plenária ocorrida em 23 de novembro de 2005.
3.2 Estudo Ecocardiográfico
Os indivíduos da pesquisa foram examinados por um único observador em
equipamento GE modelo RT 6800 Sigma (Medical Systems, Milwaukee, Wisconsin
USA) com um transdutor de 2,5 MHz. Foram realizadas medidas uni e
bidimensionais das estruturas cardíacas de acordo com as recomendações da
"American Society of Echocardiography,72,73 bem como as aferições pelo Doppler
espectral dos fluxos intracardíacos. Para a aquisição das imagens nos planos
paraesternal e apical os pacientes, foram posicionados em decúbito lateral esquerdo
e durante o exame os indivíduos foram monitorizados por uma derivação
eletrocardiográfica. As imagens foram digitalizadas e arquivadas para análise
posterior. Foram obtidas as seguintes medidas ecocardiográficas: diâmetros da raiz
da aorta (AO) na diástole, do átrio esquerdo (AE) em sístole, diâmetro diastólico de
VE (DDVE), diâmetro sistólico de VE (DSVE), espessuras do septo (Septo) e da
parede posterior do VE (PP), na diástole. Para o cálculo da massa foi empregada a
fórmula recomendada pela “American Society of Echocardiography” “e “European
Association of Echocardiography”, corrigida por Devereux et al e apropriada para
pacientes hipertensos. 74,75
Massa do VE= 0,8. {1,04[(DDVE + Septo + PP)³ - (DDVE)³]} + 0.6 g
Os resultados, expressos em grama (g), foram indexados à superfície
corporal, obtendo-se, assim, o índice de massa do ventrículo esquerdo (IM) (g/m²).
Como critério para hipertrofia de ventrículo esquerdo (HVE) foram utilizados os
valores recomendados pela “American Society of Echocardiography” e “European
Casuística e Métodos
22
Association of Echocardiography,” 75 ou seja, Índice de massa ≥96 g/m² para o sexo
feminino e ≥ 116 g/m² para o sexo masculino. A espessura relativa da parede do
ventrículo esquerdo (ERP) foi obtida pela seguinte fórmula: ERP = 2 x PP/DDVE.
Seu valor considerado normal foi ≤ 0,45.76 Os volumes diastólicos e sistólicos do VE
foram calculados, utilizando-se as medidas dos diâmetros e calculados de acordo
com a fórmula de Teichholz et al:77 volume = 7D³/(2,4 + D), onde D é igual ao
diâmetro diastólico ou sistólico do VE. Desse modo, a fração de ejeção foi calculada
com a seguinte fórmula:
FE= (Volume diastólico VE – Volume sistólico VE)/Volume diastólico VE
3.3 Função diastólica do ventrículo esquerdo
As curvas de fluxo mitral foram obtidas no corte apical de quatro câmaras com
a amostra de volume situada entre as bordas das cúspides da valva mitral durante a
diástole. Subseqüentemente a velocidade do fluxo de via de saída do VE foi obtida
em corte cinco câmaras com a mostra de volume posicionada imediatamente abaixo
das cúspides da valva aórtica. Foram obtidas as velocidades máximas iniciais (E),
atriais (A), razão E/A, tempo de desaceleração da onda E (TDE) e velocidade
máxima de fluxo de via de saída de VE.
O Doppler tecidual foi obtido no corte apical quatro-câmaras, na região septal
do anel mitral. Essa região em contraste com outras regiões (lateral, anterior ou
inferior) move-se em uma direção mais paralela ao transdutor sendo menos
influenciada pelo movimento de translação do coração.67 Para obter os melhores
registros das velocidades miocárdicas foi utilizado o Doppler pulsátil com redução
dos filtros de alta passagem ao redor de 50Hz. O ganho foi amplificado para
aumentar os sinais de baixa velocidade e de alta amplitude das paredes do
Casuística e Métodos
23
miocárdio; o limite de Nyquist variou em torno de - 20 a 35 cm/s. Foram analisadas
as velocidades miocárdicas longitudinais máximas durante a sístole (Sm), a diástole
inicial (Em), a tardia (Am) e a razão Em/Am.
As medidas ao Doppler foram calculadas de uma média de 5 batimentos
consecutivos em velocidades de varredura de 100 mm/s e depois arquivados como
imagens digitalizadas.
3.4 Índice de Performance Miocárdica do Ventrículo Esquerdo
Para a obtenção do IPM e dos seus componentes individuais foram
mensurados os intervalos de tempo das curvas de velocidade de fluxo utilizando o
Doppler pulsátil. A amostra de volume foi posicionada, em dois momentos distintos,
nas bordas das cúspides da valva mitral para o registro da curva de velocidade do
fluxo diastólico e logo abaixo ao plano valvar aórtico, para o registro da curva de
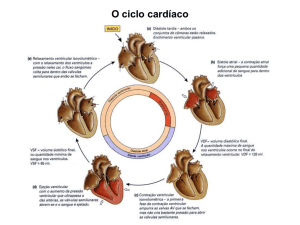
velocidade na via de saída do VE (Figura 1); num primeiro momento foi medido o
intervalo “a”, que corresponde ao intervalo de tempo entre o final do fluxo diastólico
mitral e seu reinício no ciclo cardíaco seguinte, e é igual à soma do tempo de
contração isovolumétrica, tempo de ejeção ventricular e tempo de relaxamento
isovolumétrico. Na curva de fluxo da via de saída do ventrículo esquerdo foi medido
o intervalo “b”, correspondente ao TE. A soma do TCIV e do TRIV (numerador do
IPM) foi obtida subtraindo do intervalo “a” o intervalo “b”. O IPM foi calculado como
(a - b)/b. (Figuras 1 e 2).
Com o registro simultâneo do traçado eletrocardiográfico (ECG) foram
determinados, de forma indireta, os valores isolados do TCIV e do TRIV. O TRIV foi
medido subtraindo o intervalo “d” (tempo entre o pico da onda R do ECG e o final do
fluxo na via de saída do VE) do intervalo “c” (tempo entre o pico da onda R do ECG
Casuística e Métodos
24
e o início do fluxo diastólico mitral). O TCIV foi calculado subtraindo o TRIV do
Intervalo “a - b”
3.5 Método Estatístico
As variáveis contínuas foram expressas com os respectivos valores mínimos,
máximos, média, desvios-padrão e medianas. As variáveis categóricas foram
descritas em percentagem, sendo comparadas por meio do teste exato de Fisher.
Para avaliar a distribuição das variáveis foram utilizados os seguintes testes de
normalidade: Kolmogorov-Smirnov e Shapiro-Wilks. A comparação entre média nos
dois grupos foi calculada pelo teste t de Student, quando a suposição de
normalidade dos dados foi rejeitada; utilizou-se o teste não-paramétrico de MannWithney.
Para avaliar a relação entre o IPM e as variáveis clínicas e ecocardiográficas
contínuas que apresentaram distribuição normal, foi empregado o método de
correlação (coeficiente de correlação de Pearson). Subseqüentemente, as variáveis
relacionadas significantemente foram analisadas pelo método de regressão linear
múltipla
escalonada.
Foram
construídas
curvas
ROC
(receiver
operating
characteristic curves) para testar a capacidade discriminatória do IPM e do TRIV em
detectar os pacientes hipertensos com alteração do relaxamento.
Para testar a relação, o grau de concordância e as variabilidades intra e
interobservador foram utilizados o coeficiente de correlação de Pearson e o método
de análise descrito por Bland e Altman. Foram testados o IPM, o TE e as
velocidades máximas das ondas E, A e razão E/A, em 10 pacientes selecionados
aleatoriamente, previamente ao início da pesquisa. Para testar a variabilidade
interobservador as medidas foram realizadas por um segundo observador que
Casuística e Métodos
25
desconhecia os resultados do primeiro examinador. A variabilidade intraobservador
foi estimada repetindo as medidas em duas ocasiões (1º e 10º dia) nas mesmas
condições basais.
Todos os testes foram analisados admitindo-se nível de significância de 5%
(p-valor ≤ 0,05).
Casuística e Métodos
Figura 1 - Desenho esquemático do cálculo do IPM, seus componentes e das
medidas do TRIV e do TCIV
Figura 2 - Exemplos de medidas do índice de performance miocárdica no
grupo com disfunção diastólica (A) e no grupo-controle (B)
26
4. Resultados
______________________________________________________________
Resultados
28
4.1 Dados Antropométricos e Clínicos
O grupo I foi constituído por trinta indivíduos (14 homens) sem doença
cardíaca ou sistêmica conhecida, com média de idade de 40 ± 12 anos. O grupo II
foi composto por trinta pacientes (13 homens) com média de idade 68 ± 9,6 anos. As
características clínicas do grupo II estão listadas na Tabela 1.
A idade no grupo I foi significantemente inferior à do grupo II; os dois grupos
não apresentaram diferenças significantes em relação ao sexo, peso, superfície
corpórea, enquanto que a altura, freqüência cardíaca, pressões arteriais sistólica e
diastólica foram significantemente maiores no grupo II. As médias, os desviospadrão, as medianas, os valores mínimos e máximos e significância estatística de
ambos os grupos estão na Tabela 2.
4.2 Ecocardiografia Doppler
4.2.1 Dados Anatômicos
Os dois grupos não apresentaram diferenças significantes em relação ao
DSVE. O DDVE, as espessuras de septo e da parede posterior de VE, a ERP,
massa, IM e os diâmetros da aorta e do átrio esquerdo foram significantemente
maiores no grupo II. Os valores da média, desvios-padrão, medianas, mínimos e
máximos e teste de significância de ambos os grupos estão na Tabela 3.
4.3 Função sistólica e diastólica
Os dois grupos não apresentaram diferenças significantes em relação à
fração de encurtamento e fração de ejeção; porém, diferiram significantemente em
relação às velocidades das ondas E, A, Sm, Em e Am, ao TDE e às relações E/A e
Em/Am. Os valores das médias, desvios-padrão, medianas, mínimos e máximos e
Resultados
29
teste de significância de ambos os grupos estão na Tabela 4 e ilustrados nas figuras
de 3 a 6.
4.4 Índice de performance miocárdica
O IPM foi obtido em todos os indivíduos incluídos no estudo e foi
significantemente maior nos pacientes hipertensos em relação ao grupo-controle à
custa de aumento significante do TRIV. O TCIV e o TE não diferiram entre os grupos
(Tabela 5; Figuras 7 e 8).
Com
análise
univariada,
o
IPM
no
grupo-controle
correlacionou-se
negativamente apenas com a onda Sm (r:-0,59; p:0,007), enquanto que nos
portadores de disfunção diastólica esse índice teve correlação positiva com a ERP, e
negativa com o diâmetro do AE, onda E, relação E/A e ondas Sm e Em. Nenhuma
relação com a idade, superfície corpórea, FC, pressão arterial sistólica e diastólica,
DDVE, DSVE, massa, índice de massa, fração de ejeção, TDE e relação Em/Am foi
observada. Após uma análise de regressão multivariada escalonada a ERP e as
ondas E e Sm ainda foram preditores independentes do IPM (Tabela 6, Figuras 09 a
13).
Nas curvas ROC, a área sob a curva do IPM foi de 0,70 ± 0,07 (IC: 0,56 0,83) e com valor de corte > 0,40 os pacientes hipertensos com disfunção diastólica
foram identificados com sensibilidade de 63% (IC95%: 44% - 80%) e especificidade
de 70% (IC95%: 51% - 85%), o que significou taxas de falso-negativos e positivos de
37% e 30% respectivamente, e razão de probabilidade de 2,11. A área sob a curva
do TRIV foi de 0,76 ± 0,06 (IC95%: 0,64 a 0,88) e com valor de corte >94 ms os
pacientes do grupo II foram identificados com sensibilidade de 67% (IC95%: 47% -
Resultados
30
83%) e especificidade de 80% (IC95%: 61% - 92%) e razão de probabilidade de 3,3
(Figura 14).
4.5 Análise Inter e Intra-observador
Utilizando o teste de correlação de Pearson, houve correlação elevada e
significante, com valores de r variando de 0,956 a 0,997 entre as variáveis
analisadas. A aplicação do teste de Bland e Altman a essas variáveis resultou em
diferenças não-significantes e num elevado grau de concordância tanto para as
medidas dos dois observadores como para as medidas do mesmo observador,
conforme demonstrado na tabela 7.
4.6 Tabelas e Figuras
Tabela 1 - Características clínicas dos pacientes com disfunção diastólica
HAS
Tabagismo
Insuficiência Aórtica Leve
Hipertrofia de ventrículo esquerdo
Insuficiência Coronariana
Diabetes Mellitus
Medicamentos
Inibidor de ECA ou BRA
Diuréticos
B-bloqueador
Bloq. de canal de cálcio
Grupo II
30
4
03
29
03
07
%
100%
13%
10%
97%
10%
23%
21
15
9
6
70%
50%
30%
20%
Resultados
31
Tabela 2 - Valores das médias, desvios-padrão, medianas, mínimos e máximos dos
dados clínicos em ambos os grupos
Idade (anos)
Grupo
N
Média
DP
Controles
Pacientes
30
30
40
67,8
12
9,63
Sexo (masc/fem) Controles
Pacientes
Mediana Mínimo Máximo
40,5
67,50
18,00
51,00
66,00
89,00
14/16
13/17
p
<0.0001*
1,0
Altura (cm)
Controles
Pacientes
30
30
163,6
156,9
8,57
7,79
163
157
148
143
186,00
174,00
0,0053*
Peso (kg)
Controles
Pacientes
30
30
69,7
68,4
12,71
13,02
70,5
68,50
42,00
48,00
98,00
101,00
0,6896*
SC (m²)
Controles
Pacientes
30
30
1,75
1,68
0,18
0,17
1,72
1,69
1,39
1,36
2,14
1,98
0,1721*
FC (bpm)
Controles
Pacientes
30
30
66
72
9,2
8,4
64,5
70,50
52,00
62,00
84,00
90,00
0,0083**
PAS (mmHg)
Controles
Pacientes
30
30
112
154
15
20
109,50
153,00
85,00
107,00
142,00
195,00
<0.0001*
PAD (mmHg)
Controles
Pacientes
30
30
67
82
8,8
12
66,50
81,00
52,00
63,00
81,00
114,00
<0.0001*
*: nível descritivo de probabilidade do teste t de Student
**: nível descritivo de probabilidade do teste não-paramétrico de Mann-Withney
SC: superfície corpórea; FC: freqüência cardíaca; PAS: pressão arterial sistólica; PAD: pressão arterial
diastólica.
Resultados
32
Tabela 3 - Valores das médias, desvios-padrão, medianas, mínimos e máximos
dos dados ecocardiográficos em ambos os grupos
Grupo
n
Média
DP
Mediana
AO (mm)
Controles
Pacientes
30
30
31,07
33,53
3,00
3,53
31,00
33,00
27,00
27,00
39,00
43,00
0,0051*
AE (mm)
Controles
Pacientes
30
30
30
34,4
2,9
3,73
30,00
34,00
22,00
29,00
35,00
43,00
<0,0001**
DDVE (mm) Controles
Pacientes
30
30
45,6
47,4
2,7
2,4
46,00
47,00
41,00
43,00
52,00
51,00
0,0082*
DSVE (mm) Controles
Pacientes
30
30
29,27
29,87
2,59
2,83
29,50
30,00
24,00
22,00
35,00
35,00
0,3944*
Septo (mm) Controles
Pacientes
30
30
9,17
12,77
0,95
1,72
9,00
12,00
7,00
10,00
11,00
16,00
<0,0001**
PP (mm)
Controles
Pacientes
30
30
9,10
12,30
0,92
1,24
9,00
12,00
7,00
10,00
11,00
15,00
<0,0001**
ERP (cm)
Controles
Pacientes
30
30
0,40
0,52
0,03
0,05
0,40
0,052
0,32
0,43
0,44
0,61
<0.0001*
Massa (g)
Controles
Pacientes
30
30
139,9
230,6
29,9
45,9
137,1
229,5
91,46
152,67
206,5
331,8
<0.0001*
IM (g/m²)
Controles
Pacientes
30
30
80
137
12
23
79,44
131,89
58,23
108,31
100,0
200,7
<0.0001**
Mínimo Máximo
p
*: nível descritivo de probabilidade do teste t de Student
**: nível descritivo de probabilidade do teste não-paramétrico de Mann-Withney
AO: diâmetro aórtico; AE: diâmetro do átrio esquerdo; DDVE: diâmetro diastólico do ventrículo
esquerdo; DSVE: diâmetro sistólico do ventrículo esquerdo; PP: parede posterior; ERP:
espessura relativa da parede do ventrículo esquerdo; IM: índice de massa
Resultados
33
Tabela 4 - Valores das médias, desvios-padrão, medianas, mínimos e
máximos dos componentes do fluxo mitral e Doppler tecidual
Grupo
n
Média
DP
Mediana Mínimo
DD (%)
Controles
Pacientes
30
30
35,88
37,04
3,94
5,00
35,49
36,09
FE (%)
Controles
Pacientes
30
30
65,34
66,58
5,21
6,18
E (m/s)
Controles
Pacientes
30
30
0,77
0,65
A (m/s)
Controles
Pacientes
30
30
E/A
Controles
Pacientes
30
30
TDE (ms)
Controles
Pacientes
30 166,39 16,22
30 252,45 39,17
Sm (cm/s)
Controles
Pacientes
30
30
7,49
6,33
Em (cm/s)
Controles
Pacientes
30
30
Am (cm/s)
Controles
Pacientes
Em/Am
Controles
Pacientes
Máximo
p*
30,00
29,79
42,00
51,11
0,3461
64,95
65,58
56,98
56,88
72,84
82,47
0,6099**
0,13
0,15
0,76
0,66
0,50
0,36
1,02
0,99
0,0017
0,49
0,85
0,09
0,15
0,46
0,82
0,35
0,58
0,68
1,24
<0.0001
1,62
0,76
0,34
0,10
1,62
0,77
1,06
0,59
2,36
0,90
<0.0001
164,60
255,00
132,60
188,20
204,60
336,60
<0.0001
1,17
1,23
7,46
6,31
5,22
4,44
9,90
9,24
0,0004
9,98
5,01
1,63
1,23
9,86
5,12
6,64
2,66
13,20
7,35
<0.0001
30
30
8,77
10,03
1,19
1,14
8,70
9,78
6,48
7,70
11,60
12,75
<0,0001
30
30
1,16
0,51
0,25
0,13
1,13
0,53
0,76
0,24
1,75
0,72
<0,0001
*: nível descritivo de probabilidade do teste t de Student
**: nível descritivo de probabilidade do teste não-paramétrico de Mann-Withney
DD: fração de encurtamento; FE: fração de ejeção; E, A e E/A: máximas velocidades da curva de
fluxo mitral inicial e atrial e sua razão;TDE: tempo de desaceleração da onda E; Sm, Em, Am:
velocidades máximas ao Doppler tecidual durante a sístole (Sm), diástole inicial (Em),
e tardia (Am); Em/Am: relação entre as máximas velocidades diastólicas teciduais iniciais e finais.
Resultados
34
Tabela 5 - Valores das médias, desvios-padrão, medianas, mínimos e máximos
do IPM e seus componentes
Máximo
p*
341,20
370,60
503,20
516,00
0,0887
311,80
309,60
262,80
246,80
364,20
354,71
0,4808
30 458,57 43,31
30 473,13 29,58
462,80
469,30
338,60
415,40
560,80
527,20
0,1340
Controles
Pacientes
30 376,62 32,70
30 369,96 26,70
380,20
369,80
296,40
318,40
451,60
425,80
0,3991
TRIV (ms)
Controles
Pacientes
30
30
82
103
18
22
83,90
104,20
41,60
61,60
113,40
144,00
0,0001
TCIV (ms)
Controles
Pacientes
30
30
32,14
32,01
13,60
19,58
34,20
34,00
3,80
2,20
51,60
67,00
0,9575
IPM
Controles
Pacientes
30
30
0,37
0,45
0,07
0,13
0,38
0,45
0,20
0,25
0,51
0,72
0,0029
Média
DP
Mediana Mínimo
Grupo
n
a (ms)
Controles
Pacientes
30 424,49 36,15
30 441,02 37,65
427,00
435,8
TE (ms)
Controles
Pacientes
30 310,41 20,95
30 305,84 28,11
c (ms)
Controles
Pacientes
d (ms)
*: nível descritivo de probabilidade do teste t de Student
a: intervalo de tempo entre o final do fluxo diastólico mitral e seu reinício no ciclo seguinte; TE:
tempo de ejeção; c: tempo entre o pico da onda R do ECG e o início do fluxo diastólico mitral; d:
tempo entre o pico da onda R do ECG e o final do fluxo na via de saída do VE; TRIV: tempo de
relaxamento isovolumétrico; TCVI: tempo de contração isovolumétrico; IPM: índice de
performance miocárdica.
Resultados
35
Tabela 6 - Análise Univariada e Multivariada entre IPM e as variáveis clínicas
e ecocardiográficas, no grupo com disfunção diastólica
Análise
Univariada
Idade (anos)
Altura (cm)
Peso (kg)
SC (m²)
FC (bpm)
PAS (mmHg)
PAD (mmHg)
Ao (cm)
AE (cm)
DDVE (mm)
DSVE (mm)
DD (%)
FE (%)
ERP (cm)
Massa (g)
IM (g/m²)
E (m/s)
A (m/s)
E/A
TDE (ms)
Sm (cm/s)
Em (cm/s)
Am (cm/s)
Em/Am
Análise
Multivariada
r
p
0,082
-0,040
0,007
-0,014
-0,131
0,032
0,187
- 0,017
-0,381
-0,179
-0,111
0,029
0,020
0,498
0,291
0,340
-0,481
-0,370
-0,411
0,085
-0,406
-0,386
-0,202
-0,249
0,668
0,832
0,970
0,944
0,492
0,869
0,323
0,928
0,038
0,345
0,559
0,879
0,918
0,005
0,118
0,065
0,007
0,044
0,024
0,655
0,026
0,035
0,285
0,184
β
p
0,396
0,0066
-0,380
0,0125
-0,322
0,022
r:correlação de Pearson; β: coeficiente de padronização.
SC: superfície corpórea; FC: freqüência cardíaca; PAS: pressão arterial sistólica; PAD:
pressão arterial diastólica; AO: diâmetro aórtico; AE: diâmetro do átrio esquerdo; DDVE:
diâmetro diastólico do ventrículo esquerdo; DSVE: diâmetro sistólico do ventrículo esquerdo;
PP: espessura da parede posterior; DD: fração de encurtamento; FE: fração de ejeção; ERP:
espessura relativa da parede do ventrículo esquerdo; IM: índice de massa; E, A e E/A:
máximas velocidades da curva de fluxo mitral inicial e atrial e sua razão; Sm, Em e Am:
velocidades máximas ao Doppler tecidual durante a sístole (Sm), diástole inicial (Em), e
tardia (Am); Em/Am: relação entre as máximas velocidades diastólicas teciduais iniciais e
finais.
Resultados
36
Tabela 7 - Correlação e concordância entre os parâmetros de fluxo mitral o IPM
e seus componentes entre dois observadores diferentes e entre o
mesmo observador
Análise
r
p
Diferença entre
as médias (%)
p
Limite de concordância de 95%
E (m/s)
Inter
Intra
0,997
0,997
0,0001
0,0001
0,15 ± 2,5
1,0 ± 2,3
0,5
0,11
-4,7 a 4,9
-3,5 a 5,5
A (m/s)
Inter
Intra
0,995
0,996
0,0001
0,0001
1,9 ± 4,1
1,5 ± 2,8
0,21
0,08
-6,1 a 9,9
-4,0 a 7,1
E/A
Inter
Intra
0,99
0,997
0,0001
0,0001
1,9 ± 4,8
0,49 ±3,5
0,14
0,72
-7,5 a 11
-6,4 a 7,4
TE (ms)
Inter
Intra
0,956
0,982
0,0001
0,0001
0,4 ± 3,9
0,3 ± 2,3
0,6
0,65
-7,4 a 8,2
-4,2 a 4,7
IPM
Inter
Intra
0,97
0,98
0,0001
0,0001
6,1 ± 16,7
5,8 ± 8,4
0,53
0,69*
-26 a 39
-10 a 22
r:correlação de Pearson.
Inter: interobservador; Intra: intra-observador; E, A e E/A: velocidades máximas das ondas E e A
e relação E/A da curva de velocidade de fluxo mitral. a: intervalo de tempo entre o final do fluxo
diastólico mitral e seu reinício no ciclo seguinte; TE: tempo de ejeção; IPM: índice de
performance miocárdica; *: nível descritivo de probabilidade do teste de Mann-Withney
37
1.2
1.4
1.0
1.2
1.0
0.8
A (m/s)
E (m/s)
Resultados
0.6
0.4
0.6
0.4
0.2
0.0
0.8
0.2
Controle
0.0
Pacientes
Controle
Pacientes
350
2.4
300
2.1
250
1.8
200
1.5
E/A
TDE (ms)
Figura 3 – Distribuição dos pacientes segundo as velocidades das ondas E e A em m/s
150
0.9
100
0.6
50
0
1.2
0.3
Controle
Pacientes
0.0
Controle
Pacientes
Figura 4 – Distribuição dos pacientes segundo o tempo de desaceleração onda E
(TDE) em ms e relação E/A
10.3
9.6
8.9
8.2
7.5
6.8
6.1
5.4
4.7
4.0
38
Em (cm/s)
Sm (cm/s)
Resultados
Controle
Pacientes
14
13
12
11
10
9
8
7
6
5
4
3
2
Controle
Pacientes
Figura 5 – Distribuição dos pacientes segundo as velocidades das ondas Sm e
Em em cm/s
1.8
Em/Am
1.5
1.2
0.9
0.6
0.3
0.0
Controle
Pacientes
Figura 6 – Distribuição dos pacientes segundo a relação Em/Am
Resultados
39
0.7
160
0.6
140
120
TRIV (ms)
IPM
0.5
0.4
0.3
0.2
80
60
40
0.1
0.0
100
20
Controle
0
Pacientes
Controle
Pacientes
Figura 7 – Distribuição dos pacientes segundo o índice de performance miocárdica
(IPM) e o tempo de relaxamento isovolumétrico (TRIV) em ms
80
380
70
360
340
50
TE (ms)
TCIV (ms)
60
40
30
320
300
20
280
10
260
0
Controle
Pacientes
240
Controle
Figura 8 – Distribuição dos pacientes segundo os tempos de contração
isovolumétrica (TCIV) e ejeção (TE) em ms
Pacientes
Resultados
40
IPM vs. AE
IPM = 0,88782 - ,0128 * AE
r = -0,3805
p=0,038
0,8
0,7
IPM
0,6
0,5
0,4
0,3
0,2
28
30
32
34
36
38
40
42
44
95% IC
AE
Figura 9 – Correlação entre o índice de performance miocárdica (IPM)
e o diâmetro do átrio esquerdo (AE) em mm no grupo II
IPM vs. E/A
IPM = 0,85674 - ,5386 * E/A
r = -0,4106
0,8
0,7
IPM
0,6
0,5
0,4
0,3
0,2
0,55
0,60
0,65
0,70
0,75
E/A
0,80
0,85
0,90
0,95
95% confidence
Figura 10 – Correlação entre o índice de performance miocárdica (IPM)
e a relação E/A no grupo II
Resultados
41
IPM vs. ERP
IPM = -0,1660 + 1,1828 * ERP
r = 0,49823
0,8
0,7
IPM
0,6
0,5
0,4
0,3
0,2
0,40
0,42
0,44
0,46
0,48
0,50
0,52
0,54
0,56
0,58
0,60
0,62
95% confidence
ERP
Figura 11 – Correlação entre o índice de performance miocárdica (IPM) e a
espessura relativa da parede do ventrículo esquerdo no grupo II
IPM vs. E
IPM= 0,70154 - ,3910 * E
r = -0,4813
0,8
0,7
IPM
0,6
0,5
0,4
0,3
0,2
0,3
0,4
0,5
0,6
0,7
E
0,8
0,9
1,0
1,1
95% confidence
Figura 12 – Correlação entre o índice de performance miocárdica (IPM) e a velocidade máxima inicial da curva de fluxo mitral (E) em m/s no grupo II
Resultados
42
IPM vs. Sm
IPM = 0,70916 - ,0412 * Sm
r = -0,4059
0,8
0,7
IPM
0,6
0,5
0,4
0,3
0,2
4
5
6
7
Sm
8
9
10
95% confidence
Figura 13 – Correlação entre o índice de performance miocárdica (IPM) e a velocidade máxima ao Doppler tecidual durante a sístole (Sm) no grupo II
Figura 14 - Curvas ROC do IPM (A) e do TRIV (B) para identificar pacientes com
alteração do relaxamento do ventrículo esquerdo
5. Discussão
______________________________________________________________
Discussão
44
Em pacientes hipertensos o relaxamento do ventrículo esquerdo está
freqüentemente
anormal
independentemente
da
presença
de
hipertrofia,
provavelmente como resposta inicial à sobrecarga cardíaca causada pela
hipertensão.14,15 No entanto, a análise da função diastólica em indivíduos com
função sistólica preservada, característica comum nesses pacientes, é complexa
devido à influência de diversos fatores tais como idade, velocidade de relaxamento
ventricular, complacência atrial e ventricular, inércia valvar mitral e a pré-carga
atrial.21 Para atenuar a influência dessas condições neste estudo, foram restringidos
os critérios diagnósticos de disfunção diastólica ao se associar as curvas de fluxo
mitral ao Doppler tecidual, este reconhecidamente menos influenciado por aqueles
fatores.
Nos
últimos
anos,
refinamentos
na
ecocardiografia
têm
contribuído
substancialmente no diagnóstico da disfunção diastólica, tendo sido incorporados
vários recursos e aperfeiçoadas antigas técnicas; entre elas, o índice de
performance miocárdica validado como um marcador da análise da função global do
coração.24 Esse índice mostrou em pacientes com miocardiopatia dilatada e
isquêmica,78 uma boa correlação com as medidas invasivas dP/dt (+), dP/dt (-) e
com a constante de relaxamento (τ), além de ter sido mais sensível do que a relação
E/A e o tempo de desaceleração da onda E, na avaliação do relaxamento diastólico
do ventrículo esquerdo, sugerindo o seu uso potencial como uma medida nãoinvasiva da contração e do relaxamento do VE, em pacientes com insuficiência
cardíaca de diferentes etiologias.79
A importância do IPM na análise e no prognóstico de várias enfermidades
cardíacas tem sido bem documentada na literatura.45-53 Na grande maioria desses
Discussão
45
estudos, porém, o IPM foi utilizado em portadores de disfunção sistólica e diastólica
combinadas, mas pouco se tem publicado em relação à sua utilidade na análise da
disfunção diastólica em pacientes com fração de ejeção normal. 62,63
Este estudo demonstrou que o IPM foi significantemente maior em pacientes
hipertensos com alteração do relaxamento do ventrículo esquerdo e função sistólica
preservada
quando
comparado
ao
grupo
de
indivíduos
saudáveis
com
ecocardiogramas normais. O aumento do IPM foi causado fundamentalmente pelo
prolongamento isolado do componente de função diastólica desse índice, o TRIV,
que apresentou no grupo de hipertensos valores de 103 ± 22 ms contra 82 ± 18 ms
no grupo-controle. Os componentes de função sistólica desse índice, o TCIV e o TE,
não apresentaram alterações estatisticamente significantes quando comparado ao
grupo-controle. Usualmente uma anormalidade isolada no relaxamento do VE
produz prolongamento do TRIV, geralmente ultrapassando os 100 ms, esse índice,
porém, tem sua duração dependente tanto da velocidade de relaxamento do VE,
como da diferença de pressões entre o átrio esquerdo e o VE, podendo
ocasionalmente encurtar ou pseudonormalizar com elevações importantes nas
pressões de enchimento de ventrículo esquerdo.80 A elevação da pressão do átrio
esquerdo, comum em pacientes com HAS, tem sido apontada em estudos clínicos e
experimentais como um dos responsáveis pela redução do TRIV.81,82 Aparentemente
o IPM é mais resistente à pseudonormalização, já que nessas situações de elevação
das pressões de enchimento de VE, o tempo de ejeção também se encurta; contudo,
valores antagônicos do IPM já foram relatados em algumas situações clínicas como
na estenose aórtica83 e no infarto agudo do miocárdio de ventrículo direito.84
Kang et al,85 em concordância a este estudo, utilizando o IPM na avaliação da
função ventricular esquerda em pacientes hipertensos, observaram um aumento
Discussão
46
desse índice à custa do prolongamento isolado do TRIV. Nesse estudo os pacientes
não apresentaram diferenças significantes no TCI e TE quando comparado ao
grupo-controle. Seguindo essa linha de pesquisa, Andersen et al,86 mostraram um
aumento significante do IPM em portadores de HAS com disfunção diastólica e
fração de ejeção normal (0,58 ± 0,12 vs 0,40 ± 0,06; p< 0,05); contudo o aumento do
IPM ocorreu em decorrência do prolongamento dos intervalos isovolumétricos e da
redução do tempo de ejeção divergindo deste estudo, no qual o TCIV e o TE não
apresentaram alterações significantes em relação ao grupo-controle. É provável que
naquele estudo o padrão pseudonormal presente em 43% dos pacientes com
disfunção diastólica, significando maiores pressões de enchimento, tenha sido
responsável pelas alterações desses intervalos.
Estudos relacionando o IPM à hipertensão e à disfunção diastólica têm sido
contraditórios. Yakabe et al,87 assim como Keser et al,88 estudando hipertensos com
e sem HVE e função sistólica preservada, observaram aumento do IPM em ambos
os grupos, porém, com maior proeminência naqueles com HVE. Vale ressaltar que
nesses dois estudos a presença de disfunção diastólica não foi critério essencial de
inclusão, e apesar de diferenças significantes entre os grupos, esses autores não
realizaram estudos de correlação entre o IPM e a massa do VE, tampouco fizeram
análise de acurácia para avaliar o poder preditivo discriminatório do IPM. Wachtell et
al51 observaram durante 4,8 anos de seguimento clínico de 741 indivíduos
hipertensos com HVE, associação significativa entre os valores elevados do IPM e
as taxas de acidente vascular cerebral e infarto agudo do miocárdio. No entanto,
tratou-se de um estudo não-controlado em que os diferentes graus de disfunção
diastólica arrolados não foram relacionados ao IPM.
Discussão
47
Por outro lado, no estudo de Andersen et al,86 os pacientes hipertensos, sem
disfunção diastólica, não apresentaram alterações significantes no IPM em relação
ao grupo-controle. Da mesma forma, Nearchou et al,89 estudando 100 indivíduos
com IAM divididos em dois grupos segundo a história ou não de HAS, observaram
que entre os grupos o IPM
apresentava diferenças clínicas inexpressivas sem
significado clínico (0,65 ± 0,026 vs.0,68 ± 0,035) sugerindo esses autores que o IPM
não era afetado pela hipertensão. Vale destacar que nesse estudo não foi definida a
prevalência da disfunção diastólica nesses pacientes. Mais recentemente em um dos
braços do Strong Heart Study, levantamento epidemiológico multicêntrico de base
populacional com o objetivo de avaliar as doenças cardiovasculares em índios
Americanos, Mishra et al.90 observaram, em 1862 participantes com alta prevalência
de fatores de risco cardiovasculares mas sem doença cardíaca manifesta, e com
função sistólica preservada, ausência de associação significativa entre o IPM e
hipertensão. Ademais o IPM foi um fraco marcador de disfunção diastólica além de
não prognosticar os desfechos cardiovasculares
Das variáveis incluídas no diagnóstico de disfunção diastólica do presente
estudo, apenas a onda Em e a relação E/A tiveram correlações significantes com o
IPM. Esses índices têm sido considerados como medidas padrão de avaliação nãoinvasiva do relaxamento do VE, particularmente a onda Em, que se tem mostrado
menos sensível às alterações na pré-carga.67 No entanto, neste estudo, após uma
análise
de
regressão
multivariada,
essas
variáveis
não
foram
preditoras
independentes do IPM. Ao contrário, a onda Sm, reconhecidamente uma variável de
função sistólica,36,91 ao lado da ERP e da onda E, foram as únicas variáveis que
tiveram influência independente nesse índice. Essa característica do IPM em refletir
melhor a função sistólica do que a diastólica parece não ser fortuita, já que esse
Discussão
48
índice tem em sua composição dois parâmetros sistólicos, o TCIV e o TE, e apenas
um diastólico, o TRIV.
Em consonância a estudos prévios,24,86 o IPM não apresentou relação
significante com a pressão arterial, massa do VE e IM; no entanto, ele guardou
relação positiva com a ERP, associação já documentada por Ikeda et al92 ao
estudarem a relação desse índice com a geometria de VE em pacientes hipertensos.
A hipertrofia concêntrica do ventrículo esquerdo implica num aumento da ERP e é
caracterizado pela deposição intersticial de colágeno com aumento da rigidez
ventricular e impacto negativo na performance do VE.
12, 93
A relação negativa entre
o IPM e a onda E tem sido demonstrado por outros autores55,58 e parece representar
uma possível dependência do IPM com a complacência e pressão do átrio
esquerdo.21
A avaliação quantitativa da função sistólica do ventrículo esquerdo aferida
pela onda Sm ao Doppler tecidual no presente estudo, foi significativamente menor
nos pacientes hipertensos quando comparado ao grupo-controle, confirmando os
achados de estudos prévios.94 Embora ainda não exista consenso em torno do valor
normal de corte para as velocidades miocárdicas sístólicas, os valores menores de
Sm no grupo hipertenso, sugere a presença de disfunção sistólica nesse grupo,
mesmo considerando os valores normais da fração de ejeção.95
Neste estudo, em conformidade com outras publicações,24,66,78,87 não se
observou relação entre o IPM e a idade em nenhum dos grupos. Igualmente, o valor
médio do IPM no grupo-controle bem como o seu limite de corte, foram comparáveis
aos dados da literatura.24,43,45,71 A existência de uma provável associação entre o
IPM e a idade foi observada por Spencer et al96 que demonstraram um incremento
significativo do IPM com o aumento da idade, porém, essa relação não foi forte e
Discussão
49
com grande sobreposição de valores entre a segunda e sexta década de vida. Ao
mesmo tempo, Munagala et al,40 avaliando o IPM em 1012 indivíduos saudáveis,
observaram um ínfimo aumento do IPM em relação à faixa etária com significância
estatística apenas limítrofe. Em pacientes hipertensos com ou sem hipertrofia de
ventrículo esquerdo, Yakabe et al87 não observaram relação significativa entre esses
parâmetros.
Elevações do IPM em pacientes com fração de ejeção normal foram também
relatadas em portadores de bloqueio de ramo esquerdo,97 amiloidose,98 em
pacientes submetidos a tratamento com drogas cardiotóxicas,99 em pacientes com
diabetes mellitus,100 estenose aórtica,101 hipotireoidismo102 e na acromegalia.103
Karvounis et al,100 estudando 24 pacientes idosos não hipertensos, com
diabetes mellitus tipo II e FE normal, observaram aumentos significantes no TRIV,
TDE e IPM em relação ao grupo-controle. Nesse estudo, apesar de a relação E/A ter
sido marcadamente inferior no grupo diabético, a relação entre a disfunção diastólica
e o IPM não foi adequadamente testada. Mugerwa et al,101 estudando portadores de
estenose aórtica, afirmaram que o aumento observado do IPM estava relacionado
principalmente à presença de disfunção diastólica, embora esses autores tenham
desconsiderado a influência da disfunção sistólica nesse resultado, essa
significantemente inferior em relação ao grupo-controle nesse estudo. Em nosso
meio, Doin et al102 observaram um aumento significante do IPM em portadores de
hipotireoidismo central não tratados e com função sistólica preservada à custa
exclusivamente do TCIV. Nesse estudo, todavia, não houve diferença na função
diastólica entre os portadores de hipotireoidismo e o grupo-controle. Bruch et al,103
comparando pacientes com acromegalia e fração de ejeção normal, observaram
sensibilidade e especificidade para o IPM de 76% e 68%, respectivamente, para
Discussão
50
diferenciar pacientes com e sem atividade clínica da doença. Nesse estudo, o valor
preditivo discriminatório do IPM não teve diferença estatisticamente significante
quando comparado ao Doppler convencional do fluxo mitral (relação E/A e TDE) e
ao Doppler tecidual. Apesar de expressivos, esses resultados foram obtidos em uma
amostra pequena.
Do nosso conhecimento este é o primeiro trabalho que avaliou a relação do
IPM com a alteração do relaxamento do ventrículo esquerdo em hipertensos com
fração de ejeção normal. Embora os valores médios do IPM tenham sido
significativamente maiores no pacientes hipertensos, esse índice não foi superior ao
TRIV em detectar alteração do relaxamento do VE como mostrado pelas análises
das curvas ROC. A relativa baixa sensibilidade e especificidade e a fraca relação
com os parâmetros diastólicos sugerem que o IPM possa não ter grande utilidade
clínica em pacientes com disfunção diastólica isolada. É possível que a ausência de
uma nítida disfunção sistólica tenha tido um papel determinante nesses resultados
como já sugerido por Bruch et al79 que também identificaram uma considerável
limitação do IPM em pacientes com doença arterial coronariana e fração de ejeção
normal. De acordo com esses resultados esse índice, apesar de ter ser um método
rápido e de fácil exeqüibilidade, foi de valor limitado na análise global dessa amostra.
É possível que nos pacientes com formas mais avançadas de disfunção diastólica o
método possa ter melhor aplicabilidade.
5.1 Limitações do estudo
Algumas limitações devem ser levadas em conta ao interpretar esses
resultados. Neste estudo, em concordância com os trabalhos prévios citados, os
componentes do IPM não foram medidos no mesmo ciclo cardíaco; porém,
Discussão
51
flutuações na FC foram atenuadas com a utilização da média de cinco batimentos
consecutivos; os grupos não eram homogêneos em relação à idade e FC, todavia,
considerando a independência do IPM em relação a mudanças nesses fatores, essa
disparidade não deve ter influenciado o comportamento desse índice nas amostras
estudadas. O IPM é calculado com base em dois parâmetros sistólicos e um
diastólico, o TRIV. Os pacientes hipertensos eram selecionados propositadamente
com disfunção diastólica e valores normais de fração de ejeção, podendo explicar
parcialmente a superioridade do TRIV em relação ao IPM. Por outro lado o TRIV é
uma
medida
relativamente
não
específica
sujeito
frequentemente
a
pseudonormalização devido à influência de inúmeros fatores como idade, taxa de
relaxamento, hipertrofia,19,20,104 tempo de fechamento da válvula aórtica e pressão
em átrio esquerdo.81
Os pacientes foram classificados com bases em dados clínicos e
ecocardiográficos e a existência de doença isquêmica não pôde ser afastada, já que
os pacientes não se submeteram a testes de estresse ou angiografia coronariana.
Além do mais, medidas convencionais de análise da função sistólica como a fração
de ejeção e a fração de encurtamento, utilizadas neste trabalho, têm algumas
limitações em avaliar as propriedades contráteis do VE, podendo não refletir todos
os aspectos da sístole ventricular.93-95 Finalmente este estudo não avaliou a
influência das drogas anti-hipertensivas no IPM. É possível que elas não tenham tido
maiores impactos, considerando que todas as medidas ecocardiográficas foram
obtidas simultaneamente, com os pacientes hemodinamicamente estáveis e com os
medicamentos iniciados há pelo menos três meses.
6. Conclusões
______________________________________________________________
Conclusões
•
53
O índice de performance miocárdica foi significantemente elevado nos
pacientes hipertensos com alteração do relaxamento do VE e fração de
ejeção normal
•
As modificações ocorridas no índice de performance miocárdica foram em
conseqüência
do
prolongamento
isolado
do
tempo
de
relaxamento
isovolumétrico.
•
O índice de performance miocárdica teve sensibilidade e especificidade
apenas razoáveis para identificar disfunção diastólica.
•
O IPM não foi superior ao TRIV em identificar pacientes hipertensos com
alteração do relaxamento do ventrículo esquerdo
•
O IPM teve correlação positiva com a espessura relativa da parede do VE e
negativa com o diâmetro do AE, relação E/A e ondas E, Sm e Em. Nenhuma
correlação com a idade, superfície corpórea, FC, Pressão arterial, TDE,
Massa, IM e fração de ejeção foi observada.
7. Referências
______________________________________________________________
Referências
55
1. O’Connell JB, Bristow M. Economic impact of heart failure in the United States:
time for a different approach. J Heart Lung Transplant 1993;13:S107–12.
2. Revisão das II Diretrizes da Sociedade Brasileira de Cardiologia para o
Diagnóstico e Tratamento da Insuficiência Cardíaca. Arq Bras Cardiol 2002; 79 (supl)
3. Kannel WB. Epidemiology and prevention of cardiac failure: Framingham Study
insights. Eur Heart J 1987;8 Suppl F:23– 6.
4. Haldeman GA, Croft JB, Giles WH, Rashidee A. Hospitalization of patients with
heart failure: National Hospital Discharge Survey, 1985 to 1995. Am Heart J
1999;137:352– 60.
5. Jessup M, Brozena S. Heart failure. N Engl J Med 2003;348:2007-2018
6. Konstam MA. Progress in heart failure management? Lessons from the real world.
Circulation 2000;102:1076-8.
7. Khand A, Gemmel I, Clark AL, Cleland JG. Is the prognosis of heart failure
improving? J Am Coll Cardiol 2000;36:2284-6.
8. Hogg K, Swedberg K, McMurray J. Heart failure with preserved left ventricular
systolic function; epidemiology, clinical characteristics, and prognosis. J Am Coll
Cardiol 2004;43:317-327.
9. Owan T, Redfield M. Epidemiology of diastolic heart failure. Prog Cardiovasc Dis
2005;47:320-332.
10. Redfield MM, Jacobsen SJ, Burnett JC Jr, Mahoney DW, Bailey KR, Rodeheffer
RJ. Burden of systolic and diastolic ventricular dysfunction in the community:
appreciating the scope of the heart failure epidemic. JAMA 2003;289:194-202
Referências
56
11. Owan TE, Hodge DO, Herges RM, Jacobsen SJ, Roger VL, Redfield MM. Trends
in prevalence and outcome of heart failure with preserved ejection fraction. N Engl J
Med 2006;355:251-259
12. Phillips R A,
Diamond J A. Diastolic Function in Hypertension. Current
Cardiology Reports 2001;3:485–497
13. Gaasch WH, Zile MR. Left ventricular diastolic dysfunction and diastolic heart
failure. Annu Rev Med 2004;55:373-94.
14. Inouye I, Massie B, Loge D, Topic N, Silverstein D, Simpson P, Tubau J.
Abnormal left ventricular filling: an early finding in mild to moderate systemic
hypertension. Am J Cardiol 1984;53:120 –126.
15. Aeschbacher BC, Hutter D, Fuhrer J, et al.: Diastolic dysfunction precedes
myocardial hypertrophy in the development of hypertension. Am J Hypertens 2001;
14:106–113.
16. Fouad FM, Slominiski JM, Tarazi RC: Left ventricular diastolic function in
hypertension: relation to left ventricular mass and systolic function. J Am Coll Card
1984; 3:1500–1506.
17. Smith VE, Schulman P, Karimeddini M, et al.: Rapid ventricular filling in left
ventricular hypertrophy II. Pathological hypertrophy. J Am Coll Card 1985; 5:869–
874.
18. Phillips RA, Goldman ME, Ardeljan M, et al.: Determinants of abnormal left
ventricular filling in early hypertension. J Am Coll Card 1989; 14:979–985.
19. Wachtell K, Smith G, Gerdts E, Dahlöf B, Nieminen MS, Papademetriou V et al.
Left Ventricular Filling Patterns in Patients With Systemic Hypertension and Left
Ventricular Hypertrophy (The LIFE Study). Am J Cardiol 2000;85:466–472
Referências
20.
Rakowski
57
H,
Appleton
CP,
Chan
KL,
et
al:
Canadian
consensus
recommendations for the measurement and reporting of diastolic dysfunction by
echocardiography: From the investigators of consensus on diastolic dysfunction
by echocardiography. J Am Soc Echocardiogr 1996; 9: 736–60.
21. Nishimura RA, Tajik J. Evaluation of diastolic filling of left ventricle in health and
disease: Doppler echocardiography is the clinician’s rosetta stone. J Am Coll Cardiol.
1997;30:8–18.
22. Ommen SR, Nishimura RA, A clinical approach to the assessment of left
ventricular diastolic function by Doppler echocardiography:update 2003. Heart
2003;89(Suppl III):iii18–iii23.
23. Yamamoto K, Nishimura RA, Chaliki HP, et al. Determination of left ventricular
filling pressure by Doppler echocardiography in patients with coronary artery disease:
critical role of left ventricular systolic function. J Am Coll Cardiol 1997;30:1819–26.
24. Tei C, Ling LH, Hodge DO, Bailey KR, Oh JK, Rodeheffer RJ, et al. New index of
combined systolic and diastolic myocardial performance: A simple and reproducible
measure of cardiac function - study in normals and dilated cardiomyopathy. J Cardiol
1995; 26(6):357–366.
25. Skagseth E. Pulmonary vein flow pattern in man during thoracotomy. Scand J
Thorac Cardiovasc Surg 1976;10:36–42.
26. Klein AL, Tajik AJ. Doppler assessment of pulmonary venous flow in healthy
subjects and in patients with heart disease. J Am Soc Echocardiogr 1991;4:379–92.
27. Appleton CP, Galloway JM, Gonzalez MS, Gaballa M, Basnight MA. Estimation of
left ventricular filling pressures using two dimensional and Doppler echocardiography
in adult patients with cardiac disease: additional value of analyzing left atrial size, left
atrial ejection fraction and the difference in duration of pulmonary venous and mitral
flow velocity at atrial contraction. J Am Coll Cardiol 1993;22:1972–82.
Referências
58
28. Garcia MJ, Thomas JD, Klein AL. New Doppler echocardiographic applications
for the study of diastolic function. J Am Coll Cardiol 1998;32:865-75.
29. Garcia MJ, Palac RT, Malenka DJ, Terell P, Plehn JF. Color Mmode Doppler flow
propagation velocity is a relatively preload-independent index of left ventricular filling.
J Am Soc Echocardiogr 1999;12:129-37.
30. Brun P, Tribouilloy C, Duval AM, Iserin L, Meguira A, Pelle G, et al. Left
ventricular flow propagation during early filling is related to wall relaxation: a color Mmode Doppler analysis. J Am Coll Cardiol 1992;20:420-32.
31. Stugaard M, Smiseth OA, Risoe C, Ihlen H. Interventricular early diastolic filling
during acute myocardial ischemia: assessment by multigated color M-mode Doppler.
Circulation 1993;88:2705-13.
32. Ohte N, Narita H, Akita S, Kurokawa K, Hayano J, Kimura G. Striking effect of left
ventricular systolic performance on propagation velocity of left ventricular early
diastolic filling flow. J Am Soc Echocardiogr 2001;14:1070e4.
33. Hurrell D G, Nishimura R A, Ilstrup D M,
Appleton C P. Utility of Preload
Alteration in Assessment of Left Ventricular Filling Pressure by Doppler
Echocardiography: A Simultaneous Catheterization and Doppler Echocardiographic
Study. J Am Coll Cardiol 1997;30:459–67.
34. Isaaz K, Munoz del Romeral L, Lee E, et al. Quantitation of the motion of the
cardiac base in normal subjects by Doppler echocardiography. J Am Soc
Echocardiogr 1993;6:166-76.
35. Garcia MJ, Rodriguez L, Ares MA, et al. Differentiation of constrictive pericarditis
from restrictive cardiomyopathy: assessment of left ventricular diastolic velocities in
the longitudinal axis by Doppler tissue imaging. J Am Coll Cardiol 1996;27:108.
Referências
59
36. Nagueh S, Middleton K, Koplen H, et al. Doppler tissue imaging: a noninvasive
technique for evaluation of left ventricular relaxation and estimation of filling
pressures. J Am Coll Cardiol 1997;30:1527–33.
37. Nagueh SF, Mikati I, Kopelen HA, et al. Doppler estimation of left ventricular
filling pressure in sinus tachycardia. A new application of tissue doppler imaging.
Circulation 1998;98:1644–50.
38. Oki T, Tabata T, Yamada H, et al. Clinical application of pulsed Doppler tissue
imaging for assessing abnormal left ventricular relaxation. Am J Cardiol
1997;79(7):921-8.
39. Farias C A, Rodriguez L, Garcia M J, Sun J P, Klein A L, Thomas J D.
Assessment of Diastolic Function by Tissue Doppler Echocardiography:Comparison
with Standard Transmitral and Pulmonary Venous Flow. J Am Soc Echocardiogr
1999;12: 609-17.
40. Munagala VK, Jacobsen SJ, Mahoney DW, Rodeheffer RJ, Bailey KR, Redfield
MM. Association of newer diastolic function parameters with age in healthy subjects:
a population-based study. J Am Soc Echocardiogr 2003;16:1049-56.
41. Weissler A, Harris W, Schoenfeld C: Systolic time intervals in heart failure in man.
Circulation 1968; 37: 149-159.
42. Mancini G, Costello D, Bhargava V, Lew W, LeWinter M, Karliner J: The
isovolumic index: a new noninvasive approach to the assessment of left ventricular
function in man. Am J Cardiol 1982; 50: 1401-1408.
43. Poulsen S, Nielsen J, Andersen H: The influence of heart rate on the Doppler
derived myocardial performance index. J Am Soc Echocardiogr 2000; 13: 379-384.
44. Nearchou N, Tsakiris A, Katsaflianis S, Lolaka M, Skoufas D, Skoufas P: Age and
sex influence on Doppler-index of global myocardial performance of left ventricle
(Tei-index) to healthy subjects. Eur Heart J 2001; 22 (Suppl): 582 (Abstract P 3074).
Referências
60
45. Bruch C, Schmermund A, Marin D, Katz M, Bartel T, Schaar J, et al. Tei-index in
patients with mild-to-moderate congestive heart failure. E.Heart J 2000;21:18881895.
46. Dujardin KS, Tei C, Yeo TC, Hodge DO, Rossi A, Seward JB. Prognostic value
of a Doppler index combining systolic and diastolic performance in idiopathic-dilated
cardiomyopathy. Am J Cardiol 1998;82:1071-1076.
47. Lax JA, Bermann AM, Cianciulli TF, Morita LA, Masoli O, Prezioso HA.
Estimation of the ejection fraction in patients with myocardial infarction obtained from
the combined index of systolic and diastolic left ventricular function: a new method. J
Am Soc Echocardiogr 2000;13:116-123.
48. Moller JE, Sondergaard E, Poulsen SH, Appleton CP, Egstrup K. Serial Doppler
echocardiographic assessment of left and right ventricular performance after a first
myocardial infarction. J Am Soc Echocardiogr 2001;14:249-255.
49. Parthenakis FI, Kanakaraki MK, Kanoupakis EM, Skalidis EI, Diakakis GF,
Filippou OK, et al. Value of Doppler index combining systolic and diastolic myocardial
performance in predicting cardiopulmonary exercise capacity in patients with
congestive heart failure: effects of dobutamine. Chest 2002;121:1935-1941.
50. Vivekananthan K, Kalapura T, Mehra M, Lavie C, Milani R, Scott R, et al.
Usefulness of the combined index of systolic and diastolic myocardial performance to
identify cardiac allograft rejection. Am J Cardiol 2002;90:517-520.
51. Wachtell K, PalmieriV, Gerdts E, Bella JN, et al. Myocardial Performance Index
Independently Predicts Cardiovascular Morbidity and Mortality in Hypertensive
Patients With Electrocardiographic Left Ventricular Hypertrophy: The LIFE Study. J
Am Coll Cardiol 2004: abstracts 227A.
52. Yeo TC, Dujardin KS, Tei C, Mahoney DW, Mcgoon MD, Seward JB. Value of a
Dopper-derived index combining systolic and diastolic time intervals in predicting
outcome in primary pulmonary hypertension. Am J Cardiol 1998;81:1157-61.
Referências
61
53. Poulsen SH, Jensen SE, Tei C, Seward JB, Egstrup K. Value of the Doppler
index of myocardial performance in the early phase of acute myocardial infarction. J
Am Soc Echocardiogr 2000;13:723-30.
54. Moller JE, Poulsen SH, Egstrup K. Effect of preload alternations on a new
Doppler echocardiographic index of combined systolic and diastolic performance. J
Am Soc Echocardiogr 1999;135:1065-72.
55. Lind L, Andrén B, Ärnlöv J. The Doppler-derived myocardial performance index
is determined by both left ventricular systolic and diastolic function as well as by
afterload and left ventricular mass. Echocardiography 2005; 22: 211-216.
56. Lacorte J, Cabreriza S, Rabkin D, et al: Correlation of the Tei index with invasive
measurements of ventricular function in a porcine model. J Am Soc Echocardiogr
2003; 16: 442-447.
57. Cury A F, Bonilha A, Saraiva R, Campos O, Carvalho A C C, De Paola A A V,
Fischer C, Tucci P F, Moises V A. Myocardial Performance Index in Female Rats
with Myocardial Infarction: Relationship with Ventricular Function Parameters by
Doppler Echocardiography. J Am Soc Echocardiogr 2005;18:454-60.
58. Hole T, Skjaerpe T. Myocardial performance index (Tei index) does not reflect
long-term changes in left ventricular function after acute myocardial infarction.
Echocardiography 2003;20:1-7.
59. Cheung M, Smallhorn J, Redington AN et al. The effect of changes in loading
conditions and modulations of inotropic state on the myocardial performance index;
comparison with conductance catheter measurements.Eur Heart J 2004;25:2238–42.
60. Ling LH, Tei C, McCully RB et al. Analysis of systolic and diastolic time intervals
during dobutamine-atropine stress echocardiography: diagnostic potential of the
Doppler myocardial performance index. J Am Soc Echocardiogr 2001;14:978–86.
Referências
62
61. Lavine S J. Effect of Heart Rate and Preload on Index of Myocardial Performance
in the Normal and Abnormal Left Ventricle J Am Soc Echocardiogr 2005;18:133–141.
62. Dagdelen S, Eren N, Karabulut H, Caglar N. Importance of the Index of
Myocardial Performance in Evaluation of Left Ventricular Function. Echocardiography
2002;19:273-278.
63. Nearchou NS, Tsakiris AK, Tsitsirikos MD, et al: The Tei index as a method of
evaluating left ventricular diastolic dysfunction in acute myocardial infarction. Hell J
Cardiol 2005;46:35-42.
64. Fernandes JM, Rivera I R, Romão B O, Mendonça M A, Moisés V A. The
myocardial performance index in hypertension: patients with mild diastolic
dysfunction and normal ejection fraction. Eur J Echocardiography 2005;6(Suppl
1):136 (Abstract P 892).
65. Fernandes JM, Rivera I R, Romão B O, Mendonça. Comparação entre Tei-Index
e Doppler Tecidual na Análise da Disfunção Diastólica Inicial de Ventrículo
Esquerdo. Revista Brasileira de Ecocardiografia. Abr/Mai/Jun 2005 Ano XVIII Nº 2.
66. Ommen SR, Nishimura RA, Appleton CP, et al. Clinical utility of Doppler
echocardiography and tissue Doppler imaging in the estimation of left ventricular
filling pressures: A comparative simultaneous Doppler-catheterization study.
Circulation 2000;102:1788–94.
67. Sohn DW, Chai IH, Lee DJ, et al. Assessment of mitral annulus velocity by
Doppler tissue imaging in the evaluation of left ventricular diastolic function. J Am
Coll Cardiol 1997;30:474–80.
68. Palecek T, Linhart A, Bultas J, Aschermann M. Comparison of early diastolic
mitral annular velocity and flow propagation velocity in detection of mild to moderate
left ventricular diastolic dysfunction. Eur J Echocardiography 2004;5:196-204
Referências
63
69. Appleton CP, Hatle LK, Popp RL. Relation of transmitral flow velocity patterns to
left ventricular diastolic function: new insights from a combined hemodynamic and
Doppler echocardiographic study. J Am Coll Cardiol 1988;12:426-40.
70. De Boeck BW, Cramer MJ, Oh JK, et al: Spectral pulsed tissue Doppler imaging
in diastole: A tool to increase our insight in and assessment of diastolic relaxation
of the left ventricle. Am Heart J 2003;146(3):411– 419.
71. Okan T, Sari I, Akar, S, et al: Ventricular diastolic function of ankylosing
spondylitis
patients
using
conventional
pulsed
wave
Doppler,
myocardial
performance index and tissue Doppler imaging. Echocardiography 2008;25:47–56.
72. Schiller NB, Shah PM, Crawford M et al. Recommendations for quantification of
the left ventricle by two-dimensional echocardiography. J Am Soc Echocardiogr
1989;2:358–67.
73. Sahn DJ, DeMaria A, Kisslo J, Weyman A. The committee on M-mode
standarization of the American Society of Echocardiography. Recomendations
regarding quantitation in M-mode echocardiography: results of a survey of
echocardiographic measurements. Circulation 1978; 58:1072-83.
74. Devereux RB, Alonso DR, Lutas EM, Gottlieb GJ, Campo E, Sachs I, et al.
Echocardiographic assessment of left ventricular hypertrophy: comparison to
necropsy findings. Am J Cardiol 1986;57:450-8.
75. Lang RM, Bierig M, Devereux RB, Flachskampf FA, Foster E. et al.
Recommendations for Chamber Quantification: A Report from the American Society
of Echocardiography’s Guidelines and Standards Committee and the Chamber
Quantification Writing Group, Developed in Conjunction with the European
Association of Echocardiography, a Branch of the European Society of Cardiology. J
Am Soc Echocardiogr 2005;18:1440-1463.
Referências
64
76. Heesen WF, Beltman FW, Smit AJ,May JF. A Simple Nomogram for
Determination of Echocardiographic Left Ventricular Geometry. Am J Cardiol
1998;82:485–489.
77. Teichholz LE, Kreulen T, Herman MV, Gorlin R. Problems in echocardiographic
volume determinations: echocardiographic-angiographic correlations in the presence
of absence of asynergy. Am J Cardiol. 1976;37:7-11.
78. Tei C, Nishimura RA, Seward JB, Tajik AJ. Noninvasive Doppler-derived
myocardial performance index: correlation with simultaneous measurements of
cardiac catheterization measurements. J Am Soc Echocardiogr 1997;10:169-178.
79. Bruch C, Schmermund A, Dagres N, Katz M, Bartel T, Erbel R: Tei index in
coronary artery disease validation in patients with overall cardiac and isolated
diastolic dysfunction. Z Kardiol 2002;91:472-480.
80. Dandel M, Kemper D, Lehmkuhl H, Hetzer R. Evaluation of left ventricular filling
pressures by the Tei index. J Am Soc Echocardiogr 2004;17: 709.
81. Appleton CP, Hatle LK. The natural history of left ventricular filling abnormalities:
assessment by two-dimensional and Doppler echocardiography. Echocardiography
1992;9:437-57.
82. Ishida Y, Meisner JS, Tsujioka K, Gallo JI, Yoran C, Frater RW, Yellin EL. Left
ventricular filling dynamics: influence of left ventricular relaxation and left atrial
pressure. Circulation. 1986;74:187-96.
83. Bruch C, Schmermund A, Dagres N,Katz M, Bartel T, Erbel R. Severe Aortic
Valve Stenosis with Preserved and Reduced Systolic Left Ventricular Function:
Diagnostic Usefulness of the Tei Index. J Am Soc Echocardiogr 2002;15:869-76.
84. Yoshifuku S, Otsuji Y, Takasaki K, Yuge K, Kisanuki A, Toyonaga K, Lee S,
Murayama T, Nakashima H, Kumanohoso T, Minagoe. Pseudonormalized Doppler
Referências
65
total ejection isovolume (Tei) index in patients with right ventricular acute myocardial
infarction. S, Tei C. Am J Cardiol 2003;1;91:527-31.
85. Kang SM, Ha JW, Rim SJ, Chung N. Index of myocardial performance using
Doppler-derived parameters in the evaluation of left ventricular function in patients
with essential hypertension. Yonsei Med J. 1998;39:446-52.
86. Andersen NH, Poulsen SH, Helleberg K, Ivarsen P, Knudsen ST, Mogensen CE.
Impact of essential hypertension and diabetes mellitus on left ventricular systolic and
diastolic performance. Eur J Echocardiogr 2003;4:306-12.
87. Yakabe K, Ikeda S, Naito T et al: Left ventricular mass and global function in
essential hypertension after antihypertensive therapy. J Int Med Res 2000; 28:9-19.
88. Keser N, Yildiz S, Kurtoglu N, Dindar I. Modified TEI Index: A promising
paramenter in essential Hypertension. Echocardiography 2005; 22: 296-304.
89. Nearchou NS, Zarkos I, Tsakiris A, Skoufas P. The influence of hypertension on
Doppler-index of total myocardial performance and on deceleration time of wave A of
mitral flow in patients with acute myocardial infarction. Am J of Hypertension 2003,
16,:5, Supp. 1;A204.
90. Mishra RK, Kizer JR, Palmieri V, et al: Utility of the myocardial performance index
in a population with high prevalences of obesity, diabetes, and hypertension
the strong heart study. Echocardiography 2007;24:341–347.
91. Gulati VK, Katz WE, Follansbee WP, Gorscan J. Mitral annular descent velocity
by tissue Doppler echocardiography as an index of global left ventricular function. Am
J Cardiol 1996; 77:979-84.
92. Ikeda Y, Kobayashi K, Satomi S, Shirotani T, Kuniyoshi T, Nakatani M, Tajiri E,
Furuta Y, M1otooka T: Relationship between left ventricular geometry and the Tei
index in patients with hypertension (abst). Am J Hypert 1999;12:189A.
Referências
66
93. Aurigemma GP, Williams D, Gaasch WH, Reda DJ, Materson BJ, Gottdiener JS.
Ventricular and myocardial function following treatment of hypertension. Am J Cardiol
2001;87: 732–736.
94. Bountioukos M, Schinkel AF, Bax JJ, et al: The impact of hypertension on systolic
and diastolic left ventricular function. A tissue Doppler echocardiographic study. Am
Heart J 2006;151:1323.e7–12.
95. Yu CM, Lin H, Yang H, Kong SL, Zhang Q, Lee SW. Progression of systolic
abnormalities in patients with ‘‘isolated’’ diastolic heart failure and diastolic
dysfunction. Circulation 2002;105:1195–1201.
96. Spencer KT, Kirkpatrick JN, Mor-Avi V, Decara JM, Lang RM.Age dependency of
the Tei index of myocardial performance. J Am Soc Echocardiogr. 2004;17:350-2.
97. Ozdemir K, Altunkeser BB, Danis G, Ozdemir A, Uluca Y, Tokac M, et al. Effect
of the isolated left bundle branch block on systolic and diastolic functions of left
ventricle. J Am Soc Echocardiogr 2001;14:1075-9.
98. Tei C, Dujardin KS, Hodge DO, Kyle RA, Tajik AJ, Seward JB. Doppler index
combining systolic and diastolic myocardial performance: clinical value in cardiac
amyloidosis. J Am Coll Cardiol 1996;28:658-64.
99. Sato T, Harada K, Tamura M, Watanabe A, Ishii M, Takada G. Cardiorespiratory
exercise capacity and its relation to a new Doppler index in children previously
treated with anthracycline. J Am Soc Echocardiogr 2001;14:256-63.
100. Karvounis H I, Papadopoulos C E, Zaglavara T A, Nouskas I G, Gemitzis K D,
Parharidis G E,
Louridas G E. Evidence of Left Ventricular Dysfunction in
Asymptomatic Elderly Patients with Non–insulin-dependent Diabetes Mellitus
Angiology 2004:55:549–555.
101. Mugerwa JA, Kiatchoosakun S, Restivo J, Hoit BD. The myocardial performance
index in patients with aortic stenosis. Echocardiography. 2002;19:267-72.
Referências
67
102. Doin FL, Borges Mda R, Campos O, de Camargo Carvalho AC, de Paola AA,
Paiva MG, Abucham J, Moises VA. Effect of central hypothyroidism on Dopplerderived myocardial performance index. J Am Soc Echocardiogr. 2004;17:622-9.
103. Bruch C, Herrmann B, Schmermund A, Bartel T, Mann K, Erbel R. Impact of
disease activity on left ventricular performance in patients with acromegaly. Am Heart
J. 2002;144:538-43.
104. Maron BJ, Spirito P, Green KJ, et al: Noninvasive assessment of left ventricular
diastolic function by pulsed Doppler echocardiography in patients with hypertrophic
cardiomyopathy. J Am Coll Cardiol 1987;10:733–742.
8. Apêndices
______________________________________________________________
Apêndices
69
Apêndice A – Medidas descritivas individuais de todas as variáveis mensuradas no grupo I
Nome
Idade Altura Peso
SC
FC
anos
cm
kg
m²
bm mmHg mmHg mm mm
PAS
PAD
Ao
AE ddVE dsVE Septo
MAS
32
176
72
1,88 65
BEM
29
163
59
CAMJ
30
168
72
MHR
47
148
ZSS
50
EGA
30
WRPS
PP
DD FE ERP Massa
mm
Mm
mm
mm
%
%
cm
g
107
71
34
30
46
30
9,0
9,0
35 64 0,39
137
1,63 68
95
57
29
23
43
26
8,0
8,0
40 70 0,37
105
1,82 59
114
78
32
35
48
31
9,0
9,0
35 65 0,38
147
48
1,39 82
90
56
27
30
42
25
9,0
9,0
40 72 0,43
118
156
59
1,58 66
131
75
27
27
46
32
9,0
8,0
30 58 0,35
127
158
68
1,70 60
106
74
27
29
46
31
8,0
8,0
33 61 0,35
117
21
176
98
2,14 84
129
75
31
31
50
29
11,0 11,0 42 73 0,44
207
FCY
43
160
63
1,66 60
128
74
31
30
46
28
8,0
39 70 0,35
117
JSC
58
164
75
1,82 61
110
63
29
29
45
29
10,0 10,0 36 65 0,44
153
ACS
31
165
88
1,95 62
123
81
30
30
52
34
10,0 10,0 35 63 0,38
194
MAPS
66
153
65
1,62 76
125
72
31
31
41
24
9,0
9,0
41 73 0,44
114
RMS
39
158
58
1,58 69
125
76
29
28
42
28
8,0
8,0
33 62 0,38
101
JGDN
29
169
91
2,01 58
89
52
39
35
46
29
10,0 10,0 37 67 0,43
158
VMSC
28
161
69
1,73 55
101
59
27
31
42
29
8,0
8,0
31 59 0,38
101
JSS
25
176
77
1,93 76
116
63
33
31
46
32
9,0
9,0
30 58 0,39
137
GFS
45
173
92
2,06 75
128
60
33
34
50
30
11,0 10,0 40 70 0,40
194
NCSS
50
152
72
1,69 76
138
80
33
31
46
27
10,0 10,0 41 72 0,43
158
IFO
52
161
58
1,61 56
142
76
30
32
47
30
9,0
9,0
36 66 0,38
142
BN
54
153
62
1,59 52
98
66
29
30
47
32
9,0
9,0
32 60 0,38
142
EAS
37
165
74
1,81 56
112
62
32
32
50
35
10,0 10,0 30 57 0,40
181
RTS
18
164
42
1,42 76
89
53
27
22
44
29
7,0
7,0
34 63 0,32
91
NMAL
40
153
55
1,51 59
109
72
32
27
41
25
8,0
8,0
39 70 0,39
97
JPGB
23
186
76
2,00 84
85
54
31
29
48
30
10,0 10,0 38 67 0,42
170
ASSF
44
169
71
1,81 66
107
59
34
29
44
30
9,0
9,0
32 60 0,41
127
JLR
41
163
65
1,70 60
109
60
33
30
44
27
9,0
9,0
39 69 0,41
127
ABF
51
163
60
1,64 57
115
67
36
32
46
30
10,0 10,0 35 64 0,43
158
ECV
47
162
79
1,84 57
125
76
34
32
45
27
10,0 10,0 40 71 0,44
153
CJRS
30
158
82
1,84 64
90
61
35
33
44
30
9,0
9,0
32 60 0,41
127
IAOF
43
164
71
1,77 73
105
57
29
31
46
27
9,0
9,0
41 72 0,39
137
IMBL
53
153
70
1,68 67
108
70
28
29
46
32
10,0 10,0 30 58 0,43
158
8,0
Idade em anos; Altura em cm; Peso em Kg; SC: superfície corpórea em m²; FC: freqüência cardíaca em bpm;
PAS: pressão arterial sistólica em mmHg; PAD: pressão arterial diastólica em mmHg; AO: diâmetro aórtico em
mm; AE: diâmetro do átrio esquerdo em mm; DDVE: diâmetro diastólico do ventrículo esquerdo em mm; DSVE:
diâmetro sistólico do ventrículo esquerdo em mm; PP: espessura diastólica da parede posterior em mm; ERP:
espessura relativa da parede do ventrículo esquerdo; DD: fração de encurtamento; FE: fração de ejeção; Massa
em g.
Apêndices
70
Apêndice B – Medidas descritivas individuais de todas as variáveis mensuradas no grupo I
(continuação)
Nome
IM
g/m²
E
A
DE E/A
m/s m/s ms
a
(TE)
ms
ms
c
d
TRIV TCIV IPM
Sm
Em
Am
Em/Am
ms ms
ms
ms
cm/s cm/s cm/s
MAS
73,0 0,71 0,35 184 2,03 434 312 438 361
77
45
0,39
7,0
9,0
8,0
1,13
BEM
64,2 0,92 0,40 152 2,30 425 319 453 399
54
52
0,33
8,0
12,4
8,6
1,43
CAMJ
81,1 0,74 0,44 164 1,69 467 329 476 375
101
38
0,42
7,3
10,0
8,1
1,23
MHR
84,7 0,79 0,61 166 1,29 382 295 430 353
77
10
0,29
7,6
8,8
11,6
0,76
ZSS
80,4 0,72 0,68 205 1,06 436 320 480 396
84
32
0,36
6,0
7,8
8,8
0,89
EGA
69,2 0,85 0,43 158 1,99 399 306 440 387
54
39
0,30
7,7
9,8
8,5
1,15
WRPS 96,5 0,87 0,58 148 1,51 341 281 339 296
42
18
0,21
9,9
12,2
8,8
1,39
FCY
70,8 0,95 0,58 168 1,62 423 299 458 365
93
31
0,41
8,7
13,2
10,0
1,32
JSC
84,1 0,59 0,46 159 1,28 442 299 466 369
97
46
0,48
6,5
8,8
8,9
0,99
ACS
99,2 0,70 0,46 163 1,51 448 324 479 397
82
42
0,38
5,2
8,5
7,2
1,18
MAPS
69,9 0,68 0,61 193 1,12 472 324 480 367
113
35
0,46
7,0
9,3
10,8
0,86
RMS
63,6 0,64 0,46 165 1,41 427 316 460 391
69
43
0,35
6,9
8,1
9,9
0,82
JGDN
78,5 0,72 0,45 200 1,62 423 312 457 377
80
31
0,36
8,2
8,3
8,3
0,99
VMSC
58,2 0,94 0,40 162 2,36 427 330 482 391
91
6
0,29
8,3
12,8
7,3
1,75
JSS
71,0 0,70 0,42 157 1,65 389 283 418 352
66
40
0,38
7,7
9,9
9,3
1,07
GFS
94,1 0,60 0,35 160 1,70 384 300 413 332
81
4
0,28
8,6
10,8
10,2
1,06
NCSS
93,7 0,79 0,66 141 1,19 434 312 476 383
93
30
0,39
6,9
9,7
9,5
1,01
IFO
88,5 0,88 0,46 176 1,91 503 364 561 452
109
30
0,38
7,2
8,5
8,4
1,01
BN
89,2 0,50 0,42 184 1,20 450 320 494 410
85
46
0,41
5,6
6,6
7,5
0,89
EAS
100,0 0,64 0,37 166 1,73 406 285 443 368
75
46
0,42
7,1
11,6
8,4
1,39
RTS
64,5 0,96 0,49 149 1,97 397 272 411 331
79
46
0,46
8,7
12,4
8,9
1,39
NMAL
63,9 1,02 0,50 133 2,03 439 321 477 391
86
31
0,36
6,8
9,9
6,5
1,53
JPGB
84,8 0,65 0,46 165 1,40 369 263 403 319
84
22
0,40
7,8
11,6
7,3
1,58
ASSF
70,3 0,60 0,41 168 1,47 393 301 438 350
88
4
0,30
8,4
10,4
10,2
1,02
JLR
74,9 0,92 0,53 172 1,72 372 310 394 352
42
21
0,20
9,8
11,0
9,3
1,19
ABF
96,2 0,64 0,46 180 1,38 480 338 524 423
101
41
0,42
5,6
8,4
7,6
1,11
ECV
83,0 0,83 0,61 149 1,37 458 331 510 416
93
34
0,38
6,4
9,1
10,2
0,89
CJRS
69,4 0,86 0,50 166 1,71 424 319 472 385
87
19
0,33
9,1
10,8
9,4
1,15
IAOF
77,3 0,90 0,44 180 2,04 434 327 478 412
66
40
0,33
7,8
10,2
7,6
1,34
IMBL
94,4 0,78 0,60 161 1,29 458 303 507 396
111
44
0,51
6,9
9,6
7,9
1,22
IM: índice de massa em g/m²; E, A e E/A: máximas velocidades da curva de fluxo mitral inicial e atrial em
m/s e sua razão; TDE: tempo de desaceleração da onda E; a: intervalo de tempo entre o final do fluxo
diastólico mitral e seu reinício no ciclo seguinte em ms; TE: tempo de ejeção em; c: tempo entre o pico da
onda R do ECG e o início do fluxo diastólico mitral em ms; d: tempo entre o pico da onda R do ECG e o
final do fluxo na via de saída do VE em ms; TRIV: tempo de relaxamento isovolumétrico em ms; TCVI:
tempo de contração isovolumétrico em ms; IPM: índice de performance miocárdica; Sm, Em, Am:
velocidades máximas ao Doppler tecidual durante a sístole (Sm), diástole inicial (Em), e tardia (Am) em ms;
Em/Am relação entre as máximas velocidades diastólicas teciduais iniciais e finais.
Apêndices
71
Apêndice C – Medidas descritivas individuais de todas as variáveis mensuradas no grupo II
Nome
Idade Altura Peso
sc
FC
PAS
PAD
Ao
AE ddVE dsVE Septo PP
m²
bm mmHg mmHg mm mm
DD FE ERP Massa
anos
cm
kg
mm
Mm
mm
mm
%
JAS
68
170
71
1,82 71
128
72
37
36
50
30
12
12
40 70 0,48
233
AFB
69
160
70
1,73 63
169
76
30
39
46
26
12
12
43 75 0,52
204
YLP
71
150
67,5 1,63 67
156
88
30
34
43
28
12
12
35 64 0,56
184
VBO
73
157
61
1,61 63
149
89
33
31
48
33
11
11
31 59 0,46
193
CFM
62
163
76
1,82 62
153
78
32
37
45
30
12
12
33 62 0,53
198
MAVS
57
144
52
1,41 82
195
114
28
34
47
33
10
10
30 57 0,43
164
MLL
70
154
57
1,54 65
154
83
31
35
47
31
12
12
34 63 0,51
211
JAA
71
160
62
1,64 72
135
63
38
31
47
31
13
13
34 63 0,55
237
EAS
51
163
89
1,94 66
153
85
36
39
50
32
14
14
36 65 0,56
291
HTS
67
148
75
1,69 75
144
84
30
33
45
29
12
12
36 65 0,53
198
JVS
59
148
62
1,55 86
169
88
27
32
44
29
12
11
34 63 0,50
179
MLAS
59
160
79
1,82 76
165
97
36
36
51
34
12
12
33 62 0,47
241
JMD
84
144
49
1,38 76
176
69
32
34
49
32
12
12
35 64 0,49
226
ASM
89
144
52
1,41 71
162
84
33
30
45
22
14
13
51 82 0,58
235
JFS
70
163
85
1,91 90
151
85
33
35
46
27
14
14
41 72 0,61
256
JOA
62
167
55
1,61 69
170
72
43
39
51
31
14
13
39 69 0,51
284
DLS
64
154
66
1,64 62
136
77
32
32
47
30
11
11
36 66 0,47
187
JBP
67
155
101 1,98 76
173
75
37
37
47
28
16
14
40 71 0,60
293
LDA
77
143
48
1,36 88
150
79
31
31
45
31
10
10
31 59 0,44
153
ASN
56
165
58
1,63 64
169
104
37
32
49
31
16
15
37 66 0,61
328
MGF
83
155
78
1,77 64
115
69
38
41
49
26
14
12
47 78 0,49
253
EEM
61
156
62
1,61 69
107
73
35
43
50
30
11
11
40 70 0,44
207
MUS
71
157
68
1,69 70
147
79
34
32
47
30
12
12
36 66 0,51
211
JMM
60
174
74
1,88 79
151
82
39
30
51
35
12
12
31 59 0,47
241
LMC
78
154
49
1,45 64
188
88
34
30
44
27
13
12
39 69 0,55
202
CMLR
52
159
69
1,71 77
163
98
30
29
46
27
16
14
41 72 0,61
284
RF
83
161
82
1,86 75
143
65
33
34
50
35
13
13
30 57 0,52
261
EMA
62
161
81
1,85 67
177
93
31
41
51
29
16
14
43 74 0,55
332
MBS
63
156
72,5 1,73 64
134
80
33
35
47
29
11
11
38 69 0,47
187
JoAS
76
161
139
72
33
31
46
30
14
13
35 64 0,57
243
80
1,84 88
%
cm
g
Idade em anos; Altura em cm; Peso em Kg; SC: superfície corpórea em m²; FC: freqüência cardíaca em bpm;
PAS: pressão arterial sistólica em mmHg; PAD: pressão arterial diastólica em mmHg; AO: diâmetro aórtico em
mm; AE: diâmetro do átrio esquerdo em mm; DDVE: diâmetro diastólico do ventrículo esquerdo em mm; DSVE:
diâmetro sistólico do ventrículo esquerdo em mm; PP: espessura diastólica da parede posterior em mm; ERP:
espessura relativa da parede do ventrículo esquerdo; DD: fração de encurtamento; FE: fração de ejeção; Massa
em g.
Apêndices
72
Apêndice D – Medidas descritivas individuais de todas as variáveis mensuradas no grupo II
(continuação)
NOME
IM
g/m²
E
A
m/s m/s
TDE E/A
ms
a
(TE)
ms
ms
c
d
TRIV TCI IPM
Sm
Em
Am
Em/Am
ms ms
ms
ms
cm/s cm/s cm/s
JAS
128,1 0,58 0,74 236 0,79 406 312 445 355
90
4
0,30
8,0
7,0
9,8
0,72
AFB
118,0 0,76 0,96 256 0,79 432 326 472 368
104
2
0,32
6,7
7,4
12,8
0,58
YLP
113,1 0,58 0,89 280 0,65 459 308 484 365
119
32 0,49
4,8
4,3
11,4
0,38
VBO
120,0 0,68 0,95 274 0,71 516 312 527 387
141
64 0,66
5,3
5,2
8,4
0,62
CFM
108,6 0,99 1,19 336 0,84 449 330 454 383
71
47 0,36
5,6
4,3
7,7
0,56
MAVS 115,9 0,50 0,74 226 0,68 400 272 449 355
94
34 0,47
5,8
4,5
10,5
0,43
MLL
136,9 0,65 0,79 212 0,82 474 313 508 385
123
38 0,52
5,7
3,2
11,4
0,28
JAA
144,3 0,36 0,61 262 0,59 424 247 468 335
134
44 0,72
6,1
5,6
9,3
0,61
EAS
149,6 0,74 0,83 240 0,89 439 291 465 351
114
34 0,51
5,3
6,7
9,8
0,69
HTS
117,2 0,66 0,87 201 0,76 414 301 481 382
99
14 0,37
6,2
5,5
11,0
0,50
JVS
115,4 0,72 0,93 272 0,77 415 321 470 382
89
5
0,29
6,6
6,1
8,9
0,69
MLAS 132,0 0,66 0,79 224 0,84 402 307 451 371
80
15 0,31
9,2
5,0
11,6
0,43
JMD
163,7 0,95 1,24 274 0,76 414 319 430 368
62
34 0,30
5,1
4,8
9,7
0,49
ASM
166,0 0,68 0,91 284 0,75 457 289 462 318
144
24 0,58
6,5
5,0
8,8
0,57
JFS
134,4 0,45 0,66 232 0,68 440 290 460 358
102
48 0,52
5,7
3,6
9,9
0,36
JOA
176,4 0,92 1,10 268 0,83 470 349 501 426
75
46 0,35
6,7
5,4
9,4
0,58
DLS
113,8 0,52 0,58 188 0,90 480 330 499 416
83
67 0,45
5,0
6,2
10,4
0,60
JBP
148,4 0,77 1,00 280 0,77 378 254 435 330
105
19 0,49
7,6
3,6
8,9
0,41
LDA
112,3 0,52 0,77 228 0,68 415 294 458 351
107
15 0,41
6,4
5,7
8,9
0,65
ASN
200,7 0,52 0,79 272 0,66 487 292 524 386
138
57 0,67
4,7
2,7
11,2
0,24
MGF
142,8 0,48 0,81 207 0,60 467 326 510 394
117
25 0,44
4,4
3,2
9,8
0,32
EEM
127,9 0,79 0,90 195 0,88 412 330 450 371
78
4
0,25
7,4
5,9
11,0
0,53
MUS
125,3 0,73 0,90 205 0,81 490 344 487 400
87
59 0,42
5,3
4,6
8,7
0,53
JMM
127,7 0,60 0,73 254 0,82 371 295 415 343
72
4
0,26
9,2
6,3
11,4
0,55
LMC
139,8 0,66 1,00 337 0,66 498 355 514 408
106
37 0,40
5,3
4,2
9,8
0,43
CMLR 165,9 0,66 0,78 221 0,85 410 252 444 333
RF
140,4 0,43 0,73 268 0,59 428 276 470 362
111
47 0,63
7,1
4,0
9,4
0,42
109
44 0,55
6,4
5,2
10,5
0,50
EMA
179,2 0,77 0,87 326 0,89 485 335 515 388
127
22 0,45
6,4
3,1
10,8
0,29
MBS
108,3 0,64 0,76 248 0,84 484 325 495 395
101
59 0,49
7,2
5,6
10,5
0,54
JoAS
131,8 0,45 0,69 268 0,65 415 284 450 333
116
15 0,46
7,9
6,2
9,3
0,67
IM: índice de massa em g/m²; E, A e E/A: máximas velocidades da curva de fluxo mitral inicial e atrial em
m/s e sua razão; TDE: tempo de desaceleração da onda E; a: intervalo de tempo entre o final do fluxo
diastólico mitral e seu reinício no ciclo seguinte em ms; TE: tempo de ejeção em; c: tempo entre o pico da
onda R do ECG e o início do fluxo diastólico mitral em ms; d: tempo entre o pico da onda R do ECG e o
final do fluxo na via de saída do VE em ms; TRIV: tempo de relaxamento isovolumétrico em ms; TCVI:
tempo de contração isovolumétrico em ms; IPM: índice de performance miocárdica; Sm, Em, Am:
velocidades máximas ao Doppler tecidual durante a sístole (Sm), diástole inicial (Em), e tardia (Am) em
ms; Em/Am relação entre as máximas velocidades diastólicas teciduais iniciais e finais.
9. Anexos
______________________________________________________________
Anexos
74
ANEXO A - Termo de Consentimento Livre e Esclarecido
Eu,.............................................................................................(nome do paciente ou
do responsável legal), tendo sido convidado (a) a participar como voluntário (a) do
estudo, “Índice de Performance Miocárdica na Alteração do relaxamento do
ventrículo esquerdo do Ventrículo Esquerdo em Pacientes com Hipertensão Arterial
e Função Sistólica Preservada”, que quer dizer: estudo utilizando uma nova medida
feita pela ultra-sonografia do coração para avaliar a função do músculo do coração,
recebi do Dr. José Maria Gonçalves Fernandes, CRM 3248-Al, médico responsável
pela pesquisa, as informações que me fizeram entender, sem dificuldades e sem
dúvidas, os seguintes aspectos:
•
Essa pesquisa é para conhecer a importância de uma nova medida
realizada durante o ultra-som do coração, conhecido como ecocardiografia,
que é feito como o ultra-som da barriga, usa um aparelho que somente
encosta no peito e, assim, vê a imagem do coração em uma televisão. O
exame não provoca nenhum desconforto, dura cerca de 30 minutos e só
farei esse exame uma única vez.
•
Esse exame ajudará no diagnóstico da insuficiência cardíaca, doença que
afeta o músculo do coração principalmente das pessoas que têm pressão
alta.
•
Essa pesquisa é importante porque ajudará o médico a escolher o melhor
tratamento, além do que o médico saberá muito mais sobre pressão alta e
a insuficiência cardíaca
•
Esse exame será realizado no laboratório de ecocardiografia da clínica
Unicar - Unidade Cardiológica de Alagoas .
•
Minha única participação nessa pesquisa será fazer esse ultra-som do
coração, que não provoca nenhum incômodo à minha saúde física e
mental.
•
Esse exame não tem nenhum risco físico, nem mental
•
Sei que, no caso de sofrer algum dano pela minha participação nessa
pesquisa, tenho direito a indenização na forma da lei. Sei, também, que
tenho direito a ressarcimento caso tenha alguma despesa extra por
participar da pesquisa.
Anexos
75
•
O médico responsável pela pesquisa me garantiu que serei esclarecido
antes, durante ou sempre que eu desejar, sobre essa pesquisa.
•
Sei que a qualquer momento eu poderei retirar meu consentimento para
participação na pesquisa, ou me recusar a participar, sem nenhuma
penalização ou prejuízo do meu tratamento.
•
Sei que todas as informações conseguidas por meio da minha participação
na pesquisa, não permitirão a identificação da minha pessoa, mantendo
segredo absoluto, exceto ao médico responsável pelo estudo e que a
divulgação das informações somente será feita entre os profissionais
estudiosos do assunto, mesmo assim, sem me identificar.
•
Qualquer problema e dúvida que eu tiver devo entrar em contato com o Dr.
José Maria Gonçalves Fernandes nos seguintes endereços: Arapiraca na
rua São Francisco nº 458, Centro; Maceió na rua Desp. Humberto
Guimarães nº 46 aptos 302, Ponta Verde. Ou mediante os telefones 35221918 (trabalho); 3327-2053 (residência) e 9982-0595 (celular)
Finalmente, tendo eu compreendido perfeitamente tudo o que me foi
informado sobre a minha participação na mencionada pesquisa e estando
consciente dos meus direitos, concordo em participar e para isso EU DOU O MEU
CONSENTIMENTO SEM QUE PARA ISSO EU TENHA SIDO FORÇADO OU
OBRIGADO.
Nome:.............................................................................................................................
Endereço:.......................................................................................................................
Assinatura:..............................................................................DATA:......../.........../........
Pesquisador:
Assinatura: ....................................................................................................................
OBS: Caso o paciente não seja alfabetizado uma testemunha devidamente
autorizada, assinará pelo participante.
Testemunha...................................................................................................................
Assinatura.............................................................................Identidade........................
Anexos
ANEXO B - Aprovação Comitê de Ética
76