Relato de Caso
Carcinoma de Merkel em pescoço
Alex Freitas Porsani1
Sergio Altino Franzi2
Ali Amar2
Carlos Neutzling Lehn3
Rogério Aparecido Dedivitis2
Merkel carcinoma of neck
RESUMO
Carcinoma de Merkel é uma neoplasia maligna rara, com origem
no sistema neuroendócrino. A localização freqüente é a pele da
cabeça e pescoço, sendo mais comum em idosos. Relatamos o
caso de um homem, 62 anos, caucasiano, com tumor cervical e
extensão à carótida, sem possibilidade cirúrgica. O diagnóstico
histopatológico foi possível à imunoistoquímica. Apresentamos o
tratamento com quimioterapia neoadjuvante com etoposide,
ifosfamida, mesna e taxol por dois ciclos à cirurgia (esvaziamento
cervical com retalho de Bakamjian) e radioterapia pós-operatória
para o carcinoma de Merkel avançado de cabeça e pescoço.
Evoluiu sem evidência de doença há oito meses.
ABSTRACT
The Merkel carcinoma is rare and has origin in the neuroendocrine
system. Its location is most frequently the skin area of neck and
head. This disease is very common in elderly. We related the case
of the Caucasian 62-year-old man with a lump in the neck infiltrating
the carotid artery without surgical possibility. The pathological
diagnosis was made through immunohistochemical analysis. We
presented the neoadjuvant chemotherapy management before of
surgery and postoperative radiotherapy. He has been without
evidence of disease for eight months.
Key words: Carcinoma, Merckel cell. Head and Neck Neoplasms.
Reconstructive Surgical Procedures.
Descritores: Carcinoma de Células de Merckel. Neoplasias de
Cabeça e Pescoço. Procedimentos Cirúrgicos Reconstrutivos.
INTRODUÇÃO
Merkel (1875) descreveu células na camada basal da epiderme
que apresentavam a função mecanorreceptoras e que
posteriormente foram designadas de células de Merkel. O
termo carcinoma de células de Merkel foi descrita inicialmente
por Toker, em 1972. Sua incidência nos Estados Unidos da
América atinge a 0,42:100.000/ano1 . Origina-se a partir do
sistema neuroendócrino e apresenta nas células de Merkel o
substrato anátomo-patológico. Tem sua maior incidência no
gênero masculino, no grupo caucasiano e na faixa etária entre
sexta e sétima décadas. A localização anatômica mais
freqüente é o tegumento da cabeça e pescoço, em até 70% dos
casos. Tem comportamento agressivo e apresenta alta
incidência de comprometimento linfonodal e metástase a
distância. A mortalidade atinge 30% dos casos nos primeiros
três meses e apresenta sobrevida global média a dois e três
anos após o diagnóstico inicial2,3. Em relação ao manejo
terapêutico, apresenta-se bem definido através da ampla
ressecção cirúrgica e radioterapia convencional pósoperatória. Entretanto, a utilização da quimioterapia de indução
(primária) ainda apresenta-se de maneira discutível e sem
padronização na literatura.
RELATO DE CASO
Paciente masculino, 62anos, caucasiano, apresentou-se com
queixa de nódulo no pescoço à esquerda há quatro meses, de
crescimento progressivo, doloroso e evoluindo com ulceração
da pele nos últimos 20 dias. Como antecedente cirúrgico referiu
ressecção de lesão em face há um ano, com anátomopatológico demonstrando carcinoma pouco diferenciado. Ao
exame clínico geral, apresentava-se em bom estado geral, com
índice de Karnofzky de 80%. Ao exame loco-regional,
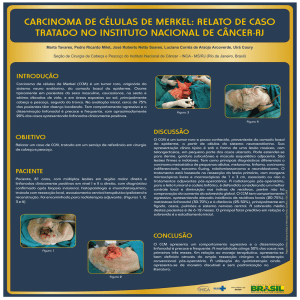
apresentava lesão nodular profunda cervical, de 15 x 10cm,
endurecida, semi-fixa aos planos profundos, bocelada, de
limites não definidos, acometendo as regiões submandibulares
e parotídea esquerda, com área ulcerada (figura 1). A
tomografia computadorizada (TC) do pescoço mostrou
comprometimento do feixe júgulo-carotídeo esquerdo,
inviabilizando a indicação inicial de tratamento cirúrgico.
A imunoistoquímica da biópsia demonstrou, através da
positividade da cromogranina e a negatividade para 35BH11 e
34BE12, o diagnóstico de carcinoma neuroendócrino pouco
diferenciado (não funcional), sendo definido o estadiamento
clínico III – tumor cervical com mais de 2cm e metástase locoregional. Optou-se pela poliquimioterapia de indução (primária)
com intenção de torná-lo ressecável. O esquema
poliquimioterápico utilizado foi: Etoposide – 100 mg/m2 nos dias
1, 2 e 3; Mesna – 450mg/m2 nos dias 1, 2, 3, 4 e 5; Ifosfamida –
1000 mg/m2 nos dias 1, 2, 3, 4 e 5; Taxol – 175mg/m2 no dia 1.
Devido ao baixo Clearence de creatinina (< 34 mL/min), foi
suspenso neste ciclo o uso da Cisplatina. Após o término do 1°
ciclo, evidenciou-se uma remissão parcial do bloco tumoral
cervical, com tamanho de 7x5cm, móvel, amolecido e indolor;
sendo indicado o 2° ciclo. O esquema indicado utilizado foi
1) Médico Residente do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis – HOSPHEL, São Paulo.
2) Médico Assistente do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis – HOSPHEL, São Paulo.
3) Chefe do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis – HOSPHEL, São Paulo.
Instituição: Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis – HOSPHEL, São Paulo.
Correspondência: Rua Cônego Xavier, 276, 5º andar – 04272-300 São Paulo, SP, Brasil.
Recebido em: 05/11/2007; aceito para publicação em: 05/01/2008; publicado online em: 12/02/2008.
Conflito de interesse: nenhum. Fonte de fomento: nenhuma.
126
Rev. Bras. Cir. Cabeça Pescoço, v. 37, nº 2, p. 126 - 127, abril / maio / junho 2008
ajustado após novo clearence de creatinina de 59 mL/min:
Cisplatina – 80 mg/m2 – 1/3 dose nos dias 1, 2 e3; Etoposide –
100 mgm2 nos dias 1, 2 e 3; Mesna – 450 mg/m2 nos dias 1, 2, 3,
4 e 5; Ifosfamida – 1000 mg/m2 nos dias 1, 2, 3, 4 e 5; Taxol –
175 mg/m2 no dia 1. Após nova avaliação, evidenciou-se
manutenção da remissão do bloco tumoral, com tamanho de
6x5cm, móvel, consistência amolecida, indolor, com plano de
clivagem entre bloco tumoral e feixe jugulo-carotídeo à TC,
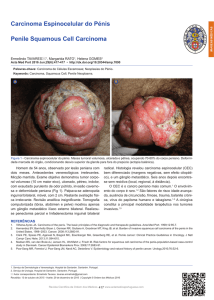
sendo indicada terapêutica cirúrgica. O paciente foi submetido
à ressecção de lesão de pele em região parotídea, com
parotidectomia parcial e glândula submandibular esquerda,
esvaziamento linfonodal cervical associado e reconstrução
com retalho de Bakamjian e fechamento da área cruenta com
enxerto livre – figura 2.
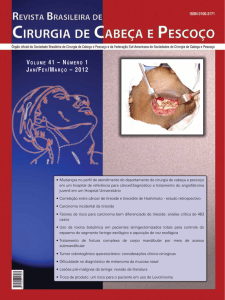
Figura 3 – Apresentação do paciente após realização do tratamento
radioterápico.
DISCUSSÃO
Figura 1 – Lesão nodular profunda cervical esquerda.
O manejo do carcinoma de Merkel é controverso,
preconizando-se a ressecção da lesão primária com margens
amplas e esvaziamento cervical associado, indicado
principalmente pelo alto índice de metástases regionais4. A
radioterapia adjuvante encontra-se com indicação consagrada
no pós-operatório, com controle local e regional de 84%, contra
69% quando comparado à cirurgia exclusiva. A indicação da
radioterapia neste caso ocorreu tanto por indicação pósoperatória, bem como pela extensão inicial da doença no
pescoço. Entretanto, apesar do maior controle de recidiva locoregional, a radioterapia não se demonstrou capaz de alterar a
sobrevida global. Entre os diferentes preditores de sobrevida
em análises multivariáveis, temos idade superior a 70 anos,
tumor maior de 1cm e número de metástases linfáticas. O
estádio da doença, contudo, representa o maior valor preditivo
de sobrevida global5.
A proposta de quimioterapia neoadjuvante utilizada no caso
relatado ocorreu pelo fato do bloco tumoral cervical apresentarse fixo aos planos profundos, apresentando-se como contraindicação à cirurgia. A possibilidade de metástases
hematogênicas em estádios avançados também se mostra
como uma indicação para a proposta de quimioterapia de
indução. Na impossibilidade de tratar-se inicialmente o
carcinoma de Merkel com cirurgia em tumores de cabeça e
pescoço avançados, a utilização do regime de quimioterapia de
indução pode viabilizar tal procedimento, mas deve ser
consolidado com radioterapia convencional loco-regional.
REFERÊNCIAS
Figura 2 – Reconstrução do defeito cirúrgico com retalho fásciocutâneo (Bakamjian).
O paciente evoluiu sem intercorrências, com achado anátomopatológico de células com atipias, em blocos esparsos de
carcinoma. Assim, encaminhamos para o tratamento
radioterápico pós-operatório, em sítio primário do tumor e fossa
supraclavicular ipsilateral, num total de 54Gy, não
apresentando complicações. Encontra-se em seguimento de
seis meses pós-operatório, sem sinais de doença recidivada
(figura 3).
Rev. Bras. Cir. Cabeça Pescoço, v. 37, nº 2, p. 126 - 127, abril / maio / junho 2008
1. McAfee WJ, Morris CG, Mendenhall CM, Werning JW, Mendenhall
NP. Merkel Cell Carcinoma. Cancer. 2005;104:8-10
2. Lonardo MT, Marone U, Apice G, Ferrara E, De Chiara A, Cerra R,
Chiofalo MZ, Mozzilo N. Merkel cell carcinoma: experience of 14 cases
and literature review. J Exp Clin Cancer Res. 2006;25(3):331-7.
3. Suntharalingam M, Rudoltz MS, Mendenhall WM, Parsons JT,
Stringer SP, Million RR. Radiotherapy for Merkel cell carcinoma of the
skin of the head and neck. Head Neck. 2005;27(3):208-16.
4. Senchenkov A, Barnes SA, Moran SL. Predictors of survival and
recurrence in the surgical treatment of Merkel cell carcinoma of the
extremities. J Surg Oncol. 2007;95(3):229-34.
5. Sandel HD, Day T, Richardson MS, Scarlett M, Gutman KA. Merkel
cell carcinoma: does tumor size or depth of invasion correlate with
recurrence, metastasis, or patient survival? Laryngoscope.
2006;116(5):791-5.
127