Posição da Sociedade Brasileira de Dermatologia acerca da
vitamina D
POSIÇÃO DA SOCIEDADE BRASILEIRA DE DERMATOLOGIA ACERCA DA MATÉRIA
PUBLICADA NA REVISTA VEJA (EDIÇÃO 2.304) DE 16 DE JANEIRO DE 2013,
DENOMINADA: UM LUGAR AO SOL PARA A VITAMINA.
O debate, dentro do meio científico, acerca dos benefícios relacionados à Vitamina D e a exposição ao Sol não é
recente, e é motivo de diferentes publicações na literatura.
O tema é controverso e envolve, entre outros fatores, a orientação acerca da necessidade para a exposição ao
sol versus a fotoproteção, medida frequentemente orientada pelos dermatologistas a seus pacientes, para a
prevenção do câncer de pele, do fotoenvelhecimento e no tratamento de discromias e outras fotodermatoses.
A Sociedade Brasileira de Dermatologia, entidade que congrega mais de 6000 dermatologistas Brasileiros, sentese na obrigação de manifestar uma posição formal, baseada em referências de literatura e em sintonia com
outras entidades representativas internacionais.
A orientação da SBD deve servir também como fonte de informação e orientação para que seus associados
possam se posicionar frente à manifestação de pacientes, particularmente acerca da necessidade de
fotoproteção.
Para a adequada compreensão do posicionamento, entendemos necessária a manifestação clara de algumas
premissas, apresentadas abaixo:
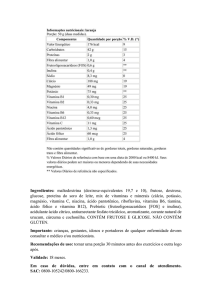
1 – Benefícios da Vitamina D
O único benefício reconhecidamente relacionado à Vitamina D é sua relação com a saúde óssea, através da
participação no metabolismo do cálcio. Níveis adequados de vitamina D estão relacionados à prevenção do
raquitismo e da osteoporose.
Segundo a posição formal do Instituto Nacional de Medicina dos Estados Unidos da América (IOM), publicada no
ano de 2011 no Journal of Clinical Endocrinology and Metabolism 1, “a evidência de que a vitamina D ou o cálcio
reduzem o risco ao desenvolvimento de doença crônica não–esquelética é inconsistente, inconclusiva e não
atende aos critérios de relação causa-efeito. Evidências vindas de estudos randomizados são esparsas”.
2 – Níveis Séricos de Vitamina D3
A definição de Deficiência de Vitamina D, baseada nos níveis séricos de vitamina D3 também é motivo de
controvérsia na literatura: Valores acima de 30 ng / ml ( > 75 nmol / l) são considerados como satisfatórios por
todos os autores. Níveis inferiores a 20 ng / ml (< 50 nmol / l) podem ser consensualmente considerados como
definição de Deficiência de Vitamina D, pois cobrem a necessidade de mais de 97,5% da população. A
controvérsia relaciona-se aos valores compreendidos entre 20 e 30 ng/ml, onde alguns autores definem uma
situação intermediária, denominada de “Nível Insatisfatório”. A variação do ponto de corte pode produzir um
aumento bastante expressivo no número de indivíduos classificados como deficientes, conforme são
apresentados em algumas estatísticas mais alarmistas. Dados epidemiológicos mundiais mostram que somente
cerca de 30% dos indivíduos apresentam índices de vitamina D menores que 20 ng/ml e, portanto, podem ser
classificados como deficientes, de forma consensual2.
3 – Exposição ao Sol e Vitamina D
A radiação Ultravioleta do tipo B (UVB), com pico de ação em 296nm, atua no metabolismo da vitamina D,
transformando, na epiderme, 7-Dehidrocolesterol em pré-colecalciferol (pré-Vitamina D3). A partir daí, uma
sequencia de reações metabólicas de hidroxilação vão ocorrer no fígado e nos rins, até a produção da Vitamina
D (1,25-dihidrocolecalciferol). A dose estimada de UVB necessária para a produção de 1000 UI de Vitamina D é
de 0,25 Doses Eritematosas Mínimas (DEM), em cerca de 25% da área corporal total. É, portanto uma dose
considerada pequena, se comparado à dose necessária para produção de eritema.
Segundo estudo publicado por De Paula Correa et al3, avaliando o nível de radiação na cidade de São Paulo
durante um período de 3 anos, a exposição não intencional ao ambiente externo pelo tempo de 10 minutos
diários, somente das mãos e face, seria suficiente para a produção adequada de Vitamina D em uma pessoa de
Fototipo II. Os dados apresentados pelo estudo já consideram os dias nublados e chuvosos, portanto, somente
10 minutos de exposição ao ambiente externo, qualquer que seja o clima, somente de mãos e face, seriam
suficientes para a produção de vitamina D na cidade de São Paulo. Isso demonstra que, em um país com altos
níveis de insolação, como o Brasil, devemos ter maior preocupação com os riscos relacionados à exposição solar
do que com os riscos relacionados à sua não-exposição
Em relação ao horário de exposição ao Sol, sabemos que o nível de radiação UVB no período anterior às 10
horas da manhã e após as 15 horas (desconsiderando-se o horário de verão) é mínimo, não justificando a
exposição solar durante esses períodos, particularmente com a intenção de produção de vitamina D
4 – Exposição ao Sol e Desenvolvimento do Câncer de Pele
A incidência do Câncer de pele Não melanoma e Melanoma tem crescido em todo o mundo há décadas, sendo o
mais frequente entre os canceres do corpo humano.
Já está muito bem estabelecido na literatura, e não seria motivo deste texto discorrer sobre o assunto, a relação
de nexo causal entre a exposição solar e o desenvolvimento do Carcinoma Espinocelular. Além disso, diferentes
estudos também apontam a participação da radiação solar também no desenvolvimento do Carcinoma
Basocelular e do Melanoma Cutâneo
4 – Proteção Solar e Vitamina D
Sabemos que o uso adequado de fotoprotetores reduz de forma siginifcativa a quantidade de radiação UVB que
atinge a superfície cutânea, podendo, desta maneira, interferir teoricamente na produção de Vitamina D.
Entretanto, na prática sabemos que o uso regular de fotoprotetores não levam à deficiência de vitamina D.
A possível justificativa encontrada seria a de que, pelo fato dos usuários não aplicarem o protetor solar na
quantidade adequada e com a frequência e regularidade recomendadas, uma quantidade suficiente de radiação
UVB atingiria a superfície da pele para a produção de Vitamina D. Assim, o uso de fotoprotetores, da forma
como é habitualmente utilizado pelos usuários não poderia ser considerada como um fator predisponente ao
desenvolvimento de deficiência de vitamina D.
Baseado nas premissas acima apresentadas, apresentamos abaixo a posição da SBD em relação à Vitamina D e
à matéria publicada pela Revista Veja. Devemos ressaltar que essa posição é semelhante à proposta por outras
entidades, como a Academia Americana de Dermatologia:
1 – A Exposição ao Sol, de forma intencional, não deve ser considerada como fonte para a produção de vitamina
D, ou para a prevenção de sua deficiência.
2 – As medidas fotoprotetoras, como uso de roupas e chapéus, óculos escuros e a não exposição ao sol em
horários extremos (10hrs-15hrs), continuam como a recomendação mais adequada para a prevenção ao câncer
de pele e ao fotoenvelhecimento
2 – O Uso de Protetores Solares com FPS superiores a 30 devem ser recomendados para todos os pacientes,
acima de 6 meses, expostos ao sol. Não se deve realizar exposição ao Sol sem o uso adequado de protetores
solares. Crianças abaixo de 6 meses não devem se expor diretamente ao Sol e não devem fazer uso regular de
fotoprotetores. Não se recomenda o uso rotineiro de Protetores Solares com FPS abaixo de 30.
3 – Pacientes considerados como sendo de risco para o desenvolvimento de deficiência de vitamina D devem ser
monitorados através de exames periódicos e podem utilizar fontes dietéticas ou suplementação vitamínica para a
prevenção de deficiência de vitamina D.
São considerados fatores de risco para o desenvolvimento de Deficiência de Vitamina D:
Lactentes recebendo amamentação exclusiva
Idosos (pele envelhecida produz menos vitamina D)
Indivíduos com baixa exposição ao sol:
Condições climáticas
Uso rigoroso de medidas de fotoproteção
Cobertura da pele por práticas religiosas
Pessoas com fototipos maiores (fototipos V e VI)
Pacientes com síndrome de mal-absorção
Obesos mórbidos
A dose diária recomendada de Vitamina D para a prevenção de deficiência em indivíduos de risco é a seguinte:
0-12 meses: 400 UI/dia
1 a 70 anos: 600 UI/ dia
> 70 anos: 800 UI / dia
Por fim, a SBD entende que a política para a Prevenção ao Câncer de Pele, através da Fotoproteção Consciente,
é medida prioritária em termos de Saúde Pública para o Brasil, na área da Dermatologia.
1.
Ross A.C. et al. The 2011 Report on Dietary Reference Intakes for Calcium and Vitamin D from
the Institute of Medicine: What Clinicians Need to Know. J Clin Endocrinol Metab, January 2011,
96(1):53–58
1.
Binkley N et al. Low Vitamin D Status: Definition, Prevalence, Consequences, and Correction .
Endocrinol Metab Clin N Am 39 (2010) 287–301
1.
De Paula Corrêa M, Ceballos JC. Solar ultraviolet radiation measurements in one of the most
populous cities of the world: aspects related to skin cancer cases and vitamin D availability.
Photochem Photobiol. 2010 Mar-Apr;86(2):438-44
Ass:
Sérgio Schalka
Coordenador do Depto de Fotobiologia
Gabriel Gontijo
Vice-Presidente da SBD
Denise Steiner
Presidente da SBD
Notícia publicada em: 15/1/2013