HEMANGIOMA CAVERNOSO EXTENSO DE HEMITÓRAX DIREITO:
RELATO DE CASO
EXTENSIVE CAVERNOUS HEMANGIOMA OF THE RIGHT HEMITHORAX: CASE
REPORT
Franciolly Roberto Pires1, Draicienne Silva da Rocha¹, Adna Sandriele Oliveira Lima Medeiros¹, Eric
Lima Mendonça do Nascimento¹, João Paulo Barbosa de Jesus¹, Caio Medeiros de Oliveira 2, Acimar
Gonçalves da Cunha Júnior3, Marcia Silva de Oliveira4
Abstract Hemangiomas are benign vascular tumors,
usually asymptomatic and commonly described in several
organs, but the breast doesn’t presented as usual location.
Hemangiomas are described in 1.2% of the mastectomies and
in until 11% of post-mortem studies. Case report: I.F.P.,
female, 65 years old, presented to ectoscopy, right breast with
skin compromised by purplish diffuse nodules, characterized
by an extensive hemangioma, which occupied the entire right
hemithorax and the ipsilateral upper limb. Mammography
showed vascular lesions predominantly in superolateral
quadrant and axillary extension. Computed tomography of
the chest revealed nodules suggestive of hemangioma in the
right breast and the biopsy confirmed the diagnosis of
cavernous hemangioma. Currently, the patient does
accompaniment 2 in 2 years with angiologist and does use of
one tablet per day of diosmin. Comments: hemangioma is a
rare involvement of the breast, which represents in women, a
place of aesthetic and functional risk.
Index Terms Aesthetic, Functional Risk, Hemangiomas,
Vascular Tumors, Women.
INTRODUÇÃO
Hemangioma é um tumor benigno de células endoteliais
comum na infância, com história natural de crescimento
rápido, nos primeiros meses de vida, seguindo-se fase de
regressão lenta até regressão parcial ou total da lesão [7]. O
termo hemangioma é usado para descrever um grupo
específico de tumor vascular, que surge na infância, com
características clínicas, histopatológicas, evolução e
prognóstico próprios [10].
A patogênese dos hemangiomas ainda não é bem
conhecida, mas estudos sugerem uma desregulação da
homeostase vascular, por erro no desenvolvimento, ocorrido
no primeiro trimestre da gestação [10]-[2].
A fase de crescimento do hemangioma ocorre nas
primeiras semanas de vida, com ápice entre o 3° e 6° mês de
vida, podendo se estender até 18 a 24 meses. Posteriormente,
entra em uma fase quiescente, persistindo por alguns meses.
A fase de involução lenta se inicia entre o 12° e 18° mês de
vida. A fase de regressão completa ocorre em uma taxa de
regressão de 10% ao ano, sendo que, até os 5 anos, 50% dos
hemangiomas regrediram. Os hemangiomas não resolutos, até
o 6° ano de vida, terão alterações residuais. As alterações
residuais mais comuns são: as telangiectasias, rugas atróficas,
descoloração amarelada, pele redundante, cicatriz e alopecia
[1].
Segundo estudos nacionais, a incidência é de 3 a 4 casos,
em cada 100 nascidos vivos. Observa-se marcada
predominância pelo sexo feminino, uma tendência por tipos
de pele clara. Mais da metade dos hemangiomas envolve o
polo cefálico. A localização anatômica da lesão é o maior
fator na determinação da probabilidade de complicações [3][4]. As complicações mais comuns são: as ulcerações, ICC,
hipotiroidismo, alteração da visão, comprometimento da
audição e da respiração e desfiguramento [19].
Os hemangiomas são comumente descritos em diversos
órgãos, porém, a mama não é uma localização descrita com
frequência na literatura. Alguns relatos indicam que os
hemangiomas são encontrados em 1,2% das mastectomias e
até 11% dos estudos post-mortem [22].
O diagnóstico dos hemangiomas é feito baseado na
história clínica e no exame físico do paciente, em 95% dos
casos [1]-[7]. Os hemangiomas podem ser classificados,
1
Medical students by the Integrated Faculty of Central Plateau (FACIPLAC). SIGA Special Area, no. 02, 72460-000, East Sector, Gama/DF, Brazil.
Caio Medeiros de Oliveira, gynecologist and obstetrician at the Federal University of Rio Grande do Norte, acts as Staff at the Regional Hospital Gama ,
Quadra 01 , Central Sector , 772405-901, Gama/DF, [email protected].
3
Acimar Gonçalves da Cunha Júnior, Pediatrician Surgeon in Mother and Child Hospital of Brasília/DF, Brasil, Full Professor of the Integrated Faculty of
Central Plateau (FACIPLAC), SIGA área especial, n.º 02, 72460-000, Setor Leste, Gama/DF, Brasil. Professor da Universidade Católica de Brasília, Campus
I, QS 07, Lote 01, EPCT, 71966-700, Águas Claras/DF, Brasil, [email protected]
4
Marcia Silva de Oliveira, Biomedical, Full Professor of the Integrated Faculty of Central Plateau (FACIPLAC). SIGA Special Area, no. 02, 72460-000, East
Sector, Gama/DF, Brazil. Full Professor of the Paulista University (UNIP) – Campus Brasília. SGAS Block 913, s/n, 70390-130, Asa Sul. Brasília/DF, Brazil.
Full Researcher of the Center for Studies in Education and Health Promotion, University of Brasilia – NESPROM/UnB. Campus Universitário Darcy Ribeiro
s/n, set 07, room 34, 70.910-900, Asa Norte. Brasília/DF, Brazil. [email protected]
2
DOI 10.14684/SHEWC.26.2016.77-80
© 2016 COPEC
July 24 - 27, 2016, Salvador, BRAZIL
XVI Safety, Health and Environment World Congress
77
clinicamente, em superficiais, profundos e mistos [2]. Os
hemangiomas superficiais estão localizados na derme
superficial, os profundos na derme reticular e/ou subcutâneo
e os mistos são dotados de um componente superficial e
profundo. Apesar de a maioria dos casos necessitarem apenas
de acompanhamento rigoroso, 15% necessitam de tratamento
específico para minimizar futuras complicações [1]. Existem
várias modalidades terapêuticas descritas para tratamento dos
hemangiomas e nenhuma delas se mostra totalmente eficaz
para todos os casos.
A conduta expectante ou não intervenção ativa sempre
foi a mais utilizada, respeitando a história natural do
hemangioma que é benigno e autolimitado. Lesões
periorificiais, hemangiomas extensos (havendo risco de
coagulopatia), ICC ou que possam causar deformidades
devem ser tratados [22].
O corticoide sistêmico é o mais usado, principalmente
nos casos graves. O seu efeito principal é o de deter o
crescimento e, se possível, induzir a regressão da lesão,
possivelmente, por inibir a angiogênese e induzir a apoptose
[22]. A prednisona e a prednisolona são as drogas mais usadas
por via oral, e a dose pode variar de 2 a 5 mg/Kg/dia. Os
efeitos colaterais são bem descritos e geralmente transitórios
[8].
O uso do interferon está indicado para hemangiomas
alarmantes, com risco de vida, não responsivos ao tratamento
com corticoide oral. A resposta pode ser mais lenta que com
o uso de corticoides; seu efeito antigênico e eficaz com
resposta de 50%, com média de tratamento de 7 a 8 meses [8].
Apresenta vários efeitos colaterais e risco de neurotoxicidade
[12].
Os agentes antineoplásicos têm sido usados, em casos
raros, em que não há resposta ao tratamento com corticoides
ou ao interferon [1]. Há relato de boa resposta clínica, com
efeitos colaterais moderados e transitórios, em menos de 50%
dos casos.
A intervenção cirúrgica precoce é usada, em casos que
possam afetar a autoestima dos pacientes, tais como: nos
hemangiomas de ponta nasal, lesões pedunculadas e lesões de
pálpebra, onde não respondem ao tratamento clínico [23]. A
técnica cirúrgica tradicional é a excisão lenticular, sendo a
excisão circular uma técnica alternativa [15].
A criocirurgia é mais efetiva, quando realizada em
crianças maiores e em lesões pequenas [9]. As complicações
mais frequentes são: atrofia, cicatriz e alteração pigmentar
[23].
A escleroterapia é indicada para alguns hemangiomas
profundos. Alguns agentes esclerosantes utilizados são: o
etanol, álcool etílico, polidocanol, dentre outros.
Complicações não são infrequentes e incluem necrose de pele
e paralisia de nervo periférico [21]-[23].
Novas terapêuticas têm sido testadas, dentre elas: o
imunomodulador, de uso tópico em hemangiomas
superficiais, na fase proliferativa, de tal forma que houve bons
resultados [14]-[20].
Diferentes tipos de laser podem ser usados, na
abordagem do hemangioma, como: o argônio, CO2, Nd:YAG
e mais recentemente o LPTDL (long-pulsed tunable dye
laser) [23].
A embolização não é muito utilizada pelo risco de
migração de partículas. Em tumores vasculares complicados,
pode ser utilizada previamente a ressecção cirúrgica [6]-[23].
A radioterapia está praticamente abandonada, por conta
de suas sequelas, a longo prazo [16]. A ligadura vascular é
considerada, com reservas, nos casos de fístulas
arteriovenosas e nos sangramentos intensos [3]. A terapia
compressiva é outra opção terapêutica. As desvantagens são:
a possível ulceração e o desconforto da pressão local [23].
Este trabalho tem como objetivo relatar um caso de
hemangioma cavernoso extenso de hemitórax direito, com
extensão para a mama direita, região anatômica não usual na
apresentação dos hemangiomas.
DESCRIÇÃO DO CASO
I.F.P., gênero feminino, 67 anos de idade, procurou
assistência médica com queixa de dor em membro superior
direito e mama ipsilateral, com sensação de peso e aumento
de volume da mesma. Apresentava, ao exame físico,
nodulações arroxeadas difusas com espessamento da pele
adjacente localizadas no membro superior direito e parede
torácica com extensão para a mama direita, com diagnóstico
clínico de extenso hemangioma desde o nascimento. A
paciente informava que nunca fez tratamento específico para
as lesões descritas.
Com o diagnóstico de dor associada a hemangioma
difuso com provável acometimento do tecido mamário e
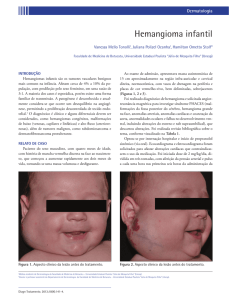
estase venosa foi realizada mamografia (figuras 1 e 2), a qual
evidenciou aumento difuso e heterogêneo da densidade na
região da mama direita devido a presença de volumoso
hemangioma cutâneo, caracterizado no exame mamográfico
por aumento da densidade da tela subcutânea na região axilar
e quadrantes superior e extenso, com múltiplas calcificações
arredondadas, bem circunscritas e com halo hipodenso,
compatíveis com flebolitos de permeio. Não foram
identificadas imagens definidas como nódulos. Não se
observou agrupamento de microcalcificações com
características malignas.
A paciente foi submetida a biópsia incisional com
confirmação histopatológica de hemangioma cavernoso da
mama. Foi prescrito como terapêutica o uso de analgésicos
comuns para o controle da dor local, bem como, 1
comprimido de diosmina ao dia. Atualmente, a paciente faz
acompanhamento ambulatorial, livre de queixas relacionadas
à doença de base.
© 2016 COPEC
July 24 - 27, 2016, Salvador, BRAZIL
XVI Safety, Health and Environment World Congress
78
Figura 1 – Mamografia na incidência médio oblíquo lateral
oblíqua
Figura 2 – Mamografia na incidência crânio caudal
DISCUSSÃO
O presente relato apresenta paciente do gênero feminino com
67 anos de idade, portadora de hemangioma cavernoso
extenso de hemitórax direito com extensão para a mama
ipsilateral, com diagnóstico clínico desde o nascimento.
Conforme Tamagno et al (2011), o hemangioma é o tumor
vascular benigno mais comum da infância, podendo estar
presente desde o nascimento ou surgir nos primeiros meses de
vida, acometendo principalmente o sexo feminino, podendo
estender-se à fase adulta. Geralmente se desenvolve durante
as primeiras semanas de vida e tem uma fase de crescimento
rápido durante os primeiros 3-6 meses de vida, seguida por
uma fase de involução ao redor dos 12 meses, podendo durar
de 3-7 anos. Devido a sua involução espontânea, a maioria
dos hemangiomas não requer intervenção. Ainda assim, o
tratamento é necessário em 10-15% dos casos, especialmente
quando há ameaça à vida e a funções fisiológicas.
A paciente procurou assistência médica com queixa de
dor em membro superior direito e mama ipsilateral, com
sensação de peso e aumento de volume da mesma. O sintoma
doloroso é uma das complicações que os hemangiomas
podem causar [11].
Ao exame físico, a paciente apresentava nodulações
arroxeadas difusas com espessamento da pele adjacente
localizadas no membro superior direito e parede torácica com
extensão para a mama direita. A maioria dos hemangiomas se
situa na face e no pescoço, aparece como uma lesão vermelha
ou arroxeada saliente na pele ou como um tumor saliente
de vasos sanguíneos, mas pode aparecer em órgãos como
o fígado, baço, pâncreas, boca e bolsas sinoviais [4].
O exame de mamografia da paciente, revelou a presença
de volumoso hemangioma cutâneo, caracterizado por
aumento da densidade da tela subcutânea na região axilar e
quadrantes superior e extenso, com múltiplas calcificações
arredondadas, bem circunscritas e com halo hipodenso,
compatíveis com flebolitos de permeio. Segundo Teixeira et
al (2015), os hemangiomas respondem por cerca de 0,4% de
todos os tumores mamários, com rara malignização e têm
difícil diagnóstico por imagem por ausência de características
específicas, podendo ser confundido com tumor maligno.
Atingem geralmente diâmetro máximo de 2 cm e se localizam
preferencialmente na região perilobular [4].
O hemangioma de mama é raro, geralmente
extraparenquimatoso e na maioria dos casos não causa
manifestações clínicas, embora os hemangiomas mamários
subcutâneos sejam lesões benignas e não progridam, a excisão
completa pode ser recomendada para excluir a possibilidade
de um angiossarcoma subjacente. Normalmente se apresenta
à mamografia como uma lesão macrolobular bem circunscrita
que pode conter calcificação. O hemangioma é um
acometimento raro da mama o que representa no sexo
feminino, um local de risco estético e funcional,
correspondendo a deformidades de difícil correção, fato que
pode interferir significativamente no bem estar psicossocial e
nas ideias de proporcionalidade, normalidade e perfeição
[16].
Foi realizada biópsia incisional na paciente, com
confirmação histopatológica de hemangioma cavernoso da
mama. Chade et al (2012), afirmam que o diagnóstico dos
hemangiomas de mama, geralmente acontece de forma
incidental e principalmente durante avaliaçao
̃ histológica do
material obtido por setorectomia e mastectomia. Os
hemangiomas podem situar-se nas camadas superiores
da pele (hemangioma capilar), localizar-se mais
profundamente na pele (hemangioma cavernoso) ou ser uma
mistura de ambos.
A paciente referiu nunca ter feito uso das medicações
preconizadas para o tratamento de hemangiomas, como
corticoide sistêmico, quimioterápico e/ou antineopláscos,
entretanto utiliza analgésicos simples para o controle da dor
local, e diosmina para tratamento da estase venosa. A
diosmina, antivaricoso sistêmico e vasodilatador, é indicada
para o tratamento da insuficiência venosa profunda e
superficial. Trata-se de um bioflavonóide utilizado no
tratamento dos distúrbios venosos e da circulação periférica
de retorno. Age basicamente de 3 formas na circulação de
retorno: prolonga a atividade da norepinefrina parenteral das
veias, aumentando o tônus venoso e reduzindo a estase
venosa; na microcirculação, reduz a hiperpermeabilidade
capilar e a fibrinólise; nos vasos linfáticos, aumenta a
© 2016 COPEC
July 24 - 27, 2016, Salvador, BRAZIL
XVI Safety, Health and Environment World Congress
79
frequência e a intensidade das contrações, diminuindo a
possibilidade de linfedema [5]-[13].
[13] López, Miguel; Gutiérrez, Mildred; Zamora, Mariela; Tamayo, Jorge
García, “Hemangioma Hemosiderótico Targetoide”, Dermatología
Venezolana, 43, 3, 2005, 18-22.
CONCLUSÃO
O hemangioma é uma patologia benigna e infrequente na
mama, que deve ser lembrado como diagnóstico diferencial
entre as doenças mamárias. A relevância deste relato de caso
se dá em decorrência do hemangioma ser um acometimento
raro da mama, o que representa no sexo feminino, um
comprometimento estético permanente, correspondendo a
deformidades de difícil correção e ainda por existirem poucos
casos relatados na literatura.
REFERÊNCIAS
[1]
Bruckner, A. L.; Frieden, I. J.; “Hemangiomas of infancy”, Journal of
the American Academy of Dermatology, 48, 2003, 671-682.
[2]
Bruckner, A. L.; Frieden, I. J.; Esterly, N. B., “Infantile Hemangiomas
and other vascular tumor”, In: Harper J, Orange A, Prose N, editors.
Textbook of pediatric dermatology. Oxford: Blackwell Science; 2006,
1175-200.
[3]
[12] Libby, Edwards M. D., “Systemic dermatologic therapy the
interferons”, Dermatologic Clinics”, 19, 2001, 139-146.
Campos, H. G. A. “Anomalias Vasculares da Infância: avaliação de 10
anos de experiência do Hospital do Câncer (dissertação)”. São Paulo
(SP): Fundação Antônio Prudente - Hospital A. C. Camargo Oncologia; 2000. 136.
[4]
Chade, M. C.; Mateus, E. F.; Bagnoli, F.; Brenelli, F. P.; Mendes, S.
M., “Hemangioma de mama: Relato de caso”, Revista Latinoamericana
de Mastología, 6, 2, 2012, 60-61.
[5]
Dantas, Daniele Vieira, 2014. “Evidências de validação de um
protocolo para assistência às pessoas com úlceras venosas em serviços
de alta complexidade”. Dissertação de Doutorado. Universidade
Federal do Rio Grande do Norte; Programa de Doutorado em
Assistência à Saúde. Natal, Rio Grande do Norte. Brasil.
[6]
Doorne, L. V.; Maeseneer, M.; Stricker, C.; Vanrensbergen, R.;
Stricker, M., “Diagnosis and treatment of vascular lesions of the lip”,
British Journal of Oral Maxillofacial Surgery, 40, 2002, 497-503.
[7]
Frieden, I. J.; Eichenfield, L. F.; Esterly, N. B.; Geronemus, R.;
Mallory, S., “Guidelines of care for hemangiomas of infancy. American
Academy of Dermatology Guidelines/Outcomes Committee”, Journal
of the American Academy of Dermatology, 37, 1997, 631-637.
[8]
Frieden, I. J.; Haggstrom, A. N,; Drolet, B. A.; Mancini, A. J.;
Friedlander, S. F.; Boon, L., et al, “Infantile Hemangiomas: Current
Knowledge, Futyre Directions. Proceedings of a Research Workshop
on Infantile Hemangiomas”, Pediatric Dermatology, 22, 2005, 383406.
[9]
Gadelha, A. R.; Costa, I. M. C., “Cirurgia Dermatologica em
Consultorio”. In: Souza JJ. Criocirurgia de lesões benignas e premalignas. Sao Paulo: Ed. Atheneu; 2003. 361-366.
[14] Martinez, M. I.; Sanchez-Carpintero, I.; North, P. E.; Mihm, M. C. Jr.,
“Infantile hemangioma clinical resolution with 5% Imiquimod cream”,
Archives of Dermatology, 138, 2002, 881-884.
[15] Mulliken, J. B.; Rogers, G. F.; Marler, J. J., “Circular excision of
hemangioma and purse-string closure: The smallest possible scar”,
Plastic and Reconstructive Surgery, 109, 2002, 1544-1554.
[16] Sandriele, Adna; Medeiros, Caio; Pires, Franciolly; Lopo, Daiana,
“Hemangioma Cavernoso De Mama Na Adolescência: Relato De
Caso”, Anais do 37º Congresso Brasileiro de Pediatria, 2015.
Disponível em: <http://anais.sbp.com.br/trabalhos-de-congressos-dasbp/37-congresso-brasileiro-de-pediatria/0415-hemangiomacavernoso-de-mama-na-adolescencia-relato.pdf >. Acesso em 17 de
maio de 2016.
[17] Tamagno, Mauro; Bibas, Benoit Jacques; Minamoto, Helio; Alfinito,
Fernanda Sobreiro; Terra, Ricardo Mingarini; Jatene, Fabio Biscegli,
“Hemangioma subglótico e mediastinal em criança: tratamento com
propranolol”, Jornal Brasileiro de Pneumologia, 37, 3, 2011, 416-418.
[18] Teixeira, Sandra Regina Campos; Arruda, Maurício de Souza;
Azevedo, Juliana; De Camargo, Amâncio, Marcia Martos; Shinzato,
Júlia Yoriko, “Hemangioma cavernoso: curiosa apresentação na
mama”, Revista Brasileira de Mastologia, 24, 2, 2014, 60-61.
[19] Wananukul, S.; Chatproedprai, S., “Ulcerated hemangiomas: clinical
features and management”. Journal of the Medical Association of
Thailand, 85, 2002, 1220-1225. 7
[20] Welsh, O.; Olazaran, Z.; Gomez, M.; Salas, J.; Berman, B., “Treatment
of infantile hemangiomas with short-term application of Imiquimod 5%
cream”, Journal of the American Academy of Dermatology, 51, 2004,
639-642.
[21] Winter, H.; Drager, E.; Sterry, W., “Sclerotherapy for treatment of
hemangiomas”, Dermatologic Surgery, 26, 2000, 105-108.
[22] Zarem, H. A.; Edgerton, M. T. “Induced resolution of cavernous
hemangiomas following prednisolone therapy”, Plastic and
Reconstructive Surgery, 39, 1967, 76.
[23] Zvulunov, A.; Metzker, A., “Hemangiomas and vascular
malformations: unapproved treatments”, Clinics in Dermatology, 20,
2002, 660-667.
[10] Garzon, M. C.; Enjolras, O.; Frieden, I. J., “Vascular tumors and
vascular malformations: Evidence for an association”, Journal of the
American Academy of Dermatology, 42, 2000; 275-279.
[11] Jeunon, Thiago; Sampaio, Ana Luisa Bittencourt; Caminha, Ricardo C.;
Reis, Carlos Umberto da Cunha; Dib, Cassio, “Hemangioma
glomeruloide e a síndrome POEMS. Relato de dois casos e revisão da
literatura”, Anais Brasileiros de Dermatologia, 86, 6, 2011, 1167-73.
© 2016 COPEC
July 24 - 27, 2016, Salvador, BRAZIL
XVI Safety, Health and Environment World Congress
80