Hemangioma cavernoso vertebral
em gestante: relato de caso
Luzo Dantas Neto1; Guilherme A. B. Domingues1; Isadora B. Mota1; Ana Caroline
Siquara2; Luis Antônio de Vasconcellos Melca3.
1: Acadêmico de Medicina EMC – UNIRIO; 2: Patologista Clínica, MSc. Profª Assistente EMC – UNIRIO; 3: Ginecologista e Obstetra, MSc. Profº
Assistente EMC – UNIRIO.
INTRODUÇÃO
A coluna vertebral é o sítio mais comum
de hemangioma ósseo, com prevalência
entre 10-12% de casos na população
geral, sendo que destes, apenas 1%
apresentam manifestações clínicas,
tendo como importante fator de risco a
gravidez. Dorsalgia, paraplegia aguda ou
subaguda (que ocorre em mais de 50%
dos casos) e perda sensorial compõem o
típico quadro sintomatológico.
OBJETIVOS
Descrever a apresentação clínica de rara
lesão do tipo cavernoma vertebral em
gestante.
DELINEAMENTO E MÉTODOS
Relato de caso
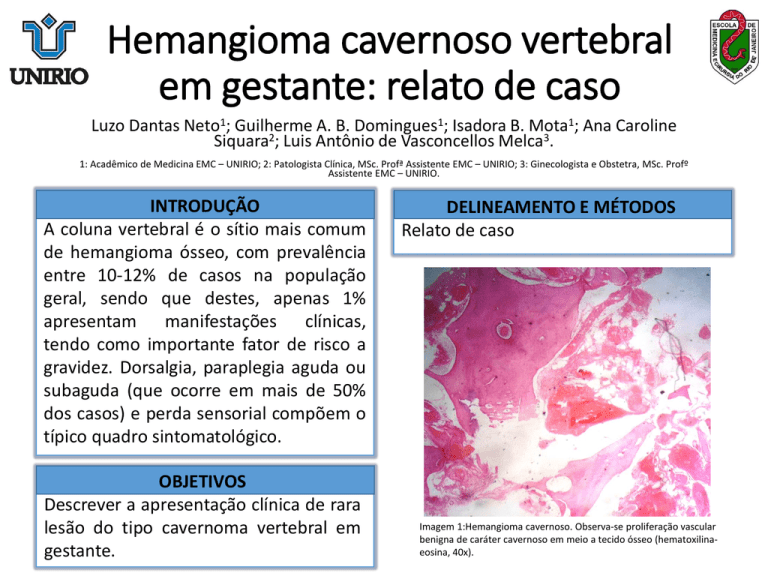
Imagem 1:Hemangioma cavernoso. Observa-se proliferação vascular
benigna de caráter cavernoso em meio a tecido ósseo (hematoxilinaeosina, 40x).
RELATO DO CASO
Paciente feminina, 18 anos, natural do Rio
de Janeiro e com 36 semanas de idade
gestacional, relatou dificuldades para
deambular e espasmos musculares,
evoluindo na internação com plegia de
membros
inferiores
e
paraplegia
espástica. Referiu quadro de dorsalgia
torácica desde os 12 anos, com
diagnóstico de escoliose. Ao exame a
paciente encontrava-se restrita ao leito e
apresentava parestesia de dermátomos
abdominais (principalmente em epigastro
e parte distal dos membros inferiores),
mantendo maior sensibilidade no dimídio
direito.
Os
membros
inferiores
apresentavam espasticidade transitória,
hiper-reflexia, sinal de Babinsky positivo e
clônus
bilateralmente.
Realizou
ressonância magnética que evidenciou
tumoração compressiva da coluna em
nível de T4.
Foi encaminhada para cesárea eletiva
seguida de laminectomia descompressiva.
A
análise
histopatológica
revelou
hemangioma cavernoso. Após duas
semanas ela recebeu alta médica, com
quadro neurológico inalterado. Após alta,
a paciente foi submetida a tratamento
radioterápico com 26 sessões, porém
houve interrupção por nova gravidez, que
foi detectada com oito semanas. Faltaram
duas sessões para o término da
radioterapia.
Imagem 2: Hemangioma cavernoso. Observa-se proliferação
vascular benigna de caráter cavernoso, com vasos dilatados e
congestos, em meio a tecido ósseo (hematoxilina-eosina, 40x).
DISCUSSÃO
A apresentação clínica geralmente é
insidiosa, podendo cursar com parestesia,
plegia e dor no local de expansão. Realiza
diagnósticos diferenciais com mielopatias
compressivas (hérnia de disco, traumas e
neoplasias)
e
não
compressivas
(desmielinizantes, Síndrome de GuillanBarré, LES, infecções e deficiência de
B12).
O diagnóstico pode ser realizado por TC
com contraste ou RNM, sendo que o
diagnóstico definitivo é dado pela
anatomia patológica.
Algumas abordagens para o tratamento
incluem embolização dos vasos do
hemangioma, até a cirurgia de ressecção
da lesão.
O follow-up destes pacientes requer
consultas periódicas, tratamento póscirúrgico com radio ou quimioterapia,
além do aconselhamento ginecológico
para evitar uma nova gestação.
CONCLUSÃO
Hemangiomas na coluna vertebral são raros e
podem causar dor intensa e déficits
neurológicos importantes. Embora seja lesão
óssea, a compressão do espaço extradural
causou dramáticos sintomas à paciente. Após
dois anos houve a recuperação dos
movimentos e sensibilidade por completo,
indicando sucesso da cirurgia e tratamento
posterior. Entretanto, o mal aconselhamento e
a falta de conscientização quanto aos riscos de
uma nova gestação, durante o tratamento
radioterápico e a possibilidade de recidiva
tumoral, culminaram com uma gravidez.
REFERÊNCIAS
1.
2.
3.
SLIMANI, O.;JAYI, S.; ALAOUI, F. F.; BOUGUERN, H.; CHAARA, H.; FIKRI,
G. An Aggressive Vertebral Hemangioma In Pregnancy: A Case Report.
Journal of Medical Case Reports. 8 (June 18, 2014): p207.
Chi, J. H.; Manley, G. T.;Chou, D. Pregnancy-Related Vertebral
Hemangioma. Case Report, Review of the Literature, and Management
Algorithm. Neurosurg Focus. 2005;19(3)
Han, I. Pregnancy and Spinal Problems. Current Opinion in Obstetrics
and Gynecology 2010, 22:477–481