Dr. Alberto arais pydd
Ortopedia e traumatologia
Clínica e cirurgia da coluna vertebral
Crm 21236
Escoliose
A escoliose é uma alteração da coluna que surge por diversas origens e em qualquer
idade. Pode aparecer ao nascimento(congênita), durante o desenvolvimento e no processo de
envelhecimento(degenerativa). Acomete principalmente o sexo feminino, com forte característica
hereditária, representando fonte de preocupação para familiares e o médico, podendo causar
grande prejuízo funcional e estético.
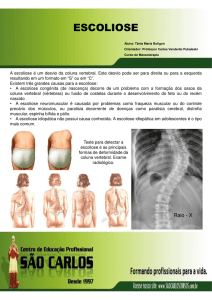
O teste de adams ou de inclinação é uma maneira simples de realizar o diagnóstico, onde
ocorre a formação de uma gibosidade na presença da doença.
As escolioses geralmente são tratadas de maneira conservadora com avaliações médicas
e exames de imagens periódicos, uso de coletes(necessitam indicação e avaliação de especialista,
pois também possuem contra indicações), exercício físico assistido, rpg, fisioterapia e outras
técnicas.
Uma pequena parte dos pacientes evolui com necessidade de cirurgia corretiva. A cirúrgia
da escoliose, diferentemente de há alguns anos, já pode ser realizada com bons graus de
correção, maior segurança, menor tempo de hospitalização e retorno precoce à vida independente.
Tudo isto devido aos cuidados pré operatórios, avanço nos instrumentais cirúrgicos, monitorização
eletrofisiológica trans operatória, equipes preparadas para o procedimento e bons hospitais.
Entendendo a escoliose.
Escoliose é um desvio tridimensional da coluna, sendo que seu formato lembra o de uma
escada em espiral. A gibosidade é formada pela proeminência dos arcos costais no movimento
rotacional da escoliose. A escoliose não está relacionada a alterações posturais e por exemplo o
uso de mochilas pesadas na escola. Dentro das alterações esperadas na escoliose estão a
diferença na altura dos ombros, assimetrias de seios, gibosidade ou corcunda dorsal ou lombar. A
linha da cintura é mais aberta na concavidade da escoliose(triângulo de talhe). Um quadril pode ser
mais alto que o outro e pode haver diferença de comprimento de membros inferiores. “a dor
geralmente não está presente na escoliose e a sua presença merece atenção e pesquisa de outras
fontes de dor”.
Cerca de 80% das escolioses são de causa desconhecida ou “idiopáticas”. Algumas
escolioses apresentam deformidades na formação das vértebras ou sua segmentação e são ditas “
congênitas”, sendo que existem aínda vários outros tipos de escoliose, ligados a doenças
neuromusculares e pós traumáticas por exemplo.
Entendendo a escoliose idiopática (80%).
A escoliose idiopática pode aparecer logo nos primeiros anos de vida mas geralmente é
vizualizada no início da puberdade, por volta dos 10 anos de idade e atinge seu período máximo
de deformação entre os 10 e 14 anos, que coincide com o estirão de crescimento. Na menina, a
escoliose evolui normalmente até 2 anos após a menarca(primeira menstruação), sendo este um
parâmetro importante a ser observado. Meninos e meninas podem ter escoliose, porém, quando
em meninas o potencial de maior gravidade das curvas é sempre levado em consideração no
tratamento. No menino, a mudança no timbre de voz e o aparecimento de pêlos pubianos são o
sinal para cuidados maiores..
Sabemos e temos vários métodos para indicarmos aos pais se a curva escoliótica tem
maior ou menor grau de correção, assim como a hora certa de usar ou não um colete, sempre
sabendo que coletes não melhoram escoliose e sim tem como objetivo a tentativa de bloquear a
evolução de uma curva progressiva.
Pensando em cirurgia...
Já sabemos que algumas curvas progridem mais que outras, mesmo com os tratamentos
indicados e o uso de colete. Curvas maiores do que 40-50 graus tendem a progredir mesmo após
o final do crescimento e é após curvas alcançarem estas magnitudes que geralmente são
indicados os tratamentos cirúrgicos.
As principais indicações e objetivod de uma cirurgia são prevenir problemas cardiológicos,
respiratórios e neurológicos, reduzir e bloquear a evolução de uma curva e melhorar a estética e
qualidade de vida dos pacientes. Geralmente não reduzimos totalmente as curvas sendo reduções
ao redor de 50% a 70% consideradas satisfatórias.
São inseridos implantes metálicos com o objetivo de realinhar e reduzir a magnitude das
curvaturas. Pode haver necessidade de correção da gibosidade atravéz de uma ressecção parcial
de costela(s).
Pré operatório
Em nosso serviço reralizamos de rotina a consulta pré anestésica em consultório, sempre
com a presença dos pais , sendo esta indispensável para a realização de uma cirurgia com maior
segurança. Nesta consulta o paciente é informado sobre a anestesia e lhe são solicitados exames
pré operatórios. É nesta consulta que o paciente fica sabendo o dia da internação, hora de
chegada ao hospital e cuidados como jejum , uso de medicações de rotina, banho pré operatório,
retirada de esmalte das unhas, evitar uso de perfumes ou cremes e maquiagem. Lentes de contato
não devem ser utilizadas durante a internação, leve seus óculos.
No bloco cirúrgico.
O paciente é recebido pela equipe anestésica e cirúrgica, sendo caso a caso solicitado o
acompanhamento de um familiar até o momento da anestesia.. É efetuada a anestesia e
posicionamento do paciente. Neste momento entra em ação (se em uso) o médico neurofisiologista
, que fará o acompanhamento e montagem do equipamento de monitorização neurofisiológica
trans operatória, que para a maioria dos casos traz uma segurança extra na prevenção de lesões
neurológicas trans operatórias.
Após a realização da cirurgia om paciente é encaminhado a sala de recuperação ou cti
póps operatória , dependendo da extensão da cirurgia e indicação do anestesista e cirurgião.
Complicações cirúrgicas.
Todo e qualquer procedimento cirúrgico, seja na coluna ou em outros orgãos não está
isento de complicações. Uma boa preparação pré operatória, bom hospital, bom material cirúrgico
e equipe multidisciplinar treinada são pré requisitos que levam a uma cirurgia com menores
índices de complicações. A maioria das complicações tem resolução e é inerente ao tratamento.
Nossos índices de complicações estão dentro de padrões considerados normais quando
comparados com a literatura no assunto.
Problemas neurológicos: giram em torno de 0,7%, sendo que a maioria das lesões são
reverssíveis . Dentre as causas estão compressão de medula espinhal ou nervos por implantes
metálicos, hematoma epidural, correção excessiva de deformidades.
Hemorrágia: cerca de 3% das cirurgias podem ter sangramento excessivo e necessitar de
transfusão sanguinea. .
Problemas respiratórios: nas cirurgias via anterior pode haver dificuldade de expansãom pulmonar.
Pneumonias podem também acintecer no pós op. Exercícios respiratórios são a melhor forma de
prevenção já no primeiro pós op.
Intestinos: vômitos e náuseas são comuns no pós op. Imediato e são manejados com medicações.
Algunas pacientes tem maior dificuldade para recuperar o funcionamento normal dos intestinos
após cirurgia. Controle de alimentos e ingesta de laxativos podem ser necessários
.
Infecção: quanto mais complexa e demorada a cirurgia maior é a perda sanguinea, tempo de
anestesia e exposição do corpo , aumentando o risco de infecções. Isto torna a infecção uma das
complicações mais comuns na cirurgia da coluna, variando de 1% a 5% dependendo da literatura
estudada.. Idade avançada, desnutrição, obesidade, uso de corticóides, imunossupressão,
diabetes ou infecções em outros locais do corpo pré existentes são fatores de risco.
Problemas circulatórios: tromboflebites são raras mas podem acontecer e a mobilização precoce
ajuda a prevenção, assim como medicações específicas.
Problemas cardíacos são raros e geralmente detectados no exame pré anestésico.
Pós operatório
Ao sair do centro cirúrgico o paciente experimenta as sensações pós anestésicas e é
natural que sinta alguma dor. Medicações no intúito de diminuir os desconfortos estão prescritos
pela equipe médica e serão aplicados pela equipe de enfermagem. Edema nas mãos, face e
membros inferiores podem demorar até 3 dias para desaparecer. O paciente permanecerá com
acesso venoso até que não sejam mais medicações pela veia e estará sondado se for o caso, para
minimizar desconforto. Antibióticos adequados são administrados por 48 horas ou mais se tornarse necessário e a sonda vesical geralmente é retirada com 48 h de pós operatório. Curativos
cirúrgicos geralmente são trocados diariamente por seu médico ou equipe de enfermagem drenos
também são retirados no segundo dia de pós operatório. O primeiro curativo geralmente é efetuado
no segundo dia de pós operatório.
A mobilização do paciente na cama geralmente é liberada conforme o conforto e a dor do
mesmo e a saída da cama acontece após a retirada dos drenos ( 48 h). Fisioterapia é realizada
motora e respiratória desde o primeiro dia de pós operatório.
A alta hospitalar pode acontecer a partir do quinto dia de cirurgia, sendo cada caso
avaliado individualmente pela equipe.
Todos os pacientes são acompanhados por uma equipe multidisciplinar desde o pré
operatório, durante a internação e na recuperação pós operatória, composta por cirurgião
ortopédico, cirurgião ortopédico auxiliar, neurocirurgião, clinico geral, fisoterapeuta, equipe de
enfermagem, e neurofisiologista. Outros profissionais podem ser chamados a dar sua colaboração
se necessário.
Dúvidas quanto a recuperação
Banhos de chuveiro geralmente já podem ser tomados a partir do terceiro dia pós cirurgia.
Não exponha a cicatriz ao sol durante os primeiros meses. Use protetor solar sobre ela.
Cremes com vitamina e podem ser prescritos por dermatologistas. Sensações ruins ao redor da
cicatriz geralmente desaparecem nos primeiros meses.
Coma fontes de fibras e tome bastante água para auxiliar seu intestino a funcionar
normalmente.
Caminhadas são permitidas e incentivadas precocemente.
30 dias sem dirigir, escola ou trabalho são o mínimo exigido. Cada caso deve ser avaliado
em separado.
O ciclo menstrual pode ser alterado por stress pós operatório.
Pontos são retirados em volta do 15 dias pos operatório.
Rx de controle são efetuados para avaliação da consolidação da cirurgia e ausência de
complicações tardias como pseudoartrose (não consolidação de enxerto) e quebra ou
afrouxamento de material de síntese.
Coletes são usados no pós operatório somente em casos específicos.