Aprendendo a diagnosticar e acompanhar
indivíduos soropositivos para HIV.
Serviço de Infectologia HUJM/EBSERH
25 de Agosto de 2016
UFMT
Consulte a página do depto antes de iniciar suas
atividades e sempre que precisar (muito útil)
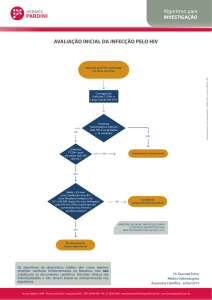
Quando testar?
•
•
•
•
•
Sempre que for atendido em serviço de saúde
Na gestação
Quando se diagnostica uma DST (qualquer)
Quando se diagnostica Tuberculose
Quando há suspeita de infecção pelo HIV:
– Comportamento/situação vulnerabilidade
– Presença de morbidades: típicas (Infecções oportunistas) ou
não típicas: infecções respiratórias (VAS ou VAI)de repetição,
onicomicose em várias unhas, dermatite seborreica, Herpes
zoster, emagrecimento, adenomegalia persistente, diarréia,
anemia/leucopenia-linfopenia, plaquetopenia.
Testes rápidos
Especificidade ≥ 99%
Sensibilidade ≥ 99,5%
Incluindo os testes feitos com fluido oral (exceto na infecção
recente – até 3 meses para positivar)
R
E
A
G
E
N
T
E
N
Ã
O
R
E
A
G
E
N
T
E
•
•
•
•
•
•
•
•
Quando fazer teste rápido? Segundo
MS:
Regiões de difícil acesso ou sem estrutura laboratorial
Programas do MS (Cegonha, PSF, consultório na rua)
CTAs e UTMs
Segmentos populacionais flutuantes
Populações vulneráveis
Parceiros de indivíduos com HIV
Acidentes biológicos ocupacionais
Gestantes, parturientes ou puérperas não testadas no
pré-natal ou que não tenham o resultado o teste
• Abortamento espontâneo (em qualquer idade gestacional)
•
•
•
•
•
Quando fazer teste rápido? Segundo
MS:
Vítimas de violência sexual (antes da profilaxia)
Pacientes atendidos em Pronto Socorro
Pacientes com diagnóstico de TB
Pacientes com diagnóstico de hepatites virais
Pacientes com qualquer DST
• Teste com fluido oral é particularmente útil para
populações-chave (>risco) e populações vulneráveis.
Não é invasivo e tem menor risco biológico
• Nenhum deles é válido para crianças ≤ 18 (24) meses
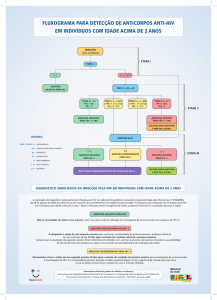
Dois testes rápidos de fabricantes diferentes (TR1 e TR2)
são realizados sequencialmente
O teste não é válido quando a linha do controle não se cora
Amostra
(sangue)
Se não for válido repetir o teste
TR1
Válido?
SIM
SIM
TR2
Resultado
reagente?
Resultado
reagente?
Não
Não1
HIV
positivo2
Amostra não
reagente para HIV
1= repetir em 30 dias se suspeita infecção HIV
discordância
Colher sangue (punção venosa)
fluxograma diag. Laboratorial 3
2= encaminhar para realização de teste molecular (PCR-HIV)
3= aplica-se também quando os dois TR não forem válidos, após repetição com lote diferente.
Testes sorológicos disponíveis
• Imunoensaio de terceira geração (detecção de Abs
HIV1 e HIV2)
• Imunoensaio de quarta geração (detecção de Ag p24
e de Abs HIV1 e HIV2)
• O fluxograma diagnóstico (MS) é o mesmo para os
dois tipos de imunoensaio.
• Diagnóstico de infecção aguda (S.monolike): PCR, p24
Imunoensaio de quarta geração seguido de teste
molecular
Amostra (soro
ou plasma
IE 4ª geração
Não1
Resultado
reagente?
SIM
Amostra não reagente HIV
CV ≥ 5000
cópias/ml
Teste molecular
CV < 5000
cópias/ml
Amostra não reagente HIV
1= repetir com 30 dias se suspeita infecção HIV
WB, IB ou IBR
Não
reagente
HIV
? Repetir
IE 4ª ger.
Reagente
Situações nas quais o fluxograma indica a
realização de testes adicionais (WB, IB) para
definição diagnóstica
Sensibilidade clínica do fluxograma - IE 4ª
geração
Sensibilidade clínica do fluxograma - IE
3ª geração
O diagnóstico pode ser realizado na:
Infecção aguda, fase de latência clínica e fase sintomática
E DEPOIS DO DIAGNÓSTICO?
Abordagem do paciente soropositivo
• Acompanhamento multiprofissional é o ideal
• Reação emocional ao diagnóstico deve ser avaliada e
ser providenciado apoio e esclarecimentos.
• Anamnese e exame físico completos
• Abordar e orientar sobre: práticas sexuais, uso de
preservativos, métodos contraceptivos, uso de tabaco,
álcool ou outras drogas.
• Verificar estado sorológico parceiro e filho(s)
• Condições de moradia, alimentação e trabalho.
• Nível educacional.
(MDRD ou CKD-EPI)
Imunizações de rotina
Contraindicada em gestantes
Contraindicada em gestantes
Tratamento antirretroviral (TARV)
Estimulo à prática de atividades físicas
/ orientações alimentares
Genotipagem pré tratamento
[Crianças – Transmissão vertical]
Segunda linha de tratamento:
(1º trimestre)
Eventos indesejáveis que podem
ocorrer após instituição do TARV
• Primeiros 3 meses são críticos, especialmente se CD4
muito baixo, presença de coinfecções ou comorbidades,
IMC baixo ou desnutrição, anemia (>letalidade)
• Infecções oportunistas
• Síndrome inflamatória de reconstituição imune (SIR):
– 4-8 sem após início do TARV, elevação CD4 e redução da CV
– Tuberculose, MAC, CMV (retinite), HBV ou HVC, LEMP, Sarcoma
de Kaposi, herpes simples ou varicela-zoster, exacerbação
doenças autoimunes, doenças dermatológicas.
– Não suspender ARVs, tratar a infecção e inflamação
• Efeitos adversos dos medicamentos antirretrovirais (IOs)
No decorrer do acompanhamento:
• O indivíduo com HIV/AIDS não é diferente da população geral, está exposto aos
mesmos riscos, às mesmas doenças da comunidade, às doenças do
envelhecimento (aparecimento mais precoce) – devendo ser tratado como
qualquer outro.
• Síndrome metabólica (inflamação crônica HIV*/TARV)
• Observar eventuais interações medicamentosas com os ARVs, principalmente
com IPs, consultar sempre o protocolo clínico.
• Infecções oportunistas – lista, diagnóstico e tratamento – consultar protocolo
clínico.
*replicação viral residual, presença de outros patógenos (CMV, HSV), translocação
bacteriana, perda de céls imunoreguladoras
Fatores associados à falha terapêutica
• Baixa adesão ao tratamento
• Potencia virológica insuficiente (esquemas subótimos)
• Fatores farmacológicos:
– Tomada incorreta dos medicamentos,
– quebra de comprimidos,
– interações medicamentosas e outros fatores que levem à
menor absorção ou metabolismo e eliminação acelerados dos
medicamentos
• Resistência viral (genotipagem)
A escolha do novo esquema pode não ser fácil.
Em caso de dúvida: consulte o especialista. Teleconsultoria
Telessaúde Mato Grosso - Tele Educa MT
Núcleo Técnico Científico de Telessaúde MT
www.telessaude.mt.gov.br
www.youtube.com/teleeducamatogrosso
[email protected]
Tel: (65) 36157352
(65) 3661-3559/3661-2934