Elza M. Thomazini
Bióloga
CRBio 26143/01
Mestre em Ciências Biológicas
UNESP – Rio Claro - SP
BIOSSEGURANÇA
CONTROLE DE INFECÇÃO CRUZADA
NA PRÁTICA ODONTOLÓGICA.
MANUAL DE CONDUTAS
PIRACICABA
2004
FOP – UNICAMP
F i cha Catal og rá fi ca
T368b
Thomazini, Elza M.
Biossegurança - controle de infecção cruzada na prática
odontológica : manual de condutas. / Elza M. Thomazini. –
Piracicaba, SP : FOP/UNICAMP, 2004.
47f. : il.
1. Biossegurança. 2. Controle de infecção cruzada. 3.
Equipamento de proteção individual. I. Título.
CDD 660.6
Ficha catalográfica elaborada pela Bibliotecária Marilene Girello CRB/8–6159, da
Biblioteca da Faculdade de Odontologia de Piracicaba - UNICAMP.
Agradecimentos
Ao Prof. Dr. Thales Rocha de Mattos Filho, todo meu apreço e gratidão pela amizade,
incentivo, reconhecimento e valorização dispensados para a concretização deste
Manual.
Ao Prof. Dr. Luís Alexandre Maffei Sartini Paulillo, pela amizade, empenho, incentivo,
reconhecimento e crédito dado a este trabalho, minha gratidão.
Ao Prof. Dr. Márcio de Moraes,
pelo grau de suporte dado pelos seus
conhecimentos, meu apreço.
A Profa. Dra. Maria da Luz Rosário de Souza,
pelo apoio, amizade
e
sugestões apontadas na elaboração deste trabalho.
Ao Emílio Carlos Salles,
pela amizade, carinho, compreensão e
apoio
dispensados a realização deste protocolo.
A Marilene Girello, pela amizade, apoio e sugestões concernentes à revisão
bibliogrática.
Ao Marco Antonio Cavallari Junior, pela colaboração na execução da capa e na
estruturação das fotos.
A Luciana Asprino, pela colaboração nas fotos.
Ao José Domingos Pedro, pelo apoio e contribuição concernente a digitação.
APRESENTAÇÃO
O objetivo deste trabalho é identificar os riscos existentes no exercício da
Odontologia para o cirurgião-dentista, para os alunos e demais pessoas envolvidas nas
atividades odontológicas e propor medidas eficazes para impedir contágios.
Há necessidade imediata de que toda a classe odontológica conscientize-se
de que o consultório e clínicas odontológicas são ambientes de risco, e que tanto o paciente
como o profissional ou o aluno de Graduação podem contaminar-se nesse ambiente.
Mudanças são necessárias na rotina do trabalho odontológico e tais
mudanças não devem ser encaradas como obstáculos ao exercício da Odontologia, mas
estímulos para uma evolução que se faz extremamente necessária no momento.
Informação,
responsabilidade
e
determinação
são
os
ingredientes
necessários na luta contra a contaminação nos consultórios e nas clínicas odontológicas e
cumprir o protocolo de controle de doenças transmissíveis é o desafio diário de todos nós.
Elza M. Thomazini
[email protected]
1. INTRODUÇÃO .................................................................................... 1
2. DOENÇAS INFECCIOSAS DE RELEVÂNCIA NA PRÁTICA
ODONTOLÓGICA. ............................................................................. 2
2. 1 Infecções causadas por vírus ..................................................... 2
2.1.1 O vírus do Herpes ............................................................. 2
2.1.2 Hepatites ........................................................................... 2
2.1.3 AIDS – Síndrome da Imunodeficiência Adquirida ............. 3
2.1.4 Outras infecções viróticas ................................................. 3
2. 2 Infecções causadas por bactérias .............................................. 4
2.2.1 Sífilis .................................................................................. 4
2.2.2 Tuberculose ....................................................................... 4
2.2.3 Legionelose ....................................................................... 4
2. 3 Infecções causadas por fungos ................................................. 4
2.3.1 Candidíase Bucal ............................................................. 4
3. MEIOS E RISCOS DE CONTAMINAÇÃO .......................................... 5
4. CONTROLE DA INFECÇÃO CRUZADA (CI) NA PRÁTICA
ODONTOLÓGICA ............................................................................... 6
4. 1 Mecanismo de Infecção Cruzada ............................................... 6
4. 2 Estruturação do conhecimento para a realização do CI ............. 7
4.2.1 A presença de fontes de microrganismos ........................ 7
4.2.2 As formas de contaminação ............................................. 8
4.2.3 Patogenicidade ................................................................. 8
5. IMPLANTANDO O PROGRAMA DE CI .............................................. 9
5. 1. Medidas de precaução-padrão ................................................... 9
5. 2 Proteção pessoal ........................................................................ 9
5. 2. 1 Avaliação do paciente (história médica – anamnese) .... 9
5. 2. 2 Imunização ..................................................................... 9
5. 2. 3 Higienização das mãos ............................................... .10
5. 2. 4 Evitar acidentes ..........................................................
12
5. 2. 5 Uso de equipamentos de proteção individual ............ 12
5. 3. Preparação do ambiente .......................................................... 17
5. 3. 1 Descontaminação de superfícies ................................ 17
5. 3. 2 Cobertura de superfícies passíveis de contaminação. 17
5. 3. 3. Antissepsia prévia da boca do paciente ...................... 21
5. 3. 4 Cuidados com o instrumental ...................................... 21
5. 3. 4. 1 Imersão ........................................................ 22
5. 3. 4. 2 Limpeza ........................................................ 22
5. 3. 4. 3 Enxágue ....................................................... 23
5. 3. 4. 4 Secagem ...................................................... 24
5. 3. 4. 5 Empacotamento ........................................... 24
5. 3. 4. 6 Desinfecção ................................................. 24
5. 3. 4. 7 Esterilização dos artigos ............................. 25
5. 3. 4. 8 Armazenamento ........................................... 27
5. 3. 5 Cuidados com os moldes e modelos ........................ 27
5. 3. 6 Cuidados com a manipulação de materiais de
biópsia e dentes ........................................................ 30
5. 3. 7 Cuidados com a manipulação do lixo ....................... 30
5. 3. 8 Em caso de contaminação ........................................ 31
6. ALGUNS ERROS OBSERVADOS NA CLÍNICA ODONTOLÓGICA ........................................................................................... 32
7. CONSIDERAÇÕES FINAIS ....................................................... 42
8. REFERÊNCIAS BIBLIOGRÁFICAS ........................................... 43
1. Introdução
Biossegurança: é um conjunto de normas e procedimentos considerados seguros
e adequados à manutenção da saúde.
O controle de infecção é constituído por recursos materiais e protocolos que
agrupam as recomendações para prevenção e vigilância visando à segurança da equipe de
saúde e dos pacientes.
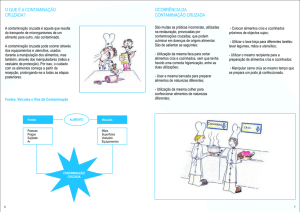
Infecção Cruzada é a infecção ocasionada pela transmissão de microrganismo de
um paciente a outro indivíduo, geralmente pelo pessoal, ambiente ou fômite.
O controle de infecção visa impedir a penetração de microrganismos em locais
onde eles não existam e evitar aportar novos agentes à área já contaminada, garantindo
segurança aos pacientes e à equipe.
A cavidade bucal é um ambiente propício à transmissão, inoculação e crescimento
de vários microrganismos, sendo que a saliva e o sangue são meios ideais para transmissão
desses microrganismos (CDC8 l986).
No exercício da prática odontológica, uma série de doenças infecciosas pode ser
transmitida para pacientes e profissionais, sendo que os microrganismos causadores dessas
doenças, podem ser vírus, bactérias, fungos e protozoários (MARTINIANO E MARTINIANO19
1999).
Através do controle da infecção, podemos evitar as infecções sérias e até mesmo
a morte. Várias fontes com potenciais de infecção estão presentes na Clínica Odontológica:
mãos, saliva, secreções nasais, sangue, roupas e cabelo, assim como instrumentais e
equipamentos.
ROSSETINI, em 1984, no Brasil, foi o primeiro a alertar e indicar os problemas do
contágio na prática odontológica, destacando as evidências do risco, as vias potenciais de
transmissão bem como medidas para reduzir a contaminação.
Algumas das doenças infecciosas de maior relevância na Odontologia passíveis de
serem contraídas são: hepatites, AIDS, difteria, herpes, rubéola, sarampo, influenza (gripe),
caxumba (parotidite), tuberculose.
2. Doenças infecciosas de relevância na prática odontológica
2. 1. Infecções causadas por vírus
As infecções ocasionadas por vírus são as mais graves e de maior preocupação
quando contraídas.
2.1.1. O vírus do Herpes
É considerado o mais transmissível e infeccioso em humanos.
Existem 6 tipos conhecidos do vírus do herpes em humanos:
. vírus do herpes simples tipo I e II
. o citomegalovírus
. o vírus Epstein-Barr
. o vírus varicela-zóster
. o herpes vírus humano 6
2.1.2. Hepatites
-
vírus da Hepatite C
-
vírus da Hepatite D
-
vírus da Hepatite B
Hepatites viróticas: apresentam manifestações clínicas bastante semelhantes. Os
principais sinais e sintomas da hepatite virótica são: cefaléia, febre, fadiga, mal estar, náuseas,
perda de apetite, dor abdominal, calafrios, pele amarelada, urina escura, fezes sem
pigmentação, coceira e dor nas articulações.
A concentração mais elevada do vírus é observada no sangue de pessoas infectadas.
Um (1) mililitro de sangue de uma pessoa infectada pode conter 100 milhões de partículas
virais, significando que pequena quantidade de sangue ou outros fluidos corpóreos são
suficientes para transmissão da doença (OTTONI21 1991).
Hepatite B
O vírus da Hepatite B é considerado de elevado risco de transmissão du
rante a prática odontológica.
As principais formas de transmissão do vírus da
Hepatite B na prática
odontológica acontecem através de acidentes perfuro-cortantes contami
nados com saliva e sangue.
2.1.3. AIDS – Síndrome da Imunodeficiência Adquirida
- O HIV, já foi isolado em todas as secreções orgânicas (sangue, sêmen, secreções
vaginais, saliva, lágrimas, leite materno, fluído cérebro espinhal, fluido amniótico e
urina), porém as evidências epidemiológicas mundiais indicam que apenas o sangue,
sêmen, secreções vaginais e leite materno são fontes de infecção do vírus (BRASIL5
1996).
- As infecções por esse vírus podem provocar uma variedade de sintomas dos quais
as manifestações bucais desempenham um papel importante.
As manifestações bucais mais freqüentes são as infecções fúngicas (Candidíase bucal,
Candidíase pseudomembranosa, Candidíase eritematosa, Queilite angular), infecções
bacterianas (Gengivite, Periodontite, lesões ulceradas), infecções virais (Herpes simples,
Leucoplasia pilosa), cânceres (Sarcoma de Kaposi, Linfoma, Carcinoma epidermóide) e
outras manifestações (aftas, úlceras) (BRASIL5 1996).
2.1.4. Outras infecções viróticas
-Outras infecções viróticas de interesse na Odontologia, freqüentemente transmitidas na
prática odontológica através de pequenas partículas de aerossóis, são as doenças
gripais, geralmente atribuídas ao vírus influenza, comumente associada a um quadro
febril, dores, amigdalite, tosse não produtiva (BRASIL5 1996).
2. 2. Infecções causadas por bactérias
2.2.1 - SÍFILIS: Agente causal: Treponema pallidum. Altamente contagiosa.
Presentes em lesões bucais (ÁLVAREZ LEITE1 1996).
2.2.2 - TUBERCULOSE:
Causada pelo Mycobacterium tuberculosis.
Transmissão se dá por inalação, ingestão ou inoculação, podendo ser disseminada
através dos aerossóis formados, colocando em risco a equipe odontológica e os
pacientes. A partir de 1984, o número de casos de tuberculose voltou a crescer nos
países desenvolvidos, apresentando formas atípicas e disseminadas da doença e,
mais recentemente com formas resistentes ao tratamento habitual (GUANDALINI e
MELO14 1998).
2.2.3 - LEGIONELOSE:
Tem sido sugerida como agente contaminante da água de reservatórios e da
tubulação dos equipamentos odontológicos, podendo causar a
“doença dos
legionários”, que se apresenta como uma forma grave de pneumonia (ÁLVAREZ
LEITE1 1996).
2.3. Infecções causadas por fungos
2.3.1 . CANDIDIASE BUCAL: caracteriza-se por manchas brancas, podendo
estar
localizadas na língua, gengiva, palato duro, comissuras labiais e bochechas, e ser
disseminada pelo organismo. Verifica-se hoje um aumento na presença de
candidíase sistêmica em pacientes sob tratamento de imunodepressores, ou de
antibióticoterapia prolongada, assim como em portadores de HIV (MARTINIANO e
MARTINIANO19 1999).
3. Meios e riscos de contaminação
A prática odontológica oferece condições para o risco de infecção cruzada, que são:
Estreito contato profissional-paciente;
Realização do trabalho diretamente na cavidade bucal, favorecendo o potencial de
estímulo a sangramento;
Produção constante de aerossóis pelo uso de instrumentos rotatórios
cortantes,
dispersando um vasto número de microrganismos no ambiente e, portanto, colocando
toda a área de operação e a equipe como potencialmente contaminadas;
Podemos classificar as
vias de transmissão de microrganismos no atendimento a
pacientes na Clínica Odontológica em três:
Contato direto com lesões infectadas, sangue ou saliva;
Transmissão indireta através de instrumentos e equipamentos contaminados;
Inalação ou absorção dos microrganismos veiculados através do ar, em decorrência da
produção de aerossóis contaminados de sangue e saliva infectados pela tosse, espirro e
fala ou perdigotos de secreções nasofaringeanas (ALVAREZ LEITE1 1996; CHINELATO e
SCHEIDT11 1993).
Apesar do alto risco existente na prática odontológica em adquirir e/ou transmitir doenças
infecciosas, existem meios capazes de controlar a transmissão de microrganismos
patogênicos, através da adoção de medidas de controle de infecção, tais como o uso de
equipamentos de proteção individual e procedimentos de desinfecção e esterilização de
equipamentos e instrumentais utilizados (ROSSETINI22 1984; SAMARANAYAKE et al.23
1995; COTTONE et al.12 1996; CDC9 1998).
4. Controle da Infecção Cruzada na Prática Odontológica
Não existem dúvidas que a infecção cruzada acontece a partir dos procedimentos
odontógicos. A exata magnitude da infecção cruzada na Odontologia é improvável de
se conhecer precisamente.
4. 1. Mecanismo de Infecção Cruzada
Para compreender o mecanismo da infecção cruzada vamos sugerir uma situação
hipotética:
“O paciente sentou-se na cadeira odontológica, o instrumental esterilizado foi disposto
adequadamente e o aluno/profissional lavou criteriosamente as mãos. Porém, num
dado momento o refletor precisa ser melhor posicionado, a cadeira abaixada, novo
instrumento precisa ser retirado da gaveta, as seringas de ar e água são manipuladas,
as peças de alta e baixa rotação são tocadas.”
Tudo o que for tocado pelo aluno ou pelo profissional torna-se teóricamente
contaminado. Além disso, todas as superfícies da sala ficam contaminadas por
aerossóis produzidos pela peça de mão, seringas de ar e água.
Existem três nichos ou reservatórios que favorecem a infecção cruzada na Clínica ou
no Consultório:
1. Instrumental
2. Mãos
3. Superfícies contaminadas
Todos os pacientes devem ser considerados potencialmente infectantes pelo fato de
não poderem ser identificados, mesmo com um bom levantamento da história médica
e a realização de criterioso exame físico e de testes laboratoriais.
Todo paciente deve ser atendido como se fosse portador de uma doença contagiosa.
Levando-se em consideração isso tudo, o CDC-EUA (Center for Disease Control and
Prevention) recomenda que se tomem precauções contra a contaminação por sangue
ou outros fluidos corporais de forma consistente no atendimento de TODOS OS
PACIENTES. Isso ficou conhecido como “precauções universais.”
Realizar CI (Controle de Infecção) é uma necessidade moral e legal, que torna a
razão do trabalho verdadeira e valoriza o profissional da Saúde e a profissão, perante
o paciente e a sociedade. Embora a realização do CI tenha um certo custo, vidas não
tem preço.
4. 2 Estruturação do conhecimento para a realização do CI
Todos devem estar conscientes das variáveis que levam à contaminação e à
infecção:
4.2.1 A presença de fontes de microrganismos
4.2.2 As formas de contaminação
4.2.3 Patogenicidade
4.2.1 A PRESENÇA DE FONTES DE MICROGANISMOS
A maior concentração de microrganismos na
Clínica/Consultório Odontológico
encontra-se na boca do paciente. Quanto maior a manipulação de sangue, visível ou
não,
maior é a sua chance de contrair doença infecciosa.
Ao utilizarmos
instrumentos rotatórios, jatos de ar, ar/água, ar/água/bicarbonato e ultra-som, a
contaminação gerada em até 1,5 m de distância é muito grande.
Peças de mão e borrachas contaminadas, a água que supre o abastecimento de
Saúde, o sabonete em barra, a toalha de pano, a torneira não automática, as
soluções de limpeza, podem ser fortes veículos de microrganismos.
Nossas mãos, uma vez contaminadas de saliva e/ou sangue, são os maiores
veículos de contaminação de superfícies.
4.2.2 FORMAS DE CONTAMINAÇÃO
a. Direta: ocorre pelo contato direto entre o portador e o hospedeiro. Ex.
Hepatites virais, HIV.
b. Indireta: ocorre quando o hospedeiro entra em contato com uma
superfície ou substância contaminada. Ex. Hepatite B, Herpes simples.
c. À distância: através do ar, o hospedeiro entra em contato com o
microrganismo. Ex.Tuberculose, Sarampo e Varicela.
4.2.3 PATOGENICIDADE
Expressa a possibilidade de uma contaminação gerar uma infecção.
Patogenici dade =
número _ de _ microrgani smos _ x _ virulência
Re sistência _ do _ hospedeiro
Uma vez ocorrida a contaminação, a possibilidade de ocorrer a infecção é
diretamente proporcional ao número de microrganismos contaminantes vezes a
virulência deles e é inversamente proporcional à resistência do hospedeiro. A
virulência é definida como o conjunto de recursos que os microrganismos
possuem para causar dano ao hospedeiro, instalando-se, sobrevivendo e,
finalmente multiplicando-se. Resumindo, para que ocorra uma infecção é
necessário que haja uma fonte de microrganismos, um contágio através de uma
das três formas, por um microrganismo de determinada virulência, em um
hospedeiro com maior ou menor resistência.
5. Implantando o Programa de Controle de Infecção (CI)
5. 1 Medidas de Precaução-Padrão
É um conjunto de medidas de controle de infecção adotadas universalmente como
forma eficaz de redução de risco e de transmissão de agentes infecciosos nos
serviços de saúde.
Essas precauções foram criadas para reduzir o risco de
transmissão de patógenos através de sangue e fluidos corporais.
O controle de infecção na prática odontológica obedece a 4 princípios básicos:
Princípio 1
- Os profissionais e os alunos devem tomar medidas para proteger a saúde;
Princípio 2
-
Os profissionais e os alunos devem evitar contato direto com matéria
orgânica;
Princípio 3 - Os profissionais e os alunos devem limitar a propagação de microrganismos;
Princípio 4- Os profissionais e os alunos devem tornar seguro o uso de artigos, peças
anatômicas e superfícies.
5. 2. Proteção Pessoal
5. 2. 1 Avaliação do paciente – história médica - anamnese
A anamnese deve ser obtida, revista e atualizada nas sessões subsequentes e
poderá fornecer dados para que a frente de acidentes, possa decidir pela conduta
terapêutica a ser tomada, pois pode identificar um paciente como sendo portador de
agentes patogênicos, por ter sofrido ou sofrer condições de risco como por exemplo:
transfusões sanguíneas, ser usuário de drogas e outros (OTTONI21 1991; GUANDALINI
e MELO14 1998).
5. 2. 2 Imunização
A Secretaria da Saúde recomenda que todos os componentes da equipe
odontológica, que não tenham contraído ou que não tenham sido imunizados contra as
seguintes doenças: tétano, difteria, rubéola, sarampo, hepatite B, tuberculose, sejam
vacinados, antes de iniciar a prática odontológica (SÃO PAULO27 1998).
Vacinação contra tétano e difteria
Está indicada para os profissionais e alunos que não foram vacinados ante riormente e
para aqueles nos quais a última dose tenha sido aplicada há mais de 10 anos. A vacina
dupla adulto (difteria e tétano) deve ser feita com um intervalo de um a dois meses entre a
primeira e a segunda dose e de seis meses a um ano entre a segunda e terceira dose
(BALDY3 1997).
Vacinação contra a rubéola
Está indicada para as profissionais e alunas (sexo feminino) que não tiveram a doença
e/ou apresentam teste sorológico negativo. Hoje se recomenda uma segunda dose da
vacina contra a rubéola às pessoas que receberam a primeira dose na infância (BALDY3
1997).
Vacinação contra a hepatite B
São recomendadas as três doses da vacina contra a hepatite B, cujos intervalos após a
primeira dose deverão ser de um a seis meses. Pessoas que tenham interrompido o
esquema vacinal após a primeira dose deverão realizar a segunda dose logo que possível
e a terceira dose deverá ser indicada com um intervalo de pelo menos dois meses da dose
anterior. Caso haja interrupção após a segunda dose, a terceira deverá ser administrada
imediatamente (BRASIL6 1999; CDC9 1998).
5. 2. 3. Higienização das mãos
A lavagem das mãos com freqüência é um importante meio de proteção pessoal
e de prevenção de doenças, embora se estime que apenas 40% dos profissionais o façam
rotineiramente (CEDROS10 1993).
A lavagem básica das mãos é uma norma preconizada no pré e no pósatendimento de cada paciente, antes da colocação de luvas e depois de sua remoção e
sempre que se verificar ruptura na integridade das luvas de látex, de modo que todas as
áreas das mãos sejam consistentemente limpas
(SAMARANAYAKE et al.23
1995;
COTTONE12 1996; TEIXEIRA e SANTOS30
1999).
A pele é densamente povoada por microrganismos.
A flora habitante é
classificada em:
Transitória: presente na superfície da pele, facilmente removível com adequada lavagem
das mãos. Trata-se de uma flora patogênica composta principalmente por bactérias Gram
negativas e estafilococos.
Residente: presente nas camadas mais internas da pele e derme, exigindo uso de
escovação associada a substâncias químicas para remoção. É composta por bactérias
Gram positivas e é considerada patogênica em procedimentos cirúrgicos e nos pacientes
imunodeficientes.
LAVAGEM PRÉVIA A PROCEDIMENTOS DE ROTINA (NÃO-CIRÚRGICOS) DEVE SER
FEITA DA SEGUINTE FORMA:
1. Retire anéis, relógios e pulseiras;
2. Ensaboe as mãos e a metade dos antebraços por, no mínimo 10 segundos. O
sabão deve ser líquido, hipoalergênico, Clorex 4%,
PVPI degermante;
3. Enxágüe em abundante água corrente;
4. Seque, preferencialmente com toalhas de papel;
5. Feche a torneira com acionador de pedal ou, se não disponível, com toalha de
papel ou ajuda de um auxiliar. Nunca toque a torneira depois de haver lavado
as mãos.
LAVAGEM DE MÃOS PREVIAMENTE À REALIZAÇÃO DE PROCEDIMEN
TOS CIRÚRGICOS:
1. Retirar anéis, relógio e pulseiras;
2. Use sabão antisséptico e escova;
3. Escove, nessa ordem: unhas, dedos, palma e dorso das mãos e
antebraços, até o cotovelo;
4. Enxágüe em abundante água corrente;
5. Seque com compressas estéreis;
6. Calce as luvas assepticamente.
5. 2. 4 Evitar acidentes
As agulhas devem ser descartáveis, não devem ser entortadas ou
reencampadas
após o uso, evitando a punção acidental. As brocas devem ser
retiradas das pontas, logo após o uso. Não reencapar instrumentos pérfurocortantes
com as mãos desprotegidas, usar sempre um instrumento auxiliar e uma superfície
fixa como apoio.
5. 2. 5 Uso de equipamentos de proteção individual.
Uso de barreiras protetoras:
- luvas,
- máscara
- gorro
- óculos de proteção
- avental
Uso de equipamento de proteção individual é extremamente eficiente
na redução do contato com sangue e secreções orgânicas, sendo obrigatório durante
o atendimento odontológico:
LUVAS
As luvas devem ser usadas para prevenir contato da pele das mãos e antebraços com
sangue, secreções ou mucosas, durante a prestação de cuidados e para manipular
instrumentos e superfícies. Deve ser usado um par de luvas exclusivo para cada
paciente, descartando-as após o atendimento. O mercado dispõe de diversos tipos de
luvas, segundo as finalidades de uso:
Luvas descartáveis de vinil: não oferecem boa adaptação e servem
para a realização de procedimentos como exame clínico, remoção
de sutura e como sobreluva.
Luvas descartáveis de látex: oferecem boa adaptação, e são usadas
em procedimentos clínicos de dentística, prótese, periodontia, etc.Pa
ra procedimentos em prótese o acabamento de pequenas peças em
resina e metais, exige luvas bem adaptadas nas mãos, sob pena das
brocas, drilas ou pedras para acabamento e/ou polimento, se enroscarem nas luvas e lançarem as peças no piso da Clínica. Devido a
isso todo cuidado deve ser tomado na seleção do tamanho de luva
adequado. Se durante o desgaste dessas peças a luva for perfurada,
a mesma deve ser substituida imediatamente.
Luvas cirúrgicas estéreis descartáveis: confeccionadas com látex de
melhor qualidade, oferecem melhor adaptabilidade e seu uso é indi cado em procedimentos cirúrgicos.
Luvas para limpeza geral: são de borracha grossa, utilizadas
serviços de limpeza e descontaminação de instrumentos,
para
equipa-
mentos e superfícies e reutilizáveis, se não estiverem furadas
ou
rasgadas. Devem ser descontaminadas após o uso e guardadas em
saco plástico, separadamente.
Um fato importante relacionado ao uso de luvas, diz respeito ao tempo de utilização das
mesmas, não sendo recomendado o uso de um mesmo par por mais de 1 hora, pois além
de aumentar as chances de perfurações, perdem a capacidade de manter a
impermeabilidade e provoca irritação na pele pela sudorese e pela multiplicação
bacteriana sob as luvas (COTTONE et al.12 1996; GUIMARÃES Jr15 2000).
IMPORTANTE
Enquanto estiver de luvas não manipular objetos fora do campo de trabalho –
canetas, fichas de pacientes, maçanetas, telefone;
Retirar as luvas imediatamente após o término do tratamento do paciente;
Lavar as mãos assim que retirar as luvas;
As luvas não protegem de perfurações de agulhas, porém está comprovado que as
luvas podem diminuir a penetração de sangue em até 50% de seu volume;
Uso de 2 pares de luvas é formalmente indicado em procedimentos cirúrgicos de
longa duração ou com sangramento profuso, conferindo proteção adicional contra a
contaminação.
MÁSCARAS
A máscara constitui-se na maior medida de proteção das vias aéreas superiores contra
microrganismos presentes nas partículas de aerossóis produzidas durante os
procedimentos clínicos ou durante um acesso de tosse, espirro ou fala (GUANDALINI e
MELO14 1998).
O uso adequado da máscara facial deve atender os seguintes princípios:
prover conforto e boa adaptação;
não tocar lábios e narinas;
não irritar a pele;
permitir respiração normal;
não embaçar o protetor ocular;
não permanecer pendurada no pescoço;
descartá-la após o uso.
A efetividade da máscara depende da adaptação à face e da habilidade de filtrar
micropartículas contaminadas,
sendo considerada eficiente
quando apresenta um
mínimo de filtração de 95% a 98% das partículas de aproximadamente 3,0 a 5,0 micras
de diâmetro (SAMARANAYAKE et al.23 1995; COTTONE et al.12
1996;
MILLER e
PALENIK20 1998).
O uso da máscara é recomendado em todos os procedimentos (SÃO PAULO24 1995a;
SÃO PAULO28 1999), sendo indicada sua troca quando essa se apresentar úmida e
após o atendimento do paciente (COTTONE et al.12 1996; GUANDALINI e MELO14
1998).
As máscaras são confeccionadas com diferentes tipos de materiais e cada material
apresenta uma capacidade de filtração diferente, sendo que as máscaras confeccionadas
com fibra de vidro ou fibra sintética foram consideradas mais eficientes na filtragem de
bactérias do que as de tecido ou papel (ALVAREZ LEITE1 1996; GUANDALINI e
MELO14 1998), especialmente quando se trabalha em ambientes com potenciais
pacientes de Tuberculose.
ÓCULOS DE PROTEÇÃO
Os protetores oculares ou óculos de proteção devem ser usados para todos os
procedimentos que envolvam produção de aerossóis, pois impedem a penetração de
resíduos e a contaminação dos olhos (SAMARANAYAKE et al.23 1995; LORENZI18
1997; SÃO PAULO27 1998; SÃO PAULO28 1999). O protetor ocular deve ser também
fornecido aos pacientes sempre que os procedimentos a serem realizados possam trazer
risco a integridade ocular do paciente (COTTONE et al.12 1996; LORENZI18
1997;
GUANDALINI e MELO14 1998).
Após o atendimento clínico do paciente, o protetor ocular deverá ser lavado com sabão
germicida ou soluções antissépticas,
posteriormente sofrer um enxágüe com água
corrente e seco com toalhas descartáveis e se
12
esterilizado (COTTONE et al.
possível
9
1996; CDC 1998).
Os protetores oculares com abas laterais e com vedação periférica são mais efetivos que
os óculos, pois esses, não oferecem proteção completa nos procedimentos odontológicos
sujeitos a ferimentos e produção de aerossol. As infecções herpéticas oculares são o
maior risco quando do não uso desse equipamento (MILLER e PALENIK20 1998).
AVENTAIS
O avental deve ser usado sempre. A roupa branca não o substitui.
O avental deve ter colarinho alto e mangas longas e comprimento de ¾ e deverão ser
confeccionados com material a prova de líquido (ALVAREZ LEITE1 1996; GUANDALINI
e MELO14 1998). Na prática da nossa Clínica
Odontológica, só devem ser retirados após a lavagem do instrumental, permi
tindo assim, a proteção da pele.
GORRO
Protege contra gotículas de saliva, aerossóis e sangue contaminados.
O uso de gorros é recomendado para prevenir infecção cruzada oriunda dos cabelos
expostos ao aerossol contaminado decorrente do acionamento de instrumentos rotatórios
e de procedimentos cirúrgicos (SÃO PAULO24 1995a
SÃO PAULO28 1999).
O gorro deve ser de material descartável e com troca realizada a cada paciente.
5. 3. Preparação do ambiente
5. 3. 1 Descontaminação de superfícies
5.3. 2 Cobertura de superfícies passíveis de contaminação
Considerando-se que um grande número de superfícies operatórias podem
ser respingados por sangue, saliva e outras secreções, torna-se claro que o uso de
desinfetantes constitui uma das principais etapas de assepsia efetiva. A limpeza e
desinfecção das superfícies operatórias fixas e partes expostas do equipo reduz
significativamente a contaminação cruzada ambiental.
O hipoclorito de sódio a 1%, iodóforos e fenóis sintéticos são os melhores
produtos a serem utilizados na etapa de desinfecção. A solução de hipoclorito de
sódio à 1% não deve ser aplicada sobre superfícies metálicas e mármores: ela
apresenta ação corrosiva sobre metais e ação descolorante sobre o mármore.
Ademais, devido ao seu baixo custo, é recomendável usar o hipoclorito de sódio em
todas as superfícies não-metálicas.
Já o fenol sintético causa despigmentação
irreversível da pele, e portanto, deve ser utilizado com cuidado. O que aplicar então?
- Aplicar Álcool 70% em três aplicações em um único sentido após cada atendimento.
É importante lembrar que desinfetantes de imersão, como o glutaraldeído,
não devem ser utilizados como desinfetantes de superfícies, devido as suas
características de toxicidade, e o seu alto custo para esta aplicação.
Todas as superfícies que são passíveis de contaminação e, ao mesmo tempo,
de difícil descontaminação, devem ser cobertas. Exemplos:
- Alças e interruptor de refletor;
- Tubo, alça e disparador do Raio-X;
- Filme radiográfico;
- Pontas de alta e baixa rotação;
- Seringa tríplice;
- Haste da mesa auxiliar;
- Ponta do fotoativador;
- Ponta da mangueira do sugador;
- Ponta do aparelho ultrassônico.
A cobertura deve ser de material impermeável e descartada após o atendimento de
cada paciente, podendo ser usada folhas de alumínio (estéreis em procedimentos
cirúrgicos), capas plásticas e filmes plásticos de PVC.
O uso adequado das coberturas depende dos seguintes passos:
- Colocação de cobertura limpa, preferencialmente com luvas;
- Após
o uso, remoção da cobertura utilizada, com luvas grossas de
borracha;
- Repetição desse processo após cada atendimento.
As pontas (alta e baixa rotação e seringa tríplice) devem ser limpas com água e
sabão, antes da esterilização.
Seqüência:
1. Permitir escoar toda a água de refluxo que fica aprisionado no sistema
das pontas. Manter a ponta funcionando com água abundante em direção a
unidade auxiliar por 30 segundos
2. Lavar com água e sabão, secar e desinfetar.
3. Lubrificar
4. Fazer funcionar para que o lubrificante penetre em todo o sistema.
5. Esterilizar (sempre que possível para procedimento cirúrgico).
não seja possível, esterilizar e encapar com PVC.
Caso
A esterilização
ou desinfecção deve ser realizada após o atendimento de cada
paciente.
Recomenda-se que o mesmo seja feito com o espaldar da cadeira, mesa auxiliar e
todas as superfícies com as quais o profissional
mantenha contato.
Nessas
superfícies o filme de PVC também deverá ser trocado a cada paciente.
Para desinfecção de bancadas, móveis e equipamentos com superfícies não
metálicas, é adequada a fricção com álcool etílico a 70%, com tempo de exposição de
10 minutos (3 aplicações) conforme descrito na norma “Processamento de artigos e
superfícies em estabelecimentos de saúde,”
MS/94.
Quanto à limpeza de paredes e pisos, recomenda-se o uso de água e sabão.
Os antissépticos bucais são utilizados através de bochechos e/ou aplicação tópica, e
não devem ser irritantes, tóxicos, alergizantes, produzir lêsões celulares, interferir na
defesa do organismo ou prejudicar reparação ou cicatrização, além de ter rápido início
de ação e boa penetração nos tecidos.
O número de microrganismos viáveis na cavidade bucal após a antissepsia é
diminuído em 99% na região cervical dos dentes e, em 96% nos aerossóis e gotículas
decorrentes da utilização de pontas. Portanto, devem ser utilizados como rotina e
para todos os pacientes, não só para os que serão submetidos a cirurgia.
OBS. - GERENCIAMENTO DE SUPERFICIE
As partículas produzidas pelo uso de equipamentos rotatórios permanecem
viáveis no ambiente.
Além disso, há relatos a respeito da sobrevivência de
microrganismos sobre superfícies, mostrando que uma grande variedade deles
consegue sobreviver durante um tempo prolongado em diversos materiais de uso
rotineiro em Odontologia, tais como fichas clínicas, peças de mão, papel e
descartáveis como gazes e luvas, e ainda sobre a pele.
Antes de cada atendimento deve-se desinfetar as peças de mão, as seringas
de ar/água, o refletor e os comandos, as bandejas de instrumentos e superfícies, os
suportes das peças de mão e seringas, os braços e alavancas da cadeira, o suporte
da cabeça, as torneiras do laboratório, as superfícies dos armários e puxadores das
gavetas, as cuspideiras, etc.
Papel impermeável, folha de alumínio ou plástico devem ser usados para
proteger superfícies que são difíceis
de limpar ou desinfetar e, que podem ser
contaminados com sangue ou saliva durante o uso.
No intervalo entre o atendimento de dois pacientes, essas coberturas de
proteção devem ser removidas
(com o
profissional/aluno ainda enluvado),
descartadas, e novas coberturas devem ser colocadas. As barreiras garantem-nos
segurança.
5. 3. 3 Antissepsia prévia da boca do paciente
Para a profilaxia das infecções, utilizamos os antissepticos sempre antes de
qualquer procedimento como incisões, injeções, punções, raspagens, polimentos,
moldagens.
São considerados antissépticos bucais: a clorexidina 0,12%, os iodóforos
(PVPI tópico).
5. 3. 4 Cuidados com o instrumental
Verifica-se pela literatura que a forma de se tratar os artigos odon
tológicos dependerá de sua utilização, sendo considerados como: críticos, semicríticos
e não críticos. Visando primar por mais segurança na Clínica da FOP, o tratamento
dos instrumentais sempre será da maneira mais rigorosa ou melhor, críticos e semicríticos.
Artigos críticos: são todos aqueles que penetram nos tecidos subepiteliais, no sistema
vascular e em outros órgãos isentos de microbiota própria, bem como todos que
estejam
diretamente
conectados
com
eles.
Esses
artigos
devem
estar
obrigatoriamente estéreis ao serem utilizados.
Ex: instrumentos, agulhas, brocas, bisturis, seringas, etc.
Artigos semicríticos: são todos aqueles que tocam membrana mucosa integra. Esses
artigos também devem estar estéreis ou o mais possível livre de microrganismos –
desinfecção. Ex: Espelho bucal, sonda exploratória, afastadores fotográficos, suporte
de lençol de borracha, etc.
Artigos não-críticos: são todos os que entram em contato apenas com pele íntegra
e/ou não entram em contato direto com o paciente. Esses artigos devem estar isentos
de agentes de doenças
infecciosas transmissíveis (desinfecção). Ex: mobiliário,
cadeira, telefone, sanitários, etc.
As mais recentes recomendações são de que todos os artigos reutilizáveis,
críticos, semicríticos ou não críticos, devem ser esterilizados, desde que possível
(BRASIL4 1994) pois todos os artigos odontológicos apresentam-se de alguma forma
contaminados através dos aerossóis e/ou do contato das mãos (CDC9 1998).
5. 3. 4. 1 IMERSÃO
O objetivo desta etapa é a diminuição da carga biológica com a remoção das
sujeiras e resíduos orgânicos pelo contato com água e sabão ou detergentes.
Atualmente, os detergentes desincrostantes enzimáticos tem-se destacado na limpeza
dos instrumentais cirúrgicos. Essas enzimas podem identificar, dissolver e digerir
sujeiras específicas. Após a diluição, deve-se deixar o instrumental totalmente imerso
na solução por 15 minutos; depois, enxaguar copiosamente com água, dispensando a
limpeza mecânica. Podem-se usar, também, os limpadores ultrassônicos.
Seguir
rigorosamente as instruções do fabricante, particularmente no que diz respeito à
diluição e tempo de ação.
5.3.4.2 LIMPEZA
É o processo de remoção de sujeiras e é universalmente recomendada
antes de quaisquer procedimentos de desinfecção ou de esterilização de todos os
instrumentos, superfícies e equipamentos; qualquer falha nesta atividade, incorre em
falha no processo de desinfecção e esterilização, pois sujeira e gordura atuam como
fatores de proteção para os microrganismos, impedindo o contato
do agente
2
esterilizante. (APECIH 1998).
São duas as formas de limpeza:
1. Limpeza manual: é realizada com água, sabão/detergente e ação mecânica que
consiste na fricção dos artigos e superfícies com escovas, panos, dentre outros.
Deve ser realizada com muita atenção, para evitar ferimentos nas mãos em
decorrência da manipulação de artigos perfuro-cortantes.
2. Limpeza mecânica (automática): é executada principalmente através do uso de
ultrassom, onde a chance de ferimento é bastante diminuída (ALVAREZ LEITE1
1996; GUANDALINI e MELO14 1998).
Durante a limpeza dos instrumentos, visando a redução de riscos ocupacionais,
recomenda-se o uso de aventais impermeáveis, luvas de limpeza, óculos de
proteção e máscaras.
Portanto, antes da esterilização ou desinfecção, os instrumentos devem ser
limpos vigorosamente para a retirada da sujeira e do material orgânico. O aluno
ou o profissional deve decidir os objetos a serem utilizados durante o atendimento
e determinar:
. aqueles que podem ser apenas cobertos por invólucros,
. aqueles que podem ser esterilizados,
. e aqueles que podem ser desinfetados.
5. 3. 4. 3 ENXÁGUE
O enxágüe deve ser realizado posteriormente a limpeza e/ou
descontaminação, com água potável e corrente
(BRASIL41994;
SÃO PAULO
25
1995b; BRASIL7 2000).
5. 3. 4. 4 SECAGEM
A secagem dos artigos tem como objetivos reduzir as chances de
corrosão e evitar a ação da umidade nos processos e produtos utilizados para
esterilização. O processo de secagem pode ser conseguido através de um pano
limpo e seco; secadora de ar quente ou frio; estufa regulada a 50°C e ar comprimido
medicinal (BRASIL4 1994; GUANDALINI e MELO14 1998; BRASIL7 2000).
A
secagem por ação da gravidade também é indicada (SÃO PAULO26 1995C), mas
ocasiona manchamento nos instrumentos metálicos.
5. 3. 4. 5 EMPACOTAMENTO
Após a limpeza e a secagem do instrumental, este deve ser empacotado
para posterior esterilização.
5. 3. 4. 6 DESINFECÇÃO
O processo de desinfecção é menos letal aos microrganismos
patogênicos que o processo de esterilização, podendo o primeiro processo ser
definido como um processo que leva a destruição dos microrganismos patogênicos
com exceção dos esporos bacterianos.
Os desinfetantes são classificados em baixo, intermediário e alto nível
segundo sua eficácia contra bactérias na forma vegetativa, bacilo da tuberculose,
esporos de fungos, vírus hidrofílicos e lipofílicos e endósporos bacterianos
(CEDROS10 1993; GUANDALINI e MELO14 1998).
Como
exemplos
de
desinfetantes
Odontologia podemos citar o GLUTARALDEIDO
mais
À
comuns
utilizados
em
2%, classificado como um
DESINFETANTE DE ALTA EFICÁCIA, quando os artigos são imersos por um período
de 30 minutos, e como ESTERILIZANTE QUÍMICO se os artigos permanecerem
imersos durante 10 horas. É frequentemente utilizado como um desinfetante de alto
nível para os
materiais sensíveis ao calor (CEDROS10 1993; SAMARANAYAKE et
al.23 1995).
Na Norma técnica de Artigos e Superfícies em estabelecimentos de
saúde, o ÁLCOOL é indicado como desinfetante de nível intermediário para artigos e
superfícies. São recomendadas 3 aplicações, da maneira como se segue: friccionar o
álcool etílico 70% embebido em gaze, esperar secar e repetir 3 vezes o procedimento,
totalizando um tempo de exposição de 10 minutos (BRASIL4 1994).
6. 3. 4. 7 ESTERILIZAÇÃO DOS ARTIGOS
“NÃO DESINFETAR QUANDO SE PODE ESTERILIZAR.
ESTERILIZAR É A MELHOR CONDUTA”
__________________________________________________________
MÉTODO
TEMPERATURA
TEMPO
__________________________________________________________
Autoclave:
- por gravidade
121°C (1atm)
20 min
- por alto-vácuo
132°C (2atm)
4 min
______________________________________________________
Estufa
160°C
120 min
170°C
60 min
__________________________________________________________
Imersão em Glutaraldeído a 2%
-
10 horas
__________________________________________________________
ESTERILIZAÇÃO: é o processo que promove completa elimi
nação ou destruição de todas as formas de microrganismos
presentes. O processo de esterilização de artigos é um dos
métodos mais eficientes de controle de infecção e o seu uso
deve ser recomendado na rotina odontológica.
Processo de esterilização indicado para materiais e instrumental odontológicos
MATERIAL
TIPO DE MATERIAL
Brocas
PROCESSO
aço, carbide, tungstênio
Autoclave ou Estufa
aço inox e outros
Autoclave ou Estufa
alumínio ou inox
Autoclave ou Estufa
Instrumental de Endodontia
Moldeiras resistentes ao calor
Moldeiras não resistentes ao calor
Instrumental
Bandejas ou Caixas
Discos e Brocas de Polimento
Placas e Potes
cera ou plástico
Agentes Químicos
aço
Autoclave ou Estufa
metal
Autoclave ou Estufa
borracha
Agente Químico
Pedra
Autoclave, Estufa
Vidro
Autoclave ou Estufa
As bandejas também necessitam ser submetidas à esterilização, devendo ser
trocadas a cada paciente atendido.
Após a esterilização, o instrumental não deve ser manipulado, e a sua
transferência para as bandejas deve ser feita por meio de pinças, também esterilizadas.
Quando uma caixa é aberta, não se pode mais assegurar a esterilidade do instrumental
que ela contém.
5. 3. 4. 8 ARMAZENAMENTO
Os artigos esterilizados devem ser armazenados em condições adequadas,
evitando-se a sua contaminação.
O Ministério da Saúde em sua última publicação destinada a classe
odontológica indica que quando o material é estocado em local limpo, protegido do meio
externo, sua esterilidade é preservada por sete dias, ultrapassado esse período, o
instrumental deverá ser submetido novamente a todas as etapas de tratamento (BRASIL7
2000).
5. 3. 5 Cuidados com os moldes e modelos
Para evitar que material contaminado seja enviado ao Laboratório de Prótese,
recomenda-se a sua prévia lavagem e descontaminação na Clínica.
Após a realização de moldagens, e antes de enviá-las ao Laboratório ou vazar
o gesso, é necessário descontaminar a peça para remover salina, sangue e outros detritos
e em seguida, usar substâncias desinfetantes.
Os desinfetantes indicados são: hipoclorito de sódio a 1% e glutaraldeído a
2%. Os métodos de aplicação podem ser por aspersão ou por imersão.
Para a
desinfecção, siga os seguintes passos:
1 - Lave abundantemente o molde com água para retirar toda a secreção ou resíduos
presentes.
2 - Aplique o desinfetante por imersão (Glutaraldeído a 2% por 30 min, pois o gesso
não sofre alterações), exceto para o alginato.
3 - Mantenha-o assim por 30 minutos, lave e realize os procedimentos necessários
para confecção do modelo.
Os moldes em alginato não podem ser desinfetados antes de se vazar o
gesso pois altera as propriedades do material, por isso a desinfecção deve ser feita no
modelo de gesso.
As siliconas de adição devem ser desinfetadas após 30 minutos, Para a
possível eliminação do hidrogênio residual. Após esse período de tempo, desinfeta-se e
vaza-se o gesso no molde.
As siliconas de condensação quando o fabricante não recomenda aguardar
um determinado período de tempo, precede-se como para o alginato, se for recomendado
aguardar um tempo antes de se vazar o molde procede-se como para a silicona de adição.
Sobre as moldagens e moldes:
MOLDES:
dependem do material, portanto lavar abundantemente para retirar toda a
secreção ou os resíduos presentes e depois vazar o gesso.
MODELOS: imergir em glutaraldeído a 2% por 30 min pois o gesso não sofre alterações e
isto estará reduzindo em muito as chances de Infecção Cruzada ao Técnico de Laboratório
(Protético).
Apesar do Ministério da Saúde recomendar a desinfecção de materiais
odontológicos utilizados para moldagem das arcadas dentárias e até de gesso para a
obtenção de modelos, é importante ressalvar que não são encontradas na literatura
pesquisas que objetivem estudar alterações nas propriedades físico-químicas destes
materiais e fundamentalmente as relacionadas com a perda ou diminuição nas
propriedades relacionadas à fidelidade de reprodução (modificações dimensionais),
provovados por substâncias desinfetantes, tais como: o hipoclorito de sódio, glutaraldeído,
clorexidina, iodóforo e outras.
O quadro seguinte sugere condutas para os diversos materiais de moldagem e
modelos. Procedimentos indicados para desinfecção de materiais de moldagem e modelos.
MATERIAL
DESINFETANTE
TÉCNICA
Glutaraldeido
Siliconas
10 minutos
Ácido a 2%
Imersão
Glutaraldeído
Mercaptanas
Ácido a 2%
Polisulfetos
Ácido a 2%
10 minutos
Imersão
Glutaraldeído
10 minutos
Imersão
Hipoclorito de
Poliéster
10 minutos
Sódio a 1%
Imersão
Iodóforos; e
Alginatos
TEMPO
Não mais que
Hipoclorito de
Aspersão ou
Sódio a 1%
10 minutos
Imersão
Glutaraldeído
Gesso
a 2%
Imersão
30 minutos
Imersão
30 minutos
Hipoclorito de Sódio a 1% ou
Cones de Guta-percha
Prótese fixa:
Metal/porcelana
Hidrocolóide
Reversível
Clorexidina gel a 2%
Glutaraldeído
a 2%
Iodóforos;
Hipoclorito
de
Imersão
10 minutos
Imersão
Não mais que
Sódio a 1% e Glutaraldeído
10 minutos
Ácido a 2%, 1:4
Prótese removível
Hipoclorito de Sódio a 1:10
Metal/Acrílico
Não mais que
Imersão
Prótese removível
Hipoclorito de
total
Sódio a 1:10
Imersão
10 minutos
10 minutos
Hipoclorito de
Pasta OZE
Sódio a 1:10; e
Gluta alcalino 2%
Registros em cera
Iodóforo
Imersão
10 minutos
Deixar úmido por
Lavar-borrifarLavar-borrifar
10”após 2a.borrifar
5. 3. 6 Cuidados com a manipulação de materiais de biópsia e dentes
1. MATERIAL DE BIÓPSIA – PRECAUÇÕES
Para transportar a peça usar recipiente de paredes duras, inquebrável,
envolvido em um saco impermeável e resistente de cor branco leitoso; fechar e lacrar o
recipiente; cuidado para não contaminar a parte externa do recipiente.
2. DENTES PARA ESTUDO
Antes de serem manipulados, devem sofrer descontaminção com imersão em
uma das seguintes soluções: detergentes e Glutaraldeído a 2% ou Hipoclorito a 1% por 30
minutos. Depois de descontaminados, devem ser limpos e esterilizados em autoclave.
3. DENTES EXTRAIDOS
Usar luvas ao manipular dentes extraídos e descartá-los junto com o lixo sólido
contaminado.
5. 3. 7 Cuidados com a manipulação do lixo
Descarte do lixo e de resíduos da Clínica
O lixo contaminado da Clínica deve ser separado e acondicionado em sacos
plásticos brancos e recolhido pelo serviço público especializado, que o encaminhará à
incineração.
Objetos pérfuro-cortantes devem ser descartados imediatamente após o uso em
recipientes estanques, rígidos e com tampa e com o símbolo de infectante, de acordo com
a NBR 7500 da ABNT ( Associação Brasileira de Normas Técnicas) e com a transcrição das
expressões
INFECTANTE e MATERIAL PÉRFUROCORTANTE.
Após o fechamento
desse coletor de material pérfuro-cortante, ele deve ser colocado em saco plástico branco
leitoso, padronizado (ABNT - NBR 9190 e NBR 9191 de 1993).
Nesse saco, deve constar o símbolo de material infectante. Em seguida, o saco
deve permanecer em local apropriado, aguardando a coleta especial.
5. 3. 8 Em caso de contaminação
Contaminação de pele com saliva ou sangue: lavar imediata e abundantemente a
região com água e sabão líquido e promover a antissepsia com álcool-iodado 0,3%
ou similar;
Ferimentos com instrumental cortante ou perfurante: lavagem imediata e abundante
com água e sabão líquido, seguido de álcool-iodado a 0,3% ou similar;
Contaminação dos olhos com sangue ou saliva: deve-se usar colírio a base de
nitrato de prata a 1%.
Procurar o Professor Responsável pela Clínica para que o aluno e o paciente sejam
encaminhados para o Centro de Controle de Infecção Hospitalar (CCIH) para
consulta com médico infectologista para que seja instituida a terapia adequada de
acordo com o tipo de ferimento e com o perfil do paciente.
LEMBRETE IMPORTANTE:
Existindo aparelhos condicionadores de ar, estes não devem ser usados ininterruptamente. O
ambiente necessita de ventilação natural. Os filtros devem ser substituídos por outros limpos,
semanalmente.
!
"
#
$
%
& '
(
)
!
*
"
)
"
!
6. Referências Bibliográficas*
dentistas de
1. ÁLVAREZ LEITE, M.E. Caracterização da conduta dos cirurgiões
Belo Horizonte frente aos procedimentos de controle de infecção cruzada: uma perspectiva
epidemiológica. Belo Horizonte, 1996. Dissertação (Mestrado) – Instituto de Ciências
Biológicas, Universidade Federal de Minas Gerais.
2. ASSOCIAÇÃO
PAULISTA
DE
ESTUDOS
E
CONTROLE
DE
INFECÇÃO
HOSPITALAR. Esterilização de Artigos em Unidades de Saúde. São Paulo: APECIH, 1998.
Apostila.
3. BALDY, J.L.S. Imunização de profissionais da área de saúde e de pacientes hospitalizados.
In: RODRIGUES, E.A.C. Infecções hospitalares: prevenção e controle. São Paulo: Sarvier,
1997. p. 367-372.
4. BRASIL. Ministério da Saúde. Secretaria de Assistência à Saúde. Programa Nacional de
Doenças Sexualmente Transmissíveis/AIDS. Hepatites, ,AIDS e herpes na prática
odontológica. Brasília, 1994. 56p.
5. BRASIL. Ministério da Saúde. Secretaria de Assistência à Saúde. Programa Nacional de
Doenças Sexualmente Transmissíveis/AIDS. Hepatites, AIDS e herpes na prática
odontológica: manual de normas técnicas. Brasília, 1996.
6. BRASIL. Ministério da Saúde. Secretaria de Políticas de Saúde. Coordenação Nacional de
DST e AIDS. Manual de condutas em exposição ocupacional a material biológico.
Disponível em: <http:www.aids.gov.br> Acesso em out. 1999.
7. BRASIL. Ministério da Saúde, Secretaria de Políticas de Saúde. Coordenação Nacional de
DST e Aids. Controle de infecções e a prática odontológica em tempos de Aids: manual de
condutas. Brasília, 2000. 118p.
8. CDC
-
Center
for
Disease
Control
and
Prevention.
Recommended
Control Practices for Dentistry. MMWR, Atlanta, v.35, p.237-242, 1986
*
Baseada na NBR-6023 de ago. de 2000, da Associação Brasileira de Normas Técnicas (ABNT).
Infection
9. CDC - Center for Disease Control and Prevention. Public health service guidelines for the
management of health-care worker exposures to HIV and recommendations
for
postexposure prophylasis. MMWR Recomm Rep, Atlanta, v.47, n.RR-7, p.1-33, 1998.
10. CEDROS. AIDS – Manual sobre manifestacões bucais e controle de infecção. Rio de
Janeiro, 1993. Cadernos de Saúde Bucal, 3.
11. CHINELLATO, L.E.M.; SCHEIDT, W.A. Estudo e a avaliação dos meios de biossegurança
para o cirurgião-dentista e auxiliares contra doenças infectocontagiosas no consultório
odontológico. Rev Fac Odontol Bauru, Bauru, v.1, p.60-66, 1993.
12. COTTONE, J.A.; TEREZHALMY, G.T.; MOLINARI,
J.A. Practical infection control in
dentistry. Baltimore: Willians & Wilkins, 1996.
13. FERREIRA, R.A. Barrando o invisível. Rev Assoc Paul Cir Dent, São Paulo, v.49, n.6,
p.417-427, nov./dez. 1995.
14. GUANDALINI, S.L.; MELO, N.S.F.O.; SANTOS, E.C.P. Biossegurança em odontologia.
Curitiba: Odontex, 1998.
15. GUIMARÃES JR., J. Uso de luvas na prática odontológica. In: ASSOCIAÇÃO PAULISTA
DE ESTUDOS DE CONTROLE DE INFECÇÃO HOSPITALAR. Controle de Infecção na
prática odontológica. São Paulo: APECIH, 2000. p.69-81.
16. LASCALA MINGARELLI, C.M. Análise do controle de infecção cruzada nos seviços de
assistência odontológica das unidades básicas de saúde do Município do Osasco. São
Paulo, 2001. Dissertação (Mestrado) - Faculdade de Saúde Pública, Universidade de São
Paulo.
17. LIMA, S.N.M.; ITO, I.I. O controle de infecções no consultório odontológico. Sistema BEDA
de Controle. Rev Paul Odontol, São Paulo, v.1, p.34-37, 1994.
18. LORENZI, R.L. Biossegurança e risco ocupacional em saúde bucal. São Paulo, 1997.
Cadernos
de
saúde
bucal/Projeto
inovações
no
ensino
básico/
Fundação
do
Desenvolvimento Administrativo – FUNDAP, Secretaria de Estado da Saúde de São Paulo.
19. MARTINIANO, C.R.; MARTINIANO, C.R.Q. Infecções em odontologia e tratamentos
modernos nas diversas especialidades. São Paulo: Santos, 1999.
20. MILLER, C.H.; PALENIK, C.J. Infection control and management of hazardous materials for
the dental team. 2nd ed. Saint Louis: Mosby, 1998.
21. OTTONI, C.M.C. Prevalência dos marcadores da Hepatite B em estudantes de odontologia
e dentistas. Belo Horizonte, 1991. Dissertação (Mestrado) - Faculdade de Medicina,
Universidade Federal de Minas Gerais.
22. ROSSETINI, S.T.O. Vias potenciais de contaminação cruzada no consultório odontológico e
meios propostos para seu controle. São Paulo, 1984. Dissertação (Mestrado) – Faculdade
de Saúde Pública, Universidade de São Paulo.
23. SAMARANAYAKE, L.P.; SCHEUTZ, F.; COTTONE, J.A. Controle da infecção para a equipe
odontológica. 2.ed. São Paulo: Santos, 1995.
24. SÃO PAULO. Portaria CVS-11, de 4 de julho de 1995. Dispõe sobre condições ideais de
trabalho relacionadas ao controle de doenças transmissíveis – em estabelecimentos de
assistência odontológica. Diário Oficial do Estado de São Paulo, São Paulo, 5 jul. 1995a.
p.11-12. Reed. 22 jul. 1995. p. 8-10.
25. SÃO PAULO. Resolução SS-186, de 19 de julho 1995. Aprova a norma técnica que
classifica os estabelecimentos de assistência odontológica e dá providências correlatas.
Diário Oficial do Estado de São Paulo, São Paulo, 20 jul. 1995b. p. 11.
26. SÃO PAULO. Resolução SS-374, de 15 de dezembro 1995. Altera a Norma Técnica sobre
organização do Centro de Material e noções de Esterilizações. Diário Oficial do Estado de
São Paulo, São Paulo,16 dez. 1995c. p.12.
27. SÃO PAULO.
Secretaria do Estado da Saúde.
Programa Estadual de Doenças
Sexualmente Transmissíveis/AIDS. Atualidades em DST/AIDS Biossegurança. São Paulo,
1998. ano I nº. 1.
28. SÃO PAULO.
Resolução SS-15, de 18 de janeiro de 1999. Aprova a norma técnica que
estabelece condições para instalação e funcionamento de estabelecimentos de assistência
odontológica e dá providências correlatas. Diário Oficial do Estado de São Paulo, São
Paulo.
29. SÃO PAULO. Resolução SS-15, de 18 de janeiro 1999. Aprova a norma técnica que
estabelece condições para instalação e funcionamento de estabelecimentos de assistência
odontológica e dá providências correlatas. Diário Oficial do Estado de São Paulo, São
Paulo.
30. TEIXEIRA, M.; SANTOS, M.V. Responsabilidade no controle de infecção. Rev Assoc Paul
Cir Dent, São Paulo, v.53, n.3, p.177-189, maio/jun. 1999.