Pontifícia Universidade Católica de Goiás
Departamento de Psicologia
Luc Vandenberghe
Kennedy Feliciano
REVISÃO DE LITERATURA SOBRE
DOR CRÔNICA
Agosto 2011
Goiânia
Introdução
A presente pesquisa de literatura pretende levantar “o estado da arte” dos
tratamentos psicossociais para dor crônica no Brasil. A intenção ou intuito é
comparar a abordagem psicossocial contemporânea da dor crônica com o
modelo de tratamento psicoterápico de grupo para pacientes portadores de dor
crônica de (Silva, Rocha, Vandenberghe , 2010). Esse modelo foi desenvolvido
a partir de uma análise empírica de acordo com os princípios da teoria
fundamentada (Charmaz, 2009) de gravações de três terapias em grupo e
precisa ser situado no contexto da literatura recente. Como pergunta
norteadora foi escolhida: Qual é a abordagem psicossocial da dor crônica e
quais elementos fazem parte desta no Brasil?
Método
Para levantamento dos artigos dessa revisão de literatura, realizou-se uma
busca na internet usando-se por base de dados Scielo e depois expandindo
usando a máquina de busca Google acadêmico. Também foi pesquisado na
biblioteca da PUC Goiás as seguintes revistas: Revista Dor e Revista Femina.
Os artigos foram buscados usando os seguintes descritores e as suas
combinações na língua portuguesa dor: dor crônica, tratamento psicossocial,
Fibromialgia, dor lomba e enfermagem e dor crônica. Foram buscados 55
artigos. Depois da leitura cuidadosa, 40 foram utilizados para amostra. O
critério de inclusão foi que os artigos tratassem de: (1) O artigo descreve
programas de tratamento psicossocial para dor crônica, (2) O artigo descreve
princípios ou técnicas para tratamento psicossociais, (3) O artigo descreve
aspectos psicossociais da dor crônica. Os artigos restantes que não trouxeram
essas informações foram excluídos da amostra. . Os artigos que passaram a
fazer parte da revisão de bibliografia foram publicados a partir de 2000 a 2010
A análise dos estudos selecionados pauta-se nos princípios da revisão
integrativa (Souza da Silva e Carvalho, 2010), sendo que a análise e a síntese
dos dados extraídos dos artigos foram realizadas de forma descritiva,
possibilitando classificar os conteúdos com o intuito de reunir os
conhecimentos publicados sobre o tema explorado na revisão.
Cada artigo foi cuidadosamente resumido e discutido pela equipe composta por
três pessoas, dois alunos e um pesquisador e o orientador da pesquisa. As
informações contidas nos artigos que permite nos responder à pergunta
norteadora foram listadas e submetidos a analise crítica. Foram comparados
entre si, interpretados e sintetizados. Finalmente estes resultados forma
comparados com os resultados obtidos no modelo empírico do tratamento
psicossocial da dor crônica (Silva, Rocha, Vandenberghe 2010).
Resultados
A amostra final dessa revisão foi constituída por 39 artigos entre eles houve 10
artigos relatando programas psicossociais; 11 artigos relatando princípios e
técnicas psicossociais, e 18 artigos relatando princípios da dor crônica.
Discussão
1.a) Circulo vicioso da dor: Ansiedade, estresse e depressão.
Araújo-Soares e McIntyre (2000) afirmam que a inclusão de exercícios físicos
como integrantes da atividade proposta, além dos benefícios que lhes são
inerentes, estimula a participação discursiva, a coesão grupal e diminui a
ansiedade frente a um modelo de intervenção que, em geral, esses
trabalhadores estão pouco familiarizados.
Berber e Berber (2005) afirmam que a depressão pode iniciar ou perpetuar os
sintomas da SF, provocar limitações funcionais importantes e,
conseqüentemente, influenciar a qualidade de vida dos pacientes.
Borges e companheiros (2009) destacam que é importante notar o ciclo vicioso
entre o desenvolvimento da dor e o estado emocional, o que aumenta a tensão
vivenciada. Nos indivíduos com dor crônica terão dores persistentes alem do
tempo para a cura de certa lesão. A dor crônica leva o individuo a manifestar
sintomas como alterações de sono, apetite, libido, irritabilidade, energia,
diminuição da capacidade de concentração e restrições na capacidade para
atividades familiares profissionais e sociais. A persistência da dor prolonga a
existência desses sintomas, alem de exacerbá-los. O estresse e a dor crônica
podem levar os indivíduos a desenvolver transtornos psiquiátricos como
depressão e ansiedade, foi apontada uma alta incidência em pacientes com dor
crônica, mais de 80% apresentam depressão, e outro estudo revela que
pacientes com depressão apresentam mais dor.
Cury, Coelho e Abrão (2004) relatam que nos dois grupos de mulheres com
doença pélvica crônica , que foram ou não submetidas à investigação da dor, o
diagnostico de estresse foi o segundo mais prevalente. Quanto à associação
entre DPC e depressão observa-se mutua interação. Dentre pacientes
deprimidos há freqüentes relatos de dor, de diferentes tipos, incluindo DPC nas
mulheres e a dor pode resultar em depressão. Afirmam ainda que o estresse e
ansiedade seja de grande importância para a gênese e no tratamento da DPC
crônica.
Kiche e Almeida (2009) acreditam que a diminuição da dor decorre do fato de
que o brinquedo terapêutico gera prazer e distrai, aliviando o estresse da
criança e, conseqüentemente, a dor. Evidencia-se claramente nesse momento
a função curativa do brincar, atuando como “válvula de escape” e reduzindo a
ansiedade da criança.
Kreling, Cruz e Pimenta (2006) dizem que a dor crônica pode levar o individuo
a ter alterações de energia e restrições profissionais e sociais gerando uma
desestabilidade da qualidade de vida.
Kurita e Pimenta (2003) confirmam que a média do escore de depressão, nas
três avaliações, foi em torno de 14 (compatível com ausência de depressão).
Escores acima de 15 (disforia ou depressão) foram observados em parcelas
significativa dos pacientes na primeira (46,7%), terceira (34,5%) e na quinta
entrevistas (30,0%). As relações entre adesão e depressão não se mostraram
estatisticamente significativas.
Kurita e Pimenta (2004) falam que nesta pesquisa alguns doentes preferiram
utilizar estratégias como desviar a atenção e rezar para lidar com a dor.
Também exibiram grande distress psíquico. Considera-se que os doentes com
orientação para a “sorte”, freqüentemente relatam depressão, ansiedade e
sintomas obsessivo-compulsivos. Conseqüentemente, relatam a desesperança
que sentem para lidar efetivamente com a dor.
Lacerda e colaboradores (2005) relatam em sua pesquisa que a intensidade da
dor é variável, sendo agravado pelas condições emocionais, o que, via de
regra, é contestada pelo idoso. Sinais e sintomas de depressão, ansiedade
crônicas e utilização inadequada e abusiva de medicamentos são
frequentemente identificáveis. A ansiedade no idoso com dor pode resultar da
patologia de base e de toda gama de complicações e consequências dela
advinda, da dor em si ou de ambas as situações. Nesta pesquisa a dor crônica
foi identificada em sete idosos. Trata-se de uma das respostas emocionais
mais freqüentes associadas à dor crônica, juntamente com a ansiedade. A
depressão associa-se e agrava a vivencia dolorosa. Quando não controlada,
interfere significativamente na qualidade de vida do idoso, pois ocasiona maior
comprometimento do sono, do humor, do apetite, maior queixa de fadigamento
e apreciação negativa da vida e de si mesmo, maiores problemas no
relacionamento interpessoal. Pode dificultar seriamente o tratamento e levar os
idosos a aderirem menos a terapêutica e a obtenção de resultados menos
satisfatórios no controle do quadro álgico.
Leão e Silva (2004) acreditam quem para minimizar a ansiedade de um
individuo, ele seria levado a ouvir uma musica com um padrão mais agitado
para, paulatinamente, ir sendo substituído por um ritmo mais lento que pudesse
favorecer um estado de relaxamento.
Matta e Filho (2003) relatam que em diversos estudos epidemiológicos, duas
comorbidades são especialmente enfocadas entre pacientes com cefaléia do
tipo tensional crônica e episódica : depressão e ansiedade. Essas condições
são mais freqüentes e graves entre os portadores de cefaléia do que na
população geral. No presente estudo, encontramos alta prevalência de
ansiedade (60%) entre doentes com CTTE (cefaléia do tipo tensional
episódica) e com moderada prevalência 44% entre aqueles com CTTC
(cefaléia do tipo tensional crônica). Admite-se que doentes com CTTE
apresentem sintomas de ansiedade mais intensos, enquanto aqueles com
CTTC tem sintomas depressivos mais exuberantes. Tanto a ansiedade quanto
a depressão podem atuar em nível central como facilitadores das aferencias
dolorosas, participando desta forma da patogênese da dor. A conclusão desse
estudo foi que depressão e ansiedade são comorbidades importantes em
pacientes com CTT. Negligenciá-las pode significar falência no tratamento
sintomático ou profilático e contribuir para uma qualidade de vida ruim entre
seus portadores.
Miceli (2001) mostra em sua pesquisa que o aumento da duração da dor
favorecia depressão, e que os pacientes deprimidos tinham um aumento da
percepção de dor, menos tolerância a dor e beneficiavam-se menos do
tratamento. Complementa ainda dizendo que a dor não aliviada gera ansiedade
e depressão.
Nogueira, Reis e Neto (2006) acreditam que há uma estreita relação entre dor
pélvica crônica e depressão, e a presença dessa última pode dificultar ou
mesmo impedir seu tratamento.
Oliveira (2000) afirmam que a dor pode ser manifestação de doença
psiquiátrica, como depressão, ansiedade e psicose.
Oliveira e colegas (2003) relatam nos resultados da sua pesquisa que 27,27%
dos entrevistados teve prejuízo no relacionamento com os amigos. O impacto
da dor na vida do paciente é avaliado por questões relacionadas ao prejuízo
social, desenvolvimento das atividades da vida diária e percepção do paciente
sobre a reação de terceiros a sua condição dolorosa. Os pacientes descrevem
a dor crônica como um pouco difícil de tolerar e relatam isso a ocorrência de
estados depressivos.
Portnoi, Nogueira e Maeda (2008) falam que sendo uma fonte estressora
poderosa, a dor provoca ativação generalizada do organismo e diversas
alterações orgânicas que dão origem a respostas fisiológicas automáticas, a
fim de preparar o indivíduo para enfrentar situações de perigo ou ameaça
(reação de luta/fuga). O estresse não é necessariamente patológico, mas
passa a ser quando os esforços adaptativos exigidos por uma situação
excedem a capacidade do organismo para tal. No caso a dor crônica a
ativação geral do organismo não se justifica as respostas especifica de dor, sua
localização e os tecidos afetados. Muitas vezes, ao longo dos processos
psicoterapêuticos, a melhor maneira de auxiliar os doentes com dor
crônica a enfrentar a ansiedade é ajudando-os a separar a ansiedade em
seus componentes
Salvetti e Pimenta (2007) substanciaram na sua revisão de literatura que
inadequada crença auto-eficacia e dor intensa são preditores de incapacitação
e depressão.Respostas emocionais: situações estressantes eliciam respostas
emocionais que, dependendo da situação, podem interferir na percepção de
competência pessoal. Respostas emocionais com repercussões físicas como
ansiedade, medo, fadiga, dor e mal estar geral, tendem a influir negativamente
na percepção de auto-eficácia. Tende a julgar que não se é capaz de lidar com
situações que evocam tais respostas. Minimizar o desgaste emocional, aliviar a
ansiedade, e o medo, entre outras, melhora a percepção de auto-eficácia e o
desempenho.
Peres, Arantes, Lessa e Caous(2007) defendem que emoções negativas como
depressão e ansiedade correlacionam-se também com piora na percepção da
dor de cada individuo. Diversos estudos apontam que para melhorares
indicadores de saúde mental e adaptação ao estresse, ocorre em pessoas que
praticam atividades ditas religiosas. Em estudos comparando o efeito de
diferentes formas de meditação em relação à ansiedade, ao humor e à dor,
demonstrou que o grupo que realizou meditação com envolvimento espiritual
obteve menores níveis de ansiedade, mais bom humor e duas vezes mais
tolerância à dor.
Pimenta, Koizumi e Teixeira(2000) alegam que as emoções comumente
associadas à dor crônica são depressão e ansiedade. Nos doentes com dor
crônica a prevalência da depressão varia entre 22% e 78% e queixas dolorosas
persistentes ocorrem entre 30% e 100% dos doentes deprimidos. Sintomas
depressivos intensos afetam 25% de todos os doentes com câncer e cerca de
70% daqueles com doença avançada. Conclui-se então, mediante a pesquisa
que os indivíduos do grupo com dor apresentaram escores de depressão
significativamente mais altos que os do grupo sem dor. Doentes com mais alto
escores de depressão experienciaram dor de maior intensidade, ou seja,
sintomas depressivos associaram-se e agravaram a experiência dolorosa. Dor
e depressão caminha juntas e uma agrava a outra.
Portnoi, Nogueira e Maeda (2008) dizem que o estresse não é patológico,
porem no caso da dor crônica, este passa a ser patológico porque os esforços
adaptativos exigidos por uma situação excedem a capacidade do organismo
para tal. A dor é um estressor poderoso, pois prepara o individuo para enfrentar
situações de perigo ou ameaça. Entretanto, a dor crônica produz alterações
psicofisiologicas que, ao ativar com freqüência o mesmo sistema pode
perturbar seu equilíbrio ao invés de promovê-lo. Com isso a dor deixa de ser
um sinal e sintoma e passa a ser uma continua fonte de estresse.
Sá, Baptista, Matos e Lessa (2009) observaram que alguns fenômenos são
preditores independente para o desenvolvimento da do crônica como sintomas
depressivos e ansiedade associam a depressão ao aparecimento de dores
crônico, e afirmam que sintomas depressivos e ansiedade são fenômenos
independentes que predispõe a dor crônica.
Salvetti e colegas(2007) trabalham com a idéia de auto-eficácia e sintomas
depressivos em doentes com dor crônica. Os estudos sobre auto-eficácia e dor
mostraram que as crenças de auto-eficácia relacionam-se com sintomas
depressivos. E mais estudos sobre a mediação da auto-eficácia na intensidade
da dor , incapacidade e depressão , observou-se que dor intensa e baixa auto
eficácia contribuíram para o desenvolvimento de incapacidade e depressão em
pacientes com dor crônica. Concluiu-se com os estudos que existe uma
correlação negativa entre auto-eficácia e depressão. No presente estudo,
observou-se correlação negativa entre auto-eficácia e depressão. Cerca de
18% dos doentes com dor crônica podem ser considerados deprimidos. Outros
estudos internacionais observaram relação entre auto-eficácia e depressão.
Pacientes com mais altos níveis de auto-eficácia relataram humor mais
positivo, menos sintomas de depressivos, menos desesperança e menos
angústia emocional.
Silva, Fassa e Valle (2004) Falam que a dor crônica lombar continua por longo
período de tempo e afeta muitos aspectos da vida, podendo levar a distúrbios
do sono, depressão, irritabilidade e , em casos extremos, ao suicídio.
Soares e Melntyre(2000) discutem como melhorar a diminuição a freqüência e
intensidade da dor, os níveis de morbidade física e psicológica, de sofrimento e
depressão.
Soares-Araújo e Melntyre (2000) afirmam que estratégias de coping sofreram
um incremento, constatando-se uma clara diminuição nos níveis de depressão,
morbilidade e sofrimento.
Souza, Forgione e Alves(2000) diz que é evidente que na vida do indivíduo que
sofre de dores crônicas são freqüentes as crises de depressão em que se
verifica diminuição no nível da produção de endorfina, e que, por essa razão, a
dor passa a ser percebida em uma magnitude maior.
Existem resultados conflitantes no que se refere às atribuições de fatores
puramente psicológicos como desencadeantes da fibromialgia. São
encontrados pacientes cujas alterações psiquiátricas mais freqüentes,
depressão e ansiedade, não fazem parte de sua constituição de personalidade
ou o contrário, como a inclusão de 80% de pacientes com personalidade
depressiva.
1.b) Deteriorização, exclusão social e desestabilidade da qualidade de
vida.
Berber e Berber (2005) de acordo com sua pesquisa, mostram que os
resultados possuem uma correlação entre a queda de alguns aspectos de
qualidade de vida, como condicionamento físico, funcionalidade física,
funcionalidade social e emociona, saúde mental, dor e percepção da saúde em
geral, e a depressão em pacientes com SF.
Lacerda e colaboradores(2005) observaram que evitar a dor é uma
necessidade humana básica. Embora uma pessoa possa sobreviver com dor, a
sua presença contínua interfere no bem-estar do indivíduo.
Leão e silva (2004) diz que na amostra de sua pesquisa observou que a dor
crônica
musculoesquelética
atinge
mulheres
na
fase
produtiva
profissionalmente e isso pode trazer uma desestabilidade da qualidade de vida.
Miceli(2002) relata que a dor não aliviada prejudica as funções cognitivas, as
atividades diárias e sociais e o sono, que é interrompido pela dor em 58% dos
pacientes.
Oliveira (2000) diz que fatores psicológicos e sociais produzem um
comportamento de doença anormal, caracterizado basicamente por uma
desproporção entre sinais objetivos escassos, queixas exacerbadas e alegação
de incapacidade. Ao reconhecer o papel do comportamento das síndromes de
dor crônica, fica claro que a abordagem destes pacientes só será eficaz se
promover uma mudança nos fatores que levam ao comportamento indesejado
bem como de ações da sociedade, como a retirada de estímulos para o
prolongamento ou adoção do papel de doente. A dor crônica atualmente,
principalmente quando associada a alto grau de incapacidade, não é mais
exclusivamente um problema médico.
Oliveira(2003) diz que ouve prejuízo no relacionamento com os amigos dos
pacientes com disfunção temporomandibular.
Pessine (2002) enfatiza que a exclusão do papel social familiar com exemplo
da perda de autonomia de um pai de família que antes chefiava sua família e
passa a ser dependente dos próprios filhos.
Sarti (2001) afirma que o sentimento de compaixão diante da dor do outro pode
se manifestar como evidência de uma desigualdade, revelando uma distinção
social entre os que sofrem (despossuídos) e os que não sofrem (detentores de
bens sociais). O lugar social do sujeito qualifica a sua dor e determina a reação
do outro em face da sua dor. Nas distinções de classe social, o sofrimento e o
sentimento da dor dos despossuídos aparecem como “naturais”. Esta
concepção é interiorizada, tornando difícil, para os socialmente desfavorecidos,
conceber, para si, a idéia de bem-estar, suposto atribuído da classe dominate.
Silva, Fassa e Valle (2004) acreditam que a prevalência de dor lombar crônica
é importante e causa limitação de atividades e procura por serviços de saúde.
1.d) Estigma social: Perdas financeiras; Perda de autonomia; Perda de
apoio social; Problemas com a assistência médica; Problemas na luta
pelos direitos socioeconômicos; Desqualificação pessoal e profissional;
Exclusão social.
Almeida e colegas (2010) falam que a dor crônica ocorre entre 20% e 40% da
população geral e que acarreta prejuízos pessoais e sócio-econômicos, devido
à alteração nas relações interpessoais, limitação nas atividades de trabalho e
uso do sistema de saúde. Dores muito prolongadas e freqüentes desgastam
quem as sente e os seus familiares, exigem procura extra do serviço de saúde,
de tratamentos complementares, oneram financeiramente a família e a
sociedade, consomem a energia para as atividades de vida diária e,
possivelmente, a disposição para as atividades de reabilitação de doença
mental.
Bottega e Fontana (2010) falam que a dor é uma das principais causas do
sofrimento humano, suscitando incapacidades, comprometimento da qualidade
de vida e imensurável repercussão psicossocial e econômica, o que a torna um
problema de saúde pública.
Ferreira e Navega (2010) acreditam que algumas coisas podem afetar o
desempenho da função social como: perda do condicionamento físico,
deterioração da saúde geral, diminuição da participação em atividades sociais,
estresse familiar, diminuição do contato com a comunidade, irritação,
ansiedade e depressão.
Kreling e colaboradores (2006) defendem a idéia que a dor crônica é um
problema de saúde pública que acarreta prejuízos pessoais e sociais. Os
resultados desta pesquisa nos permite concluir que a alta prevalência de dor
crônica e a importância das cefaléias e dores lombares são determinantes de
prejuízos pessoais e sociais.
Kurita e Pimenta (2004) falam que a não adesão ao tratamento pode resultar
em progressão da doença, piora da qualidade de vida, ônus econômico ao
indivíduo, ao serviço de saúde e à sociedade e fator de confusão nas
pesquisas que tentam intervenções.
Lima, Neves, Sá e Pimenta (2005) relatam que a dor crônica e a incapacidade
como elementos centrais de sofrimento e exclusão social implicando mudanças
nas suas relações como o trabalho e com sua vida cotidiana.
Oliveira (2000) fala que as sociedades reservam aos indivíduos doentes um
papel de doente, em que a pessoa tem direitos e deveres. Os direitos são a
liberação da responsabilidade pela situação de incapacidade em que se
encontra e a liberação das obrigações com a sociedade, a qual aceita arcar
com os ônus. Por outro lado, a pessoa fica obrigada a reconhecer que o papel
de doente é indesejável, procurar ajuda médica e a abandonar o papel de
doente logo que a condição causadora desapareça. As pessoas que assumem
o papel de doente apresentam o comportamento de doença. Para melhor o
quadro de síndrome de dor crônica, a sociedade tem papel importante, como
por exemplo a retirada de estímulos para o prolongamento ou adoção do papel
de doente. A dor crônica atualmente, quando associada a alto grau de
incapacidade, não é mais exclusivamente um problema médico.
Peres, Arantes, Lessa e Caous(2007). Esses autores, em sua pesquisa relatam
que existe uma “dor social” que seria o medo da separação, sensação de
abandono, luto antecipatório e completa dizendo que o sofrimento não
identificado não poderá ser aliviado.
Portnoi, Nogueira e Maeda (2008) confirmam a idéia que viver com dor
crônica exige um esforço contínuo de adaptação e obriga o doente a
produzir e experimentar uma série de estratégias cognitivas e
comportamentais voltadas não apenas para o controle da sensação
desagradável da dor, mas também para o enfrentamento das dificuldades e
mudanças na vida cotidiana, resultantes da cronicidade de sua condição.
1.e) Significado de histórico traumático, origem e expressão da dor
Ferreira e Navega (2010) afirmam que a dor lombar crônica advém de diversas
causas, dentre as quais podemos citar: doenças inflamatórias, degenerativas,
neoplásicas, defeitos congênito, debilidade muscular, predisposição reumática
e sinais de degeneração da coluna e dos discos intervertebrais. O
envelhecimento desencadeia um processo natural de desgaste das estruturas
da coluna. A OMS estima que 80% dos sujeitos têm ou terão, um dia, lombalgia
e, em 40% do casos a dor inicial tende a ser crônica.
Almeida e colegas (2010) observaram que dor crônica ocorreu em 75% dos
entrevistados e a prevalência de dor crônica em esquizofrênicos encontrada
nessa pesquisa foi de 36,6%.
Bottega e Fontana (2010) afirmam que a dor é uma experiência sensorial e
emocional desagradável que é associada a lesões reais ou potenciais, a dor
sempre subjetiva.
Costa e Palma (2005) mostram como a hipotonicidade proveniente do desuso,
a permanência prolongada de determinadas posições ou mesmo a fadiga pelo
gesto repetitivo causam uma transferência excessiva de carga a essas
estruturas, causando dor
Cury, Coelho e Abrão (2004) tratam da dor pélvica crônica e destacam 4
aspectos importantes que são: a investigação e monitorizarão da intensidade
da dor, procurar histórico de abuso físico ou sexual e depressão associada,
avaliar aparelho genito-urinario e gastrointestinal e priorizar adequada relação
medico - paciente. Os autores encontraram associação significativa entre dores
pélvicas (com exceção de dismenorreia) e historia de duplo abuso sexual,
durante a infância e na idade adulta. Outra investigação destaca que as
mulheres que relatam traumas psíquicos mais graves, como agressões física e
sexual pode vir a ter a dor pélvica crônica.
Cury, Coelho e Abrão (2004) discutem que o diagnóstico da dor pélvica crônica
(DPC) demanda uso de critérios clínicos e investigação psico-social
adequados. A investigação racional da DPC inclui como elementos essenciais
e obrigatórios do diagnóstico, o exame físico e a consulta de abordagem
psicossomática. As causas mais comuns de DPC de acordo com as
respectivas especialidades são em ginecologia, endometriose, adenomiose,
aderências pélvicas, síndrome do ovário residual e congestão pélvica,
síndrome do intestino irritável, doença inflamatória e constipação, no sistema
músculo-esquelético há fibromialgia e a dor miofascial. Isto sem fazer menção
aos diagnósticos psiquiátricos. Lembrar que os achados ginecológicos
contribuem, mas não explicam completamente os casos de DPC e que não se
pode esquecer do caráter defensivo psicoterápico da dor.
Flores e Junior (2004) sugerem o estabelecimento de relações entre fatores de
personalidade como rigidez, hostilidade, baixa auto-estima e sentimentos de
desamparo, e o uso de estratégias ineficazes para o enfrentamento de
situações estressantes. Existe uma tendência em pacientes com dor crônica do
tipo cefaléia tensional, a exibir respostas de dor frente a situações de tensão,
como resultado de uma história de modelos familiares desaptados do
enfrentamento do estresse. E essa tendência é mantida pelo reforçamento
social e por seu valor de esquiva.
Flores e Junior (2004) mostra que a história de vida do individuo contribui, de
forma substancial para a compreensão dos mecanismos de aquisição e
manutenção da dor. Parentes que percebem suas crianças como “doentes”
tendem a se mostrarem super-protetores, e buscando serviços médicos com
mais freqüência. Dessa forma, a família contribui também para a manutenção
da queixa, fazendo com que a criança utilize a dor como esquiva para
situações que envolvam responsabilidades e
encontrando reforços positivos na atitude dos pais.
eventos
estressantes,
Kurita e Pimenta (2004) observaram que doentes com orientação externa
“acaso” acreditaram que fatores como o destino e o tempo eram responsáveis
pela dor. Doentes com estilo de lócus voltado para “outros poderosos”
acreditaram que a visita ao médico e a rigorosa adesão ao tratamento prescrito
eram os melhores meios para o controle da dor.
Lacerda, Godoy, Cobianchi e Bachion (2005) acreditam que os fatores, de dor
crônica em idosos, então relacionados ao processo de envelhecimento mal
sucedido ou patologias características desta faixa etária. Neste estudo as
causas da dor por fatores psicológicos foram identificados em 6 idosos (24%)
Leão e Silva (2004) falam que a literatura sugere que indivíduos separados,
divorciados ou viúvos apresentam maior risco para dor crônica e mais
especificamente para dor crônica musculoesquelética.
Lima e Trad (2008) alegam que a dor crônica não é apenas um problema de
transmissão nervosa, neurotransmissores, canais de sódio, ou qualquer outra
ultra-micro-estrutura que se possa encontrar. Render-se a tal constatação é um
passo inicial para começar o diálogo. A dor crônica é simultaneamente física e
emocional, biológica e fenomenologicamente incorporada, é experiência e
expressão , uma linguagem situada num contexto sociocultural. Ou seja, a dor
crônica é intersubjetiva. Pensar o cuidado para esse panorama requer repensar
referencias teóricas, novas práticas e novos praticantes a serem formados,
baseando-se num outro ponto de vista.
Kreling colegas (2006) relatam que as mulheres têm mais dor crônica que os
homens, pois o ciclo reprodutivo da mulher pode ter efeitos sensibilizantes à
percepção da dor. O significado da dor para homens e mulheres pode ser
influenciado também por normas sociais e culturais que permitem a mulher a
expressão ou a manifestação de dor
Enquanto encorajam os homens a desconsiderá-la. A firmeza diante da dor
pode servir para homem como sinônimo de virilidade.
Lacerda e colegas (2005) tratam da dor crônica em idosos. Os significados
relacionados à dor crônica geralmente se referem ao processo de
envelhecimento mal sucedido ou patologias características desta faixa etária.
Kreling e colaboradores (2006) verificaram que há um maior número de
mulheres com que de homens com dor crônica. Algumas explicações para
esse resultado é o ciclo reprodutivo da mulher que pode ter efeito sensibilizante
à percepção da dor, considerando-se que, depois da puberdade, a mulher tem
o ciclo menstrual, geralmente antecipado de um conjunto de sinais fisiológicos,
muitas vezes dolorosos. O importante significado da dor na vida das mulheres,
provavelmente as faça lembrar-se das dores com mais facilidade do que os
homens, sugerindo, portanto, outro fator para a maior prevalência de dor entre
elas.
O significado da dor para homens e mulheres pode ser influenciado por
normais sociais e culturais que permitem à mulher a expressão ou
manifestação da dor enquanto encorajam os homens a desconsiderá-la,
lembrando que a insensibilidade ou firmeza diante da dor pode servir, para o
homem como medida ou parâmetro de virilidade.
Kurita e Pimenta (2003) acreditam que a crença do individuo pode ter
motivação interna, acredita que os resultados ao menos em partes, são
dependentes das ações tomadas, ou externa não acredita ou crê pouco na
relação entre resultado e ação individual. De acordo com eles, as crenças
influenciam o doente na percepção e expressão da dor, e como lidar com ela.
Enfim, os estudos mostram que doentes com orientação externa “acaso”
acreditaram que fatores como o destino e o tempo eram responsáveis pela dor.
Doentes com motivação interna acreditam que visita ao medico e as rigorosas
adesões ao tratamento eram os melhores meios para controlar a dor.
Miceli(2001) alega que ainda restam muitas dúvidas quanto à etiologia e à
manutenção da dor crônica e uma volta no passado pode ajudar a entender
esse processo. A dor, pelo seu caráter subjetivo, foi explicada de forma mítica
ou religiosa. Dor e sofrimento eram inseparáveis. As pessoas sentiam dor ou
sofriam quando faziam algo de errado então era necessário sentir dor para
purificar e salvar sua alma. Nos dias atuais, ainda observa-se pessoas que
acreditam fizeram algo de errado e por isso precisam sentir a dor para pagar
pelos seus pecados.
Nogueira , Reis e Neto (2006) discutem em seu artigo que a doença não tem
etiologia clara e, usualmente, resulta de uma complexa interação entre os
sistemas
gastrintestinal,
urinário,
ginecológico,
musculoesquelético,
neurológico, psicológico e endócrino, influenciando ainda por fatores
socioculturais.
Oliveira (2000) descreve um pouco sobre a origem a dor crônica. De acordo
com ele as síndromes de dor crônica não tem marcadores biológicos, sendo o
diagnostico baseado em queixas. Sinais clínicos atribuídos a algumas delas,
como na fibromialgia e síndrome do desfiladeiro torácico.
Oliveira (2000) acredita que fatores psicológicos, como distúrbios do humor e
ansiedade, e aspectos sociais, como ganhos secundários do tipo
aposentadorias e indenizações, podem ter papel relevante na iniciação e
perpetuação dos sintomas da dor crônica.
Pessine (2009) As respostas dos pacientes para tratamento da dor podem
variar, um dos grande problemas que os pacientes tem, é encontrar uma
linguagem adequada para expressas sua dor, de modo que seja
adequadamente identificada e cuidada. Muitos relutam de falar da dor porque
sentem que os outros os julgariam como fracos e que só sabem reclamar, outro
problema é que muitos pacientes não cooperam com o programa terapêutico,
talvez por evitar efeitos colaterais do tratamento que os impediriam de resolver
questões pendentes, ou simplesmente como forma de garantir algum controle
em face da perda de sua autonomia, outros negam a negam para tentar manter
o controle dessa autonomia, outros a usam como escape de situações mais
difíceis, e outros numa perspectiva de fé, abraçam a dor, acreditando ter algum
valor redentor que podem oferecer a Deus.
Pimenta e Cruz(2006) dizem que a apreciação e expressão da dor crônica
resultam de interações entre o impulso nóxico ou doloroso, elementos
biológicos, emocionais e cognitivos do indivíduo. Estudos têm apontado que
crenças disfuncionais são capazes de exacerbar a experiência de dor,
acarretar piora na funcionalidade física e psíquica e prejudicar adesão ao
tratamento, sendo freqüentes em doentes com dor crônica.
Sá, Baptista, Matos, & Lessa (2009) acreditam, por meio de pesquisas, que a
presença de dor encontrada em adultos de meia-idade(40 a 49 anos) pode
estar associada a atividades laborais, uma vez que se trata da faixa
economicamente ativa, e que a dor crônica do idoso (acima 60 anos) decorre
do processo de envelhecimento que aumenta o risco de doenças crônicodegenerativas.
Sá, Baptista, Matos e Lessa (2009) acreditam que a presença de dor
encontrada em adultos de meia-idade (40 a 49 anos) pode estar associada ás
atividades laborais, uma vez que se trata da faixa estaria economicamente
ativa, e que a dor cônica no idoso (acima de 60 anos) decorre do processo de
envelhecimento que aumenta o risco de doenças crônico-degenerativas.
Outros fatores também podem explicar a origem da dor crônica como por
exemplo o desemprego e história de acidentes automobilístico.
Sarti (2001) trata o significado da dor como singular pra quem a sente, porem
com um significado coletivo. Alguns pacientes experimentam a dor como
punição e por isso se recusam ao tratamento.
Souza, Bourgault, charest e Marchand (2008) afirmam que a fibromialgia é uma
síndrome de dor crônica que se manifesta em cerca de 2,5% do brasileiros de
causa ainda desconhecida, o quadro clínico da FM agrega um conjunto de
sintomas, como a presença de dor, fadiga, rigidez matinal, distúrbios do sono e
do humor.
1.f) variáveis que influenciam a dor.
Almeida e colegas (2010) concluíram que dentre os 205 pacientes
esquizofrênicos avaliados, 75 apresentavam dor crônica e havia mais
indivíduos sem dor crônica, que não possuíam companheiros.
Foi verificado também que a maioria dos pacientes não utilizava álcool, tabaco
ou outras drogas ilícitas. Os pacientes com e sem dor não diferiram quanto a
essas variáveis. A variável fator etário tende a aumentar conforme a idade dos
indivíduos. A variável sexo teve tendência maior em mulheres. Dor pode ser
mais freqüente em mulheres por fatores hormonais, físicos, mudanças
hormonais e papel social da mulher. As normas sociais e culturais permitem às
mulheres relatar dor mais freqüentemente. E o homens, relacionam a tolerância
à dor como medida de virilidade.
Estudos sugerem que pacientes com dor crônica estão mais susceptíveis a
desenvolver problemas psiquiátricos.
Borges e amigos(2009) dizem que há varias manifestações do estresse, uma
delas é a dor, pois indivíduos vulneráveis ao enfrentarem circunstancias difíceis
podem desenvolver a dor como resposta e juntamente com os indivíduos que
apresentam dores crônicas tem-se a ansiedade que aumenta a tensão
muscular, ampliando a sensação de dor. É possível constatar um prejuízo
significativo no funcionamento biopsicossocial, a confirmação de um quadro de
estresse em fase de exaustão associado com sintomas significativos de
depressão ansiedade e dor crônica.
Segundo Costa e Palma (2005) a lombalgia é tipicamente acompanhada de
crenças negativas por parte dos pacientes, que apenas reforçam o quadro da
doença. Esses comportamentos despertam uma atitude protetora por parte dos
familiares e amigos, ou são compensados financeiramente por seguros, o que
contribui para que o indivíduos sinta-se sempre doente.
Flores e Junior (2004) mostram que pacientes com dor crônica apresentam
estados prévios de ansiedade e depressão mais persistentes e um sentimento
conseqüente de desamparo, adotando estratégias menos eficazes no
enfrentamento da dor. Essas estratégias incluem o uso da religião como
consolo, a aceitação da dor como um fato consumado, além das respostas de
fuga, e esquiva como dormir durante o dia.
Leão e Silva (2004) mostram que a literatura sugere que indivíduos separados,
divorciados ou viúvos apresentam maior risco para dor crônica e mais
especificamente para dor crônica musculoesquelética.
Kreling e colaboradores (2006) relatam que a prevalência de dor crônica
encontrada foi de 61,4% mais mulheres do que homens relataram dor crônica.
A prevalência de dor aumenta conforme a idade dos indivíduos, e normalmente
o pico de prevalência ocorre os 30 e 50 anos, faixa em que se encontrava
cerca de 67% da amostra estudada.
Nogueira, Reis e Neto (2006) descobriram que recentemente, uma revisão
sistemática concluiu que abuso de drogas ou álcool, abortos, fluxo menstrual
aumentado, doença inflamatória pélvica, patologia pélvica, cesáreas e comorbidades psicológicas estão associadas à doença.
Pimenta, Koizumi e Teixeira(2000) falam que a busca de possíveis relações
entre a presença de dor e diversas variáveis mostrou que a ocorrência de dor
não se associou as variáveis: sexo, idade, escolaridade, renda per capita e
atividade ocupacional remunerada. A associação que foi observada foi entre
dor e estado depressivo.
Portnoi (2001) mostra que doentes como dores crônicas tendem a utilizar
espontaneamente estratégias como a evitação, a minimização, o
distanciamento e a atenção seletiva.
Silva, Fassa e Valle (2004) observou-se que a dor lombar crônica foi
significativamente maior no sexo feminino e, conforme aumentava a idade dos
indivíduos, houve tendência de aumento linear da freqüência de dor. Essa
tendência também foi encontrada na diminuição do nível de escolaridade e do
nível socioeconômico. Na variável situação conjugal, viver sozinho mostrou ser
proteção para dor lombar crônica.
Sá, K., Baptista, A. F., Matos, M. A. & Lessa, I. (2009) mostram como que
fatores sociodemográficos como idade, peso corporal e condições
socioeconômicas como nível de escolaridade e pratica de atividade física
podem contribuir para um aumento das dores crônicas. Conforme apontado na
pesquisa solteiros estão mais protegidos, enquanto casados, separados ou
viúvos estiveram mais sujeitos a desenvolver esta morbidade. A predominância
de dores crônicas foi maior para mulheres do que para homens, e outro fatores
predisponentes encontrados foram: idade, indicando aumento progressivo da
dor crônica conforme aumento da idade, população de renda baixa, níveis
socioeconômico e de escolaridade baixos, pessoas com níveis de IMC (índice
de massa corpórea) acima de 25, pois o sobrepeso é um aspecto pertinente
não só para dor crônica como que para muitas outras morbidades, ex-fumantes
também são mais propensos. Sã e amigos mostram que é preciso um estudo
mais aprofundado pois conforme a dose pode proteger ou estimular o
aparecimento da dor crônica
Salvetti e colegas(2007) observaram relação entre auto-eficácia e escolaridade,
isto é, auto-eficácia menor foi observada nos doentes com menor escolaridade.
É possível que o doente com maior escolaridade tenha melhor condição de
acesso ao sistema de saúde, melhor condição de lidar com a dor e autoeficácia mais elevada. Neste estudo não foi observado relação entre auto
eficácia e idade, sexo e renda. Verificou-se relação entre auto-eficácia e
intensidade da dor e não se observou relação entre auto-eficácia e tempo de
dor.
Salvetti e Pimenta (2007) concluíram que estudos em nosso meio mostraram
que crenças são capazes de influir na experiência de dor.
Silva, Fassa e Valle (2004) diz que a dor lombar crônica não decorre de
doenças específicas, mas sim de um conjunto de causas, como por exemplo
fatores sócio-demográficos (idade, sexo, renda e escolaridade),
comportamentais (fumo e baixa atividade física), exposições ocorridas nas
atividades
cotidianas
(trabalho
físico
pesado,
vibração,
posição
viciosa,movimentos repetitivos) e outros (obesidade, morbidade psicológica).
Os resultados mostraram que a dor lombar crônica foi maior no sexo feminino
e, conforme aumentava a idade dos indivíduos, houve uma tendência de
aumento linear da freqüência de dor. Essa tendência também foi encontrada na
diminuição no nível de escolaridade e do nível sócio-econômico. Na variável
situação conjugal, viver sozinho mostrou ser proteção para a dor lombar
crônica. As faixas etárias entre 50 e 59 anos apresenta o maior risco, cerca de
oito vezes maios de dor lombar crônica do que a faixa etária entre 20 a 29
anos. As mulheres apresentaram risco superior ao dos homens para dor
lombar crônica. O tabagismo apresentou forte associação com a dor crônica e
a prevalência de dor lombar crônica aumenta linearmente com o aumento do
IMC.
1.g) Dependência de remédios e precisar lidar com efeitos colaterais.
Kurita e Pimenta (2003) afirmam que os resultados da pesquisa apontam para
uma adesão parcial de uso de medicamentos. E essa adesão acarretou efeitos
colaterais em 55,6% e 66,6% dos pacientes. A relação entre a ocorrência de
efeitos colaterais e adesão é complexa. É possível que os efeitos
desagradáveis desestimulem a continuidade da terapia. É possível também
que o paciente que não adere justifique seu comportamento relatando maios
número de efeitos colaterais.
Lacerda e amigos (2005) falam que sinais sintomas de pressão, ansiedade
crônicas e utilização inadequada e abusiva de medicamentos são
frequentemente identificáveis.
Pessine (2009) diz que o médico e o paciente por viverem numa sociedade que
valoriza a anestesia, aprendem a “abafar a interrogação inerente a toda a dor”,
parece razoável se libertar dos incômodos impostos pela dor, mesmo que isso
custe à perda da independência. À medida que a analgesia domina o
comportamento e o consumo fazem declinar toda a capacidade de enfrentar a
dor, índice da capacidade de viver. Fazendo com que seja cada vez mais alta a
dosagem para se aproximar do bem-estar máximo possível.
2 - Cotidiano dos pacientes.
Araújo-Soares e McIntyre (2000) alegam que o paciente que vive com dor
crônica, não só experiência a sensação de dor, mas também se vê forçado a
viver com alterações significativas no seu dia a dia provocadas pela limitação
da sua atividade, por alterações no estado de humor, por uma diminuição da
energia e por distúrbios de sono. Todas estas alterações levam ao
aparecimento de problemas familiares, assim como a um crescente isolamento
social.
Bottega e Fontana (2010) ratificam que de um modo geral a dor crônica leva a
sintomas como alterações nos padrões do sono, apetite e libido, irritabilidade,
alterações de energia, diminuição da capacidade de concentração, além de
dificuldades em atividades familiares, profissionais e sociais.
Kreling e colaboradores (2006) reforçam a idéia de que a dor crônica leva o
indivíduos a manifestar sintomas como alterações nos padrões de sono, apetite
e libido, manifestações de irritabilidade, alterações de energia, diminuição da
capacidade de concentrações, restrições na capacidade para as atividades
familiares, profissionais e sociais. Nos indivíduos com dor crônica, a
persistência da dor prolonga a existência desses sintomas, podendo exacerbálos.
Nogueira, Reis e Neto (2006) relatam que a dor crônica pélvica tem impacto
direto na vida conjugal, social e profissional, o que transforma a dor pélvica
crônica em um sério problema de saúde pública.
Oliveira(2003) afirma que os resultados mostraram que a dor da disfunção
temporomandibular prejudicou as atividade de trabalho (59,09%), da escola
(59,09%), o sono (68,18%) e a alimentação (63,64%). O impacto da dor na vida
do paciente é avaliado por questões relacionadas ao prejuízo social,
desenvolvimento das atividades da vida diária e percepção do paciente sobre a
reação de terceiros a sua condição dolorosa.
Portnoi (2001) mostra que para os doentes o ajustamento à dor crônica
significa aprender a conviver com a dor e possivelmente com diferentes graus
de limitação física e/ou funcional
Salvetti e Pimenta (2007) mostraram que alterações nas atividade físicas, no
sono, na vida sexual, modificação do humor, baixa auto-estima, pensamentos
negativos, apreciação desesperançada da vida, altera relações familiares, de
trabalho e de lazer. As contribuições das expectativas sobre dor para a
tolerância e evitação da dor foram investigadas e osbservou-se que os
pacientes com dor crônica associaram dor à lesão tecidual e evitaram atividade
física.
2.a) tensões familiares.
Miceli, A. V. P. (2002) ressalta a responsabilidade do familiar em administrar o
medicamento, e também pelo oferecimento de outras medidas que aliviam a
dor.
Lima e Trad(2007) falam às variações que se apresentam no sujeito com dor
provocam o estranhamento da família, dos amigos e do próprio terapeuta.
Peres, Arantes, Lessa e Caous(2007) afirmam que pacientes com dor crônica
são difíceis tratar. O bem-estar físico e o emocional, assim como as relações
sociais, familiares e de trabalho, são extremamente afetadas.
Portnoi, Nogueira e Maeda (2008) acreditam que a incapacitação, a alteração
de papéis e possíveis problemas financeiros causados pela dor em um
dos membros da família poderão afetar adversamente os demais porque
as tarefas e responsabilidades que antes eram atribuídas a este indivíduo
precisarão ser redistribuídas, resultando em sobrecarga para os outros
membros ou em conflitos diversificados. Isso irá alterar o equilíbrio da
dinâmica familiar em maior ou menor grau e poderá implicar em estresse e
enfermidades para outros indivíduos na família.
Nos doentes com dor, a raiva pode resultar da inconformidade e de
sentimentos de frustração e impotência diante da continuidade da condição
e, nestes momentos, o paciente emite comportamentos hostis com relação a
familiares, amigos e profissionais de saúde, resiste ao uso de
medicamentos e tende a não aderir às terapias. Em síntese, tenta negar a
necessidade de mudança a que a cronicidade de sua condição o obriga. A
convivência familiar com um membro afetado pela dor crônica pode ser
percebida como situação de adversidade permanente, o que exige uma
nova organização no funcionamento familiar. Em famílias onde um dos
membros tem dor crônica, as estratégias de enfrentamento familiar
referem-se especificamente às ações de cada membro para a solução dos
problemas decorrentes da dor.
2.b) e 1.c) Perda da produtividade, gerando absenteísmo de trabalho.
Berber e Berber (2005) relatam em seu trabalho que pacientes com síndrome
de fibromialgia podem sentir dores tão fortes que poderá prejudicar o
desempenho de suas atividades diárias. O doente com SF apresenta
dificuldades para realizar uma serie de tarefas motoras e cognitivas. Os
sintomas causam impacto no cotidiano e promovem ruptura da rotina gerando
uma grande perda de produtividade.
Bottega e Fontana (2010) garantem que a dor crônica acomete 30 a 40% dos
brasileiros e constitui a principal causa de absenteísmo, licenças médicas,
aposentadorias por doença, indenizações trabalhistas e baixa produtividade no
trabalho.
Castro e colegas (2010) afirmam que os movimentos aplicados no programa de
fisiomotricidade da dor favorece o alívio da dor e minimização da incapacidade
funcional.
Costa e Palma (2005) dizem que a dor lombar é a causa mais freqüente de
limitação física em indivíduos com menos de 45 anos. Esses problemas de
coluna podem ser a diferença entre a participação numa vida normal ou a
incapacidade.
Costa e Palma (2005) relatam que problemas de coluna podem ser a diferença
entre a participação numa vida social normal ou a incapacidade, causando
aposentadorias precoces e fazendo com que se perca vários dias de trabalho
Segundo Flores e Junior(2004) qualquer forma de patologia ou mudança física
que envolva músculos, juntas ou nervos, gerando informações de dor no
cérebro, envolveria, antes de tudo, uma interpretação, influenciado pelo
sistema de crenças do indivíduo, podendo o levar a ignorar a dor, e manter
seus compromissos sociais, afetivos e profissionais, ou por outro lado,
abandonar suas responsabilidades e assumir um papel de doente.
Ferreira e Navega (2010) relatam que a grande incidência de lombalgias
também traz prejuízos psicossociais. No Brasil, as doenças da coluna
correspondem à primeira causa de pagamento do auxílio-doença e a terceira
causa de aposentadoria por invalidez.
Kreling e colaboradores (2006) apresentam o dado que no Brasil, em estudo
realizado com pacientes com dor crônica, verificou-se que 94,9%,pacientes
com dor crônica, apresentava comprometimento da atividade profissional.
Lacerda e amigos (2005) discutem que o aumento da incapacidade e a
invalidez podem interferir na possibilidade da pessoa continuar trabalhando ou
manter algum papel positivo dentro da família. Falam também que a
irritabilidade é advinda do fato da dor impedir a realização de tarefas, provocar
desconforto físico e emocional.
Leão e Silva(2004) afirmam que a caracterização da amostra nos permitiu
observar que a dor crônica musculoesquelética atinge mulheres na fase
produtiva profissionalmente.
Miceli (2002) conclui que a dor crônica acomete 30% a 40% da população
brasileira e a principal causa de faltas ao trabalho, licenças medicas,
aposentadorias por doença e indenizações trabalhistas.
Nogueira, Reis e Neto (2006) dizem que dor pélvica crônica é uma doença
debilitante e de alta prevalência, com grande impacto na qualidade de vida e
produtividade.
De acordo com Nogueira, Reis e Neto (2006) a dor pélvica crônica é uma
doença que pode causar grande impacto na qualidade de vida e produtividade
nas mulheres. A prevalência estimada de dor pélvica crônica varia de 14 a 24%
em mulheres na idade produtiva, acarretando problemas sociais e profissionais.
Oliveira e colegas (2003) discorda de alguns trabalhos, pois em seu trabalho
nenhum paciente apontou licenças ou falta/ausência no trabalho devido a sua
dor. Oliveira cita o trabalho de Macfarlane ET AL que demonstra que 2504
pacientes tiveram um importante impacto da dor orofacial no trabalho, com
17% de relatos de perda de dias de trabalho e incapacidade de desenvolver
suas atividades como antes da dor.
Oliveira(2003) conta que à percepção dos pacientes sobre o impacto da dor em
aspectos sociais de suas vida foi de: 59,09%- pacientes referem algum grau de
prejuízo no trabalho e nas atividades escolares. Entretanto nenhum paciente
apontou licença ou falta no trabalho devido a sua dor.
Peres e colegas (2007) falam que e difícil tratar um paciente com dor crônica,
pois o bem estar físico e o emocional, assim como as relações sociais,
familiares e de trabalho, são extremamente afetadas.
Sá, Baptista, Matos e Lessa (2009) afirmam que quando a dor evolui para o
estado crônico, torna-se um problema de saúde publica, causador de
morbidade, absenteísmo ao trabalho e incapacidade temporária ou
permanente.
Sá, K., Baptista, A. F., Matos, M. A. & Lessa, I. (2009) dizem que a dor evolui
para o estado crônico, torna-se um problema de saúde pública, causador de
morbidade, absenteísmo ao trabalho e incapacidade temporária ou
permanente, gerando elevados custos aos sistemas de saúde.
Salvetti e Pimenta (2007) falam que a dor prolongada torna-se o foco primário
de atenção do doente e atrapalha grande parte das atividades. Está entre as
principais causas de absenteísmo ao trabalho, licenças médicas,
aposentadorias por doença, indenizações trabalhistas e baixa produtividade. É
um problema de saúde pública, pela prevalência, alto custos e impacto
negativo que pode causar na qualidade de vida de pacientes e de suas
famílias.
Silva e colegas (2004) afirmam que a prevalência de dor lombar crônica é
importante e causa limitação de atividades.
Silva, Fassa e Valle (2004) afirmam que a dor lombar crônica atinge
principalmente a população economicamente ativa, podendo ser altamente
incapacitante e é uma das mais importantes causas de absenteísmo. O
absenteísmo relacionado à dor lombar crônica em indivíduos de quarenta anos
ou mais foi compatível com o encontrado em um estudo da Noruega e
confirmam a importância desta morbidade.
Silva, Fassa e Valle (2004), pesquisaram e relataram que as dores lombares
crônicas atinge principalmente a população em idade economicamente ativa,
podendo ser altamente incapacitante e umas das mais importantes causas de
absenteísmo.
2.c) preocupação com família.
Sarti (2001) considera a família na experiência da dor é igualmente relevante
em todas as fases da vida, mesmo no mundo adulto. “ As pessoas com dor
obterão o máximo de atenção e solidariedade se seu comportamento
corresponder à visão social de como deve fazê-lo.
2.d) Definição, subjetividade e negação da dor
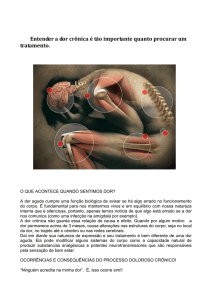
Borges e companheiros (2009) conceituam dor como uma experiência
sensorial e emocional desagradável associada a um dano real ou potencial dos
tecidos ou descrita em termos de tais lesões. É uma experiência tanto física
como psicossocial. Pode também ser conhecida como uma importante forma
de estresse, pois indivíduos vulneráveis ao enfrentarem circunstancias difíceis
podem desenvolver dor como resposta.
Kreling e colaboradores (2006) dizem que a dor é conceituada como uma
experiência sensorial e emocional desagradável e descrita em termos de
lesões teciduais reais ou potenciais. A dor é sempre subjetiva e todos os
indivíduos aprende e utiliza este termo a partir de suas experiências.
Lacerda e colaboradores (2005) informam que a dor crônica é considerada um
evento complexo, de natureza biopsicossocial, que se configura em problema
de saúde coletiva e exige abordagem multidisciplinar.
Lima e Trad (2007) entende que a dor crônica é claramente entendida como
uma entidade nosológica específica. O que a torna singular é a relação de
retro-alimentação que a dor tem sobre si mesma. Portanto, a dor crônica é
“distorção, ela é uma deturpação de um processo que deveria ter sido agudo”.
Na etiologia da dor observa-se que na ausência de mecanismos fisiológicos
conhecidos, a atenção tem sido voltada para determinantes psicológicos e
sociais da dor. A dor não só é visível, mas imponderável e incomensurável.
Lima, Neves, Sá e Pimenta (2005) descrevem a dor crônica como uma
experiência sensorial e emocional desagradável relacionada com o dano real
ou potencial de algum tecido ou que se descreve em termos de tal dano.
Afirmam também que a aceitação da dor como doença crônica parece
contribuir para o melhor funcionamento do indivíduo, pois dos doentes que
julgam sua dor inaceitável fazem tudo pra evitá-la a qualquer custo, expõem-se
com maior facilidade a tratamentos agressivos, procuram atendimento em
diversas clínicas e, muitas vezes, perdem a oportunidade de continuar vivendo
as suas vidas apesar da dor.
Miceli (2002) diz que provavelmente por ser caráter subjetivo, que tanto
dificulta um enquadramento preciso, a dor foi historicamente compreendida e
explicada de forma mítica ou religiosa. O paciente precisa aceitar sua dor, pois
isso leva o paciente a conhecê-la e controlá-la melhor, esforçando-se para ter
uma vida satisfatória apesar dela.
Oliveira(2003) afirma através de sua pesquisa que 77,27% dos portadores de
disfunção temporomandibular têm algumas dificuldades de tolerar a dor.
Pessine (2002)mostra uma visão da dor em diferentes dimensões. A dor é uma
experiência em aspectos biológicos, emocionais e culturais estão ligados de
modo indivisível. A ser tratada só por drogas, a dor é vista medicamente como
um barulho de disfuncionamento nos círculos fisiológicos, sendo despojada da
sua dimensão existencial e subjetiva. A dor é vista como resultado de
tecnologia faltosa, de legislação injusta ou ausência de medicina analgésica. A
dor pode ser definida como uma perturbação, sensação no corpo, já o
sofrimento por outro lado, é um conceito mais abrangente e complexo, pode
ser definido, no caso de doença, como um sentimento de angustia,
vulnerabilidade, perda de controle e ameaça à integridade do eu. Pode existir
dor sem sofrimento, e sofrimento sem dor. E um dos principais perigos de
negligenciar essa distinção entre dor e sofrimento no contexto clínico é a
tendência dos tratamentos se concentrarem somente nos sintomas físicos,
como se apenas fossem a única fonte de angustia para o paciente e permitir a
continuar a prescrever tratamentos médicos fúteis, na crença de enquanto
protegem da dor física irão proteger de todos os outros aspectos.
Pimenta, Koizumi e Teixeira(2000) confirmam a idéia de que a dor é sempre
subjetiva e cada indivíduo aprende a utilizar este termo através de suas
experiências traumáticas.
Portnoi (2001) relata que nem sempre as queixas dolorosas se encontram
associadas a alterações anatômicas e/ou fisiológicas, somente patologias
orgânicas, mas com freqüências é possível constatar a presença de déficits
anormalidades ou perdas anatômicas fisiológicas e psicológicas.
Sá, Baptista, Matos e Lessa (2009) definem a dor crônica como um fenômeno
multidimensional e de difícil compreensão.
Sarti (2001) afirma que embora singular para quem a sente, a dor, como
qualquer experiência humana, traz a possibilidade de ser compartilhada em
seu significado, que é uma realidade coletiva. As clivagens de gênero também
instituem formas muito distintas de lidar com a dor. Suportar a dor em silêncio
pode ser sinal de virilidade em certas culturas, que , em contrapartida,
permitem e valorizam nas mulheres a expressão explícita do sofrimento. Do
pouco que se pode saber da dor, sabemos que nela se revela,
simultaneamente, a singularidade do sujeito, sua dor, a particularidade da
cultura, na qual se manifesta, e a universalidade da condição humana,
impossibilitada de fugir de sua realidade implacável.
2.e) rotinas exaustivas e centralizar responsabilidades
precisariam ser assumida. Ex. cuidar mais dos outros.
que
não
Oliveira(2003) alega que a sensação de insatisfação com a vida e diminuição
do nível de atividades apresentados neste estudo acometeram um número
reduzido de pacientes.
2.f) maneiras de lidar com as dificuldades que geram mais problemas. Ex.
isolamento
Kurita e Pimenta (2003) ratificam que pacientes com menor crença de que
comportamentos de solicitude dos outros frente à sua expressão de dor são
desejáveis foram os mais aderentes ao tratamento. Tal fato talvez indique que
pacientes que necessitam menos da confirmação de “coitadinhos” sejam mais
ativos, busquem a melhora “de fato”, e isso os direciona a serem mais
aderentes.
Lacerda e amigos (2005) a interação reduzida com as pessoas também foi
identificada em quatro idosos. Muitas pessoas com uma dor crônica
interminável tornam-se retraídas e isoladas. Frequentemente sua dor produzlhes exaustão, tanto física quanto mental. A dor crônica está associada a
retraimento e desespero.
Lima e Trad(2007) indicam que a perda da imagem de manobra para lidar com
os fatores da vida cotidiana e o isolamento são elementos que surgem ao
descreverem uma pessoa com dor crônica.
Miceli, A. V. P. (2002) relatam que quanto aos doentes há os que preferem
estar rodeados por parentes e amigos e os que optam pelo isolamento, pelo
recolhimento paulitano da vida, sem contudo que muitas vezes já não consiga
voluntariamente expressá-la.
2.g) Estratégias adequadas de lidar com os problemas. Ex. conhecer
novas pessoas, entrar em novas atividades.
Merlo, Jacques e Hoefel(2001) dizem que as atividades com grupos,
complementando os procedimentos terapêuticos convencionais, têm
possibilidade que os portadores de LER/DORT possam diminuir sua
culpabilização e reforçar sua independência e autonomia, minimizando, assim,
o sofrimento psicológico associado à dor crônica e aos limites impostos pela
doença. Estimula-se que o portador de LER/DORT (re)aprenda a utilizar de seu
potencial criativo para construir estratégias de saúde ao lidar com a dor crônica
2.h) Melhorar a saúde geral e qualidade de vida, juntamente vendo o lado
positivo da dor
Leão e Silva(2004) discutem que os programas educativos são desenvolvidos
por diversos profissionais da área da saúde com abordagem congnitivocomportamental objetivando o alívio da dor e melhora da qualidade de vida.
Lima e Trad(2007) afirmam que “ é um agente transformador, você passa a ser
um novo indivíduos depois da dor.” Falam também sobre o êxito ou fracasso
que tem por referência esta adaptabilidade à dor, que passa a ser um objetivo
terapêutico importante. Como afirma Jackson, este é o discurso que orienta o
tratamento da dor- “ aprender a viver com dor “- um modelo de conversão
positiva.
Salvetti e colegas(2007) falam que associações entre auto-eficácia, intensidade
da dor e outras variáveis foi observada em outros estudos nos quais os
pacientes com mais altos escores de auto-eficácia relataram dor menos
intensa, menor prejuízo nas atividades de vida diária, melhor função física e
maior controle sobre a vida.
Maeda, Martinez e Neder(2006) A partir do momento em que a pessoa
reconhece e se apropria da necessidade de profundas transformações na sua
maneira ser, seus sintomas podem ganhar novos significados e a doença pode
ser vista como uma oportunidade de crescimento.
3 - Trabalho das terapeutas.
3.a) Instruções ou cobranças e atitudes dos terapeutas.
Almeida e colegas (2010) acreditam que a falta de formação dos profissionais
de saúde na área de dor crônica, a não priorização da avaliação e a falta de
tratamento de queixas de dor que disso decorrem são, sem dúvida, fatores
significativos.
Ao acolher e compreender a dor do paciente, o psicólogo da equipe o ajuda a
identificar as influências da dor na sua vida e as influências internas e externas
na manutenção da dor. Ao se trabalhar a identidade, a auto-imagem corporal, a
auto-estima e a autonomia do paciente, amplia-se o foco levando-o a ver além
da sua dor e da sua doença, facilitando a elaboração de seus novos limites.
Bottega e Fontana (2010) sustentam a idéia de que promover o alívio da dor
exige habilidade, conhecimento e acima de tudo compromisso com o cuidado
solidário. Os autores acreditam que, a partir do desenvolvimento da ação
educativa proposta, os profissionais compreenderam a subjetividade implícita
na queixa de dor, gerando impacto positivo sobre o cuidado de enfermagem,
na medida em que sensibilizou os gestores para a implantação do programa de
avaliação da dor como quinto sinal vital em todas as unidades do hospital.
Cury, Coelho e Abrão(2004) falam que o tipo de vínculo que o médico
estabelece com o paciente tem impacto no tratamento. Então, cabe ao médico
desenvolver habilidades específicas no manejo das questões emocionais
associadas aos quadros de DPC.Enfermeiros devem ter competência e
habilidades para avaliar a dor, implementar estratégias de alívio da mesma e
monitorar a eficácia dessas intervenções.Cuidar em enfermagem pressupõe,
também, estar atento às queixas subjetivas dos pacientes, de modo a intervir
no curso do sintoma, possibilitando conforto e bem-estar. Sendo assim, na
medida em que se mensura a dor como um sinal vital tem-se parâmetros para
estabelecer um bom plano de cuidados, considerando que o cuidado
terapêutico deve estar condicionado à intensidade da dor.
Lacerda e colegas(2005) acreditam que é indispensável à atitude de confiar
nos relatos da pessoa que sofre dor para se trabalhar com eficiência.
Lima e Trad (2008) falam que o médico é a autoridade máxima para o exercício
do cuidado e não poderá negar-se a ouvir e frustrar-se com a sua importância
diante da dor. Portanto para a dor crônica está colocada a inevitabilidade e a
frustração de todos em seu entorno.
Lima e Trad(2007) afirmam que lidar com o cuidado da pessoa com dor crônica
tem representado um grande desafio para os profissionais de saúde. Para o
medico, cabe, em seu cotidiano clínico, reconhecer a importância da dor em
três perspectiva: como um elemento de orientação do diagnóstico e tratamento,
como a base para a compreensão empática de experiência do doente e como
um traço da significância moral das queixas e do sofrimento. Os terapeutas
devem seguir buscando “pistas”, “pequenas conquistas”. Reconhecendo seus
limites, ele vêm aprendendo a lidar com este novo sujeito, assumindo, aos
poucos, a centralidade do doente para a viabilização de um projeto terapêutico.
O sujeito doente precisa falar, precisa ser escutado e ser clínico de dor passa
por aprender a escutar.
Lima, Neves, Sá e Pimenta (2005) falam que o papel dos centros de referência
à saúde dos trabalhadores da relação com a rede de assistência e reabilitação
deverá sofrer modificações da direção de uma ação mais proativa de
capacitação, atualização e organização desta demanda.
Miceli (2001) Cabe a equipe orientar os familiares ou cuidadores do paciente, e
se preciso tratá-los psicologicamente, formando uma aliança de mútua
confiança e divisão de responsabilidade e buscando identificar e solucionar
problemas por eles enfrentados e criados.
Oliveira (2000) afirmam que o diagnóstico e o manejo de pacientes com
sintomas sem patologia evidente é difícil e a maioria dos médicos não recebem
educação e treinamento nesta tarefa, sendo o médico treinado para procurar
sempre uma patologia ou disfunção fisiológica responsável pelos sintomas. O
médico não pode deixar que a sua conduta relativa a exames e tratamentos
seja dirigida pelo grau ou veemência das queixas, devendo guiar-se,
primordialmente, por sinais e objetivos.
Pimenta, Koizumi e Teixeira(2000) confirmam que as causas do insuficiente
alívio da dor advêm de falhas na formação dos profissionais de saúde na área
de analgesia, da apreciação inadequada ou negligência para com o problema
da dor, do incorreto uso das terapias analgésicas e de falhas no modelo teórico
da dor. Há, provavelmente, aspectos, além dos biológicos, como os culturais e
afetivos, envolvidos na vivência e expressão da dor que, talvez sejam
negligenciados.
Sarti (2001) diz que um paciente que experimenta sua dor como punição,
mesmo que procure um profissional de saúde, pode recusar-se, ainda que
inconscientemente, ao tratamento. O entendimento pelo profissional desta
concepção moral e de seu lugar estruturalmente na experiência da dor é
decisivo para o cuidado e a “cura”,porque a dor e doença não se separam do
seu significado.
3.b) Aproximação dos participantes com as terapeutas.
Araújo-Soares e McIntyre (2000) afirmam que o paciente com dor é visto de
uma forma holística, que a estreita relação mente-corpo se manifesta na
experiência pessoal da dor. Contudo, apesar de toda esta complexidade, os
pacientes com dor crônica são muitas vezes tratados como um grupo
homogêneo que se descreve como apresentado o “síndrome de dor crônica”.
Assim sendo, para estes pacientes é prescrito o mesmo tipo de intervenção
psicológica.
Kiche e Almeida (2009) relatam que sessões de brinquedo, entre outras
intervenções, permitem à criança desenvolver uma intervenção efetiva com a
equipe de saúde, já que o brincar, por si só possibilita uma vivência
terapêutica.
Lacerda e colegas(2005) falam que a comunicação da dor pelos idosos aos
familiares e aos profissionais que os assistem pode estar prejudicada por
disfunções cognitivas, concomitância de outras doenças, extrema fragilidade
física, depressão, alterações na audição e na fala, conceito pessoal e dos que
o cercam de que a dor é “normal” na velhice, de que seja inalienável à doença,
de que não é possível ou é muito difícil controlá-la e pelo desejo de não
incomodar o cuidador.Muitos idosos podem deixar de relatar as dores que
estão sentindo por considerá-las como conseqüência inevitável do
envelhecimento, acreditando que devem suportá-las sem queixas. Contudo,
quando o profissional dá a oportunidade para o cliente se expressar sobre essa
sensação, os idoso revelam positivamente esta ocorrência.
Oliveira (2000) relatam que fatores que levam a comportamentos indesejados
das síndromes de dor crônica podem mudar dependendo da ação do médico e
sua relação com paciente individualmente.
Peres, Arantes, Lessa e Caous(2007). Afirmam com toda certeza que
pacientes querem ser tratados como pessoas, e não como doenças, a serem
observadas como um todo, incluindo-se os aspectos físicos, emocionais, social
e espiritual. Ignorar qualquer uma dessas dimensões torna a abordagem do
paciente incompleta.
Sarti (2001) mencionam que os outros atores da cena, os profissionais que
cuidam do doente e interferem decisivamente no campo de significações que
constituirá, para ele, esta experiência. A forma como o profissional reage diante
da dor e das manifestações de dor do paciente influenciará a própria reação do
paciente ao tratamento.
Souza, Forgione e Alves(2000) afirmam que no atendimento psicoterápico dos
pacientes, é naturalmente necessária a formação de um bom vínculo entre
pacientes e terapeutas, o que vem a favorecer um ambiente empático e
confiante.
3.c) Trabalhar em cima da aceitação emocional de perdas passadas,
dificuldades e limitação.
Ferreira e Navega (2010) observaram que o principal resultado do programa
de “ Escola de Postura” é a conscientização de que o paciente é o principal
agente de promoção de saúde.
Souza, Bourgault, charest e Marchand (2008) comentam que o grande desafio
de programas multidisciplinares consiste de ampliar a adesão ao tratamento,
motivar os pacientes a manterem-se ativos, ou seja, favorecer a sua autonomia
e minimizar, se possível, os custos agregados aos programas interdisciplinares,
por exemplo, reduzir a duração do programa e o número de profissionais de
saúde diretamente envolvidos.
3.d) Inclusão de participantes marginalizados.
Souza, Forgione e Alves(2000) falam que se deve procurar levar em
consideração as áreas da vida do indivíduo que estão sendo afetadas pela dor
e conseqüentemente, pela depressão. Ambas alteram a posição do sujeito com
relação a si mesmo, com os outros e com as atividades que desenvolve.
Merecem, pois, uma escuta e atenção integral do terapeuta, não só do ponto
de vista interpretativo, mas também observacional e descritivo.
4 - Processos ao vivo no grupo.
4.a) Pouco autoconhecimento.
4.b) Apoio mútuo dos participantes.
Maeda, Martinez e Neder(2006) relatam que as psicoterapias em grupo
propiciam alguns benefícios, como a oportunidade do paciente viver com outras
pessoas em situação semelhantes, além da possibilidade de criar referencias
grupais que diminuem a sensação de isolamento e alienação.
Portnoi (2001) mostra que as psicoterapias em grupo propiciam alguns
benefícios, como a oportunidade do paciente viver com outras pessoas em
situação semelhantes, além da possibilidade de criar referencias grupais que
diminuem a sensação de isolamento e alienação.
4.c) Momentos positivos e negativos do cotidiano.
Bottega e Fontana (2010) acreditam que a dor é um fenômeno
multidimensional e suas várias dimensões são: neurofisiológicas, pois envolve
mecanismo de ativação do receptores periféricos, psicossocial, considerando a
influência emocional positiva e negativa sobre o indivíduo, cognitivo-cultural,
relacionando-a crenças, significados e comportamentos prévios a dor,
comportamental.
Merlo Jacques e Hoefel(2001) falam sobre conduta freqüente entre portadores
de LER/DORT é a dependência, passividade e resignação, além de constantes
manifestações queixosas, revelam expectativas de que exista uma solução
externa capaz de salvar-lhes da doença, da incapacidade e da dor crônica.
Portnoi, Nogueira e Maeda (2008) pensam que o tempo e a energia
dedicados ao problema da dor são como álibis que justificam e legitimam o
adiamento e a evitação do enfrentamento de outros aspectos da vida e das
relações humanas. Há casais onde a dor se torna um recurso útil para
escapar ou evitar o relacionamento íntimo gerando conflitos conjugais que
exacerbam os comportamentos de dor, geram afetos negativos e condutas
punitivas por parte dos cônjuges
4.d) Carência emocional.
Almeida e colegas (2010) relatam que as qualidades afetivas da dor (medo,
raiva, culpa, hostilidade, tristeza) indicam o componente emocional que todo
quadro doloroso apresenta.
Kurita e Pimenta (2003) alegam que apenas os domínios emoção e solicitude
tiveram escores próximos do desejável. A emoção faz parte da experiência
dolorosa e a compreensão desta relação pelos pacientes pode auxiliá-los no
manejo da dor. Solicitude é um comportamento cuidadoso, atencioso, que faz
parte das relações humanas, sendo saudável dentro de certos limites.
Portnoi, Nogueira e Maeda (2008) relatam que a tristeza e o pesar são
emoções naturais quando da percepção de perdas, mas na dor crônica, a
dificuldade de elaborar estas emoções conduz muitas vezes os doentes a
condições depressivas, sejam elas antecipatórias, reagindo a perdas
iminentes, ou reativas, respondendo a perdas efetivas. Pode-se dizer que em
seus estágios iniciais, os estados depressivos funcionam como estratégias
pouco adaptativas de enfrentamento para lidar com sentimentos de tristeza e
pesar, e justamente por isso necessitam de prevenção e controle uma vez
que, ao longo do tempo, podem progredir para estados psicológicos de
risco ou de difícil controle como a desesperança e o desamparo ou para
condições psicopatológicas como as depressões graves
4.e) Melhorar o relacionamento interpessoal.
Miceli (2002) No suporte psicoterapêutico do paciente, é trabalhado sua
identidade, sua auto-imagem corporal, a auto-estima e a autonomia do
paciente, ampliando o foco levando-o a ver além da sua cor e da sua doença,
facilitando a elaboração de novos limites e possibilidades através de
resignações e redirecionamentos, sinalizando os seus recursos adaptativos
internos e estimulando o fortalecimento de suas relações interpessoais, sociais,
familiares, e profissionais ou escolares.
5) Tratamento para dor crônica
Araújo-Soares e McIntyre (2000) reconhecem que ainda está muito longe
encontrar um tipo de intervenção mais adequado a cada tipo de dor, uma vez
que a maioria das intervenções têm sido realizadas com grupos bastante
heterogêneo. Mais recentemente, têm surgido estudos de intervenção
multimodais com pacientes de dor crônica lombar. Estes representam uma
tentativa de delimitar o problema em termos de localização e especificação da
dor sentida.
Concluíram que a intervenção psicológica se foca principalmente no exame do
impacto de intervenções cognitivo-comportamental no relato e resposta face à
dor. Tais intervenções incluem o treino em estratégias de conping com a dor
tais como: estratégias de relaxamento e distração, aumentar as atividades
sociais e físicas agradáveis, reestruturação cognitiva, estabelecimento de
objetivos e resolução de problemas.
Almeida, Kurita, Braga e Pimenta (2010) Em relação aos pacientes
esquizofrênicos observa-se que e mais difícil tratar a dor, por esse motive e
necessário uma maior atenção com esses pacientes. O tratamento e indireto,
ou seja, melhorar o atendimento das pessoas com dor e consequentemente
menos pessoas irão reclamar de dor crônica ou pelo menos reclamaram
menos. A falta de tratamento para as queixas de dor e sem duvidas fatores
significativos para melhorar a qualidade de vida do paciente.
Borges e companheiros (2009) propõe para a diminuição da dor crônica devese haver uma quebra no ciclo dos estressores que podem ser internos ou
externos que levam as pessoas a sentirem dor. As técnicas são estratégias de
enfrentamento (coping) ou de forma mais direta com foco na dor Crônica, tendo
como prioridade ensinar o cliente a enfrentar e reduzir a dor através do treino
de relaxamento, distração e visualização, e num segundo momento, ensiná-lo a
utilizar técnicas cognitivas para rebater as crenças, pois o pensamento
influencia a dor, podendo agravá-la.
Bottega e Fontana (2010) confirmam a idéia que a eficácia do tratamento e o
seu seguimento dependem de uma avaliação e mensuração confiável e
válida.Para a detecção da queixa álgica, sistematizar a avaliação e registrar os
dados é fundamental. Pois, a dor não identificada e descrita não é tratada.
Bottega e Fontana (2010) Falam que a eficácia do tratamento e o seu
surgimento dependem de uma avaliação e mensuração confiável e valida. Ha
instrumentos, como por exemplo, a escala de descritores verbais diferentes, o
questionário McGill de avaliação da dor, a teoria da detecção do sinal e a
escala de categoria numérica/verbal e visual analógico. Essas escalas de
avaliação podem ajudar na eficácia das intervenções, alem de respeitar a
subjetividade do paciente, pois só ele e capaz de descrever e avaliar com
exatidão sua dor.
Castro e colegas (2010) Discutem sobre o programa fisiomotriz que se
destinou, em sua essência o respeito à socialização e ao tratamento em grupo
que determina a terapia física como algo prazeroso e de fácil adesão para
idoso. Entende-se que exercícios isométricos sob forma livre e contra-resistidos
podem minimizar quadros de edemas e de outros processos inflamatórios e
com isso favorecer as funções circulatórias do organismo levando a oposição
da dor.
Concluíram que a dor pélvica crônica é uma doença com alta prevalência,
entretanto, muitas pacientes ficam sem o diagnostico específico e,
conseqüentemente, sem um tratamento apropriado. É preciso desvendar os
mecanismos fisiopatológicos com o intuito de permitir tratamentos mais
eficazes, especialmente no combate à dor crônica.
Costa e Palma (2005) trazem inúmeros exercícios para um tratamento ativo
contra a dor lombar crônica e relata sobre o uso de medicamentos passa a ser
desencorajado e quadros de ansiedade elevada e depressão recebem suporte
psicológico.
Cury, Coelho e Abrão(2004) afirmam quem nem sempre se obtém a cura ou
melhora significativa do sintomas, com os tratamentos empregados, Ex: a
laparoscopias. Alguns autores sugerem que intervenções psicológicas é
prioritária e que seja realizada nas etapas iniciais da atuação médica.
Em caso de dor crônica todas as demais terapias não farmacológicas são
necessárias no esforço conjunto de atender dentro do possível, as experiências
do paciente promovendo maior alívio, conforto e funcionalidade.
Ferreira e Navega (2010) discutem sobre a “Escola de postura”, originalmente
chamada de “Back School” que surge como uma alternativa no treinamento
postural, já que engloba tanto a prevenção como o tratamento das lombalgias.
O programa restringiu-se ao atendimento de pacientes com dores lombares
crônicas, entretanto em um âmbito de atendimento multidisciplinar. A “Escola
de Postura” também intervém em aspectos sóciopsicossomáticos a fim de
analisar todo o contexto vivido pelo paciente para assim poder orientá-lo da
forma mais correta de acordo com o contexto de vida de cada um.
Flores e Junior (2004) reafirmam que pacientes com dores de cabeça
tensionais, diferentemente da enxaqueca, não procuram tratamento, sendo
comum a automedicação com analgésicos indicados para outros tipos de dores
de cabeça, além do risco abusivo e dependência. O tratamento adequado para
esse tipo de cefaléia se divide em farmacológicos e não medicamentosos.
Farmacológicos utilizados são os antiinflamatórios e antidepressivos, um para
aliviar e outro para prevenir. E não farmacológicos a adesão do biofeedback,
técnicas que visam aumentar a habilidade no controle voluntário de resposta
físicas por meio da absorção de informações de sinais psicofisiologicas
emitidos pelo organismo. É reconhecida maior eficácia quando o tratamento
quando há associação das duas formas de tratamento.
Kiche e Almeida (2009) comprovam que há um consenso na literatura sobre a
importância do brinquedo terapêutico para a criança hospitalizada,
recomendando-se que ele faça parte da assistência de enfermagem à criança,
auxiliando-a a enfrentar dificuldades, a dor e o estresse gerado por essa
experiência.
Kiche e Almeida(2009) Trabalham com o brinquedo terapêutico que e uma
estratégia na redução do medo, da tensão e da dor da criança durante o
curativo.
Kreling e colaboradores (2006) apresentam a dimensão do fenômeno doloroso
em uma determinada população de adultos e de apontar a necessidade de
programas de prevenção e controle da dor pra uma possível melhora na
qualidade de vida destes indivíduos.
Kreling e colegas (2006) Não falam de tratamento, porem alertam a importância
deste. Apontando a dimensão do fenômeno doloroso em uma determinada
população de adultos e de apontar a necessidade de programas de prevenção
e controle da dor para uma possível melhora na qualidade de vida dos
indivíduos acometidos pela dor crônica.
Kurita e Pimenta (2004) Objetivou-se avaliar a adesão dos doentes com dor
crônica não oncológica ao tratamento e identificar relações entre a crença de
controle da saúde e a adesão. A adesão ao tratamento foi insuficiente.
Supunha-se que a adesão seria mais elevada no inicio e diminuiria com o
tempo, o que não ocorreu. Outra dificuldade para se avaliar a adesão ao
tratamento da dor crônica e a falta de consenso sobre qual critério de sucesso
deve ser utilizado para mensurá-la, o que limita metodologicamente a
comparação dos poucos estudos existentes sobre o tema. A não adesão pode
resultar em progressão da doença, piora da qualidade de vida, ônus econômico
ao individuo, ao serviço de saúde e a sociedade e fator de confusão nas
pesquisas que testam intervenções.
Kurita e Pimenta (2003) relatam que o modelo cognitivo comportamental
considera que os valores, as atitudes e as crenças, participam da experiência
dolorosa, influenciam da percepção, expressão e manejo da dor, e há indícios
de que possam influir na adesão ao plano terapêutico.
Leão e Silva(2004) articulam tendo em vista, principalmente, a redução do
estresse e ansiedade , a música passou a ser utilizada em diversas situações
clínicas e no controle da dor sua utilização também tem sido apontada. O
tratamento que busca a reversão desse quadro é multiprofissional e as
medidas não farmacológicas constituem forma importante de intervenção de
enfermagem.
Lima e trad (2007) dizem que o projeto terapêutico para a dor crônica, portanto,
assume o pressuposto a permanência da dor, investe no alívio e na
reorganização do mundo-da-vida, mas não se compromete com a eliminação
da dor, pois “dor crônica é crônica”, “não vou curar sua dor”, isso são
afirmativas para o projeto terapêutico. A expectativa do médico também é posta
em cheque.
Lima e Trad (2008) asseguram que a busca de um nome, de uma identidade
para a dor, que a torne passível de ser localizada no corpo, apresentada aos
outros e em perspectiva retirada, é, talvez a característica mais marcante
desses doentes. O maior risco desse processo é os doentes submeterem-se a
tratamentos ineficazes e muitas vezes iatrogênicos.
Lima, Neves, Sá e Pimenta (2005) escreveram que a psicologia cognitivocomportamental fundamenta-se no pressuposto de que os processos
cognitivos, biológicos, comportamentais, socioculturais e ambientais
influenciaram-se mutuamente, visando promover o melhor ajustamento entre o
indivíduos e seu ambiente. Autores dessa abordagem têm elaborado
instrumentos para avaliar crenças, atitudes e comportamentos em sujeitos com
dor crônica.
Lima, Neves, Sá, Pimenta (2005) demonstram o perfil da atitude frente à dor
em trabalhadores inseridos em atividades ocupacionais distintas com
diagnóstico de LER/DORT. O tratamento e realizado através da psicologia
cognitivo- comportamental que se fundamenta no pressuposto de que
processos cognitivos, biológicos, comportamentais, socioculturais e ambientais
influenciam-se mutuamente, visando promover o melhor ajustamento entre o
individuo e seu ambiente.
Maeda, Martinez e Neder(2006) mostram que é importante suporte psicológico
pois como a fibromialgia leva a restrições de movimentos físicos e com um
nível de dor constante, gerando problemas socioeconômicos e profissionais
importantes. O tratamento psicológico auxilia a buscar recursos internos e
planejar estratégias de enfrentamento, pois o corpo e mente atuam de forma
interdependente e interativa. É utilizado também alguns métodos de integração
psicofísica que utilizam, entre outros, o relaxamento, a meditação, os trabalhos
de consciência corporal e o biofeedback, por serem instrumentos utilizados
como auxiliares e/ou complementares em várias abordagens psicoterapêuticas,
podem ser utilizados também em programas educativos, que visem uma
abrangência mais ampla do controle dos sintomas de co-morbidades
decorrentes da fibromialgia. Na pesquisa foi usada a eutonia, que é uma
técnica de consciência corporal que tem como objetivo o autoconhecimento e o
desenvolvimento do senso de percepção, através das possibilidades de
funcionamento do corpo, padrões habituais de postura, de movimento, modo
de distribuição das tensões e orientando a construção de um eixo de equilíbrio,
possibilitando ao individuo poder participar também de sua saúde, como coresponsável pela melhora do seus sintomas e seu bem-estar. Pois dentre as
abordagens psicoterapêuticas para o paciente com dor crônica, varias linhas se
mostram úteis. A abordagem comportamental/cognitiva compreende a dor
como uma experiência que ocorre em um contexto de relacionamento e social,
ressaltando o poder da pessoa controlar os efeitos da doença em sua vida, e a
terapêutica psicossomática é outra abordagem, ela analisa o paciente como um
ser emocionalmente vulnerável, socialmente discriminado e com credibilidade
posta à prova, sendo esta uma abordagem que prioriza o atendimento
humanizado. As intervenções propostas não tem como intenção erradicar a
dor, mas reduzir sua intensidade, o desconforto que a acompanha, a
preocupação na manutenção do desempenho na realização de tarefas e
diminuição do uso de medicamentos, o controle dos sintomas associados,
ajustes comportamentais, desenvolvimento de estratégias de enfrentamento da
dor, reconstrução da auto-imagem e resgate da atuo-confiança.
Matta e filho (2003) relatam que sintomas depressivos e ansiedade são
comorbidades importantes em pacientes com cefaléia do tipo tensional crônica
e episódica. Negligenciá-las significa risco de falência no tratamento
sintomático ou profilático, contribuindo para queda na qualidade de vida.
Merlo e colegas (2001) Apresenta algumas patologias relacionadas com o
trabalho demandam, necessariamente, propostas de intervenção que vão além
dos tratamentos clínicos e cirúrgicos. A recorrência a explicações de ordem
subjetiva para a origem da doença e a necessidade de ampliar a conduta
terapêutica para além dos tratamentos tradicionais, suscitam a inclusão da
abordagem psicológica junto à equipe multidisciplinar que atendem
trabalhadores com LER/DORT. .Discute nesse artigo também proposta como
relato de experiência as contribuições da psicologia ao estudo de LER/DORT.
Os objetivos de tratamento são: construir alternativas terapêuticas para alem
da abordagem clinica da LER/DORT, fornecer dados e instrumentalizar os
profissionais que trabalham com a doença ao permitir adentrar em dimensões
nem sempre visíveis aos observados externos, desenvolver discussões acerca
da doença e da problemática psicossocial que a envolve a fim de minimizar o
sofrimento psíquico que lhe e concomitante. Estimula-se que o portador de
LER/DORT (re)aprende a utilizar seu potencial criativo para construir
estratégias de saúde ao lidar com a dor crônica.
Miceli e colegas (2002) mostram que as intervenções não farmacológicas,
como as técnicas psicológicas, a acumputura, a fisioterapia, a RXT e a cirurgia
dentre outras embora muito importantes no tratamento do paciente com dor
oncológica, são raramente indicadas e dificilmente disponibilizadas pelos
centro de tratamento oncológico.
Nogueira, Reis e Neto (2006) discutem que o tratamento da dor pélvica crônica
em mulheres é muitas vezes insatisfatório e limitado ao alívio temporário dos
sintomas.
Peres, Arantes, Lessa e Caous(2007). Relatam que é muito importante para a
melhora na qualidade de vida de pacientes com dor crônica integrar aspectos
da espiritualidade, fé e religiosidade com seu atendimento em diversos
aspectos.
Pessine (2009) afirma que médicos também falham em aliviar a dor do
paciente, alguns ignoram a natureza da dor, outros a diagnosticam
superficialmente, sem se aprofundarem na sua etiologia, falham em
reavaliarem periodicamente o paciente para detectar novos processos
causadores de dor e que exigiriam novos tratamentos isso tudo porque alguns
simplesmente não acreditam na descrição do paciente e outra falha esta em
médicos que são tímidos em prescreverem narcóticos, seja por ignorância
básica da posologia e sua magnitude, seja por medo exagerado de causar
parada respiratória, seja por medo irracional de ser processado cível e
criminalmente, e também por medo exagerado dos efeitos colaterais, isso
Pimenta e Cruz (2004) Falam sobre a teoria cognitiva comportamental na área
de controle da dor crônica. O julgamento do doente sobre a eficácia de vários
tratamentos influi na efetividade das intervenções para o controle da queixa
álgica.
Portnoi (2001) sugere algumas formas de tratamento mostrando a importância
dos quais ele achou importante para elaborar qualquer programa de tratamento
para dor crônica, para isso ele diz nos demonstra como é importante a
presença do coping ou enfrentamento nesses tratamentos, pois o coping são
esforços cognitivos e comportamentais que mudam constantemente, para
administrar exigências especificas, internas ou externas avaliadas como
sobrecarregando ou excedendo os recursos do indivíduo. Antes de iniciar o
tratamento é necessário fazer uma avaliação psicológica para investigar os
possíveis fatores psicológicos que tenham contribuído para o aparecimento da
situação dolorosa, e as terapias mostradas foram à terapia psicodinâmica
partindo do pressuposto de que determinados fatores podem ter um papel
preponderante na etiologia, manutenção e exacerbação da dor crônica. A
terapia comportamental parte do pressuposto que todas as respostas
comportamentais abertas são significativamente influenciadas por suas
conseqüências e pelo contexto no qual são emitidas. Os fundamentos da
terapia cognitivo-comportamental incluem a teoria comportamental e
acrescentam elementos cognitivos e afetivos que influenciam o surgimento,
manutenção ou extinção de comportamentos. Derivadas das terapias cognitivocomportamentais, as abordagens educativo-terapêuticos são realizadas em
grupo e as intervenções acrescentam um elemento na aprendizagem social. E
por ultimo os programas multidisciplinares educativo-terapêuticos mais
popularmente conhecido como “Escolas” sendo uma abordagem mais ampla e
reunindo diversos recursos, envolvendo diversos profissionais. E a reabilitação
do individuo com dor crônica diz respeito à prevenção do agravamento da sua
condição e inclui a recuperação de uma séries de eventos que foram alterados
pelo aparecimento de pela continuidade da dor.
Portnoi, Nogueira e Maeda (2008 )Acreditam que a dor tem apenas a função
de alarme, mesmo quando crônica, subestima a amplitude dos significados
que podem ser atribuídos à sensação e se torna uma crença potencialmente
danosa, pois embora alguns tipos de dor possam ser aliviados através de
medicação, isto não elimina seus significados implícitos ou explícitos, apenas
os encobre, o que, ao longo do tempo, pode prejudicar a efetividade de
seu tratamento. Dentre as crenças pessoais que influenciam a avaliação
cognitiva da dor, as crenças sobre controle e as crenças religiosas são de
grande importância, pois respondem em parte pela compreensão que os
indivíduos têm sobre a causa, a duração e as conseqüências de sua dor,
entre outros. Indivíduos ou entidades mais poderosa Às percepções ou
crenças sobre as fontes que controlam os acontecimentos ou eventos, dá-se
o nome de lócus de controle, que pode ter uma orientação interna, se os
indivíduos acreditarem que os fatos podem ser controlados pelas suas
próprias ações ou características ou, que podem ter uma orientação
externa, se acreditarem que os eventos independem de ações individuais,
mas estão condicionados a fatores tais como sorte, acaso, destino ou a ação
de outros.
Sá, Baptista, Matos & Lessa (2009) indicam que medida profiláticas que
compensem o envelhecimento e as variações hormonais em mulheres também
podem auxiliar a controlar a dor crônica.
Salvetti e colegas (2007) afirmam que pacientes com adequado senso de auto
eficácia tendem a apresentar menor incapacidade, menos sintomas
depressivos e melhores respostas ao tratamento. Conhecer a auto-eficácia de
pacientes com dor crônica pode ser útil para antever respostas ao tratamento e
intervir para evitar respostas indesejáveis.
Salvetti e Pimenta (2007) O tratamento sugerido por eles e o da auto eficácia
que e definida como a convicção pessoal de que se pode executar com
sucesso uma ação para produzir resultados desejáveis em uma dada situação.
Esse conceito e considerado um grande mediador das mudanças terapêuticas.
A expectativa da auto-eficacia e alimentada por quarto fontes: realizações
pessoais, observações de experiências, persuasão verbal e respostas
emocionais. Os estudos sobre auto eficácia parecem promissores e sugerem
que a teoria da auto eficácia pode ajudar a refinar intervenções cognitiva
comportamentais e melhorar os resultados do tratamento e a manutenção
desses.
Salvetti e Pimenta (2007) relatam que medicamentos são melhores tratamentos
para dor crônica e esperar, sempre, cura médica para dor crônica, são crenças
pouco adaptativas.
Silva, Fassa e Valle (2004) concluíram que os serviços de atenção básica em
saúde devem estar preparados para diagnosticar e tratar o problema, bem
como identificar suas causas, a fim de serem estabelecidos estratégias de
prevenção adequadas a cada caso.
Soares e Melntyre (2000) O trabalho orientou-se fundamentalmente no sentido
de avaliar um programa de intervenção psicológica multimodal em pacientes
com dor crônica. As intervenções incluem o treino em estratégias de coping
com a dor tais como: estratégias de relaxamento e distração, aumentas as
atividades sociais e físicas agradáveis, reestruturação cognitiva ,
estabelecimento de objetivos e resolução de problemas.
Souza, Bourgault, charest e Marchand (2008) ressaltam que a complexidade
da fibromialgia requer equipes multidisciplinares para tratar esta síndrome. O
tratamentos propostos são feitos com sessões de exercícios, relaxamento,
controle de estresse e terapia cognitiva. Porém, o programa da escola interrelacional de fibromialgia propõe uma tratamento que deve-se concentrar na
situação presente em vez de fixar-se à condição inicial. O ponto crucial desta
terapia é a persistência do problema e não a sua origem.
Souza, Forgione e Alves (2000) afirmam que sempre que os indivíduos contêm
raiva, angústia e toda sorte de sentimentos negativos, estão aumentando as
possibilidades de sofrer dores, principalmente musculares. Diante disso,
poderíamos dizer que a psicologia muito tem a contribuir para o tratamento e o
estudo da dor junto a equipes multiprofissionais.Os métodos de tratamento não
medicamentosos para esta e outras síndromes dolorosas se concentram na
acupuntura, na hipnoterapia e nas intervenções comportamentais, tais como o
relaxamento, cujos efeitos têm sido satisfatórios.
5.a) Melhora através do tratamento
Almeida e colegas (2010) confirmam que cerca da metade dos que tinham dor
não relatou o quadro ao psiquiatra e ficou sem tratamento específico. A comorbidade da dor crônica pode ser muito deletéria aos doentes
esquizofrênicos, o que exige atenção a essa queixa.
Castro e colegas (2010) concluíram que o programa de fisiomotriz aplicado em
idosas com osteopenia ou esteoporose foi eficaz na melhora da sua autonomia
funcional. Este benefício, em grande parte, pode estar associado à diminuição
de dor relatada por essas participantes. O programa mostrou-se efetivo em
prevenir o aumento da dor, chegando inclusive a minimizá-la, resultando na
aderência das idosas no programa.
Costa e Palma (2005) Dizem que uma ampla variedade de métodos vem sendo
utilizada no tratamento da dor crônica lombar, mas muito poucos foram
submetidos aos rigores da investigação cientifica. Os tratamentos propostos
seriam os programas de reeducação postural para as costas, depois dos
exercícios abdominais. Uma abordagem mais segura e justificável , do ponto
de vista mecânico, seria a busca do aumento da estabilização lombar através
de exercícios que mantenham a pelve em uma postura neutral quando
submetida a sobrecargas, utilizando co-ativacao do abdômen para obtenção de
suporte.
Ferreira e Navega (2010) confirmam a idéias de que as Escolas de Postura
deram certo. Os benefícios trazidos não correspondem apenas à disfunção
musculoesquelética, mas também à qualidade de vida e a aspectos
psicossociais. O presente estudo avaliou o impacto de um de um programa de “
Escola de Postura” na qualidade de vida, incapacidade funcional de pacientes
adultos com lombalgia crônica. Observou-se a influência positiva do programa
aplicado, em relação às variáveis analisadas. O tratamento conservador,
associado à escola de postura, se mostrou mais eficaz em termos de redução
de dor, aumento da mobilidade da coluna e da força muscular.
Ferreira e Navega (2010) detalham em seu trabalho os efeitos de um programa
de lombalgia para adultos. Diante disso a escola de postura surge como
alternativa no treinamento postural que engloba prevenção e tratamento das
lombalgias.
Kiche e Almeida (2009) relatam que em relação à dor, houve redução de sua
intensidade após a sessão do brinquedo terapêutico: antes da sessão, o escore
três (nenhuma dor) predominou (47,1%). Comparando os escores referidos
pela mesma criança antes e após a sessão do BT, quase todas (97,1%)
apontaram escores menores após a brincadeira.
Leão e Silva (2004) falam que a música, além do relatos positivos na redução
dos quadros dolorosos, chamou-nos a atenção as experiências imagéticas
relatadas ao término de cada audição musical, levando- nos a refletir sobre o
papel das imagens mentais nos efeitos sobre a intensidade da dor. A
imaginação tem sido discutida como meio de alterar o foco perceptual da dor.
Indivíduos com dores crônicas têm a experiência dolorosa como foco central de
sua atenção, e a utilização de imagens pode favorecer um deslocamento
atencional com resultados terapêuticos. Neste trabalho a intensidade da dor
relatada pelos pacientes apresentou-se mais elevada no grupo de fibromialgia,
sofrendo redução proporcional após a audição musical em relação aos demais
grupos.
Salvetti e colegas(2007) fizeram análise da relação entre a percepção de autoeficácia e os resultados do tratamento em doentes com dor crônica, observouse que a crença de auto-eficácia estava associada ao nível de funcionalidade e
à resposta ao tratamento.
Salvetti e Pimenta (2007) examinaram a relação entre crença de auto eficácia e
diferentes tipos de comportamentos relacionados à dor crônica, por um período
de 9 meses, observou-se que quanto menor a crença de auto-eficácia, maior a
quantidade de comportamentos dolorosos e de hesitação da dor.
Souza, Bourgault, charest e Marchand (2008) comprovam com o programa da
escola inter-relacional de fibromialgia que a maioria das pacientes considerava
a atividade física um método eficaz para o controle dos sintomas. Após a
pesquisa, foi observado que a dor clínica reduziu-se, de modo significativo,
após o tratamento e manteve-se baixa ao longo de 12 meses após a alta. Este
padrão de melhora pôde ser observado tanto na intensidade quanto no aspecto
psicológico da dor. Da mesma forma, a disposição na realização das tarefas
diárias aumentou significativamente após o tratamento.
Souza, Forgione e Alves(2000) relatam que duzentos pacientes evoluíram
satisfatoriamente, melhorando de modo significativo a qualidade de vida no
âmbito físico, ou seja, na diminuição das dores e atenuando as dificuldades no
âmbito social, por exemplo, a ansiedade.
5.b) Adesão ao tratamento
Ferreira e Navega (2010) observaram um aspecto importante que deve-se ser
destacado que é o índice de desistência da participação no programa “Escola
de Postura”. No presente estudo, obteve-se desistência de somente 18%. Isso
pode ser explicado devido à carga horária e freqüência semanal reduzida, o
que possivelmente facilita a assiduidade dos participantes.
Kurita e Pimenta (2003) acreditam que indivíduos com dores crônicas, em
geral, possuem longa história de dor, acentuado sofrimento psíquico,
comprometimento laborativo e físico e descrença com o tratamento. Tais
condições podem favorecer a não adesão, prolongar a dor e o sofrimento,
ocasionar prejuízos à funcionalidade física e psíquica e deteriorar a qualidade
de vida.
Kurita e Pimenta (2004) relatam que quanto maior a crença do doente de que o
controle da sua saúde depende de si próprio, menor foi à adesão.
Outra dificuldade para se avaliar a adesão ao tratamento da dor crônica é a
falta de consenso sobre qual critério de sucesso deve ser utilizado para
mensurá-la, o que limita metodologicamente a comparação dos poucos
estudos existentes sobre o tema.
O que podemos verificar foi que a adesão ao tratamento foi baixa. As variáveis
que em algum momento se relacionaram à adesão foram por exemplo a
presença de efeitos colaterais. O que deve ser feito é conhecer os fatores
envolvidos na adesão ao tratamento da dor crônica que permitem testar
intervenções que otimizem a adesão e, talvez, melhorem o controle da dor
crônica.
Lima e trad (2007) afirmam que não usar regularmente a medicação prescrita
não indica, necessariamente, a não adesão ao tratamento como um todo, pode
inclusive indicar a possibilidade deste doente manejar melhor seu próprio
tratamento.A suspeição sobre a verdade da dor ou a sua atribuição a fatores
psicológicos, detrimento do reconhecimento do sofrimento físico, poderá ser
uma causa de abandono do tratamento.
Lima e Trad (2008) sustentam a idéia de que a enfermidade é uma ameaça a
racionalidade. Portanto , uma pessoa doente rompe com a racionalidade em
vários pontos, desde o momento em que “recorda aos demais os limites da
razão”, até, e mais gravemente, quando de alguma forma desobedece às
determinações dessa razão, pela não adesão ao tratamento, pela recusa a
submeter-se a determinado procedimento, ou ainda quando a resposta
terapêutica não é a esperada, o que é freqüente na dor crônica. Esse é um
tema polêmico que está sendo atualizado em discussões sobre o direito do
doente ao esclarecimento e à escolha das intervenções diagnósticoterapêutica.
Merlo, Jacques e Hoefel(2001) Procura-se, paulatinamente, aumentar a
flexibilidade, a resistência e permitir movimentos sem dor, buscando uma
melhora da capacidade funcional e residual e do quadro álgico.Tem-se
constatado uma aceitabilidade do trabalho entre os participantes que se
expressa pelo baixo absenteísmo às reuniões e pelo desejo manifesto de se
engajar em diferentes propostas de trabalho em grupos.Uma característica
presente nas reuniões é a discussão sobre como tornar o trabalho uma
alternativa terapêutica, através de terapias ocupacionais ou de retorno e
algumas atividade produtiva.
Souza, Bourgault, charest e Marchand (2008) comentam que a proporção de
pacientes que abandonam os programas é significativamente um em cada três.
Este nível de abandono dificulta a análise estatística dos resultados. Do ponto
de vista clínico, a baixa adesão ao tratamento demonstra que os programas
não estão suficientemente adaptados para atender as necessidades desta
população
Conclusão
O presente trabalho apresenta uma revisão de literatura para comparar com
outra pesquisa realizada anteriormente sobre o tratamento psicoterápico para
dor crônica. As informações colhidas da literatura foram analisadas, separadas
e comparadas com o modelo já existente.
O trabalho clínico realizado no inicio do projeto, descreveu os temas que tem
uma importância central no tratamento psicológico para dor crônica. Esses
temas foram divididos em quatro categorias que foram chamadas de (1)
convivência com a dor, (2) problemas do cotidiano, (3) relacionamento com os
terapeutas e (4) processos ao vivo no grupo (Silva, Rocha & Vandenberghe,
2010). Podemos agora comparar os resultados da literatura com as categorias
empiricamente derivados do trabalho clínico.
Observamos que a literatura é bem clara em dizer que a dor crônica está
intimamente relacionada com ansiedade, estresse e depressão. Outras
categorias que também merecem destaque foram às variáveis que influenciam
a dor, exemplo: o sexo, a perda de produtividade gerando absenteísmo no
trabalho, tratamento para dor crônica e problemas no cotidiano. Os processos
ao vivo em grupo relatando autoconhecimento não foram encontrados na
literatura.
A literatura mostra que os profissionais de saúde têm grande dificuldade de
ouvir os pacientes e na maioria das vezes a dor fica sem solução. Já a
pesquisa realizada mostra que as terapeutas acataram as necessidades das
pacientes mesmo quando não se encaixavam no planejamento da sessão.
Interessavam pelas dificuldades e dúvidas apresentadas por elas e ajudavam
as pacientes a analisarem sua própria história de vida.
Para finalizar está pesquisa, digo que o relatório realizado trouxe resultados
bem parecidos com o que a literatura tem disponível em dez anos. Agora, o
foco deve esta voltando para aumentar os programas psicossociais para dor
crônica e melhorar o atendimento de saúde para com esses pacientes. O
grande erro dos profissionais está em negligenciar a dor do outro. A dor é uma
experiência subjetiva, singular pra quem a sente, por isso os profissionais da
saúde devem ter um olhar humanizado e contemplar a intensidade emocional
de cada individuo.
Bibliografia
Almeida, J. G. de., Kurita, G. P., Braga, P. E. & Pimenta, C. A. de M.(2010). Dor
crônica em pacientes esquizofrênicos: prevalência e características. Cadernos de
Saúde Pública. 26 nº3, p. 591-602.
Araújo-Soares, V. & McIntyre, T. (2000). É possível viver apesar da dor!...
Avaliação da eficácia de um programa de intervenção psicológica multimodal em
pacientes com dor crônica. Psicologia, Saúde & Doenças v.1 n.º1 p. 101-112.
Berber, J. de. S. S., Kupek, E., Berber, S.C. (2005). Prevalência de depressão e
sua relação com a qualidade de vida em pacientes com síndrome da fibromialgia.
Revista brasileira de reumatologia 45, nº2 p. 47-54.
Borges, C.S., Luiz, A. M. A. G. & Domingos, N. A. M. (2009). Intervenção
cognitivo-comportamental em estresse e dor crônica. Revista Arquivos de Ciência
da Saúde 16(4), pag. 181-186.
Bottega, F. H & Fontana, R. T. (2010). A dor como sinal vital: utilização da escala
de avaliação por enfermeiros de um hospital geral. Texto & Contexto Enfermagem, 19 nº2, p. 283-290.
Castro, K. V. B. de., Silva, A. L. dos S., Lima, J. M. M. P., Nunes, W. J. &
Calomeni, M. R. & Silva, V. F. (2010). Fisiomotricidade e limiares da dor: efeitos
de um programa de exercícios na autonomia funcional de idosas osteoporóticas.
Fisioterapia em Movimento (impressa), 23, p. 161-172.
Charmaz, K. (2009). A construção da teoria fundamentada: Guia prática para
análise qualitativa. Porto Alegre: Artmed.
Costa, D. da & Palma, A.(2005). O efeito do treinamento contra resistência na
síndrome da dor lombar. Revista Portuguesa de Ciências do Desporto 2(V) pag.
224-234.
Cury, A.F; Coelho, L.P; Abrão, M.S (2004). Dor pélvica crônica: Limites e
possibilidades do diagnóstico. Perspectiva Psicossomática. Revista Feminina,
Vol.32 nº 4 p 329-332
Ferreira, M. S. & Navega M. T. (2010). Efeitos de um programa de orientação
para adultos com lombalgia. Acta Ortopédica Brasileira, 18, p. 127-131.
Flores, A. M. N. & Junior, A. L. C. (2004). O Manejo Psicológico da Dor de
Cabeça Tensional. Revista Psicologia Ciência E Profissão, 2004, 24 (3), 24-30.
Kiche, M. T. & Almeida F. de A. (2009). Brinquedo terapêutico: estratégia de
alívio da dor e tensão durante o curativo cirúrgico em crianças. Acta paulista
enfermagem, 22, p. 125-130.
Kreling, M. C. G. D., Cruz, D. de.A. L. M & Pimenta, C. A. de. M. (2006).
Prevalência de dor crônica em adultos. Revista Brasileira de Enfermagem, vol.59
nº4 p- 509-13.
Kurita, G.P & Pimenta, C.A. de M. (2003). Adesão ao tratamento da dor crônica.
Estudo de variáveis demográficas, terapêuticas e psicossociais, Arquivos de
neuro- psiquiatria, 61(2-B), pag. 416-425.
Kurita, G.P & Pimenta, C.A. de M. (2004). Adesão ao tratamento da dor crônica e
o locus de controle da saúde. Revista escola de enfermagem da USP, 38(3), pag.
254 261.
Lacerda, P. F., Godoy, L. F. de, Cobianchi, M. G. & Bachion, M. M. (2005).
Estudo da ocorrência de "dor crônica" em idosos de uma comunidade atendida
pelo programa saúde da família em Goiânia. Revista Eletrônica de Enfermagem,
07, nº 01, p. 29-40.
Leão, E. R. & Silva, M.J. P. de. (2004). Música e dor crônica musculoesquelética:
o potencial evocativo de imagens mentais. Revista Latino-Americana de
Enfermagem, 12 nº 2, p. 235-241.
Lima, M. A. G. de & Trad, L. A. B. (2007). A dor crônica sob o olhar medico:
modelo biomédico e pratica clínica. Cadernos de saúde pública, vol.23 nº. 11, p.
2672-2680.
Lima, M. A. G. de. & Trad, L. (2008). Dor crônica: objeto insubordinado. História,
Ciências, Saúde-Manguinhos. 15 nº 1, p. 117-133.
Lima, M. A. G. de., Neves, R., Sá, S. & Pimenta, C. (2005). Atitude frente à dor
em trabalhadores de atividades ocupacionais distintas: uma aproximação da
psicologia cognitivo-comportamental. Ciência & saúde e coletiva, 10(1), p. 163173.
Maeda, C., Martinez, J. E. & Neder, M. (2006). Efeito da Eutonia no Tratamento
da Fibromialgia. Revista Brasileira Reumatologia, v. 46, n. 1, pag. 03-10.
Matta, A. P. da C. & Filho, P. F. M. (2003). Sintomas depressivos e ansiedade em
pacientes com cefaléia do tipo tensional crônica e episódica. Arquivos de
Neuropsquiatra, p. 991-994.
Merlo, A. R. C., Jacques, M. da G. C. & Hoefel, M. da G. (2001). Trabalho de
grupo com portadores de ler/DORT: Relato de experiência. Psicologia: reflexão e
crítica, 14(1), p. 253-258.
Miceli, A. V. P. (2002). Dor crônica e subjetividade em oncologia. Revista
brasileira de cancerologia. 48(3), p. 363-373.
Nogueira, A. A., Reis, F. J. C. dos & Polineto, O. B. (2006) Abordagem da dor
pélvica crônica em mulheres. Revista Brasileira Ginecologia e Obstetrícia, vol.28,
n.12, pag. 733-740.
Oliveira, A. S. de., Bermudez, C. C., Souza, R. A., Souza, C. M. F, Dias, E.M,
Castro. C.E dos S. & Bérzin, F. (2003). Impacto da dor na vida de portadores de
disfunção temporomandibular. Revista Journal of Applied Oral Science, 11 n2, p.
138-143.
Oliveira, J. T. de. (2000). Aspectos comportamentais das síndromes da dor
crônica. Arquivos de Neuropsquiatra, p. 360-365.
Peres, M. F. P., Arantes, A.C. de L. Q., Lessa, P. S. & Caous, C. A. (2007). A
importância da integração da espiritualidade e da religiosidade no manejo da dor
e dos cuidados paliativos. Revista de psiquiatria clínica, vol.34, p. 82-87.
Pessine, L. (2002). Humanização da dor e sofrimento humanos no contexto
hospitalar. Revista Bioética v.10. nº 2, pag. 51-72.
Pimenta, C. A. de M., Koizumi, M. S. & Teixeira, M.J. (2000) Dor crônica e
depressão: Estudo em 92 doentes. Revista da escola de enfermagem USP, v.34,
n.1 p. 76-83.
Pimenta, C. A. M & Cruz, D. A. L. M. (2006). Crenças em dor crônica: Validação
do Inventário de Atitudes Frente à Dor Para Língua Portuguesa. Revista Escola
de enfermagem da USP, vol. 40 (3) p. 365-73.
Portnoi, A.G. (2001). Contribuições da Psicologia para a Reabilitação do Doente
com Dor Músculo Esquelética. Revista de Medicina: Dor Músculo-Esquelético. v.
80 (ed. especial pt 2), pag. 256-261.
Portnoi, A.G., Nogueira, M. & Maeda, F. L. (2008). O Enfrentamento da Dor
Crônica. In: TEIXEIRA, M.J. Livro: Dor: contexto interdisciplinar, Ed Artmed, pag.
294-301.
Sá, K., Baptista, A. F., Matos, M. A. & Lessa, I. (2008). Prevalência de dor crônica
e fatores associados na população de Salvador. Revista brasileira de ortopedia,
43 nº4, p. 96-102.
Salvetti, M. de G. & Pimenta, C. A. de M.(2007). Dor crônica e a crença de autoeficácia. Revista da escola de enfermagem da USP, vol41 n°.1, p. 135-140.
Salvetti, M. de G., Pimenta, C. A. de M., Lage, L. V., Junior, J. O. de O. & Rocha,
R. de O. (2007). Auto-eficácia e sintomas depressivos em doentes com dor
crônica. Revista psiquiatria clínica, 34(3). p. 111-117.
Sarti, C. A. (2001). A dor, o indivíduo e a cultura. Saúde e sociedade, vol.10 n°.1,
p. 3-13.
Silva, M. C. da, Fassa, A. G. & Valle, N. C. J. (2004). Dor lombar crônica em uma
população adulta do Sul do Brasil: prevalência e fatores associados. Cadernos de
saúde pública, vol.20 n°.2, p. 377-385.
Silva, S. D., Rocha, P.E., Vandenberghe, L. (2010). Tratamento psicológico em
grupo para dor crônica. Revista temas em psicologia, 18 nº2, p. 335-343.
Souza, J. B. de. & Bourgault, P. & Charest, J. & Marchand, S. (2008). Escola
inter-relacional de fibromialgia: aprendendo a lidar com a dor – estudo clínico
randomizado. Revista Brasileira de Reumatologia, 18, p. 218-225.
Souza, L.P.M. de., Forgione, M.C.R & Alves, V.L.R. (2000). Técnicas de
relaxamento no contexto da psicopatia de pacientes com queixa de dor crônica e
fibromialgia – uma proposta. Acta Fisiátrica, 7 (2), p. 56-60.