O EXERCÍCIO E A FIBROMIALGIA
Fernanda Ceccato
Yara Perrone
Orientador: Luiz Roberto Innocente
Resumo
Por ser um tema polêmico e desafiante, uma vez que a Fibromialgia é uma doença de
diagnóstico difícil, muitas vezes confundida com outras patologias mórbidas e não raro
atribuída a distúrbios emocionais. As dores musculares em pontos diversos, a
irritabilidade, a cefaléia e a incidência maior em pacientes do sexo feminino são
algumas de suas características mais marcantes. O exercício é uma intervenção de
baixo custo que pode promover saúde em vários aspectos e é capaz de reduzir a dor e
outros sintomas da fibromialgia (FM). Nos últimos 20 anos, muitos ensaios clínicos
sobre exercício para a FM foram publicados. Apesar dos erros metodológicos, há forte
nível de evidência de que exercícios aeróbios supervisionados são eficazes na redução
da dor, no número de pontos dolorosos, na qualidade de vida e na depressão, aspectos
estes relacionados com a FM. Assim este trabalho verificará, através de uma pesquisa
bibliográfica, como a atividade física bem orientada pode contribuir com a melhora do
quadro geral do portador desta doença.
Palavras-Chave: fibromialgia, dor, exercício físico.
Introdução
Adamas & Julius (2005), explicam que nos últimos 20 anos, fomos capazes de
observar novos inventos tecnológicos, descobertas científicas e avanços da medicina.
Porém, junto com eles vieram novas doenças, doenças ainda desconhecidas por
1
origem, prognóstico, tratamentos e cura. A fibromialgia é uma doença que afeta hoje
cerca de 5% da população mundial, acometendo principalmente mulheres sedentárias,
acima de 40 anos e pessoas de cor clara, caracterizando-se por dores agudas e
crônicas, fadiga, distúrbios do sono, entre outros sintomas. O termo fibromialgia vem do
latim fibro (tecido fibroso, ligamentos, tendões), do grego mia (tecido muscular), algos
(dor) e ia (condição), ou seja, condição de dor proveniente de músculos, tendões e
ligamentos.
O desenvolvimento das pesquisas clínicas sobre essa doença só foi possível a
partir do ano de 1972, quando Smythe forneceu os primeiros critérios para o
diagnóstico da doença.
A fibromialgia era conhecida até então como fibrosite, fibromiosite, miofascite e
reumatismo muscular, preferindo-se assim o termo fibromialgia, pois a inflamação não é
predominante nesta doença.
Os portadores de tal síndrome normalmente apresentam dificuldade em
relacionar a localização da dor, se é muscular, articular ou nos ossos. Por vezes, essas
reclamações são consideradas como distúrbios emocionais por alguns profissionais por
dois motivos: desconhecimento da doença e pela doença até o presente momento não
obter nenhum exame laboratorial que indicaria tal patologia e justificaria tais sintomas.
(CHIARELLO, 2005)
Segundo Adamas & Julius (2005), a fibromialgia é uma doença real, com dores
reais, não possuindo apenas caráter psíquico (apesar de por vezes iniciar-se com um
quadro de depressão ou vir a desenvolver tal quadro com a doença) e, se não tratada
adequadamente, pode causar uma significativa queda na qualidade de vida de seu
portador. Ainda não tem cura e quando diagnosticada por exame clínico, o tratamento é
normalmente farmacológico (antidepressivos, analgésicos, miorrelaxantes etc), sono de
qualidade e exercícios aeróbios. Os remédios têm o objetivo de amenizar os sintomas e
promover o bem estar dos pacientes, permitindo-os que executem atividades físicas
regulares que são fundamentais no tratamento da patologia.
Adamas & Julius (2005) explicam que durante a solicitação de trabalho físico,
podemos perceber que os portadores da doença têm músculos fracos e que fadigam
com facilidade, sendo indicados exercícios de alongamento, fortalecimento muscular e
2
flexibilidade associados a exercícios aeróbios, ambos iniciando gradativamente e, se
possível, numa intensidade que não gere ou gere dor suportável, onde a intensidade do
exercício é aumentada progressivamente com o passar da adaptação fisiológica ao
treinamento, respeitando o limiar de dor da pessoa. O exercício físico aeróbio é
normalmente mais indicado que o anaeróbio em pessoas com fibromialgia, pois o
primeiro libera potencialmente mais endorfina, hormônio que quando presente no
organismo permite-nos uma sensação de prazer, bem estar, euforia e até mesmo
analgesia, pois a endorfina, explica Ghorayeb & Barros Neto (1999) é um
neurotransmissor, assim como a noradrenalina, a acetilcolina e a dopamina, substância
química esta utilizada pelos neurônios na comunicação do sistema nervoso e também
um hormônio, uma substância química que, transportada pelo sangue, faz comunicação
com outras células. Sua denominação se origina das palavras "endo" (interno) e
"morfina" (analgésico). A endorfina é produzida em resposta à atividade física, visando
relaxar e dar prazer, despertando uma sensação de euforia e bem estar.
Efeitos principais das endorfinas:
Melhoram a memória;
Melhoram o estado de espírito (bom humor);
Aumentam a resistência;
Aumentam a disposição física e mental;
Melhoram o nosso sistema imunológico;
Bloqueiam as lesões dos vasos sanguíneos;
Têm efeito antienvelhecimento, pois removem superóxidos (radicais livres);
Aliviam as dores.
Assim, Adamas & Julius (2005) explicam que na fibromialgia não existe uma
melhor modalidade esportiva e, respeitando o princípio da individualidade biológica,
caracterizando que cada portador é diferente de outro portador e que os mesmos são
também diferentes das pessoas não-portadoras, a melhor modalidade de exercício é
3
aquela a qual o indivíduo sente mais prazer durante e após a realização, seja ela
caminhada, corrida, natação ou outra.
A SÍNDROME DA FIBROMIALGIA
A Síndrome da Fibromialgia (SFM) é uma doença reumática não-articular que faz
parte de um grupo das patologias musculoesqueléticas dolorosa.
Segundo Bates & Hanson (1998), a SFM é considerada uma síndrome porque é
identificada mais pelos números de sintomas do que por uma má função específica. É
caracterizada por dor difusa musculoesqueléticas, rigidez, fadiga, distúrbio no sono e
pontos dolorosos. A dor é geralmente descrita como uma sensação de queimação da
“cabeça aos pés” ou por uma dor que “dói o corpo inteiro”. A dor pode mudar de
localização e é mais intensa nas partes do corpo usadas com maior freqüência. Para
alguns pacientes, a dor pode ser intensa o suficiente para interferir nas tarefas diárias e,
para outros, pode ser apenas um pequeno desconforto.
A fadiga experimentada pode abranger desde uma sensação de cansaço até a
exaustão extrema. Os sintomas pioram com o frio e a umidade, tensão e inatividade e
são aliviados por calor, atividade moderada ou relaxamento.
Balsamo e Simão (2005) dizem que a fibromialgia é uma síndrome idiopática, ou
seja, doenças para as quais não se conhece uma causa, associada à dor generalizada,
cuja característica predominante é a presença de dor musculoesqueléticas difusa e
múltiplos pontos específicos sensíveis à pressão, chamados tender point. Esses pontos
doloridos, entretanto, não foram explicados pela presença de transtornos musculares
ou degenerativos.
Foi definida por Snider (2000) como uma síndrome de dor crônica, não
inflamatória e não articular, com presença de dor musculoesqueléticas difusa, ou seja,
dor em todo o corpo e caracterizada pela presença de múltiplos pontos dolorosos à
palpação ou tender points. A fibromialgia é dividida em duas categorias: primária e
secundária. Apesar da dificuldade em definir essas duas categorias, caracteriza-se a
fibromialgia primária como aquela que acorre sem associação à outra patologia
4
concominante e a secundária, aquela que vem associada ou concominante à outra
doença (como artrite reumatóide).
CRITÉRIOS PARA O DIAGNÓSTICO
Segundo Bates & Hanson (1998), para que um diagnóstico de SMF seja
confirmado, o paciente precisa queixar-se de dor “generalizada” musculoesqueléticas
em quatro quadrantes do corpo – acima e abaixo da cintura e nos dois lados do corpo –
por mais de três meses. O médico precisa excluir a possibilidade de possível lesão
traumática, doença reumática estrutural, artropatia endócrina ou teste de laboratório
anormal.
Balsamo & Simão (2005) também explicam que a SFM não pode ser detectada
por exames laboratoriais ou radiológicos. Por essa razão, seu diagnóstico depende
principalmente das queixas ou sensações que o indivíduo relata. Durante os últimos 10
anos, entretanto, SFM tem sido mais bem definida por meio de estudos que
estabeleceram regras para seu diagnóstico.
Vários critérios para a classificação da fibromialgia foram propostos, na tentativa
de uniformizar as populações de pacientes. Atualmente o critério mais adotado tem sido
o proposto, em 1990, pelo AMERICAN COLLEGE OF RHEUMATOLOGY (ACR).
Os pontos de sensibilidade aguda ou de dor devem estar presentes em pelo
menos 11 dos 18 pontos sensíveis que caracterizam a SFM. Os pontos sensíveis
associados à fibromialgia ocorrem em localizações específicas. Estas localizações de
aguda sensibilidade estão por todo o corpo e são freqüentemente desconhecidos do
paciente até que sejam tocadas. Elas variam em número e intensidade, de paciente
para paciente, mas são idênticas a qualquer um com SFM.
Segundo Knoplich (2003), os critérios para classificação da fibromialgia foram
desenvolvidos em 1990, pelo COLEGIO AMERICANO DE REUMATOLOGIA e utilizam
dois critérios: dor crônica, presente a mais de três meses e generalizada, sendo
definida como dor bilateral (em ambos os lados do corpo), acima e abaixo da cintura e a
5
presença de dor à palpação média de quatro quilos em pelo menos 11 dos 18 pontos
dolorosos específicos, sendo no mínimo um, presente na coluna vertebral.
Os pontos estão localizados:
A - Occipital - inserção do músculo occipital
B - Cervical baixa - face anterior no espaço
intertransverso de C5-C7
C - Trapézio - ponto médio da borda
superior
D - Segunda costela - junção da segunda
costocondral
E - Supraespinhoso - acima da borda
medial da espinha da escápula
F - Epicôndilo lateral - a 2 cm do epicôndilo
G - Glúteos - quadrante lateral e superior
das nádegas
H - Grande trocanter - posterior à
proeminência trocantérica
I - Joelho - região medial próxima à linha
do joelho
BATES & HANSON (1998)
Em adição à obrigatoriedade aos critérios descritos, Bates & Hanson (1998),
acreditam que três de dez critérios menores também devem estar presentes para
diagnosticar a SFM:
6
- Mudança em um sintoma com a atividade;
- Mudança em um sintoma com a mudança na temperatura ambiental;
- Mudança em um sintoma com a ansiedade ou estresse;
- Sono difícil;
- Fadiga geral;
- Ansiedade;
- Dor de cabeça;
- Síndrome da irritabilidade intestinal;
- Sensação subjetiva de inchaço.
As manifestações clínicas mais comuns são:
a) Fadiga intensa, que afeta aproximadamente 90% dos casos, sendo mais
notada pela manhã e ao final do dia. As atividades intelectuais e o menor esforço físico
agravam esta fadiga, impedindo a realização das atividades da vida diária. É associada
aos distúrbios do sono (SNIDER, 2000).
b) Distúrbios do sono, onde existem alterações na fase IV do sono,
correspondendo à sensação de sono não reparador. Estudos mostram que ocorrem em
até 100% dos pacientes e são bastante variáveis. Muitos relatam que tem sono leve,
mas certos pacientes dizem que tem bom sono e dormem toda à noite, embora
acordem mais cansados do que antes de se deitar, com a sensação de não ter
dormido, dor pelo corpo, rigidez e cansaço. A perturbação do sono leva à mudanças
secundárias, como a diminuição da secreção do hormônio do crescimento, diminuição
da saturação de oxigênio na hemoglobina durante a noite e redução da atividade
imune, levando a maior dor e gravidade dos sintomas (CHAITOW, 2002 e MOREIRA &
CARVALHO, 1996).
c) Síndrome do cólon irritável, em cerca de 60% dos pacientes. As queixas mais
comuns referem-se a alterações do hábito intestinal, variando de constipação intestinal
à diarréia, sendo que alguns intercalam períodos de constipação e de diarréia. São
comuns também as queixas de náuseas, vômitos, dor ou desconforto abdominal,
7
flatulência, inchaço e cólicas após refeições (BRADY & HUFF, 1999 e MOREIRA &
CARVALHO, 1996).
d) Alterações de humor, caracterizadas por ansiedade, depressão e irritabilidade
na maioria dos pacientes, mas não se sabe se estas alterações são causa ou
conseqüência. 25% dos pacientes já consultaram psiquiatras por depressão, 25% dos
pacientes apresentam depressão ativa e a maioria não percebe a depressão
concomitante
(KNOPLICH,
2003).
Pessoas
ansiosas
tendem
a
respirar
disfuncionalmente e os padrões respiratórios envolvidos podem aumentar os sintomas
da fibromialgia (CHAITOW, 2002).
e) Maior sensibilidade ao frio: as mudanças de temperatura afetam agudamente
o paciente, havendo piora da dor com as mudanças climáticas, com relação à
temperatura fria, à umidade e ao ar-condicionado (GOLDIN, 1999). A aplicação de calor
freqüentemente ajuda a aliviar a dor (CRUZ FILHO, 1980).
f) Rigidez articular difusa (atinge além das áreas articulares), especialmente pela
manhã, após repouso prolongado ou mudanças climáticas (KNOPLICH, 2003). Esta
sensação deve ser diferenciada da rigidez da artrite reumatóide, na qual a rigidez é
maior nas articulações e que demora um tempo maior para se dissipar (SHEON et al,
1989)
g) Parestesias e perda de força, que podem ser localizadas ou difusas, sem
relação com exame neurológico e edema subjetivo de tecidos moles percebido pelo
paciente, que freqüentemente queixa-se de mãos inchadas, pois o exame físico revela
ausência de edema (KNOPLICH, 2003).
PATOLOGIA NO MÚSCULO NA FIBROMIALGIA
Bates & Hanson (1998) e Balsamo & Simão (2005) citam que o músculo
representa um importante órgão alvo na fibromialgia, pois muitos pacientes acreditam
que esse músculo é responsável pela dor e rigidez que sentem. Isso ocorre devido ao
fato da dor muscular ser o sintoma principal da SFM.
8
Anormalidades funcionais incluem uma diminuição na concentração de fosfato
de alta energia, reduzida oxigenação muscular e fluxo sanguíneo prejudicado. A dor
musculoesquelética, a rigidez e a fadiga, sintomáticas na SFM, pode ser resultado de
microtrauma muscular.
Balsamo & Simão (2005) explicam que uma idéia bastante razoável para explicar
o papel central do músculo na fibromialgia engloba, entre outros fatores, a
microcirculação muscular e o microtrauma repetitivo do músculo.
Fatores preexistentes (alterações nos receptores de serotonina, endorfina) e
fatores precipitantes (trauma repetitivo, descondicionamento, distúrbio do sono)
poderiam ativar nociceptores e mecanoceptores, que ocasionariam excitação na
neurotransmissão da dor, por meio do SNC e SNS; a dor e a inatividade conduziriam ao
descondicionamento do músculo e à fadiga, ficando o músculo mais exposto ao
microtrauma.
Os distúrbios do sono e outras condições orgânicas ou psicológicas poderiam
agravar o microtrauma muscular. Na presença de neutrotransmissores, como a
serotonina, as fibras tornam-se hipersensíveis a estímulos repetitivos ou nocivos e
conseqüentemente transmitem dor a um baixo nível de esforço.
A dor muscular parece estar relacionada à intensidade do exercício do que à
duração. Os microtraumas aos músculos também aparentemente resultam de
exercícios
que
não
são
executados
normalmente,
especialmente
contrações
excêntricas. A força e o desempenho muscular desses pacientes são comparáveis aos
das pessoas normais. Existe, porém, uma diminuição da contração voluntária
(provavelmente pela falta de esforço voluntário) e, em alguns casos, uma diminuição na
capacidade de relaxamento durante os intervalos de contração muscular dinâmica.
(MARTINEZ, 2006)
QUALIDADE E VIDA DE PACIENTES COM FIBROMIALGIA
9
Hoje em dia, a utilização de questionários sobre a qualidade de vida dos
pacientes com a FM tem sido reconhecida como uma importante área do conhecimento
cientifico no campo da saúde.
Esses questionários podem ser de dois tipos: específicos ou genéricos.
Específicos: conseguem avaliar de forma restrita, determinados aspectos da qualidade
de vida próprios de uma população com uma determinada doença. Genéricos: tem o
objetivo de estudar a qualidade de vida de pessoas com mais de uma condição ou de
refletir o impacto de uma doença sobre a vida de pacientes em diversas populações.
MARTINEZ (2006)
Segundo Martinez (2006), a qualidade de vida dos pacientes era significamente
inferior, pois esses apresentavam maior limitação funcional nas atividades de vida
diária, maior limitação física relacionada ao trabalho, maior impacto de aspectos
psicológicos no bem-estar, maior intensidade a dor, menor vitalidade, menor integração
na sociedade e pior bem estar psicológico.
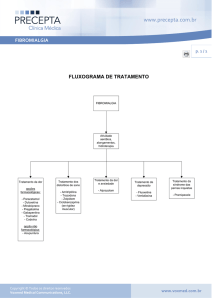
AVALIAÇÃO E TRATAMENTO
A principal ênfase está na melhora do controle da dor e na visualização do
aumento ou da manutenção das habilidades funcionais em casa ou no trabalho,
seguida da redução de outras manifestações que causam sofrimento a essas pessoas.
As
propostas
medicamentosa,
que
terapêuticas
abrange
incluem
fisioterapia,
terapia
terapia
medicamentosa
e
não-
cognitivo-comportamental
e
exercícios físicos.
Sobre a terapia medicamentosa, o uso de medicamentos antidepressivos,
relaxantes musculares, analgésicos e antiinflamatórios, é bom para amenizar as dores.
Porém, estudos mostram que houve resultados favoráveis apenas dos antidepressivos
e dos relaxantes musculares (CHIARELLO, 2005).
Bates & Hanson (1998) explicam que muitos pacientes com fibromialgia tomam
comprimidos para dor, tais como acetaminofenol (tylenol), que ajudam a reduzi-la a
10
nível tolerável. Drogas antiinflamatórias não esteroidais que tenham propriedades
analgésicas são usadas ocasionalmente para as patologias artríticas. Mas, em virtude
da inflamação não ser uma característica na SFM, estas medicações proporcionam
benefícios limitados para pacientes com fibromialgia. Também são prescritos para
alguns pacientes antidepressivos, que ajudam a tratar os sintomas da dor
musculoesquelética e distúrbios do sono na SFM. As medicações prescritas mais
frequentemente são amtriptilina e ciclobenzaprina. Pacientes que recebem pequenas
doses de amitriptipina demonstram significativa redução na rigidez matutina e no relato
da sensação de dor, melhora no sono, na pontuação dos pontos dolorosos, e uma
maior sensação de bem estar. Pacientes com fibromialgia também relatam uma
melhora na dor localizada, distúrbios do sono, e na pontuação dos pontos sensíveis
depois do tratamento com ciclobenzaprina. Ambas as drogas são medicações tricíclicas
(antidepressivas), mas o ciclobenzaprina tem a habilidade adicional de reduzir a tensão
muscular, inibindo a descarga de gama eferente nos fusos musculares Além disso, os
antidepressivos atuam inibindo a recaptação da serotonina. Como resultado, o ciclo
dor-espasmo-dor característica da SFM é quebrado, permitindo aos músculos
funcionarem mais normalmente.
Abaixo, segue os medicamentos usados com mais freqüência na fibromialgia
segundo Leitão, (1995):
Antiinflamatórios: Os antiinflamatórios bloqueiam a ação de prostaglandinas, que são
substâncias que veiculam a dor e a inflamação. Na fibromialgia os antiinflamatórios não
são muito eficazes, porém auxiliam no controle da dor quando em associação com
outros medicamentos. Atuam também em sintomas associados à fibromialgia como a
tensão pré-menstrual, cefaléia e dor articular. Recomenda-se que os antiinflamatórios
sejam usados na fibromialgia na abordagem de queixas dolorosas mais proeminentes.
Os antiinflamatórios apresentam efeitos colaterais possíveis, em especial quando são
usados de forma contínua.
Antidepressivos tricíclicos: Os antidepressivos tricíclicos estão disponíveis há mais de
40 anos e constituem a primeira escolha na abordagem da fibromialgia. Trazem
benefício à curto prazo, em geral nas duas primeiras semanas de tratamento. Os
antidepressivos tricíclicos possuem ação analgésica indireta, não causam dependência
11
e
não
possuem
efeito
narcótico.
Promovem
aumento
da
quantidade
de
neurotransmissores como serotonina, dopamina e norepinefrina. Isso resulta em
aumento na quantidade de sono profundo, favorecimento da transmissão neuronal
mediada por serotonina, potencialização da ação analgésica das endorfinas e
relaxamento muscular. Os antidepressivos tricíclicos e seus derivados mais utilizados
no tratamento da fibromialgia são amitriptilina, ciclobenzaprina, imipramina e
nortriptilina. Espera-se que o paciente melhore logo no primeiro mês de tratamento, o
qual se prolonga por um período de aproximadamente seis meses, após o qual,
procura-se reduzir a dose da medicação, até ser possível a sua retirada.
A amitriptilina demora de 2 a 3 horas para agir e seus efeitos duram em torno de
8 horas. Portanto, recomenda-se que essa medicação seja tomada com alguma
antecedência ao deitar. As doses recomendadas para se obter alívio da dor,
relaxamento muscular e sono restaurador são bem menores que as necessárias para a
ação antidepressiva. A ciclobenzaprina, também é muito eficiente no controle da dor
muscular. Não é propriamente um antidepressivo, mas sua estrutura molecular se
assemelha à dos tricíclicos. É considerada, um relaxante muscular de ação central;
portanto não interfere com a função muscular. Melhora o espasmo muscular, reduz a
dor e melhora a motricidade rapidamente, já no primeiro dia de uso. Além disso,
apresenta menos efeitos colaterais que os antidepressivos tricíclicos em geral.
Inibidores da recaptação da serotonina: promovem aumento da quantidade de
serotonina entre os neurônios e, com isto, reduzem a fadiga, melhoram o raciocínio e o
ânimo do paciente. Podem atuar também sobre a dor, pois também promovem um
modesto aumento nos níveis de endorfinas. A trazodona é considerada uma droga
inibidora da recaptação da serotonina e antagonista alfa 2. É indicada quando o
distúrbio do sono for o sintoma mais proeminente. Apresenta uma forma de atuação
diferente da dos antidepressivos tricíclicos, com maior tolerabilidade por parte do
paciente e com eficácia clínica comprovada. Reduz o número de despertares
intermitentes durante o sono e aumenta a porcentagem de sono profundo durante a
noite. As drogas inibidoras seletivas da recaptação da serotonina levam de 2 a 3
semanas para começar a agir. Na fibromialgia, da mesma forma que os antidepressivos
tricíclicos, as doses recomendadas de inibidores da recaptação da serotonina são bem
12
menores que as necessárias para a ação antidepressiva. Mesmo em doses baixas
possuem ação ansiolítica. A fluoxetina é a droga-protótipo desse grupo, mas a
sertralina e a paroxetina também podem ser empregadas. Recomenda-se o uso em
associação com antidepressivos tricíclicos, mas também podem ser usadas
isoladamente, desde que se monitorem seus efeitos sobre o sono.
A FIBROMIALGIA E O EXERCÍCIO FÍSICO
Segundo Bates & Hanson (1998), pacientes com fibromialgia tem um nível de
condição aeróbia ou cardiovascular menor que a média e seus músculos não utilizam o
oxigênio muito bem. Como resultado, eles tendem a ficar mal-condicionados muito
facilmente, o que diminui sua eficiência cardiovascular e circulação periférica. Em
muitos casos, a fibromialgia leva a uma redução na atividade habitual, que se
sustentada, causa um ciclo de descondicionamento.
Gonderberg (2005) explica que de fato, exercícios físicos podem trazer
benefícios fantásticos, comprovados nas últimas três décadas, mas também oferecem
riscos, se não forem muito bem orientados. Todos os pacientes devem ser submetidos
a um programa de recondicionamento físico, pois este oferece muitos benefícios como
o aumento do limiar de dor, melhora da flexibilidade e força, aumenta a serotonina
cerebral, melhora a qualidade de sono, o humor e a auto-estima, auxilia no controle do
peso, diminui a sensação de fadiga e melhora a condição cardiovascular
(FELDMAN,1998).
O que vai determinar um resultado favorável ou não são as variáveis como a
idade do paciente, grau de condicionamento físico, intensidade do exercício e
condições associadas. Portanto, todo treinamento precisa ser personalizado. Uma vez
que os pacientes com fibromialgia freqüentemente apresentam fortes dores após os
exercícios, a intensidade e a duração devem ser inicialmente baixas e aumentadas
lenta e progressivamente como tolerado, para que os pacientes não evitem a atividade
13
física. Os exercícios devem ser aeróbicos e sem impacto como terapia na água,
caminhadas, bicicleta ergométrica e alongamento (BRADY & HUFF, 1999).
Para Chaitow (2002), a atividade física deveria ter dois componentes principais: o
alongamento para aumentar a mobilidade das articulações e o condicionamento
aeróbico para aumentar o condicionamento físico. Os alongamentos deveriam ser
gerais para tratar a perda de flexibilidade e também específicos à necessidade do
indivíduo. Os exercícios devem ser feitos pelo menos três vezes por semana.
Uma vez adquirido o hábito, melhora o condicionamento muscular e a tendência
é diminuir a dor e cortar o ciclo da dor/descondicionamento/dor. Essa é a razão pelas
quais a atividade física constitui parte fundamental no tratamento da fibromialgia, ao
lado dos medicamentos. O exercício bem feito, na medida correta, não deve ocasionar
dor.
Goldenberg (2005) expõe outros benefícios encontrados quando se realiza a
atividade física:
- Quebra
do
ciclo
dor/descondicionamento/dor.
Lembre-se
que
o
descondicionamento agrava a dor na fibromialgia e esta limita ainda mais a atividade
física;
- Melhora na resistência física geral e na capacidade cardiovascular em
particular. O coração e o pulmão trabalham de maneira mais eficaz;
- Fortalecimento da musculatura. Exercícios físicos intensificam o fluxo de
sangue para os músculos, colaborando com a mobilidade de grupos musculares que
estão em contração prolongada e ainda favorecem o alongamento dos tendões. Tudo
isso beneficia o sistema músculo-esquelético;
- Sono de melhor qualidade. A prática regular estimula a produção do hormônio
do crescimento, que aumenta o sono profundo – justamente o que falta aos
fibromiálgicos. Para isso, devem ser realizados até seis horas antes do horário de
deitar;
- Ossos mais fortes e resistentes às fraturas;
- Melhora da coordenação motora para as atividades diárias;
- Auxílio no controle de peso;
14
- Redução da depressão, alívio das instabilidades de humor e melhora da autoestima. A pessoa sente que tem mais energia e disposição. Melhor ainda se o
treinamento físico incluir um trabalho específico para fortalecer a musculatura. Durante
anos os exercícios de força foram considerados dispensáveis para portadores de
fibromialgia.
Atualmente, alguns pesquisadores os recomendam como o ponto de partida para
quebrar os descondicionamento, antes de iniciar outras atividades que aumentem a
capacidade aeróbia e a flexibilidade.
Bates & Hanson (1998) citam que exercícios de fortalecimento ajudam a reduzir
as distensões musculares. Mas o mais importante é que programa efetivo ajuda o
paciente com fibromialgia a administrar ambos, tanto os aspectos emocionais como os
físicos da enfermidade.
O fundamental é que o exercício seja interessante e recompensador ao paciente,
de modo que não se limite a um tratamento de curto prazo, mas passe a fazer parte de
sua vida.
HIDROTERAPIA
Para Routi et al. (2000), o tratamento de hidroterapia é dirigido para um
condicionamento geral, aliviando a dor, melhorando os padrões de sono através do
esforço físico e relaxamento muscular, prevenindo e corrigindo contraturas secundárias
a dor. O calor e a flutuabilidade da água aliviam o estresse nas articulações,
principalmente naquelas envolvidas na sustentação de peso, proporcionando a
realização do exercício sem dor.
A realização do exercício em grupo, com a presença de outros pacientes pode
ajudar na disciplina para o exercício aquático regular e a manutenção á longo prazo, já
que os sintomas da doença exigem este compromisso com o tratamento em um longo
período de tempo (CAMPION, 2000).
Bates & Hanson (1998) explicam que exercícios em piscina aquecida são, talvez,
as atividades mais benéficas para fibromiálgicos, pois há uma falta de força concêntrica
15
e os movimentos são mais lentos por serem executados na água, reduzindo as chances
de microtraumas.
O objetivo do programa de exercícios aquáticos terapêuticos para fibromialgia é
ajudar a aumentar a tolerância do indivíduo ao exercício e o nível de resistência,
ganhando desta forma melhoria geral no nível de condicionamento. À medida que o
nível de condicionamento melhora a intensidade dos sintomas, como dor após o
esforço, rigidez e fraqueza muscular diminui.
TREINAMENTO DE FORÇA
Todo treinamento de força deve ser bem planejado e executado de forma
consciente, a fim de que possa trazer benefícios. A efetividade de um tipo específico de
modalidade de força ou sistema de treinamento depende de seu uso correto dentro da
prescrição total de exercícios ou programas de treinamento. O treinamento de força
pode melhorar o desempenho motor, provocar mudanças na composição corporal e
força muscular. Para que essas modificações sejam otimizadas, é necessário manter
fiel a alguns princípios básicos: individualidade, especificidade, progressão e
sobrecarga (BALSAMO & SIMÃO, 2005).
O treinamento de força surge como mais uma estratégia de intervenção ou
opção de tratamento no sentido de intervir positivamente no tratamento da fibromialgia,
bem como aumentando a qualidade de vida dos indivíduos por ela afetados.
Balsamo & Simão (2005) explicam que um programa progressivo de treinamento
de força pode ser seguro, bem tolerado e efetivo nos incrementos da força muscular, da
resistência cardiovascular e na condição física e funcional de pacientes com
fibromialgia, sem exacerbar os sintomas e também pode contribuir na redução da
severidade dos diversos sintomas da fibromialgia, o que pode ajudar a melhorar a
qualidade de vida dos indivíduos acometidos por essa síndrome.
Balsamo & Simão (2005) apresentam aspectos importantes para ter sucesso na
precisão do treinamento de força para fibromiálgicos:
16
- Monte, se possível, uma aula específica para um grupo com indivíduos
portadores de fibromialgia: a participação em grupo ajuda a encorajar, pois o sucesso
de um contagia os demais. Lembre-se de que estes indivíduos sentem dor mesmo
quando está parada, então, a tendência é que, cada vez mais, eles diminuam seu nível
de atividade física. Isso ocorre porque imaginam que a dor pode aumentar se fizerem
esforço físico, quando na realidade, acontece o contrário, o baixo condicionamento
físico pode agravar ainda mais os sintomas da fibromialgia. Portanto, seu papel é
estimulá-lo e encorajá-los.
- Seu programa deve incluir educação sobre a fibromialgia: esclarecimentos
sobre a doença irão ajudar o seu aluno a compreender melhor suas limitações e suas
possibilidades. Seu aluno precisa se sentir seguro e confiante. Monte um ciclo de
palestras em sua academia com especialistas no assunto a fim de enriquecer seu
trabalho e para que os alunos possam esclarecer suas dúvidas. Isso ajudará e
estimulará os bons resultados.
- Estabelecer os objetivos de seus programas: informar os alunos que o
tratamento que irá propor é mais paliativo do que curativo, pois ainda não há cura para
a fibromialgia. É importante estabelecer objetivos em curto, médio e longos prazos.
Dentre os principais objetivos do programa de treinamento, estão à redução do quadro
miálgico, a melhora do sono e da capacidade funcional, o reforço muscular, o aumento
da resistência aeróbia e o alívio do estresse.
PROGRAMA DE TREINAMENTO PARA FIBROMIALGIA
Sugestão oferecida sobre o programa de treinamento, levando em consideração
alguns aspectos do posicionamento Oficial do American College of Sports and Medice
(2002) sobre o treinamento de força, para adultos saudáveis. Foram feitas, porém,
algumas adaptações para a população com fibromialgia:
- Freqüência das sessões de musculação: duas a três vezes por semana para
alunos iniciantes e de quatro a cinco vezes por semana para alunos avançados.
17
- Intensidade: evitar cargas excessivas. Iniciar com um trabalho muscular em
torno de 40 a 60% da carga máxima (1RM), ou seja, um treinamento de resistência
muscular localizada.
- Volume: evitar grande número de repetições e séries extensas. Usar entre 12 a
15 repetições, com duas a três séries por repetições. O número de exercícios deve ser
reduzido e devem ser usados exercícios, principalmente para os grandes grupos
musculares no princípio. A quantidade de exercício deverá aumentar a resposta
fisiológica de cada aluno.
- Seqüência de exercícios: colocar primeiro os grupos musculares maiores e
depois
os
menores
e
priorizar
os
exercícios
multiarticulares
e
depois
os
monoarticulares.
- Velocidade de contração moderada: 1-2 segundos na fase concêntrica e 1-2
segundos na fase excêntricas (lembre-se: não enfatize a fase excêntrica).
- Intervalos: usar intervalos de descanso maiores (60 a 120 segundos).
- Tipos de exercícios contra-indicados: exercícios com componentes excêntricos
elevados e exercícios com pré-estiramento.
- Progressão: aumentar o peso, gradativamente, entre 2 a 10% quando o aluno
conseguir executar uma ou duas repetições a mais do que fora proposto inicialmente.
- Respiração: usar a respiração de forma natural ou passiva eletiva (expira na
fase concêntrica e inspira na fase excêntrica).
- Material: elástico ou garrote (reduz o efeito da fase excêntrica), pesos livres,
máquina de musculação isométrica.
18
CONSIDERAÇÕES FINAIS
Todas as pessoas precisam fazer alguma forma de exercício para manter um
condicionamento físico compatível com as atividades que exerce. Na fibromialgia os
exercícios são particularmente úteis. No entanto nota-se que muitas pessoas com
fibromialgia ficam desencorajadas a fazer atividades físicas, poupando os movimentos
nos locais dolorosos por temerem um agravamento de seus sintomas. Esse raciocínio é
errôneo, pois, por meio de exercícios físicos, pode-se promover um relaxamento nos
locais de dor, bem como uma melhora dos sintomas e da qualidade de vida. Os
exercícios físicos na fibromialgia, além de promover um melhor condicionamento
cardiovascular, atuam sobre o sistema musculoesquelético, ou seja, favorecem a
mobilidade de grupos musculares que se encontram em contração prolongada,
promovem o alongamento de tendões, melhoram o equilíbrio durante a marcha, enfim,
fazem a pessoa sentir-se melhor e mais saudável.
Os exercícios devem seguir um roteiro preestabelecido, de acordo com o grau de
lesão, o acometimento anatômico e a evolução da doença. Os pacientes com
fibromialgia freqüentemente sentem aumento da dor após esforço, devido a uma
combinação de tensão muscular e baixa condição aeróbia global (Leitão, 1995). Os
objetivos de um programa de Atividade Física servem para o paciente superar os
efeitos da falta de condicionamento, reduzir o medo da prática de alguma atividade,
reduzir danos físicos e capitalizar na recuperação das funções, auxiliar os pacientes a
aceitar a responsabilidade pelo aumento de sua capacidade funcional, promover uma
visão positiva da atividade no autogerenciamento da saúde, introduzir atividades
funcionais desafiadoras para a reabilitação e aumentar a atividade física de forma
segura e gradativa.
Pode-se constatar que a prescrição de um programa de exercícios útil ajuda os
portadores de fibromialgia a alcançar um aumento gradual do condicionamento, da
flexibilidade e da habilidade funcional. O tipo, a intensidade e a duração são pontos
muito importantes, cada pessoa se adapta a uma atividade e a uma intensidade.
19
Pelo estudo realizado, na Fibromialgia existem três realidades que precisam ser
bem compreendidas:
1. Fibromialgia é uma condição complexa de dor crônica, e os tratamentos atuais
são mais paliativos do que curativos;
2. O maior propósito dos tratamentos é incrementar a função e não abolir a dor;
3. O ciclo de dor crônica, estresse e estímulo psicológico geralmente provocam
uma série de sintomas secundários.
Depois desta revisão na literatura, o que fica mais claro é que o caminho
Holístico é a maneira mais eficiente na busca pela melhora da qualidade de vida desses
indivíduos. A integração de diversas terapias, envolvendo diferentes áreas como a
Educação Física, Fisioterapia, Farmacologia e terapias alternativas, tem sido o principal
meio para minimizar os sintomas.
A fibromialgia afeta e deteriora significativamente a qualidade de vida de seus
portadores e como ela se desenvolve, a ponto de debilitar a capacidade funcional dos
pacientes. O grau de impacto, seja no âmbito profissional, familiar ou social, nos mostra
que, na atualidade, essa síndrome constitui não somente um importante problema de
saúde, como também um problema sócio-econômico. A atividade física não é só um
meio de alívio da dor, contribui também para uma restauração das funções fisiológicas,
promovendo o bem estar, a diminuição do impacto dos sintomas e, conseqüentemente,
uma qualidade de vida melhor e prolongada, a partir dos ganhos terapêuticos. Cada
qual deve ser tratado de forma individual, pois cada paciente exige tratamento
especifico diferenciado, e não devemos tratar todos iguais.
Em relação ao sintoma principal, ou seja, dor difusa, ela pode ser aliviada com
analgésicos, porém esse tratamento tem se mostrado, em muitos casos, pouco
eficientes assim como os antiinflamatórios. Quanto aos que afetam os receptores de
serotonina e noradrenalina (antidepressivos), esses sim, parecem demonstrar efeitos
mais consistentes na diminuição da dor, além de colaborarem com a melhora do sono,
como explicado anteriormente no trabalho.
Não devemos esquecer nunca das atividades físicas, pois as mesmas
combinadas com o medicamento correto ajudam e muito no alivio das dores, e em
certos casos, os pacientes conseguem levar ate mesmo uma vida “comum”.
20
O Treinamento de força surge como mais uma estratégia de intervenção ou
opção de tratamento no sentido de intervir positivamente no tratamento da Fibromialgia,
bem como aumentando a qualidade de vida dos indivíduos por ela afetados.
21
Referências:
ADAMAS, N. & SIM, JULIUS.. “Rehabilitation Approaches In Fibromyalgia.
Disability and Rehabilitation”, June 2005, 27(12): 711-723.
AMERICAN COLLEGE OF SPORTS MEDICINE. Progression model in resistence
training for healthy adults. Stand position. Med Sci Sports Exerc, 34(2): 364-80,2002
BALSAMO, S.; SIMÃO, R.. “Treinamento de Força Para: Osteoporose, Fibromialgia,
Diabetes Tipo 2, Artrite Reumatóide e Envelhecimento”. São Paulo: Phorte, 2005.
BATES, A; HANSON, N.. “Exercícios Aquáticos Terapêuticos”. São Paulo: Ed.
Manole, 1998.
BRADY, DAVID; HUFF;. “Lew. Instant Access to Chiropratic Guidelines and
Protocols”. St. Louis: Mosby, 1999.’
CAMPION, M.R..” Hidroterapia: Principios e Pratica.” Sao Paulo: Ed. Manole, 2000,
1º Edição
22
CHAITOW, LEON.. “Síndrome da Fibromialgia - Um Guia Para o Tratamento”.
Barueri: Manole, 2002.
CHIARELLO,B .DRUISSO, P. RADL,A.J.M.. "Manuais de fisioterapia- fisioterapia
reumatologica". Barueri: Manole, 2005.
CRUZ FILHO, ACHILES.. “Clínica Reumatológica”. Rio de Janeiro: Guanabara
Koogan, 1980.
FELDMAN, DANIEL. “Síndrome da Fibromialgia – Definição, Classificação,
Epidemiologia”. São Paulo: I Congresso Paulista de Geriatria e Gerontologia GERP,
1998.
GHORAYEB, B.N. & BARROS, T. L. N. . “O Exercício. Preparação Física, Avaliação
Médica, Aspectos Especiais e Preventivos”. São Paulo: Atheneu, 1999.
GOLDENBERG, E. “O Coração sente, o corpo dói: como reconhecer e tratar a
fibromialgia”. São Paulo: Atheneu, 2005.
GOLDIN, DOUGLAS N.. “Reumatologia em Medicina e Reabilitação”. São Paulo:
Atheneu, 1999.
KNOPLICH, JOSE.. “Enfermidades da Coluna Vertebral – Uma Visão Clínica E
Fisioterápica” . 3.ed. São Paulo: Robe Editorial, 2003.
LEITÃO, A. Clínica de Reabilitação. São Paulo, Atheneu, 1995
MARTINEZ J.E.. “Fibromialgia: um Desafio Clínico”. Revista Da Faculdade de
Ciências Medicas de Sorocaba. Vol. 8, n. 3 2006
MOREIRA, CAIO; CARVALHO, MARCO A.. “Noções Práticas de Reumatologia”.
Belo Horizonte: Health, 1996. V.1
23
RUOTI, RICHARD G. et al.. “Reabilitação Aquática”. São Paulo: Manole, 2000.
SHEON, Robert P. et al. Dor reumática dos tecidos moles – diagnóstico, tratamento,
prevenção. 2. ed. Rio de Janeiro: Revinter, 1989.
SNYDER,
ROBERT
K..
“Tratamento
Das
Esquelético” Rio de Janeiro : Manole, 2000.
Sites relacionados:
www.clinicagolderberg.com.br/fibromialgia
www.fibromialgia.com.br/acr
24
Doenças
Do
Sistema
Músculo