Diogo Araujo – Med 92
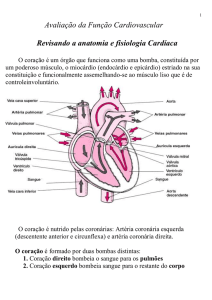
Cardiograma de Tração do Anfíbio
1 - O que é uma extrassístole?
São despolarizações cardíacas prematuras que podem ocorrer em indivíduos normais ou
com enfermidades. Podem ter como origem os átrios, junção AV ou ventrículos. Há
dois tipos de extrassístoles:
- extrassístoles acopladas: despolarizações prematuras que seguem uma
contração normal e que podem ser abolidas;
- parassístoles: despolarizações prematuras que surgem como conseqüência do
automatismo aumentado em algum focus ectópico, que não é controlado pelo
marcapasso e gera extrassístoles em intervalos regulares. Se esse foco está nos átrios, a
onda do ECG se mostra com uma onda P irregular, mas o complexo QRS exibe
morfologia normal. No entanto, se os ventrículos forem o foco de despolarização
ectópica, o QRS se torna irregular.
2 - Como se define a excitabilidade (batmotropismo)?
É a propriedade que o coração apresenta de reagir frente a um estímulo, seja ele
mecânico, elétrico ou químico. A contração cardíaca se dá como um todo, como um
sincício funcional. Qualquer região estimulada promove a contração de todo o coração.
3 - O que é período refratário relativo e absoluto?
O período refratário absoluto é quando a fibra miocárdica, uma vez contraída,
apresenta um intervalo de tempo finito durante o qual não pode ser estimulada
novamente. Ao final desse tempo, começa o período refratário relativo, quando volta a
apresentar, porém não completa, resposta frente a um estímulo.
4 - Por que o coração não apresenta tetania?
Tetania implica em contração contínua da fibra muscular. Tetanolisina e
tetanospasmina. Causada pela bactéria Clostridium tetani (gram-positiva e anaeróbica).
Suas toxinas são a tetanolisina e a tetanospasmina. Não há tetania em células cardíacas
porque, mesmo sob estímulo continuado, a célula cardíaca não se despolariza quando
Diogo Araujo – Med 92
está em seu período refratário efetivo, sendo impossível uma despolarização e contração
contínuas.
5 - O que é fibrilação ventricular?
Sob certas condições, a musculatura cardíaca sofre um tipo de contração
irregular, que é inteiramente ineficaz na propulsão do sangue. Tal arritmia é
denominada fibrilação. Esse distúrbio pode envolver os átrios e os ventrículos.
Quando a fibrilação é ventricular, há perda de consciência em poucos segundos.
As contrações irregulares, contínuas e sem coordenação das fibras ventriculares não
bombeiam o sangue. A morte ocorre, a menos que ressuscitação imediata seja realizada,
ou que o ritmo reverta espontaneamente ao normal.
É, com frequência, iniciada quando um impulso prematuro chega ao coração
durante o período vulnerável do ciclo cardíaco, ou seja, quando há decaimento da onda
T no ECG. Durante este período, a excitabilidade das células cardíacas varia
espacialmente. Algumas fibras estão ainda em seus períodos refratários efetivos, outras
já recuperaram quase totalmente sua excitabilidade e outras ainda são capazes de
conduzir impulsos, mas a velocidades muito lentas. Consequentemente, os potenciais de
ação se propagam pelas câmaras em muitas ondas pequenas e irregulares, por vários
circuitos, com diferentes velocidades de condução. Assim que uma região de células
cardíacas torna-se novamente excitável, ela sofre excitação por reentrada de uma das
frentes das ondas que viajam ao longo das câmaras. Por esta razão, o processo se autosustenta.
6 - Qual é o marca-passo normal do coração?
A região do coração de mamíferos que comumente gera impulsos com
frequência mais elevada é o nó sinoatrial (SA). Esse é o principal marcapasso cardíaco.
Isso acontece porque o potencial de repouso da célula do nó SA é geralmente menos
negativo (-65mV?) que o das demais células cardíacas. Além disso, esse tipo de célula
exibe uma despolarização diastólica lenta na fase 4 do potencial de ação, ocorrendo com
velocidade constante até que um limiar seja atingido e um potencial de ação seja
disparado.
7 - Como se faz a formação e condução do estímulo cardíaco?
O estímulo cardíaco se inicia nas células presentes no nó SA. Os motivos foram
elucidados na questão anterior. A partir do nó AS, o impulso cardíaco propaga-se
radialmente pelo átrio direito, através de fibras miocárdicas atriais normais. Uma via
Diogo Araujo – Med 92
especial, o feixe de Bachmann (miocárdico interatrial anterior) conduz o impulso do nó
SA diratamente para o átrio esquerdo. A onda de excitação, que se propaga através do
átrio direito, alcança por fim o nó AV, que, normalmente, é a única via de entrada de
impulsos nos ventrículos. Nesse momento, há um retardo na passagem do impulso do
átrio para os ventrículos, a fim de garantir um ótimo enchimento ventricular durante a
contração atrial. Isso acontece porque, na junção AV, há um grupo de células (células
N) que exibem uma despolarização do tipo lenta, com baixa velocidade de ascensão e
de condução.
Na junção AV, há células que conduzem o impulso nervoso e o transferem para
o feixe de His, formado por células musculares cardíacas especializadas na condução de
impulsos nervosos nos ventrículos. Ele passa pela região subendocárdica do lado direito
do septo interventricular e logo fornece os ramos direito e esquerdo. O esquerdo perfura
o septo interventricular e origina os ramos finos anterior e posterior. O impulso passa
por esses ramos e logo encontra o sistema de Purkinje, que consiste em fibras que se
espalham pela superfície subendocárdica dos dois ventrículos, sendo transmitido às
fibras musculares dos ventrículos.
8 - Como se forma o estímulo cardíaco?
***
9 - O que é automatismo? Que fatores o alteram?
A automaticidade é a capacidade que o coração tem de iniciar o seu próprio
estímulo para o batimento cardíaco, independentemente de fatores extrínsecos ao
coração.
O automatismo, no entanto, pode ser regulado por fatores como:
- ação do sistema nervoso autônomo simpático (inotropismo positivo e aumento
da frequência cardíaca) e parassimpático (inotropismo negativo e diminuição da
frequência cardíaca);
- substâncias químicas (hormônios [adrenomedulares, adrenocorticais, insulina,
glucagon] oxigênio e dióxido de carbono);
- temperatura (temperaturas maiores tendem a aumentar o ritmo cardíaco por
aumentarem a permeabilidade das membranas das células cardíacas a íons e, com isso,
estimular o automatismo; o inverso acontece com temperaturas baixas);
- concentração de íons plasmáticos;
Diogo Araujo – Med 92
10 - O que é potencial de ação do coração?
É a variação repentina, do tipo tudo-ou-nada, do potencial de membrana das
células cardíacas frente ao fluxo de íons desencadeado pela abertura ordenada de canais
iônicos nas membranas celulares.
Na fibra ventricular cardíaca, por exemplo, durante o potencial de ação, o
potencial passa de -85mV para 105mV, o que se mantém por cerca de 0,2 segundos. A
célula apresenta um platô bem definido (pelo influxo de íons Ca2+) e uma menor
freqüência e auto-despolarização.
11 - Quais são as diferenças entre potenciais de ação de resposta rápida e de
resposta lenta?
Os potenciais de ação de resposta rápida consistem de quatro componentes
principais: uma despolarização (fase 0), uma repolarização parcial precoce (fase 1), um
platô (fase 2) e uma repolarização final (fase 3). Contudo, na resposta lenta, a ascensão
é bem menos rápida, não há repolarização precoce, o platô é menos prolongado e não
tão horizontal e a transição do platô para a respolarização final é menos distinta.
As células do nodo SA e da junção AV possuem um padrão de resposta lenta.
Nelas, a despolarização se dá principalmente pelo influxo de Ca2+ (e não pelo influxo
de Na+). Além disso, a repolarização ocorre pela inativação dos canais para Ca2+ e pelo
aumento da condutância para o K+.
12 - O que é escape vagal? Como ele ocorre?
Quando ocorre uma estimulação muito forte que faz cessar totalmente a
contração do músculo cardíaco, desencadeia-se uma reação de escape ao controle vagal,
conhecida como escape vagal. Seis mecanismos principais explicam o escape vagal:
- surgimento de focos ideo-ventriculares, que controlam o ritmo cardíaco na
ausência do controle dos nodos SA e AV. A freqüência de contração fica em
torno de 30-45bpm; IDEO = próprio. O ventrículo é desprovido de inervação
parassimpática.
- depleção e metabolização da Ach, por meio da ação da enzima
acetilcolinesterase, que cliva a Ach presente na fenda sináptica e reduz muito os
seus níveis;
- liberação de adrenalina pela medula adrenal; quando o coração para de bater, a
pressão sanguínea cai. Com isso, receptores de pressão localizados na adrenal
Diogo Araujo – Med 92
sentem essa queda e desencadeiam a liberação de adrenalina. Quando a
adrenalina chega ao coração, ela se liga a receptores beta-adrenérgicos e
aumenta a quantidade de AMPc na fibra cardíaca, com aumento de força de
contração e freqüência.
- adaptação sináptica à Ach; quando há muito neurotransmissor na fenda
sináptica, há down regulation dos receptores de Ach. Diminuição da expressão
de receptores e internalização dos mesmos. Esse mecanismo só existe quando há
uma ativação vagal de longo prazo;
- atuação dos reflexos barorreceptor; A diminuição da pressão sanguínea
desencadeia mecanismos reflexos de aumento da freqüência cardíaca e força de
contração;
- atuação dos reflexos quimiorreceptores, por diminuição do O2 e aumento do
CO2;
- atuação do reflexo de Bainbridge: Sempre que houver um estiramento dos
átrios, ocorrerá um aumento instantâneo da freqüência cardíaca e da força de
contração. a distenção do átrio direito ativa mecanorreceptores que ativam a
formação reticular bulbar. Com isso, as fibras eferentes simpáticas geram um
aumento da freqüência cardíaca e força de contração, além de vasoconstrição
periférica;
No caso desse experimento, esses três últimos mecanismo não foram possíveis, pois
houve uma secção da medula do animal (destruição do neuroeixo).
13 - O que é condutibilidade (dromotropismo)?
Diz respeito à condução do processo de ativação elétrica por todo o miocárdio,
numa seqüência sistematicamente estabelecida, à qual se segue a contração do coração
como um todo.
O estímulo elétrico gerado no nodo sinusal (marca-passo natural) segue pela
musculatura atrial e pelos feixes internodais atingindo o nodo atrioventricular, de onde
emerge penetrando no feixe de His para espalhar-se pelo tecido de condução
intraventricular representado pelos ramos e sub-ramos direito e esquerdo deste feixe.
Este complexo morfo-funcional gerador e condutor do estímulo elétrico cardíaco é,
pois, denominado tecido excito-condutor.
14-Como se faz a condução do estímulo cardíaco?
Diogo Araujo – Med 92
A condução do estímulo cardíaco se faz por um complexo de células musculares
com propriedades de geração e condução do estímulo elétrico cardíaco: o tecido excitocondutor.
O estímulo elétrico gerado no nodo sinusal (marca-passo natural) segue pela
musculatura atrial e pelos feixes internodais atingindo o nodo atrioventricular, de onde
emerge penetrando no feixe de His para espalhar-se pelo tecido de condução
intraventricular representado pelos ramos e sub-ramos direito e esquerdo deste feixe.
15-Quais são as bases histológicas da condutibilidade?
As células miocárdicas são separadas umas das outras por meio de discos
intercalados, em que as membranas plasmáticas exibem junções comunicantes, que
permitem a difusão, quase totalmente livre, dos íons. Assim, os íons se movem com
facilidade pelo fluido intracelular, com potenciais de ação se propagando facilmente de
uma célula para outra. Dessa forma, o miocárdio forma um sincício de muitas células
musculares cardíacas, no qual as células estão tão interconectadas que, quando uma
delas e excitada, o potencial de ação se espalha para todas, propagando-se de célula a
célula.
No entanto, o coração possui um sistema pórpio para gerar um estímulo rítmico
que é espalhado por todo o miocáridio. Esse sistema é constituído por dois nodos
localizados no átrio, o nodo SA e a junção AV, e pelo feixe atrioventricular (de His). De
modo geral, essas fibras são formadas por células fusiformes, menores do que as células
musculares do átrio e possuem menor quantidade de miofibrilas. As células podem ser
ricas em grânulos de glicogênio e mitocôndrias.
16-O que é bloqueio atrioventricular total (BAVT)?
O BAVT (também denominado bloqueio AV de terceiro grau) consiste no
padrão de condução no qual nenhum impulso atrial chega aos ventrículos. O impulso é
completamente incapaz de atravessar a via de condução AV, do átrio para os
ventrículos. Os sítios mais comuns de bloqueio completo são distais ao feixe de His.
Em um bloqueio cardíaco completo, os ritmos atrial e ventricular são totalmente
independentes. Como o ritmo de batimento ventricular é muito lento (cerca de 32bpm),
o volume de sangue bombeado pelo coração é, com freqüência, inadequado.
17 - Como tratar um BAVT? Qual a base fisiológica desse tratamento?
Diogo Araujo – Med 92
O BAVT é uma das condições que mais comumente requer marcapassos
artificiais. Isso porque, uma vez implantado, o marcapasso artificial passa a exercer a
função do nodo sinoatrial e a impor um ritmo de contração ventricular adequado para o
bombeamento sanguíneo.
18 - Como se define a contratilidade (inotropismo)?
É a propriedade que tem o coração de se contrair ativamente como um todo
único, uma vez estimulada toda a sua musculatura, o que resulta no fenômeno da
contração sistólica. Assim, o coração funciona uniformemente, como um sincício.
19 - O que é lei de Frank-Starling?
Quantidade de sangue bombeada pelo coração a cada minuto é determinada, quase que
inteiramente, pelo volume de sangue que chega ao coração pelas veias, o chamado
retorno venoso. O coração possui a propriedade de bombear automaticamente o sangue
que chega até ele para as artérias, a fim de que o sangue volte a irrigar os tecidos. Essa
capacidade intrínseca do coração de se adaptar a volumes crescentes de fluxo
sanguíneo é conhecida como mecanismo de Frank-Starling.
O mecanismo cardíaco de Frank-Starling afirma que quanto mais o miocárdio
for distendido durante o enchimento, maior será a força da contração e maior será a
quantidade de sangue bombeada para a aorta. Isso acontece porque, quando uma
quantidade adicional de sangue chega aos ventrículos, o músculo cardíaco é mais
distendido. Com isso, há maior força de contração por parte dos filamentos de actina e
miosina, uma vez que ficam dispostos em um grau ideal de superposição para geração
de força.
20 - O que é lei do Tudo-ou-nada?
O miocárdio sempre responde obedecendo a lei do tudo-ou-nada: ou responde
com uma contração máxima ou não responde, em reação a um estímulo; em outras
palavras, sempre que se contrai o faz ao máximo, embora a força máxima de contração
possa variar em diferentes batimentos, segundo circunstâncias funcionais.
Além disso, a lei do tudo-ou-nada implica que, sempre que o limiar for atingido,
o coração, se contrair, fará como um todo, independentemente se o limiar foi muito ou
pouco ultrapassado.
21- Qual a relação entre a frequência cardíaca e a força de contração?
Diogo Araujo – Med 92
Suposição: quanto maior a força de contração, maiores são o débito cardíaco e o
retorno venoso. Com isso, há ativação de baroceptores presentes nas artérias
pulmonares e no átrio direito, que aumentam em até 20% a freqüência de batimentos
cardíacos. Além disso, tanto a força de contração quanto a freqüência cardíaca podem
ser aumentadas na presença de catecolaminas, devido à existência de receptores betaadrenérgicos. Se o SNA Simpático é ativado, por exemplo, há tanto aumento da
freqüência quanto da força de contração do coração.
A resposta é o fenômeno da escada.
22 - Que fatores alteram a contratilidade?
O grau de contratilidade pode ser modificado por diversos fatores, intrínsecos e
extrínsecos ao coração, com resultante aumento (efeito inotrópico positivo) ou
diminuição (efeito inotrópico negativo) da força de contração.
Fatores que diminuem a contratilidade:
- a depressão do simpático diminui a força de contratilidade.
- a estimulação do parassimpático também diminui.
- O excesso de íons potássio também diminui (hipercalemia)
- excesso de cálcio faz o coração entrar em contração espástica.
- A deficiência de cálcio causa flacidez cardíaca.
- Hiponatremia causa diminuição da contração.
Seminário
AUTOMATISMO
Traçado basal cardiograma de tração. Vemos atividade mecânica do coração.
Relacionamos a força de contração pelo tempo. A onda pequena corresponde à
contração do seio venoso e a grande, do átrio e dos ventrículos (note que a onda maior
apresenta duas inclinações, devido à superposição das ondas atrial e ventricular). A
velocidade com que corre o papel pode ser modificada.
A aplicação de solução gelada acarreta diminuição da freqüência cardíaca (bradicardia)
porque há uma diminuição da permeabilidade (condutância) aos íons na fase de prépotencial para a ocorrência de potencial de ação (lento, das células marcapasso). O
limiar da membrana também pode diminuir (aumentar?) em virtude da mudança da
condutância dos íons. A amplitude da onda diminui, em virtude da diminuição do
metabolismo da fibra muscular.
Diogo Araujo – Med 92
O pré-potencial (ou potencial diastólico lento) apresenta uma inclinação. Isso acontece
porque as células de despolarização lenta apresentam:
- uma entrada constante de sódio (corrente if) na fase pré-potencial;
- diminuição progressiva da corrente de potássio, com seu acúmulo no interior
da célula. Diminuição da corrente ik.
- na fase final da fase pré-potencial, há uma entrada de cálcio que faz com que o
limiar seja atingido.
Nas células de contração rápida, esses mesmos processos ocorrem, mas são muito mais
lentos.
Quando há aplicação de água quente na célula muscular cardíaca, os processos inversos
ocorrem. Há maior permeabilidade ao sódio, menor ao potássio e maior ao cálcio na
fase de pré-potencial, além de um aumento do limiar. Quando há taquicardia, a
amplitude do traçado também diminui. Isso porque há um encurtamento do período
diastólico. Com isso, não há um relaxamento das fibras musculares suficiente para que o
enchimento diastólico seja satisfatório e haja boa força de contração (pelo mecanismo
de Frank Starling).
A cada 1 grau de aumento da temperatura corporal há acréscimo de 10 batimentos
cardíacos na freqüência.
Além disso, apresenta-se mais próximo do limiar em células lentas (-40mV) do que em
células rápidas (-65mV).
A fase 0 das células lentas não é comandada pela abertura de canais rápidos de sódio. A
despolarização é feita pela abertura de canais de cálcio.
A estimulação do nervo vago leva a uma bradicardia máxima (o coração pára;
assistolia). Há liberação de Ach na liberação sináptica, que se liga em receptores
muscarínicos (tipo M2), ativando proteína Gi (inibitória). Subunidade alfa se separa e
diminui a ação da adenilato ciclase, com diminuição da concentração intracelular de
AMPc e redução da permeabilidade aos íons, principalmente sódio. No entanto, com o
passar do tempo, há escape vagal. Além disso, a própria Ach pode se ligar aos canais
iônicos e fechá-los.
Além disso, vemos que há extrassístoles = alteração da excitabilidade. Depois desse
período de arritmia, há uma taquicardia pronunciada, além de aumento da força de
contração do coração.
A aplicação de adrenalina leva a uma arritmia (há dissociação entre seio venoso e átrio e
ventrículos) = Alteração da condutibilidade. Essa alteração da condutibilidade não era
Diogo Araujo – Med 92
esperada, mas aconteceu em virtude da isquemia que o coração das rãs sofre pela
preparação do experimento.
A atuação da adrenalina ocorre sobre receptores beta-adrenérgicos do tipo 1, com
ativação da proteína Gs, ativação da adenilato ciclase e aumento do AMPc, com
aumento da condutibilidade aos íons e aumento da freqüência e força de contração
cardíaca.
Quando há aplicação de acetilcolina, há uma bradicardia importante. Isso ocorre devido
à sua atuação:
- metabotrópica em receptores muscarínicos do tipo M2, com ativação de
proteína Gi, que inibe a adenilato ciclase, diminuição de AMPc e diminuição de
freqüência e força de contração.
- ionotrópica a acetilcolina atua diretamente sobre os canais iônicos e
promove o seu fechamento.
As fibras do SNA simpático inervam todo o coração, mas o vago (SNA parassimpático)
inerva somente o nó SA e a junção AV. Com isso, o parassimpático tem uma ação
maior sobre o automatismo. A adrenalina atua sobre mais propriedades, como a
contratilidade. [isso é apenas uma tendência]
EXCITABILIDADE
Quando há aplicação da corrente elétrica durante a sístole, não há alterações no
batimento cardíaco. No entanto, quando aplicamos durante a diástole, o coração
apresenta uma extrassístole.
A extrassístole é acompanhada de uma pausa compensatória.
Isso acontece porque, na sístole, os canais se encontram no período refratário absoluto.
No entanto, na diástole, o potencial de ação se encontrará no período refratário relativo
ou no próprio repouso.
A extrassístole é ventricular ou atrial? É ventricular, porque a curva da extrassístole só
apresenta um pico, correspondente à contração ventricular. Se fosse atrial, a
extrassístole apresentaria duas curvas: uma para os átrios e uma para os ventrículos.
A pausa compensatória acontece porque o nó SA continua disparando normalmente e
encontra o ventrículo em período refratário absoluto. Então, somente o próximo
Diogo Araujo – Med 92
estímulo do nó SA encontrará o ventrículo fora do período refratário para desencadear
sístole.
A desfibrilação deve ser feita com alta energia. A sincronia do choque diz respeito ao
período em que o choque será aplicado com relação ao eletrocardiograma. Se o paciente
está somente com uma arritmia, o sincronizador deve estar ligado. No entanto, se há
uma fibrilação ventricular, deve ser feita uma aplicação com o sincronizador desligado.
CONDUTIBILIDADE
Observe no traçado que, quando fazemos a primeira ligadura, somente há
pequeníssimos picos que representam a contração do seio venoso. As ondas
correspondentes à contração dos átrios e dos ventrículos desaparecem.
Quando fazemos a segunda ligadura, há uma completa dissociação entre seio venoso e
ventrículo. Observamos que há as ondas do seio venoso e, às vezes, há ondas maiores
que correspondem à contração ventricular, que responde à despolarização do próprio
feixe de His e da musculatura.
A condução do impulso é feita, no coração do anfíbio, célula a célula. A estrutura
histológica responsável por isso é o disco intercalar.
CONTRATILIDADE
Pesquisar o que é o fenômeno da escada!
A cada contração, a força de contração é maior devido ao acúmulo de cálcio nas fibras.