Embriologia – Profª Elisangela Freitas
Espermatogênese
É, como o nome indica, o processo de formação dos espermatozóides. Tem início na puberdade, passando
a ocorrer de um modo continuo até ao fim da vida do homem.
A espermatogênese está ligada, como qualquer outro fenômeno metabólico, ao acionamento de hormônios,
mediante o comando da hipófise e dos testículos.É uma sequência de eventos pelos quais as
espermatogônias se transformam no final em espermatozóides, ocorre a nível dos tubos seminíferos dos
testículos e divide-se em quatro fases: Multiplicação, Crescimento, Maturação e Diferenciação ou
Espermiogênese.
Periodo Germinativo
As Espermatogônias, localizadas na periferia dos tubos seminíferos, multiplicam-se (por mitoses
sucessivas) aumentando de número e garantindo a sua contínua substituição.
Crescimento
Algumas Espermatogônias vão aumentar ligeiramente de volume, devido à síntese e acumulação de
substâncias de reserva, dando origem aos Espermatócitos I
Maturação
A fase de maturação do gameta masculino é na verdade um processo de meiose que ocorrerá com o
espermatócito I, proveniente das espermatogônias.
Figura representando uma meiose. Na divisão 1 (que ocorre nos espermatócitos I, provenientes das
espermatogônias) ocorrerá a segregação dos homólogos. Na divisão 2 (que ocorre no espermatócitos II)
separam-se as cromátides-irmãs. Ao final, estarão formadas espermátides (texto em holandês).
Divisão I
1. Prófase I: Ocorrerá a espiralização total dos cromossomos e há a prossibilidade de crossing-over
durante o processo que acontece geralmente no paquíteno.
2. Metáfase I: Os cromossomos homólogos se posicionarão paralelamente na célula, um ao lado do
outro, para que cada um alcance seu respectivo pólo até o final da divisão.
3. Anáfase I: Os cromossomos migram para os pólos, possibilitando a separação dos homólogos,
através da ação da fibra do fuso e dos centrômeros.
4. Telófase I: Está terminada a cariocinese dos espermatócitos I. Passa-se agora para a citocinese
onde o cromossomo organizador de nucléolo cuidará da formação de novos núcleos e haverá
organização das novas organelas.
Após a divisão 1 da meiose, passa-se para o processo de divisão 2. Graças a divisão 1 tem-se agora
duas células haplóides que são chamadas Espermatócito II, e é exatamente nelas que ocorrerá o processo
de divisao 2. Os gametas ainda não estão maduros.
Divisão 2
1. Prófase II: Termina a espiralização dos cromossomos e a duplicação. Formam-se cromátides-irmãs.
2. Metáfase II: Os cromossomos posicionam-se paralelamente no centro da célula para que cada um
alcance seu respectivo pólo.
3. Anáfase II: Ocorre agora a separação das cromátides por meio do fuso mitótico e dos centríolos.
Cada cromátide migrará para seu respectivo pólo.
4. Telófase II: Finalmente terminam as divisões. Finda a cariocinese e começa o processo de
citocinese, similar a telófase I.
Agora temos Espermátides. Estas amadurecerão e por via do complexo de golgi obterão acrossomos e por
via dos centríolos obterão flagelos. Após estes dois últimos processos estarão formados espermatozóides.
Espermiogênese ou Diferenciação
As Espermátídes vão sofrer transformações que levam à formação dos Espermatozóides (gametas),
destacando-se: a perda de grande parte do citoplasma, reorganização dos organelas citoplasmáticos,
crescimento de um flagelo e formação do acrossomo.
Importante: No início do flagelo dos espermatozóides podemos
encontrar mitocôndrias que têm a função de fornecer energia,
sendo que na cabeça do espermatozóide podemos encontrar o
acrossoma, originário do complexo de Golgi, que contém enzimas
com a função de facilitar a penetração do gameta no óvulo. O
núcleo do espermatozóide é o local onde os cromossomos
paternos ficam armazenados.
Hormônios Masculinos
Na adolescência ocorrem muitas mudanças psicológicas e fisiológicas no corpo dos meninos e elas são
controladas por dois hormônios produzidos pela adeno-hipófise: o hormônio folículo-estimulante (FSH) e
o hormônio luteinizante (LH). Esses hormônios também podem ser chamados de gonadotrofinas porque
atuam sobre as gônadas (nesse caso, os testículos, que estimulam seu funcionamento e desenvolvimento).
No homem, o principal hormônio sexual é a testosterona, produzida pelas células intersticiais do
testículo, também chamadas de células de Leydig. O responsável por estimular a produção desse
hormônio é o LH, também chamado no homem de hormônio estimulador das células intersticiais
(ICSH).
A testosterona é um hormônio produzido ainda na fase embrionária e a sua presença no embrião é que
determinará o desenvolvimento dos órgãos sexuais masculinos. A determinação do sexo se dá na fase
embrionária, quando há ausência de testosterona, ou até mesmo a falta de células-alvo nas células do
embrião.
O hormônio ICSH estimula a célula intersticial do testículo a produzir testosterona, que reforça a ação do
hormônio FSH durante a espermatogênese e determina o aparecimento das características sexuais
secundárias masculinas, como barba, pelos (com distribuição diferente em relação ao corpo das mulheres),
engrossamento da voz, maior desenvolvimento da musculatura e dos ossos.
A testosterona é também o hormônio responsável pelo desenvolvimento dos órgãos genitais, descida dos
testículos para a bolsa escrotal, além de promover o impulso sexual.
Gravidez Ectópica
Definição
A gravidez ectópica é uma gravidez anormal que ocorre fora do útero. O bebê (feto) não consegue
sobreviver e geralmente nem se desenvolve nesse tipo de gravidez.
Nomes alternativos
Gravidez tubária; Gravidez cervical; Gravidez abdominal
Causas, incidência e fatores de risco
A gravidez ectópica ocorre quando a gestação começa fora do útero. O local mais comum de ocorrer uma
gravidez ectópica é dentro de um dos tubos (trompas de Falópio) através dos quais os óvulos passam do
ovário para o útero. Entretanto, em casos raros, a gravidez ectópica pode ocorrer no ovário, na região do
estômago ou no colo do útero.
Essa gestação é geralmente causada por fatores que impedem ou retardam o movimento do óvulo
fertilizado da trompa de Falópio para o útero. Isso pode ser em razão de um bloqueio físico (cicatriz) na
trompa decorrente de fatores hormonais ou outros, como fumar.
A maioria dos casos de bloqueio é causada por:
Gravidez ectópica anterior
Infecção anterior nas tubas uterinas
Cirurgia nas tubas uterinas
Até 50% das mulheres que tiveram uma gravidez ectópica tiveram inchaço (inflamação) nas trompas de
Falópio (salpingite) ou doença inflamatória pélvica (DIP).
Alguns casos de gravidez ectópica podem ser causados por:
Defeitos de nascença nas tubas uterinas
Complicações de um apêndice rompido
Endometriose
Cicatriz causada por uma cirurgia pélvica anterior
Fatores que também podem aumentar o risco de gravidez ectópica:
Idade superior a 35 anos
Ter muitos parceiros sexuais
Fertilização in vitro
Algumas vezes, a causa é desconhecida.
Outras vezes, a mulher engravida depois de fazer uma ligadura de tubas (esterilização tubária). A gravidez
ectópica acontece com mais frequência em dois anos ou mais após o procedimento e não logo após a
ligadura. No primeiro ano após a esterilização, somente cerca de 6% dos casos de gravidez são ectópicos,
mas a maioria das gestações que ocorre entre dois e três anos após a esterilização tubária será de gravidez
ectópica.
A gravidez ectópica também ocorre com mais frequência em mulheres que:
Fizeram cirurgia de reversão da esterilização tubária para poder engravidar
Usavam um dispositivo intrauterino (DIU) e ficaram grávidas (muito improvável de acontecer quando
o DIU está no lugar correto)
A gravidez ectópica ocorre 1 vez entre 40 a 100 gestações.
Sintomas
Sangramento vaginal anormal
Amenorréia
Sensibilidade nos seios
Dor lombar
Cólica leve em um dos lados da pélvis
Náusea
Dor no baixo abdome ou região pélvica
Se a região da gravidez anormal se romper e apresentar hemorragia, os sintomas podem piorar.
Eles podem incluir:
Sensação de desmaio ou desmaio real
Pressão intensa no reto
Dor na região dos ombros
Dor forte, aguda e repentina no baixo abdome
Uma hemorragia interna causada por ruptura pode provocar pressão arterial baixa e desmaio em cerca de
uma em cada 10 mulheres.
Exames e testes
O médico realizará um exame pélvico, que pode indicar sensibilidade na região pélvica.
Possíveis testes incluem:
Culdocentese
Hematócrito
Teste de gravidez
Teste de sangue de HCG quantitativo
Nível sérico de progesterona
Ultrassom transvaginal ou para detecção de gravidez
Contagem de leucócitos
Um aumento nos níveis de HCG quantitativo pode ajudar a diferenciar uma gravidez normal (intrauterina)
de uma gravidez ectópica. As mulheres com níveis altos devem realizar um ultrassom vaginal para
identificar se a gravidez é normal.
Laparoscopia pélvica
Outros exames podem ser feitos para confirmar o diagnóstico:
Laparoscopia
Laparotomia
A laparoscopia é realizada quando uma cirurgia menos invasiva é desejada. Também é chamada de
cirurgia do "band-aid".
Isso porque apenas pequenas incisões precisam ser feitas para acomodar os instrumentos cirúrgicos
usados para visualizar o conteúdo abdominal e realizar a cirurgia.
Laparotomia é uma manobra cirúrgica que envolve uma incisão através da parede abdominal para aceder
à cavidade abdominal.
Tratamento
A gravidez ectópica não pode ser mantida até o parto. As células em desenvolvimento devem ser removidas
para salvar a vida da mãe.
Se a região da gravidez ectópica se romper, será necessário procurar ajuda médica imediatamente. A
ruptura pode causar choque, caracterizando uma situação de emergência.
Possíveis tratamentos para o caso de choque:
Transfusão de sangue
Líquidos administrados por via intravenosa
Manter a paciente aquecida
Oxigênio
Manter as pernas elevadas
Se ocorrer ruptura, uma cirurgia (laparotomia) será realizada para interromper a perda de sangue.
Essa cirurgia também é feita para:
Confirmar uma gravidez ectópica
Remover a gravidez anormal
Corrigir danos ao tecido
Em alguns casos, talvez seja necessário retirar a trompa de Falópio.
Os tratamentos cirúrgicos mais comuns no caso de uma gravidez ectópica em que não ocorreu ruptura são
a minilaparotomia e a laparoscopia. Se o médico entender que não vai ocorrer ruptura, ele pode receitar um
medicamento chamado metotrexato e monitorar a paciente. É possível que sejam realizados exames de
sangue e testes da função hepática.
Evolução (prognóstico)
Um terço das mulheres que teve uma gravidez ectópica é capaz de engravidar posteriormente. Uma nova
gravidez ectópica pode ocorrer em um terço das mulheres. Algumas mulheres não engravidam novamente.
A probabilidade de uma gravidez bem-sucedida depende de alguns fatores:
A idade da mulher
Se ela já teve filhos
O motivo da primeira gravidez ectópica
A taxa de mortalidade por gravidez ectópica nos Estados Unidos diminuiu nos últimos 30 anos para menos
de 0,1%.
Complicações
A complicação mais comum é a ruptura com hemorragia interna, que causa choque. A morte por causa da
ruptura é rara.
Prevenção
A maioria das formas de gravidez ectópica que ocorre fora das tubas uterinas é provavelmente inevitável.
Entretanto, é possível evitar uma gravidez tubária (o tipo mais comum de gravidez ectópica) em alguns
casos evitando condições que possam deixar cicatrizes nas trompas.
Medidas que podem reduzir riscos:
Evitar fatores de risco para a doença inflamatória pélvica (DIP), como ter muitos parceiros sexuais,
praticar sexo sem camisinha e contrair doenças sexualmente transmissíveis (DST)
Diagnóstico e tratamento precoces de DST
Parar de fumar
Referências
Houry DE, Salhi BA. Acute complications of pregnancy. In: Marx JA, ed. Rosen's Emergency
Medicine: Concepts and Clinical Practice. 7th ed. Philadelphia, Pa: Mosby Elsevier;2009:chap 176.
Lobo RA. Ectopic pregnancy: Etiology, pathology, diagnosis, management, fertility prognosis. In: Katz VL,
Lentz GM, Lobo RA, Gershenson DM, eds. Comprehensive Gynecology. 5th ed. Philadelphia, Pa: Mosby
Elsevier;2007:chap 17.
Barnhart KT. Ectopic pregnancy. N Engl J Med. 2009;361:379-387.
Atualizado em 21/2/2010, por: Linda J. Vorvick, MD, Medical Director, MEDEX Northwest Division of
Physician Assistant Studies, University of Washington School of Medicine; and Susan Storck, MD, FACOG,
Chief, Eastside Department of Obstetrics and Gynecology, Group Health Cooperative of Puget Sound,
Redmond, Washington; Clinical Teaching Faculty, Department of Obstetrics and Gynecology, University of
Washington School of Medicine. Also reviewed by David Zieve, MD, MHA, Medical Director, A.D.A.M., Inc.
Lista de exercicios
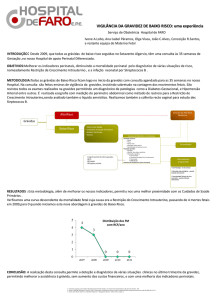
1- Observe a figura a seguir e responda as questões propostas:
a) Que tipo de divisão ocorre na célula
germinativa?
b) Ao final do período germinativo que
qual o nome da célula formada? Será
uma célula haplóide ou diplóide?
c) Em relação ao número cromossômico
como
podemos
classificar
os
espermatócitos II?
d) Em que período da gametogênese
surgem as células haplóides?
2- Usualmente, denomina-se a célula liberada pelas mulheres durante a ovulação de óvulo, mas o termo
correto é ovócito secundário, pois a meiose ainda não foi completada. Sobre o assunto, considere o relato a
seguir.
Quatorze dias após a última menstruação de Maria, um ovócito secundário foi liberado de um de seus
ovários, seguindo pela tuba uterina. Como Maria tivera relação sexual há alguns minutos, havia uma
quantidade considerável de espermatozóides no interior da tuba uterina.
Considerando que o ovócito e os espermatozóides não apresentam nenhum tipo de alteração morfológica
ou genética, assinale a alternativa CORRETA.
a) Poderia ocorrer fecundação, havendo a fusão dos núcleos diplóides do ovócito secundário e do
espermatozóide, formando um zigoto triplóide.
b) Poderia ocorrer fecundação, formando o zigoto, que iniciaria uma série de divisões mitóticas,
denominadas clivagens, para formar um embrião multicelular.
c) Não ocorreria a fecundação, pois isso só acontece quando óvulo e espermatozóides se encontram no
útero.
d) Não ocorreria fecundação, pois o ovócito secundário não está ainda pronto para receber o
espermatozóide.
e) Poderia ocorrer a fecundação, se o espermatozóide penetrasse completamente no ovócito secundário e
seu flagelo fosse a seguir digerido pelos lisossomos do ovócito para a formação do zigoto.
3- Durante a ovulogênese na espécie humana, nem sempre se observa a fase de óvulo. Quando observado,
este tipo celular será encontrado
a) no ovário de uma recém-nascida.
b) na tuba uterina.
c) no ovário após a segunda divisão meiótica.
d) na mucosa uterina.
4-O processo de formação de espermatozóides, conhecido como espermatogênese, ocorre em quatro
períodos: germinativo, de crescimento, de maturação e de diferenciação.
Sabendo-se que o espermatócito I é encontrado no período de crescimento e que a espermátide é
encontrada ao final do período de maturação, pergunta-se: quantos espermatozóides serão formados a
partir de 80 espermatócitos I e de 80 espermátides?
a) 40 e 20
b) 160 e 320
c) 320 e 80
d) 320 e 160
e) 20 e 40
5-O trecho a seguir foi extraído do artigo "Desencontros sexuais", de Drauzio Varella, publicado na Folha de
S. Paulo, em 25 de agosto de 2005.
"Nas mulheres, em obediência a uma ordem que parte de uma área cerebral chamada hipotálamo, a
hipófise libera o hormônio FSH (hormônio folículo estimulante), que agirá sobre os folículos ovarianos,
estimulando-os a produzir estrogênios, encarregados de amadurecer um óvulo a cada mês.
FSH e estrogênios dominam os primeiros 15 dias do ciclo menstrual com a finalidade de tornar a mulher
fértil, isto é, de preparar para a fecundação uma das 350 mil células germinativas com as quais nasceu."
O trecho faz referência a um grupo de células que a mulher apresenta ao nascer. Essas células são
a) ovogônias em início de meiose, presentes no interior dos folículos ovarianos e apresentam 23
cromossomos.
b) ovócitos em início de meiose, presentes no interior dos folículos ovarianos e apresentam 46
cromossomos.
c) ovócitos em fase final de meiose, presentes no interior de folículos ovarianos e apresentam 23
cromossomos.
d) óvulos originados por meiose, presentes na tuba uterina e apresentam 23 cromossomos.
e) ovogônias em início de meiose, presentes na tuba uterina e apresentam 46 cromossomos.
6- A idade materna avançada implica em preocupação com a possibilidade do nascimento de bebês com
anomalias, porque:
a) os folículos ovarianos entram em atividade, mas, em geral, apenas um cresce e amadurece, enquanto os
demais regridem.
b) os ovócitos maternos permanecem um longo período em divisão meiótica, mais suscetíveis a agentes
físicos, químicos e biológicos.
c) as ovogônias maternas interrompem a fase de multiplicação por volta da 15ª semana de vida fetal e
transformam-se em ovócitos primários.
d) as gônadas têm células conservadas num estado indiferenciado e, quando estimuladas, iniciam a
produção dos gametas.
e) as células do ovário materno sofrem inúmeras divisões mitóticas em resposta aos mecanismos de
controle do ciclo celular.
7- Poucas descobertas científicas deste século despertaram tanto interesse e controvérsia quanto a da
pílula anticoncepcional.
Pesquisas realizadas nas décadas de 1940 e 1950 permitiram sua elaboração, a partir da evidência de que
determinados hormônios esteróides eram capazes de bloquear a ovulação em ratas e macacas.
Essa pílula contém certos hormônios
a) hipofisários que inibem a produção normal de hormônios ovarianos.
b) hipofisários que estimulam a produção normal de hormônios ovarianos.
c) ovarianos que inibem a produção normal de certos hormônios hipofisários.
d) ovarianos que estimulam a produção normal de certos hormônios hipofisários.
e) hipofisários e ovarianos que alteram o ciclo menstrual.
8- Diante das dificuldades impostas pelo mundo atual, a humanidade vem tentando controlar o nascimento
de novos indivíduos através da utilização de métodos contraceptivos. Para tanto, muitas pesquisas têm
colocado no mercado uma infinidade de produtos que podem ser bastante eficientes para o planejamento
familiar. Numere a segunda coluna de acordo com a primeira, relacionando os métodos contraceptivos
listados na 1ª com os modos de ação listados na 2ª.
1. Diafragma
2. Pílula anticoncepcional
3. Dispositivo intra-uterino
4. Ligadura tubária
( ) Previne a ovulação.
( ) Impede a chegada do óvulo ao útero.
( ) Impede a implantação do óvulo fertilizado.
( ) Impede a entrada dos espermatozóides no útero.
Assinale a alternativa que contém a seqüência correta, de cima para baixo.
a) 4, 2, 1, 3
b) 2, 3, 4, 1
c) 2, 4, 3, 1
d) 3, 4, 2, 1
9- O gráfico abaixo representa a variação nos níveis de concentração de três hormônios durante o processo
normal da gestação humana.
Pelos dados do gráfico é INCORRETO afirmar que:
a) aproximadamente no segundo mês de gestação, a concentração de HCG é máxima.
b) durante a gravidez, as concentrações de progesterona e estrógeno aumentam gradativamente.
c) no início do parto, as concentrações de HCG, progesterona e estrógeno são altas.
d) no quinto mês de gestação, a concentração de HCG é inferior às de progesterona e estrógeno.
e) no final da gestação, ocorre diminuição nas concentrações de progesterona e estrógeno.
10- Com relação à gametogênese humana, a quantidade de DNA
I. do óvulo é a metade da presente na ovogônia.
II. da ovogônia equivale à presente na espermatogônia.
III. da espermatogônia é a metade da presente no zigoto.
IV. do segundo corpúsculo polar é a mesma presente no zigoto.
V. da espermatogônia é o dobro da presente na espermátide.
São afirmativas corretas apenas:
a) I e II
d) II, III e IV
b) IV e V
e) III, IV e V
c) I, II e V
11- Sobre a gravidez ectópica é incorreto afirmar:
a) A complicação mais comum é a ruptura com hemorragia interna, que causa choque. A morte por causa
da ruptura é rara.
b) Se a região da gravidez ectópica se romper, será necessário procurar ajuda médica imediatamente. A
ruptura pode causar choque, caracterizando uma situação de emergência.
c) Quanto mais nova for a mulher mais chances tem de desenvolver a doença.
d) A endometriose pode ser uma das causas de gravidez ectópica.
e) A gravidez ectópica é uma gravidez anormal que ocorre fora do útero. O bebê (feto) não consegue
sobreviver e geralmente nem se desenvolve nesse tipo de gravidez.
12- Coloque V para verdadeiro e F para falso.
a)
b)
c)
d)
e)
f)
13-
A testosterona é produzida nas células de Leydig.( )
Somente as mulheres produzem FSH e LH.( )
O FSH e o LH são hormônios ovarianos.( )
A progesterona e o estrogênio são hormônios ovarianos ( )
O HCG é um hormônio que pode ser detectado no sangue e urina de mulheres com mais de
3 semanas de gestação. ( )
os estrogênios estimulam o crescimento contínuo do miométrio uterino e preparam o útero
para o trabalho de parto ( )
Nos testes de gravidez, a substância cuja presença é pesquisada na urina é:
a) o hormônio folículo estimulante;
b) o hormônio luteinizante;
c) a gonadotrofina coriônica;
d) o estrógeno;
e) a progesterona.
14- No calendário abaixo, um círculo marca o primeiro dia de um ciclo menstrual normal de 28 dias:
Se houver fecundação, esta é a mais provável entre os dias:
Bom estudo!!
Profª Elisangela Freitas
a) 2 e 6
b) 6 e 10
c) 10 e 14
d) 14 e 18
e) 26 e 30