Texto de apoio ao curso de Especialização
Atividade Física Adaptada e Saúde
Prof. Dr. Luzimar Teixeira
Dieta e exercícios no combate ao diabetes
Refeições balanceadas e atividades físicas: mais saúde para o
diabético.
Novos Caminhos
Novas academias de ginástica são abertas todos os dias. É cada vez maior o uso de
adoçantes artificiais no lugar do açúcar comum. Cresce continuamente o consumo de
alimentos que apresentam em seus rótulos as palavras "diet" ou "light". Assim como
são maiores as opções de verduras e legumes nos bufês dos restaurantes.
- Será que isso se deve a uma preocupação verdadeira com a nossa condição de
saúde?
- Ou estamos simplesmente vivendo mais um modismo? Qual a força que provoca
essa mudança?
- Até onde ela se deve à preocupação estética com a beleza das formas?
- Até onde ela resulta de uma verdadeira postura de natureza preventiva com relação
às doenças?
- Por qual caminho estamos chegando a essa nova realidade?
É evidente que o resultado seria mais amplo e melhor fundamentado se o caminho
trilhado fosse dentro de um processo educativo bem orientado. No entanto, não
importa muito o caminho, se o produto final for a melhoria da qualidade de vida e a
incorporação de hábitos mais saudáveis.
O importante é que aos poucos vai se modificando a postura de rejeição aos
exercícios físicos e a crença de se considerar como castigo qualquer orientação de
dieta que possa interferir com os nossos velhos e gostosos hábitos alimentares.
A verdade é que, quanto maior for o número de pessoas adeptas dessa nova onda,
menor será o número de diabéticos e de diabéticos que ficarão cegos, ou necessitarão
de diálise para controle da insuficiência renal, ou que terão seus pés amputados, ou
que morrerão de infarto do miocárdio.
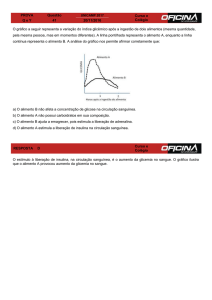
Como acontece o diabetes?
A insulina é um hormônio que faz com que o açúcar, chamado glicose, entre nas
células para ser utilizado como fonte de energia. Normalmente, a insulina produzida
controla a glicose proveniente dos alimentos ingeridos, mantendo a glicemia entre 60
e 110 miligramas por decilitro (mg/dl). Esta é a faixa de açúcar no sangue considerada
normal.
O diabetes acontece quando existe um prejuízo na produção de insulina pelo
pâncreas, ou quando o organismo opõe resistência à ação desse hormônio. Quando
isso ocorre, a glicose não entra nas células como deveria, acumulando-se na corrente
sanguínea.
Esse aumento, conhecido como hiperglicemia (quando excede os 140 mg/dl no
sangue colhido em jejum), acarreta o diagnóstico do diabetes melito. Em casos
duvidosos, o teste da tolerância à glicose, conhecido como GTT, pode ser de auxílio
diagnóstico.
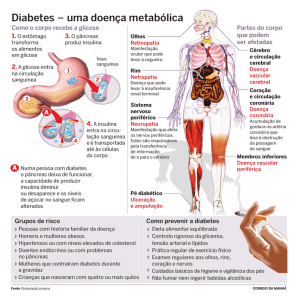
Tipos de Diabetes
Como na hipertensão arterial, o diabetes melito pode se desenvolver durante muito
tempo, sem chamar a atenção de seu portador. Nesta situação, o seu reconhecimento
só se dará pelo achado em exame de sangue ou pela presença de suas complicações
oculares, vasculares, renais, neurológicas e do coma diabético ou ainda do coma
hipoglicêmico, potencialmente letais.
O diabetes é responsável por 1/4 dos pacientes que que se encontram em diálise por
insuficiência renal, 1/2 dos casos de amputação de membros inferiores, bem como é a
principal causa de cegueira.
A maioria das pessoas que desenvolvem o diabetes têm mais de 40 anos e
apresentam freqüentemente excesso de peso. Os sintomas, quando presentes, são
pouco característicos para o reconhecimento da doença, como o cansaço, a tontura, a
dor de cabeça e a visão turva.
Outros podem apresentar aumento do volume de urina, maior necessidade de ingerir
líquidos ou ainda, em alguns casos, perda de peso. O seu controle deve se dar por
mudança de hábitos alimentares que diminua a quantidade de calorias ingeridas para
aqueles que têm excesso de peso (cerca de 90% deles); pode ser necessário o uso de
medicamento por via oral que reduza o nível de glicose no sangue.
Existe um outro tipo de diabetes, muito menos freqüente que o anterior, que depende
do uso de insulina injetável; por isso mesmo, é conhecido como diabetes melito
dependente de insulina, como diabetes juvenil ou ainda como diabetes tipo I. Para
cada diabetes juvenil existe cerca de 10 diabetes do adulto ou tipo II.
Diabetes - Juvenil
- Sinônimo: Tipo I.
- Freqüência: 3 em cada 1000 pessoas.
- Idade de início usual: menor de 20 anos.
- Não há excesso de peso.
- Cetose comum.
- Complicações freqüentes.
- Dependência do uso de insulina injetável.
Diabetes - Adulto
- Sinônimo: Tipo II.
- Freqüência: 30 em cada 1000 pessoas.
- Idade de início usual: Maior de 40 anos.
- Cetose: raro.
- Complicações freqüentes.
- Dependência de insulina injetável: quase nunca.
As manifestações clínicas do diabetes juvenil são evidentes. Tem início súbito, entre
os seis e os treze anos sendo pouco comum após os vinte anos de idade. Manifestase por aumento da ingestão de líquidos, aumento do volume de urina, aumento da
ingestão de alimentos, perda de peso, cansaço, infecções repetidas e cetose, que
pode ser reconhecida pelo hálito de acetona.
O uso de insulina injetável é obrigatório. Existem evidências científicas que a
administração por bomba de insulina, quando comparada a tratamento convencional
de injeções subcutâneas, diminui a progressão e retarda o aparecimento das
complicações. Outras situações específicas podem estar relacionadas com o diabetes,
como a gestação e doenças endocrinológicas.
Fatores de Risco
Fator de Risco Risco Relativo Mortes Evitáveis
Fumo 2,3 39.181
Hipertensão Arterial 1,8 29.919
Excesso de Peso 1,4 12.310
A condição de fumante e a pressão alta elevada são fatores de risco para o
aparecimento do diabetes e para a mortalidade provocada pela doença.
Como são fatores de risco controláveis, na ultima coluna estima-se que 39.181
pessoas deixariam de morrer pelo diabetes se não fumassem, da mesma forma que
29.919 e 12.310 mortes pelo diabetes seriam evitadas se a pressão alta e o excesso
de peso, respectivamente, fossem controlados.
A obesidade central avaliada pelo índice cintura/quadril, resultado da divisão da
medida com fita métrica da cintura pela medida do quadril, está associada à
anormalidade do metabolismo da glicose e aumenta o risco de desenvolvimento de
diabetes do tipo II.
O excesso de gordura visceral reflete maior resistência a insulina e também constitui
fator de risco elevado para desenvolvimento de diabetes gestacional, sendo o dobro
dos demais riscos vistos na tabela abaixo.
Medida Risco Relativo
Peso 2,23
Índice de massa corpórea 2,49
Insulina do soro em jejum 2,66
Índice cintura/quadril 4,17
Do ponto de vista preventivo, são absolutamente necessárias orientações dietéticas
efetivas e atividade física regular para pessoas que não têm a doença, mas que
pertençam a famílias de diabéticos ou que estejam entre os grupos de risco
(constituídos pelos fumantes, hipertensos e obesos).
Tanto homens como mulheres têm possibilidades semelhantes de desenvolver a
doença. A herança genética é um fator de risco importante e não modificável. Se um
dos pais é diabético, a probabilidade de um dos filhos ter a doença é próxima dos 5%
para o diabetes tipo I e 15% para o diabetes tipo II.
Alimentação - O eixo central do tratamento preventivo
O tratamento dietético é reconhecido universalmente como a pedra fundamental na
prevenção, controle e tratamento das complicações agudas e crônicas do diabetes.
Uma alimentação adequada ao diabético reduz a glicemia de jejum, melhora o
controle glicêmico, melhora a tolerância à glicose, diminui os níveis de colesterol e
triglicérides plasmáticos, e reduz a necessidade de insulina.
Os diabéticos podem comer qualquer alimento, desde que orientado pelo clínico,
distribuindo-os pelas várias refeições, em quantidades adequadas e suficientes.
Podem se servir de todos alimentos utilizados pela família, embora em quantidades
diferentes, conforme seu teor em hidratos de carbono, proteínas e gordura.
As recomendações para o tratamento dietético são, resumidamente, as seguintes:
- Utilizar em cada refeição proporções adequadas de alimentos pertencentes ao grupo
das proteínas ou construtores, dos carboidratos e gorduras ou energéticos e das
vitaminas e sais minerais ou reguladores.
- Procurar se alimentar 5 vezes ao dia em menor quantidade, e não comer somente 2
ou 3 vezes ao dia de forma exagerada, hábito comum entre nós.
- Utilizar, sempre que possível, alimentos de boa procedência.
- Evitar no cardápio diário a utilização de açúcar puro.
- Evitar refrigerantes normais. Os do tipo "diet" são liberados, pois praticamente não
contêm açúcar.
- Nenhuma fruta faz mal ao diabético. Naturalmente, a ingestão demasiada em uma só
refeição poderá causar aumento da glicemia, se acompanhada da ingestão de outros
alimentos ricos em hidratos de carbono.
- Consumir a quantidade normal de hidratos de carbono. Dar preferência aos cereais e
seus derivados, e tubérculos, como batata, mandioca.
- Consumir quantidade normal de proteínas, somente reduzir em caso de doença
renal.
- Utilizar cereais sem esmagar ou batê-los no liquidificador. O esmagamento ou
liquefação dos alimentos favorece a entrada rápida de glicose no sangue no período
pós-alimentar, dificultando o controle da glicemia.
- As bebidas alcoólicas potencializam a ação da insulina e dos comprimidos
hipoglicemiantes. Podem baixar a glicemia. Recomenda-se que o seu uso seja restrito,
esporádico e sempre durante as refeições.
- Aumentar o consumo de fibras, uma vez que elas tornam mais lenta a absorção de
glicose e retardam a digestão do amido.
- Consumir até 7,5 g por dia de sal, equivalente a duas colheres de café, quantidade
que deverá ser ainda mais reduzida para os diabéticos hipertensos.
- Pacientes com alterações metabólicas e complicações cardiovasculares devem
controlar a ingestão de colesterol e gorduras saturadas como a gema de ovo,
vísceras, leite integral, creme de leite, queijo rico em gordura.
- Utilizar com moderação os adoçantes artificiais como o aspartame, ciclamato,
sacarina, variando entre eles, de tempos em tempos.
- Os diabéticos com excesso de peso devem reduzir a quantidade de caloria da dieta,
às custas da restrição de carboidrato e gorduras, até que tenham seu peso
normalizado.
O diabetes que aparece na gestação merece atenção especial quanto ao conteúdo de
alimentos grupos dos construtores e reguladores que garantam não só a nutrição da
mãe, como também do feto. Esta mesma atenção se deve aos diabéticos juvenis em
fase de crescimento.
Como não existe uma única recomendação que possa ser seguida por todas as
pessoas, a dieta e o exemplo de cardápio da tabela são direcionados a homens
saudáveis na faixa etária de 25-50 anos, pesando em torno de 79 kg, com uma
estatura de 1,76m, uma atividade física de leve a moderada, interessados em fazer a
prevenção da maior parte das doenças crônicas, como o diabetes.
O controle pelo exercício físico
O exercício tem sido cada vez mais utilizado no controle dos níveis de glicemia dos
diabéticos tipo I e tipo II. Os seus benefícios se dão através do aumento da
capacidade do corpo em utilizar glicose com menores quantidades de insulina,
conhecido como aumento da sensibilidade à insulina, que resulta em redução da dose
de medicamentos.
No diabetes tipo I, o exercício só pode ser praticado se a glicemia estiver controlada
abaixo de 250 mg%, ou se a glicosúria estiver abaixo de duas cruzes na ausência de
cetonúria, uma vez que a atividade física pode aumentar o nível de glicose e de
corpos cetônicos no sangue de forma não desejável.
Por outro lado, se a glicemia estiver menor que 130 mg%, podem ocorrer episódios de
hipoglicemia no decorrer das 24 horas posteriores ao exercício.
Com a finalidade de se evitar taxas muito elevadas ou muito baixas de glicose no
sangue, é necessário que se relacione em um diário detalhado diversas medidas da
glicemia com o tipo, o horário e a duração do exercício, como também, com o horário
e o tipo de alimentação consumida.
A atividade física pode influenciar na velocidade de absorção da insulina injetada, se
aplicada imediatamente antes dela, como também pode ajudar a reduzir a glicemia,
que costuma se elevar após as refeições. No entanto, deve-se evitar exercícios de
grande intensidade próximos da digestão.
No diabetes tipo II, a atividade física regular associada a uma dieta alimentar são
geralmente suficientes para reduzir o peso e controlar a glicemia. Através dessa
combinação, os indivíduos que fazem uso de medicação hipoglicemiantes podem
reduzir a dose dos mesmos, ou até mesmo retirá-los da rotina diária.
A principal vantagem do exercício é reduzir o nível de colesterol e triglicérides no
sangue, contribuindo para a redução do risco de doença cardiovascular, uma das
maiores ameaças à saúde do diabético. Também ajuda a gastar as calorias,
contribuindo para a redução de peso, além da redução da dose de isnulina injetável.
Os exercícios mais recomendados são os aeróbios, que requerem grande quantidade
de oxigênios, e a utilização de grande grupos musculares. É indicado caminhar, andar
de bicicleta, nadar, dançar, desde que sejam realizados em baixa intensidade durante
tempo prolongado. É muito importante que se pratique aquilo que se gosta, para que o
programa tenha continuidade.
É muito importante, ainda, que se faça uma avaliação clínica, que inclua um teste de
esforço para se estabelecer os limites do exercício a ser realizado entre 70 e 85% da
freqüência cardíaca máxima obtida no teste. Antes de começar a sessão de atividades
físicas, é necessário um aquecimento que inclua alongamento muscular e
aquecimento das principais articulações. Ele deve ser cuidadoso e durar de 5 a 10
minutos.
Já o exercício deve durar de 20 a 30 minutos, podendo chegar a 40 ou 50 minutos de
forma gradativa. É aconselhável que se realize a atividade de três a quatro vezes por
semana.Para as pessoas que gostam de se exercitar todos os dias, pode-se optar por
modalidades que exijam musculaturas diferentes em dias alternados, como por
exemplo natação e bicicleta.
Antes de parar, é aconselhável que a intensidade do exercício diminua de forma
gradativa, por aproximadamente 5 minutos, para que a freqüência cardíaca e a
temperatura do corpo alcancem os níveis desejáveis. Por fim, alongamentos da
musculatura trabalhada.
Ao terminar a fase aeróbia do exercício, pode-se realizar exercícios abdominais e
outros exercícios de resistência muscular localizada, de baixa intensidade, evitando-se
velocidade maiores e sobrepesos com mais de 2 kg.
Família, Educação e Diabetes
Quando as medidas de tratamento ficam definidas, é comum que os pacientes deixem
de participar das atividades sociais como a "macarronada de domingo" e de outras
atividades familiares em torno da mesa. É constrangedor ter que enfrentar
comentários do tipo "coma só mais um pouquinho", "não é isto que vai descompensar
o seu diabetes".
Outro fator complicador para a manutenção do convívio social é a relação com os
amigos, que como os familiares tentam definir hábitos e mudar o comportamento do
paciente.
Não é fácil para o paciente, nem mesmo para seus familiares e amigos, aceitar as
limitações impostas pelo diabetes. Ou todos mudam seus hábitos alimentares, o que é
praticamente impossível, ou o paciente é forçosamente colocado em uma situação de
isolamento.
A aceitação da doença é uma etapa difícil para o doente e para a família, pela
mudança que provoca nas regras alimentares, nos hábitos de higiene, na
incorporação de uma nova rotina para ingestão da medicação. A criança diabética fica
de uma hora para outra restringida de acompanhar as outras crianças e passa a ser
merecedora de atenção especial.
O planejamento do futuro fica nebuloso, o presente se confunde na rotina do cotidiano.
Família, escola, trabalho, remédios, exames, dietas, cuidados com a atividade física,
como incorporar a mudança necessária para o tratamento da doença e a prevenção
de suas complicações?
Pela cronicidade da doença e pela interação com o profissional da saúde ser pelo
resto da vida, a questão básica é o processo educativo que leva à mudança de hábito.
Muitas das decisões terapêuticas ficam nas mãos do próprio paciente e de seus
familiares.
O próprio paciente é o mais importante de seus médicos, e para isso é fundamental a
educação sobre a doença, a motivação e o auto-controle emocional.
O processo educativo deve contemplar as seguintes questões:
- Noções sobre como a glicose, a insulina, a dieta, o exercício físico se interrelacionam
no metabolismo do diabético.
- Precisa-se dar tempo para adaptação do paciente à nova condição.
- Dieta individualizada e explicada nos seus objetivos e regras, só assim a adesão
pode ser conseguida.
- Fugas ocasionais da dieta são aceitáveis, desde que o paciente utilize outras formas
de compensação.
- Reforço ao papel do exercício físico como meio terapêutico auxiliar.
- Cuidados simples de como manter os dedos dos pés secos após o banho e o uso de
sapatos largos e de solado macio podem evitar amputações por complicações
neurovasculares do diabetes.
- Outros cuidados de higiene relacionados ao meio ambiente que possam prevenir as
infecções de pele, vias aéreas respiratórias e urinárias.
- A pedra fundamental no controle do diabetes é o aprendizado dentro do processo de
educação em saúde.
Referências Bibliográficas:
Center for Disease Control and Prevention
MMWR 38(31): 543, 1989.
OLEFSKY, J.M. Diabetes Melito.
In: Wyngaarden J.B., Smith L.H. Bennet
J.C., Cecil Textbook of Medicine. 19 ed, Saunders, 1992.
MEYER, L. Família: dinâmica e terapia.
2 ed, Brasiliense, 1987.
ACP J Club. Ann Intern Med 120 (suppl 1): A 12, 1994.
ZXHANG S., Folsom A.R. Flack J.M., Liu K. Br Med. J. 311(713): 1139-40, 1995