Hemorragia pós-parto (HPP)
Drs. Rogério Ramires e Yuri Andrei Sampaio
1. Introdução
Hemorragia pós-parto (HPP) é definida classicamente como a perda de mais de
500ml de sangue nas primeiras 24 horas após o parto. Entretanto a perda
sanguínea média em um parto vaginal é de 500ml, e de 1000ml em parto cesárea.
Sendo assim, a definição “clássica” de HPP reflete claramente a inexperiência
clínica ao tentarmos estimar o volume de sangue perdido no período de pós-parto.
Está associada à atonia uterina, retenção placentária, inversão e ruptura uterina,
tocotraumatismos e coagulopatias.
A hemorragia obstétrica também aumenta a morbidade da síndrome de angústia
respiratória do adulto, coagulação intra-vascular disseminada, síndrome da sela
túrcica e infertilidade.
O rápido diagnóstico e tratamento são importantes para se minimizar o risco de
vida da paciente com HPP.
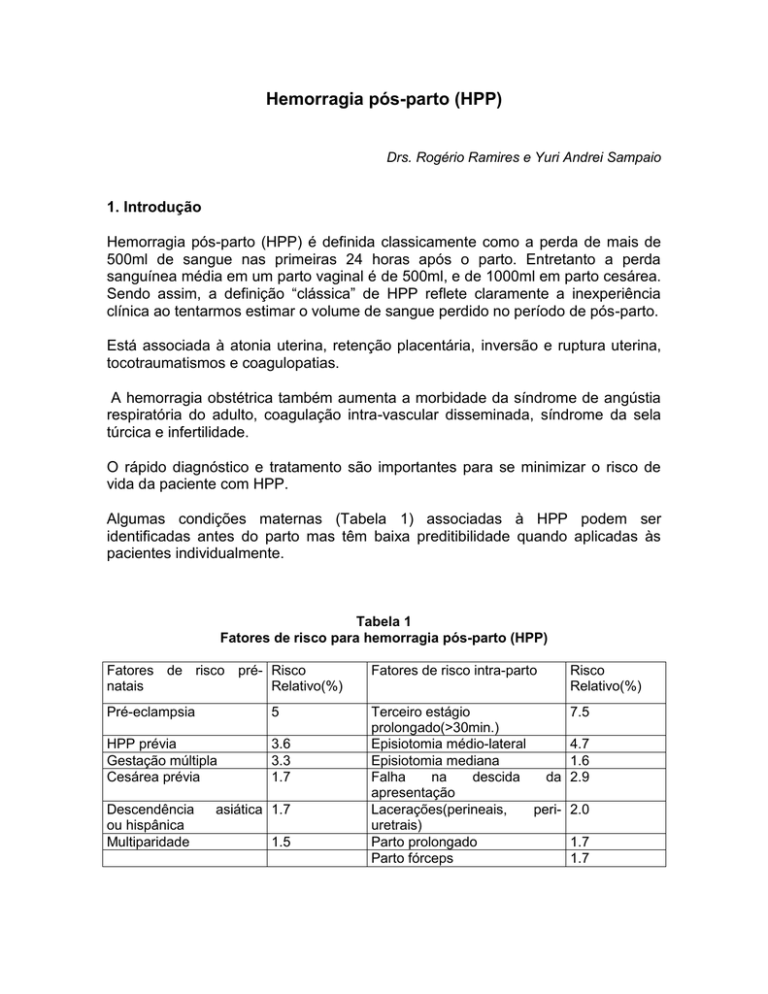
Algumas condições maternas (Tabela 1) associadas à HPP podem ser
identificadas antes do parto mas têm baixa preditibilidade quando aplicadas às
pacientes individualmente.
Tabela 1
Fatores de risco para hemorragia pós-parto (HPP)
Fatores de risco pré- Risco
natais
Relativo(%)
Fatores de risco intra-parto
Pré-eclampsia
5
HPP prévia
Gestação múltipla
Cesárea prévia
3.6
3.3
1.7
Descendência
ou hispânica
Multiparidade
1.5
Terceiro estágio
7.5
prolongado(>30min.)
Episiotomia médio-lateral
4.7
Episiotomia mediana
1.6
Falha
na
descida
da 2.9
apresentação
Lacerações(perineais,
peri- 2.0
uretrais)
Parto prolongado
1.7
Parto fórceps
1.7
asiática 1.7
Risco
Relativo(%)
A HPP é difícil de ser reconhecida por vários motivos. Freqüentemente há falha na
avaliação do volume de sangue perdido, que o sangramento insidioso pode ser
perigoso e falhas em diagnosticar sangramento oculto (ex. hematomas vulvovaginais ou sangramentos intra-abdominais nas rupturas uterinas).
2. Medidas preventivas da H.P.P incluem:
A) Corrigir uma possível anemia existente durante o pré-natal.
B) Praticar conduta ativa ao invés de passiva no terceiro estágio do trabalho de
parto administrando ocitocina (evidência científica I a-A, 5).
C) Reexaminar a paciente atentamente quanto à existência de perdas sanguíneas
insidiosas no período pós-parto.
3) Principais causas de HPP:
A) Atonia uterina (70%)
B) Traumas (20%)
C) Retenção de tecidos (10%)
D) Coagulopatias (1%)
4) Conduta gerais iniciais na HPP
As medidas iniciais do tratamento de quaisquer das causas de HPP, incluem
medidas de suporte básico da vida. São elas:
A) Manter vias aéreas pérvias e parâmetros hemodinâmicos estáveis.
B) Iniciar infusão de solução salina ou outro cristalóide através de 2 acessos
venosos calibrosos.
C) Instalar cateter de oxigênio.
D) Colher hemograma e coagulograma.
E) Avaliar necessidade de transfusão de sangue.
5) Condutas específicas na HPP
Concomitantemente às medidas de suporte de vida, iniciamos a investigação
da provável causa da H.P.P e realizamos manobras que tem como objetivo o
tratamento das causas mais prováveis:
A) Massagem uterina.
B) Avaliação da existência de lacerações do canal de parto e retenção de
membranas.
C) Administração de ocitócicos.
D) Estar preparado com pessoal e material em sala de parto para cirurgia de
urgência( histerorafia em caso de ruptura uterina ou histerectomia)
6) Tratamento das principais causas de HPP
Atonia Uterina:
A) Realizar massagem e compressão uterina bimanual
B) Administrar ocitócicos:
* Ocitocina( droga de escolha) - 10 a 40 unidades em 1 litro de solução salina a
0,9%, com taxa de infusão de 250ml IV por hora.
* Derivados do Ergot – Metil-ergonovina 0,2mg ou Ergometrina 0,25mg IM
* Prostaglandinas- Prostaglandina F2- alfa 15-metil 0,25mg IM ou 4 cápsulas
por via vaginal.
C) Estar preparado para cirurgia de urgência como ligadura de artérias
hipogástricas ou histerectomia se medidas medicamentosas não funcionarem
7) Traumas
Em traumas, estão incluídos a inversão uterina, ruptura uterina, lacerações
vaginais, cervicais e hematomas.
8) Inversão uterina
Identificada a inversão uterina pelo toque
reposicionamento do útero na cavidade abdominal.
vaginal,
proceder
ao
Realizar toque vaginal e com o punho cerrado forçar o fundo do útero em
direção cranial (manobra de Taxe).
Caso necessário deve-se proceder a cirurgia de Huntington (pinçamento do
útero por via abdominal).
9) Ruptura uterina
O tratamento pode ser expectante se após o parto for diagnosticada uma
pequena laceração de segmento inferior ou até mesmo ser necessário o reparo
cirúrgico em lesões maiores.
10) Lacerações cervicais, vaginais e hematomas
Lacerações cervicais e vaginais – conduta:
Realizar sutura com boa hemostasia dos vasos
Hematomas – conduta:
Se forem menores de 3cm de diâmetro pode-se realizar conduta expectante e
se maiores, realizar drenagem imediata com retirada de coágulos e hemostasia
dos vasos sangrantes.
11) Retenção de tecidos
Consideraremos retenção de tecidos a retenção de toda a placenta já
separada de seu leito, a retenção de fragmentos placentários e a placenta
invasora nos seus diversos graus (acreta, increta e percreta).
12) Retenção de fragmentos:
Realizar curagem manual da cavidade uterina ou curetagem.
13) Retenção placentária:
Realizar remoção manual da placenta com boa identificação do plano de
clivagem. Pode ser necessária a administração de tocolíticos e realização da
Manobra de Brandt se houver constrição do segmento inferior ao redor da
placenta impedindo sua saída.As drogas mais utilizadas são o halotano e a
terbutalina subcutânea. A manobra é feita através de firme tração do cordão
com compressão supra-púbica simultânea para manter o útero imóvel.
Normalmente obtém-se sucesso com sua aplicação.
Devemos pensar que podemos estar diante de uma placenta com algum grau
de invasão se o útero não estiver contraindo bem e a Manobra de Brandt
falhar.
A injeção de 2ml de ocitocina diluída em 20 ml de solução salina a 0,9% na
veia umbilical é uma última tentativa de sparar a placenta de seu leito antes da
remoção manual.
14) Placenta Invasora
A placenta acreta é o grau mais leve, e é aquela que adere ao miométrio. Deve
ser retirada por remoção manual seguida de curetagem uterina. A placenta
increta ocorre quando ela invade o miométrio e a acreta quando ela chega à
serosa uterina. São quadros mais graves que normalmente levam
a
sangramentos abundantes normalmente só resolvidos por histerectomia ou
ligadurade artérias hipogástricas. Devemos sempre pensar em um grau de
invasibilidade maior quando a curagem manual e curetagem não resolverem a
hemorragia.
15) Coagulopatias
Responsáveis por 1% das hemorragias pós-parto, as coagulopatias muitas
vezes são diagnosticadas durante o pré-natal ou mesmo antes do início da
gestação.
Isto nos possibilita a prevenção desta complicação através de transfusões de
sangue e hemoderivados no período intra ou pré-parto, de acordo com o tipo
de coagulopatia. As mais freqüentes causadoras de HPP são a púrpura
trombocitopênica idiopática, Doença de von Willebrand e hemofilia.
Alguns parâmetros hematológicos devem ter níveis adequados e destacamos
aqui os principais e como mantê-los:
- Nível de fibrinogênio > 100mg/dl
Plasma fresco congelado aumenta o fibrinogênio em 10mg/dl para cada
unidade trasfundida e deve ser usado quando a coagulopatia é multifatorial. O
crioprecipitado pode ser usado para prover fatores de coagulação.
- Plaquetas > 50000/ml
Uma unidade de concentrado de plaquetas aumenta os níveis em pelo menos
5000/ml.
- Hematócrito > 30%
Cada unidade de concentrado de glóbulos aumenta o hematócrito em pelo
menos 3 pontos percentuais. Ter sempre em mente que a dosagem de
hematócrito nem sempre reflete a situação atual da paciente.
-
Reduzir tempo de protrombina prolongado ou de tromboplastina parcial
ativada com plasma fresco congelado. Uma unidade de plasma fresco
congelado é administrada para cada cinco unidades de concentrado de
glóbulos ou de sangue total, mais raramente utilizado, somente em
condições de choque hipovolêmico quando os hemoderivados não estão
disponíveis.
Referências Bibliográficas:
1. American College of Obstetrics and Gynecologists. Hemorrhagic Shock
ACOG Educational Bulletin. Number 235, Washington, DC, 1997(Level III)
2. Carroli G, Bergel E. Carroli G, Bergel E.Umbilical vein injection for
management of retained placenta( Cochrane Review).In: The Cochrane
Library, Issue 2, 2000. Oxford:Update Software.
3. Danforth´s Obstetrics and Gynecology, 8th ed, 1999; Scott JR,ed, lippincott,
Philadelphia PA, p101.(Level III)
4. McDonald S, Prendaville WJ, Elbourne D. Active versus expectant
management in the third stage of labour(Cochrane Review). In: The
Cochrane Library, Issue 2, 2000.Oxford:Update Software
5. Prendiville WJ, Elbourne D, McDonald S (2001) Active versus expectant
management in the third stage of labour. In: The Cochrane library, issue 4.
Oxford: Update Software.
6. Schuurmans N, MacKinnon C, Lane C, Etches D. Prevention and
Management of Postpartum Haemorrhage.SOGC 2000;22:271-294.(Level
III)