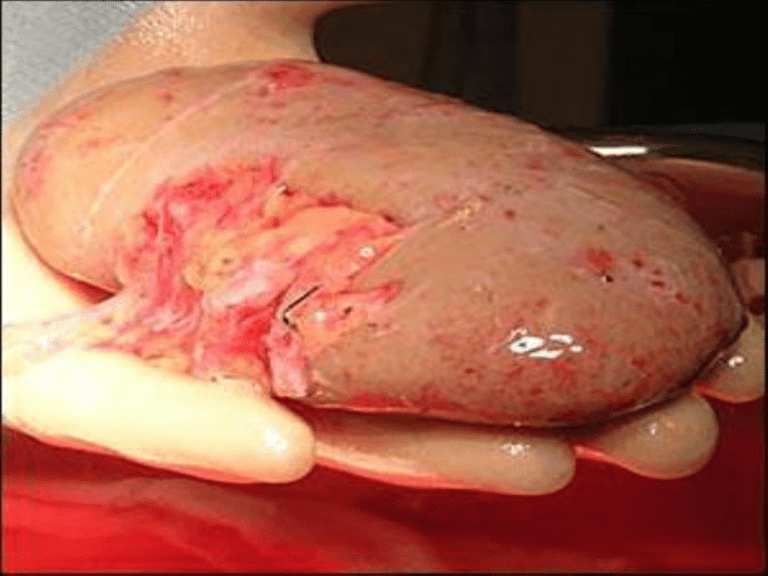
Rim
Farmacologia
Sistema Cardiovascular e Renal
O sistema cardiovascular produz fluxo,
perfundindo o sangue pelos tecidos.
A
intercomunicação
do
sistema
circulatório com o sistema renal é vital
para a manutenção da homeostasia.
Um indivíduo que apresente uma estenose renal
*vai experimentar uma baixa perfusão renal,
desencadeando uma série de eventos
fisiológicos, que acabarão por repercutir
sistemicamente
*estreitamento ou bloqueio da artéria que supre o rim e provocado por
aterosclerose ou pela formação de cicatrizes na artéria
Estrutura
Constituição Renal do ponto de vista
estrutural:
Córtex externo + uma medula interna +
uma pelve oca que deságua no ureter
Unidade Funcional = Néfron
Rins - Localização
Os rins encontram-se situados na porção
posterior da cavidade abdominal, estando
relacionados, na sua porção superior, com as
últimas costelas e, posteriormente, com a
musculatura para-vertebral.
Associadas aos rins, encontram-se as glândulas
supra-renais, que apresentam uma fisiologia
complexa, com uma região cortical e uma
região medular, vastamente inervada e irrigada.
Rins - Funções
Principais funções:
Eliminação de produtos de degradação como uréia,
ácido úrico e creatinina;
O controle da osmolaridade do plasma;
O controle da volemia e, conseqüentemente,
Regulação da pressão arterial;
O equilíbrio ácido-básico;
O equilíbrio da eritropoiese, pois os rins secretam
eritropoietina , um hormônio liberado quando há
baixa perfusão, e atuam na medula óssea,
estimulando a eritropoiese
Néfrons
Sistema vascular - renal
O sangue entra em cada rim através da artéria renal.
No interior de cada rim, cada artéria renal se ramifica
em diversas artérias interlobares.
Estas se ramificam em artérias arqueadas que, por sua
vez, ramificam-se então em numerosas artérias
interlobulares.
Cada artéria interlobular, no córtex renal, ramifica-se
em numerosas arteríolas aferentes. Cada arteríola
aferente ramifica-se num tufo de pequenos capilares
denominados, em conjunto, glomérulos.
Glomérulos
Capilares dos rins = GLOMÉRULOS
Função: “filtrar” o sangue, ou seja, comunicar o sistema
circulatório com um sistema de canalículos
extremamente especializado, tanto na excreção, quanto
na reabsorção de filtrados
O processo de filtração glomerular é contínuo e
extremamente fundamental para a manutenção da
homeostasia.
Um indivíduo que apresente a função renal paralisada
pode evoluir ao óbito, em poucas horas.
Filtração Glomerular
A filtração glomerular é um processo no qual
não ocorre a passagem de matéria particulada e
materiais coloidais (proteínas e lipídeos) mas
ocorre a passagem de solutos de pequenas
dimensões moleculares (solutos cristalóides)
pela barreira de filtração do glomérulo renal.
Filtração Glomerular
Na medida em que o sangue flui no interior de
tais capilares, uma parte filtra-se através da
parede dos mesmos.
O volume de filtrado a cada minuto
corresponde a, aproximadamente, 125 ml.
Este filtrado acumula-se, então, no interior de
uma cápsula que envolve os capilares
glomerulares - cápsula de Bowmann.
Cápsula de Bowmann
A cápsula de Bowmann é
formada por 2 membranas:
uma interna, que envolve
intimamente os capilares
glomerulares
e
uma
externa,
separada
da
interna.
Entre
as
membranas
interna
e
externa
existe
uma
cavidade, por onde se
acumula
o
filtrado
glomerular.
Filtrado - percurso
O filtrado glomerular tem o aspecto aproximado
de um plasma: um líquido claro, sem células. Porém,
diferente do plasma, tal filtrado contém uma
quantidade
muito
reduzida
de
proteínas
(aproximadamente 200 vezes menos proteínas),
pois as mesmas dificilmente atravessam a parede
dos capilares glomerulares.
O filtrado passa a circular, então, através de um
sistema tubular contendo diversos distintos
segmentos: Túbulo Contornado Proximal, Alça de
Henle,Túbulo Contornado Distal e Ducto Coletor.
Filtrado - percurso
Na medida em que o filtrado flui através destes
túbulos, diversas substâncias são reabsorvidas
através da parede tubular, enquanto que, ao
mesmo tempo, outras são excretadas para o
interior dos mesmos.
Túbulo contorcido Proximal
Ao passar pelo interior deste segmento, cerca de 100%
da glicose é reabsorvida (transporte ativo) através da
parede tubular e retornando, portanto, ao sangue que
circula no interior dos capilares peritubulares,
externamente aos túbulos.
Ocorre também, neste segmento, reabsorção de 100%
dos aminoácidos e das proteínas que porventura
tenham passado através da parede dos capilares
glomerulares.
Túbulo contorcido Proximal
Neste mesmo segmento ainda são reabsorvidos
aproximadamente 70% das moléculas de Na+ e de
Cl- (estes últimos por atração iônica,
acompanhando os cátions).
A reabsorção de NaCl faz com que um
considerável volume de água, por mecanismo de
osmose, seja também reabsorvido.
Desta forma, num volume já bastante reduzido, o
filtrado deixa o túbulo contornado proximal e
atinge o segmento seguinte: a Alça de Henle.
Alça de Henle
Se divide em dois ramos:
um descendente e um ascendente.
No ramo descendente a membrana é bastante
permeável à água e ao sal NaCl.
Já o mesmo não ocorre com relação à
membrana do ramo ascendente, que é
impermeável à água e, além disso, apresenta um
sistema de transporte ativo que promove um
bombeamento constante de íons sódio do
interior para o exterior da alça, carregando
consigo íons cloreto (por atração iônica).
Alça de Henle
Enquanto o filtrado glomerular flui através do ramo
ascendente da alça de Henle, uma grande quantidade de
íons sódio é bombeada ativamente do interior para o
exterior da alça, carregando consigo íons cloreto =
acúmulo de sal (NaCl) no interstício medular renal que,
então, se torna hiperconcentrado em sal, com uma
osmolaridade um tanto elevada, quando comparada aos
outros compartimentos corporais.
Alça de Henle
Essa osmolaridade elevada faz com que uma
considerável
quantidade
de
água
constantemente flua do interior para o exterior
do ramo descendente da alça de Henle (lembrese que este segmento é permeável à água e ao
NaCl) enquanto que, ao mesmo tempo, NaCl
flui em sentido contrário, no mesmo ramo.
Alça de Henle
Portanto, o seguinte fluxo de íons e de água se
verifica através da parede da alça de Henle:
No ramo descendente da alça de Henle flui, por
difusão simples, NaCl do exterior para o
interior da alça, enquanto que a água, por
osmose, flui em sentido contrário (do interior
para o exterior da alça).
No ramo ascendente da alça de Henle flui, por
transporte ativo, NaCl do interior para o
exterior da alça.
Túbulo Contorcido Distal
Neste segmento ocorre um
bombeamento constante de
íons sódio do interior para o
exterior do túbulo. Tal
bombeamento se deve a uma
bomba de sódio e potássio
que, ao mesmo tempo em que
transporta ativamente sódio
do interior para o exterior do
túbulo, faz o contrário com
íons potássio.
Túbulo Contorcido Distal
Esta bomba de sódio e potássio é mais
eficiente ao sódio do que ao potássio, de
maneira que bombeia muito mais sódio
do interior para o exterior do túbulo do
que o faz com relação ao potássio em
sentido contrário.
Túbulo Contorcido Distal
O transporte de íons sódio do interior
para o exterior do túbulo atrai íons
cloreto (por atração iônica). Sódio com
cloreto formam sal que, por sua vez, atrai
água. Portanto, no túbulo contornado
distal do nefron, observamos um fluxo de
sal e água do lumen tubular para o
interstício circunvizinho.
Túbulo Contorcido Distal
A quantidade de sal + água reabsorvidos
no túbulo distal depende bastante do
nível plasmático do hormônio
aldosterona, secretado pelas glândulas
supra-renais.
Quanto maior for o nível de aldosterona,
maior será a reabsorção de NaCl e maior
também será a excreção de potássio.
Túbulo Contorcido Distal
O transporte de água, acompanhando o sal,
depende também de um outro hormônio: ADH
(hormônio anti diurético), secretado pela
neuro-hipófise.
Na presença do ADH a membrana do túbulo
distal se torna bastante permeável à água,
possibilitando sua reabsorção.
Já na sua ausência, uma quantidade muito
pequena de água acompanha o sal, devido a uma
acentuada redução na permeabilidade à mesma
neste segmento
Ducto Coletor
Neste segmento ocorre também reabsorção de
NaCl acompanhado de água, como ocorre no
túbulo contornado distal.
Da mesma forma como no segmento anterior, a
reabsorção de sal depende muito do nível do
hormônio aldosterona e a reabsorção de água
depende do nível do ADH.
Ducto coletor leva o filtrado até a bexiga para
eliminação.
Curiosidade
Dos cerca de 5 litros de sangue bombeados
pelo coração a cada minuto, aproximadamente
1.200 ml, ou seja, pouco mais de 20% deste
volume flui, neste mesmo minuto, através dos
nossos rins.
Trata-se de um grande fluxo se considerarmos
as dimensões anatômicas destes órgãos
Diuréticos
Diuréticos
Primeira estratégia no tratamento de
hipertensão : alterar o equilíbrio de Na+
Classes de diuréticos utilizados na
hipertensão
Tiazídicos;
Diuréticos de Alça;
Diuréticos Poupadores de K+
Diuréticos Tiazídicos
Hidroclorotiazida e Clortalidona
Atuam no Túbulo Contorcido Distal bloquendo
o co-transportador Na+ - Cl-, aumentando a
excreção destes íons.
Utilizados isoladamente ou associado a outros
anti-hipertensivos
Monoterapia: Efeitos anti-hipertensivos: Doses
entre12,5mg e 25mg / dia
Doses maiores não tem eficácia elevada em pacientes com
função renal normal. Perda excessiva de K+
Perda de K+ acentuada pelos Tiazídicos: Atenuada por
fármacos IECA e antagonistas dos receptores de angiotensina.
Administração de IECA, antagonistas dos receptores de
angiotensina com outros agentes poupadores de K+ ou com
suplementos de K+ pode causar hiperpotassemia.
Hipertensão grave: Pode-se utilizar doses de 50mg/dia quando
o paciente não responde a três ou mais medicamentos antihipertensivos.
Aspectos Farmacocinéticos
Eficazes por via oral
Bem absorvidos no trato gastrointestinal
Eliminados através da urina
Sua tendência a aumentar o ácido úrico decorre
da competição com o ácido úrico pelos
mecanismos de secreção tubular
Efeito máxio dos fármacos de ação mais curta
ocorre cerca de 4-6 horas co duração de 8-12h
Clortalidona efeito mais longo (48h) portanto
pode ser administrada em dias alternados
Efeitos Adversos, Toxicidade, Contraindicações, Interações Medicamentosas
Raramente causam:
Distúrbios do SNC (vertigem, cefaléia e fraquesa),
Gastrintestinais( náuseas, vômitos, cólicas, diarréia,
prisão de ventre),
Hematológicos ( discrasias sanguíneas) e
Dermatológicos ( fotossensibilidade e erupções
cutâneas)
Efeitos adversos mais graves:
Disfunção erétil: Maior incidência em pacientes que
utilizam diuréticos Tiazídicos em relação a outros
fármacos anti-hipertensivos.
Anormalidade do equilíbrio hidroeletrolítico:
Depleção do volume extracelular,
Hipotensão
Hipopotassemia
Hiponatremia ( já causou hiponatremia fatal e
ocorre quando da reexposição ao fármaco)
Hipocloremia
Alcalose metabólica
Hipomagnesemia
Hipercalcemia
Hiperuricemia
Reduzem a tolerância à glicose: revela Diabetes
melittus latente
Hiperglicemia: relacionada com uma provável
reduçao da secreção de insulina bem como com a
depleção de K+]
Depleção de K+ compromete o efeito antihipertensivo e proteção cardiovascular
Aumentam os níveis de LDL, Colesterol total
e triglicerídeos totais
Contra-indicados para indivíduos
hipersensíveis a sulfonamidas.
Interações Medicamentosas:
Reduzem o efeito dos seguintes fármacos:
Anticoagulantes,
Agentes uricosúricos (tratamento da gota),
Sulfoniluréias,
Insulina.
Aumentam o efeito dos seguintes fármacos:
Anestésicos,
Glicosídeos digitálicos
Lítio
Diuréticos de Alça,
Vitamina D.
A eficiência dos tiazídicos pode ser reduzida
por:
AINEs
Inibidores não-seletivos ou seletivos da COX2
Sequestradores de ácidos biliares (reduz
absorção dos tiazídicos)
A abfotericina B e os corticoesteróides
aumentam o risco de hipopotassemia induzida
por tiazídicos.
***
Interação Medicamentosa
potencialmente LETAL: Tiazídicos + Quinidina.
Pode levar ao desenvolvimento de
taquicardica ventricular polimórfica, devido a
atividade deflagrada originada de pós
despolarizações.
Diuréticos de Alça
Furosemida e bumetanida
Mecanismo de Ação: Atua no ramo ascendente espesso da
Alça de Henle ( grande capacidade de reabsorção)
inibindo a atividade do co-transportador Na+- K-+ 2Cl
Menos eficaz que os diuréticos tiazídicos na hipertensão
devido a curta duração do efeito.
Mais eficaz como diurético na função de edema
pulmonar
Dose única diária: Insuficiente eliminação de Na+
(40mg). Prescritos inadequadamente.
Diuréticos de Alça
Aumentam acentuadamente a excreção urinária
de Na+ e Cl-
Bloqueiam a capacidade do rim de concentrar a
urina = aumento a excreção urinária
Mais eficaz que os diuréticos que atuam no TCP
e no TCD:
Diuréticos de Alça
Diuréticos atuantes no TCP: eficácia limitada;
ramo ascendente reabsorve a maior parte dos
produtos rejeitados pelo TP
Diuréticos atuantes no TCD: eficácia limitada,
pequena quantidade de NA+ atinge estes locais
mais dstais
Diuréticos de Alça
A eficácia dos inibidores do co-transportados Na+ K+-2Cl se deve à combinação de dois fatores:
1-Normalmente cerca de 25% da carga filtrada de Na+
são reabsorvidos pelo ramo ascendente;
2- Os segmentos do néfron após o ramo ascendente
mão têm a capacidade de reabsorção para recuperar o
fluxo de produtos rejeitados que saem do ramo
ascendente
Aspectos Farmacocinéticos
Rapidamente absorvidos peo TGI
Podem ser administrados IV
Ligam-se fortemente à proteínas plasmáticas com isso não
penetram no filtrado glomerular em grau acentuado
Alcançam seu local de ação - membrana luminal das células
alça de Henle – ao serem secretadas no túbulo contorcido
proximal.
A fração secretada passa para a urina
A fração não secretada é metabolizada no fígado
Via oral – efeito em 1h
Via IV – efeito 30 min
Duração do efeito de 3-6h
Toxidade, Efeitos Adversos, ContraIndicações, Interações Medicamentosas
Anormalidades de equilíbrio eletrolítico
Uso excessivo pode causar depleção grave do Na+ corporal
total, que pode se manifestar na forma de hiponatremia e
depleção do volume de líquido extracelular associada a
hipotensão;
Colapso circulatório,
Episódios tromboembólicos e, nos pacientes com hepatopatia,
encefalopatia hepática.
Aumento da excreção urinária de K+ e H+, provocando
alcalose hipoclorêmica.
Hipopotassemia quando a ingesta de K+ para reposição for
insuficiente = arritmias cardíacas, principalmente em paciente
que utilizam glicosídeos cardíacos
Hipomagnesemia= fator de risco para arritmias cardíacas
Hipocalcemia
*baixa de Ca2+ e Mg2+ ocorre devido à abolição a diferença
de potencial tansepitelial
** Devem ser evitados em mulheres após a menopausa com
osteopenia, pois a excreção aumentada de Ca+ pode ter efeitos
deletérios sobre o metabolismo dos ossos
Ototoxicidade manifestada na forma de zumbido, vertigem,
comprometimento auditivo e até mesmo surdez, pode ser
irreversível (maior incidência com ácido etacrínico= última
escolha).
Hiperuricemia: Gota
Hiperglicemia: Raramente Diabetes
Elevam os níveis plasmáticos de LDL e triglicerídeos
Reduzem os níveis plasmáticos de HDL
Erupções Cutâneas
Fotossensibilidade
Depressão da Medula Óssea
Distúrbios Gastrintestinais
Contra-indicações:
Depleção grave de volume e de Na+
Hipersensibilidade à Sulfonamidas (para os derivados de
sulfonamidas)
Anúria ( que não responde a uma dose de teste de
diurético de alça.
Interações Medicamentosas:
Pode ocorrer interações com os aminoglicosíedeos
causando: ambos causam ototoxicidade
Anticoagulantes :aumento da atividade anticoagulante
Glicosídeos Digitálicos: aumento das arritmias induzidas por
digitálicos
Lítio: aumento dos níveis plasmáticos de lítio
Propranolol: aumento dos níveis plasmáticos de
propranolol
AINEs: redução da resposta diurética e toxicidade do
salicilato quando administrados com altas doses de
salicilatos
Probenecida: resposta diurética aumentada
Diuréticos Tiazídicos: Sinergismo da atividade
diurética de ambos os farmacos resultando em
diurese profunda
Anfoterecina B: Maior potencial de nefrotoxicidade e
toxicidade e intensificação do desequilíbrio
eletrolítico.
Diuréticos Poupadores de Potássio
Amilorida e triantereno
Mecanismo de ação: Inibe o canal de Na+ nos
túbulos contornado final e coletor, evitando
reabsorção de Na+ e a entrada de K+ no túbulo
renal.
Diuréticos poupadores de potássio
Antagonistas de aldosterona (Espirolactona,
Canrenona e Canrenonato de potássio)
Mecanismo de Ação: Inibem a ligação de
aldosterona em seu receptor, evitando a
reabsorção de Na+ e excreção de K+ nos
túbulos contornado final e coletor.
A amilorida possui alguma eficácia na redução da
Pressão arterial em pacientes co hipertensão
A espironolactona também rduz a pressão arterial
porém, apresenta alguns efeitos adversos
significativos: Impotência, ginecomastia e Hiperplasia
prostática benigna
Devido a capacidade de inibir a perda de Potássio,
estes diuréticos são utilizados ns síndrome de
Hiperaldosteronemia, síndrome que pode levar a
hipopotassemia
O Triantereno reduz o risco de hipopotassemia em indivíduos
tratados co tiazídicos porém isoladamente não reduz a
pressão arterial
Esses fármacos devem ser administrado com cautela a
pacientes propensos a hiperpotassemia.
A insuficiência renal constitui uma contra-indicação relativa
para o uso destes diuréticos
O uso concomitante de um inibidor d ECA ou de um
antagonista dos receptores de angiotensina aumenta o risco
de hiperpotassemia com esses agentes
Aspectos Farmacocinéticos Espironolactona
Espironolactona:
Bem absorvida no TGI
Meia vida plasmática é de 10 min porém
seu metavólito ativo, canrenona, apresenta
meia vida de 16h.
Início da ação = lento. Exige dias para se
manifestar
O canrenoato de potássio é adm via
parenteral
Aspectos Farmacocinéticos –
Trantereno e Amilorida
O triantereno é bem absorvido no TGI
Início da ação = 2 h
Duração da ação : 12-16h
Metabolizado no fígado
Eliminado, em parte, na urina na forma inalterada.
Amilorida é pouco absorvida no TGI
Início da ação mais lento
Ação máxima em 6h
Duração: 24h
Maior parte do fármaco eliminada inalterada na
urina.
INTERAÇÕES MEDICAMENTOSAS
(para todos os diuréticos)
Efeitos de depleção dos íons K+ e Mg2+ dos diuréticos
tiazídicos e dos diuréticos de alça também podem
potencializar as arritmias que surgem em decorrência da
intoxicação de digitálicos;
Os corticoesteróides podem aumentar a hipopotassemia
produzida pelos diuréticos;
Todos os diuréticos podem reduzir a depuração de Lítio
resultando em concentrações plasmáticas elevadas de Li e
toxicidade potencial
Os AINEs que inibem a síntese de prostaglandinas diminuem
os efeitos anti-hipertensivos dos diuréticos;
Os efeitos dos inibidores seletivos da COX-2 sobre
a síntese renal de prostaglandinas e sua função
assemelham-se aos dos AINEs tradicionais. Esses, os
antagonistas dos receptores B-adrenérgicos e os
inibidores da ECA reduzem as concentrações
plasmáticas de aldosterona e podem potencializar os
efeitos hiperpotassêmicos dos diuréticos poupadores
de K+
Diuréticos
Fármaco
Tiazídicos: Hidroclotiazida
Clortalidona
Indapamida
Poupador de Potássio
Amilorida
Espironolactona
Triantereno
De alça
Bumetanida
Furosemida
Piretanida
Azosemida
Torsemida
Tripamida
Nome Comercial
Posologia
CLORANA, DIUREPINA, DRENOL,
HIGROTON
NATRILIX
12,5 -50mg/dia
12,5-50mg/dia
1,5-5,0mg/dia
DIUPRESS, MODURETIC
ALDACTONE, ALDAZIDA
DURANA, IGUASSINA
5-10mg/dia
50-100mg/dia
50-100mg/dia
BURINAX
DIURISA, LASIX
ARELIX
0,5-2mg/dia
20mg 2x/dia
6-12mg/dia











![Reabsorção [Compatibility Mode]](http://s1.studylibpt.com/store/data/000814912_1-e281fecb52457fa7c336bea34ab774c0-300x300.png)