Arritmias
Versão original:
Versão Portuguesa:
Children’s Hospital of
Michigan
Unidade de Cuidados
Intensivos Pediátricos
H. S. Maria – Lisboa
Portugal
Darlene Johnson, M.D.
Farah Khan, MD
Mary W. Lieh-Lai, MD
João Bismarck Pereira,
M.D.
Sistema de Condução Cardíaco
Bundle of His
Potencial de Acção de Resposta Rápida
Células não marca-passo
Fibras de Purkinje
Miocítos auriculares
Miocítos ventriculares
Cl- K+
Despolarização Rápida
Na+Ca+ Fluxo
Repolarização Rápida
Rapid
Bomba Na+-K+
Potencial de Acção de Resposta Lenta
Potencial de acção de
resposta rápida
Potencial de acção
de resposta lenta
Células Marca-passo
Potencial de membrana de fase
4 aumenta lentamente
Disparo espontâneo ao atingir
limiar de despolarização
Maior automatismo
K+
Na+
Ca++
Potencial de membrana em repouso
menos negativo (-50 a -65 mv)
Subida de fase 0 mais lenta (entrada
de Na+-Ca++ mais lenta)
K+
Avaliação da Criança Com Arritmia
Exame Físico
• ABC
• Estabilidade hemodinâmica
História
• Frequência e duração do episódio
• Início e precipitantes
• Factores de alívio e agravamento
• Sintomas
• Qualquer doença subjacente
• Medicação
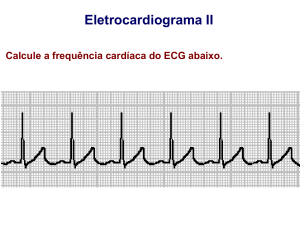
Frequência Cardíaca Normal em Crianças
Idade
0-1 d
1-3 d
Frequência Cardíaca (cpm)
94-155
92-158
3-7d
7-30 d
1-3 m
3-6 m
90-166
107-182
120-179
106-186
6-12 m
1-3 a
3-5 a
108-168
90-152
73-137
5-8 a
64-133
8-12 a
12-16 a
63-130
61-120
Avaliação da Criança Com Arritmia
Exames Complementares
• ECG de 12 derivações
• Holter
• Gravador externo de eventos
• Prova de Esforço
Doente com arritmia
Assegurar ABC
Asistolia
Ausente
Verificar ritmo
FIB Ventricular
Verificar pulso
Ausente
Presente
Rápida
QRS Largo
Taquicárdia
ventricular
TSV Aberrante
FIB Ventricular
QRS estreito
Taquicárdia Sinusal
TSV
Flutter Auricular
Taquicárdia Vent sem pulso
Actividade Eléctrica sem
pulso
Irregular
Lento
Arritmia Sinusal
Bradicardia Sinusal
FIB Auricular
Bloqueio AV
Extrassistolia
auricular +/bloqueio
“Sick Sinus”
Extrassistolia
ventricular
Bradicardia Sinusal
Eixo onda P e intervalo P-R normais
FC < percentil 5 para a idade
Bradicardia Sinusal
• Atletas (normal)
• Hipertensão intra-craniana, hipoxia,
hipercaliemia, hipercalcemia, estimulação
vagal, hipotiroidismo, hipotermia,
síndrome do QT longo
• Drogas: digoxina, beta-bloqueantes,
clonidina, opióides, sedativos, hipnóticos,
amiodarona
• Terapêutica: tratar causa subjacente
No
Yes
Bloqueio AV
Bloqueio AV de Primeiro Grau
Atraso na condução através do nódulo AV
Prolongamento do intervalo PR
Bloqueio AV
Bloqueio AV de Primeiro Grau
• Habitualmente asintomático
• Febre reumática aguda, doença de Lyme,
cardiopatia congénita (CIA, anomalia de
Ebstein), cardiomiopatia, após cirurgia
cardíaca, crianças normais
• Drogas: toxicidade digitálicos
• Terapêutica: tratar causa subjacente
• Achado isolado - benigno, sem
necessidade de terapêutica ou seguimento
Bloqueio AV de Segundo Grau:
Mobitz Tipo I - Wenckebach
P
Aumento progressivo do intervalo PR até que um
QRS não é conduzido ( não há contracção ventricular)
Bloqueio AV de Segundo Grau:
Mobitz Tipo I - Wenckebach
• Não progride habitualmente para
bloqueio AV completo
• Miocardite, cardiomiopatia, cardiopatia
congénita, cirurgia cardíaca, enfarte
miocárdio, crianças normais em altura de
actividade parassimpática aumentada
• Drogas: toxicidade digitálica, toxicidade
de beta-bloqueantes
• Tratamento: tratar causa subjacente
Bloqueio AV de Segundo Grau:
Mobitz Tipo II
PR constante antes de QRS não conduzido
Bloqueio AV de Segundo Grau:
Mobitz Tipo II
• Bloqueio a jusante do nódulo AV no feixe
de His
• Não existe em crianças normais,
habitualmente com doença estrutural ou
pós-operatório
• Pode progredir para BAV completo
• Pode necessitar de pacemaker
Bloqueio AV de Terceiro Grau
Completo
Dissociação completa da condução auricular e ventricular
Onda P e intervalo PR normais
Pacemaker juncional – QRS estreito
Pacemaker ventricular – QRS alargado
Frequência 30 – 50 cpm
Bloqueio AV de Terceiro Grau
Completo
• Congénito: lúpus materno ou doença
tecido conjuntivo, cardiopatia congénita
(L-TGA ou anomalia do septo AV)
• Adquirido: pós-op, febre reumática aguda,
cardite de Lyme, miocardite,
cardiomiopatia, enfarte miocárdico
• Pode necessitar de “pacemaker” se
sintomático, ou especialmente se de tipo
adquirido
Arritmia Sinusal
Variação normal da FC com ciclo respiratório
Intervalos P-P variáveis
Sem necessidade de terapêutica
Extra Sístolia Auricular
Foco ectopico na auricula ou nódulo AV
Toxicidade Digitálica
QRS estreito
Drogas
Onda P normal
Extra Sístolia Ventricular
Impulso ectópico activa o ventrículo
antes da onda de despolarização do
nódulo sinusal normal
QRS anormalmente largo aparece
prematuramente
Bigeminismo, trigeminismo, salvas
Miocardite, lesão
miocárdica,
cardiomiopatia, sind
QT longo, cardiopatia
congénita ou adquirida,
hypocaliémia, hipóxia
prolapso válvula mitral,
hipomagnesémia
Toxicidade
digitálica,
catecolaminas,
teofilina, cafeina,
anestésicos, antiarrítmicos de
classe I e III
Fibrilhação Auricular
Frequência auricular de
350 a 600 cpm
Resposta ventricular
irregularmente irregular
de: 110 – 150 cpm
QRS Normal
Sem ondas P discretas
Cardiopatia congénita
Associada a síndrome
WPW
Aumento súbito do
tónus vagal
Hipertiroidismo
Fibrilhação Auricular
Múltiplos circuitos de
reentrada nas aurículas
Fibrilhação Auricular
Débito cardíaco adequado
• Antiarrítmico de classe Ia:
Procainamida
• Bloqueia canal rápido de
Na+
• Deprime a fase 0
• Prolonga a via acessória
Débito cardíaco inadequado
• Cardioversão sincronizada
0,5-2 J/kg
• Anticoagulação
• Chamar cardiologia
• Pacing
Taquicardia Sinusal
Ritmo sinusal normal
FC > percentil 95 para a idade
Habitualmente < 230 cpm
Hipovolemia, choque, anemia,
sepsis, febre, ansiedade, ICC,
embolia pulmonar
Beta-agonistas, aminofilina,
atropina
Taquicardia Supraventricular
> 230 cpm
Idiopático
QRS estreito
Cardiopatia congénita
(Anomalia de Ebstein,
transposição)
Ondas P habitualmente
não visíveis
Administração de Adenosina
Doente
Torneira de 3 vias
Adenosina
“Flush” de 10 mL
Taquicardia Supraventricular
WPW
Via acessória estabelece
padrão cíclico de reentrada
de impulso
Impulso chega rapidamente
ao ventrículo sem atraso no
nódulo AV
Independente do nódulo AV
Causa mais comum de
taquicárdia não sinusal em
crianças
Síndrome Wolff-Parkinson-White
Onda Delta
Empastamento da subida
do QRS
Reflecte pré-excitação
Flutter Auricular
Frequência auricular de 250-350 cpm
Aurículas dilatadas,
cirurgia intra -auricular
Serra dentada (sem ondas P discretas)
Toxicidade digitálica
Complexo QRS normal
Após procedimento
de Fontan
Flutter Auricular
Terapêutica
• Digoxina
• +/- Beta-bloqueante
• Cardioversão
sincronizada 0,5-2
J/kg
• “Pacing overdrive”
• Consultar
cardiologista
Digoxina: mecanismo de
acção
1. Inibe bomba de Na+-K+
ATPase aumento de
Na+ aumento de Ca++
aumento da
contractilidade
2. Diminui a condução do
nódulo AV
Taquicardia Ventricular
120-150 cpm
QRS alargado
85% têm anatomia cardíaca anormal
3 ou mais impulsos
ventriculares consecutivos
Desequilíbrios metabólicos
Drogas/toxinas: antidepressivos
tricíclicos
Torsades de pointes
Taquicárdia ventricular multiforme com alterações
progressivas na amplitude dos complexos QRS
separados por QRS de transição estreitos
Polaridade do QRS gira repetitivamente em volta
de uma linha de base isoeléctrica
Pode progredir para fibrilhação ventricular
Síndrome do QT longo: perturbação
da estrutura proteica ou função dos
canais cardíacos de K or Na
Classe Ia and Ic, anti-depressivos
tricíclicos, fenotiazinas, intoxicação
com organofosforados
Corrigir desequilíbrios electrolíticos,
em especial Mg
Torsades de pointes
Terapêutica
• Cardioversão
• MgSO4 – inibe
directamente a
“EAD” (despolarização
precoce) (25mg/kg,
max 2 g)
• Pacing cardíaco
Anti arrítmicos de Class Ib
• Maior efeito com
frequências cardíacas
altas
• Diminuem a duração via
acessória
• Reduzem a
refractoriedade
• Fenitoína, lidocaína
Fibrilhação Ventricular
Arritmia ventricular rápida
e irregular
Rara nas crianças
QRS de baixa amplitude
Enfarte miocárdico, pos-operatório,
miocardite, hipoxia grave
Forma primaria ou por
degeneração de taquicárdia
supra-ventricular instável
Toxicidade digitálica e de quinidina,
catecolaminas
Revisão: Classificação antiarrítmica de Vaughan Williams
Agentes Classe I
Agentes Classe III
• Procainamida
• Amiodarona
• Lidocaina
• Sotalol
• Flecainida
Agente Classe V
Digoxina
Classe II
Bloqueia receptores beta-adrenergicos
Diminui gradiente da fase 4
Diminui automatismo
Propranolol
Classe IV
Bloqueia canais Ca que
estão a despolarizar nos
nódulos SA e AV
Diminui a condução
Diltiazem, verapamil
K+
Digoxina
Diminui a condução AV
Na+
Ca++
K+