Tumores Germinativos do
Ovário
Ana Carolina Nobre de Mello
Residente Oncologia Clínica
Rafaela Riveiro Ribeiro
Pós-Graduanda Oncologia Clínica
Daniela Santos Amaral
Pós-Graduanda Oncologia Clínica
Introdução
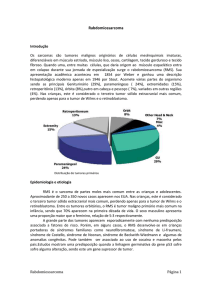
• Representam 20 – 25% de todos os tumores de ovário.
• Representam 5% de todos os tumores malignos do
ovário.
• Ocorre mais frequentemente em mulheres entre os 10 e
30 anos,
• Representa 70% dos tumores de ovário nessa faixa
etária*.
• O tumor tem um crescimento rápido.
• A maioria das pacientes se apresentam no estadio Ia
(limitado ao ovário)
* Int J Gynaecol Obstet 1996 Oct;55(1):1-10
Introdução
©2007 UpToDate®
Introdução
• Classificação Tumores germinativos:
– Disgerminomas. 32,8%
– Tumor do Seio Endodérmico. 14,5%
– Carcinoma Embrionário. 4,1%
– Coriocarcinomas. 2,1%
– Tumores do Saco Vitelino.
– Teratomas.
Imaturos (sólido, cístico ou ambos) 35,6%
Maturos (sólido, cistos dermóide) 2,9%
– Formas Mistas. 5,3%
*From Surveillance, Epidemiology, and End Results (SEER) database of 1262 malignant
ovarian germ cell tumors 1973-2002.
Manifestações Clínicas
•
•
•
•
Aumento Abdominal (massa ou ascite).
Dor Abdominal (Ruptura ou torção).
Puberdade Precoce.
Sangramento Vaginal (tumores produtores
de estrogênio).
• Sintomas de Gravidez (produção de
HCG).
Teratomas
• Teratomas Cístico Maturos:
– São conhecidos como cistos dermóides.
– 95% dos Teratomas.
– Contém tecidos maturos do ectoderma (pele,
folículo pilosos..), endoderma e mesoderma.
– 12% são bilaterais
– Fatores de risco para malignidade: idade >45
anos, diâmetro > 10cm, crescimento rápido,
fluxo de baixa resistência no ultra-som*.
*Gynecol Oncol. 2007 May;105(2):321-4
Teratomas
Teratoma Maturo do Ovário
Pathologic Basis of Disease, 6th ed, Cotran, RS, Kumar, V, Collins, T
(Eds), WB Saunders Company, Pennsylvania 1999. Copyright © 1999
Elsevier
Teratomas
• Teratomas Monodémicos:
– Consistem em células bem diferenciadas.
– Struma Ovarii: É composto de tecido
tireoidiano maturo, 20 a 35% da pacientes
apresentam clinica de hipertireoidismo.
– Tumores Carcinóide: usualmente unilateral,
composto por epitélio respiratório ou
gastrointestinal, a síndrome carcinóide ocorre
em 1/3 dos pacientes e se desenvolve sem
metástases hepáticas**.
*Clinical Gynecologic Oncology, Mosby-Yearbook, 1997. p.351
**Gynecol Oncol 1996 May;61(2):259-65
Teratomas
• Teratoma sólido maturo:
– Consiste em tecidos e estruturas derivadas do
endoderma, ectoderma e mesoderma.
• Teratoma sólido imaturo:
– Mais comum na 1ª década de vida.
– 1% de todos os teratomas.
– Consiste em tecidos e estruturas derivadas do
endoderma, ectoderma e mesoderma.
– Graduado histológicamente em 3 graus, baseado na
proporção de tecidos pouco diferenciados.
– Não tem habilidade de secretar hormonios.
Disgerminoma
• Corresponde 2% de todos tumores ovarianos*.
• Ocorre mais frequentemente em adultos jovens e
adolescentes.
• Tumor maligno mais comum detectado na gravidez.
• 70% dos tumores se apresentam em estadio Ia.**
• 10 a 15% acomete o ovário contralateral.***
• Possuem sinciotrofoblastos que produzem fosfatase
alcalina e LDH.
• 3 a 5% produzem hCG.
• São mais sensíveis a radioterapia
*Blaustein's Pathology of the Female Genital Tract
** Obstet Gynecol 1981 Oct;58(4):497-504
***Arch Gynecol Obstet. 2005 Feb;271(2):104-8
Disgerminoma
Practical Gynecologic Oncology, 3rd ed. Lippincott Williams &Wilkins, Philadelphia, 2000, p. 225
Tumor Seio Endodérmico
• Representa 1/5 dos tumores germinativos*
• Deriva dos ovócitos primários.
• Ocorre em mulheres jovens, em torno 18
anos, 1/3 antes na menarca**.
• Pode ter crescimento agressivo com
disseminação intraperitoneal.
• Aumento de Alfa-feto-proteina***.
*Int J Gynecol Cancer 1993 Sep;3(5):329-335
**Practical Gynecologic Oncology, 4th ed, Berek
***Obstet Gynecol 1983 Feb;61(2):194-202
Carcinoma Embrionário
• Representa
4%
dos
tumores
germinativos*.
• Ocorre em torno dos 15 anos.
• Tumor agressivo, pouco diferenciado**.
• Tumor produz hCG, Alfa fetoproteina,
estrogênio e androgênio.
• Pode se manifestar com puberdade
precoce, sangramento uterino anormal,
hirsutismo ou amenorréia.
* Semin Oncol 1998 Apr;25(2):235-42
**Clinical Gynecologic Oncology, Mosby-Yearbook, 1997
Formas Mistas
• Consistem em 2 ou mais tipos de tecidos.
• O tumor pode secretar os marcadores
tumorais de acordo com o tipo de tecido
presente.
Marcadores Tumorais
Serum tumor markers in malignant germ cell tumors of the ovary
Histology Tumor marker
AFP
hCG
LDH
Dysgerminoma
-*
±**
+
Endodermal sinus tumor (yolk sac)
+
-
+
Immature teratoma
±
-
±
Mixed germ cell tumor
±
±
±
Choriocarcinoma
-
+
±
Embryonal cancer
±
+
±
Polyembryoma
±
+
-
AFP: alpha fetoprotein; HCG: human chorionic gonadotropin; LDH: lactate dehydrogenase.
*Borderline elevations in case reports (<16 ng/ml).
**Low level (<100 IU/L) seen in dysgerminomas with either nondysgerminomatous elements or
syncytiotrophoblastic cells.
©2007 UpToDate®
Estadiamento
Estádio I: Tumor limitado aos ovários;
IA: tumor limitado a um ovário com ausência de células malignas no lavado peritoneal ou líquido
ascítico, ausência de tumor em superfície externa do ovário e cápsula ovariana intacta;
IB: tumor limitado aos dois ovários, com ausência de células malignas no lavado peritoneal ou líquido
ascítico, ausência de tumor em superfície externa do ovário e cápsula ovariana intacta;
IC: estádio IA ou IB com tumor na superfície externa do ovário ou ruptura de cápsula ovariana ou
presença de células malignas no lavado peritoneal ou líquido ascítico.
Estádio II: Tumor invadindo um ou dois ovários com extensão para cavidade pélvica;
IIA: invasão de tubas uterinas ou útero com ausência de células malignas no lavado peritoneal ou
líquido ascítico;
IIB: extensão para outros órgãos pélvicos com ausência se células malignas no lavado peritoneal ou
líquido ascítico;
IIC: estádio IIA ou IIB com presença de células malignas no lavado peritoneal ou líquido ascítico.
Estádio III: tumor invadindo um ou dois ovários com comprometimento peritoneal extrapélvico
ou comprometimento de linfonodo retroperitoneal ou linfonodo inguinal;
IIIA: invasão microscópica do peritônio da cavidade abdominal, ausência de tumor em linfonodos;
IIIB: implantes em peritônio da cavidade abdominal ≤ 2 cm, ausência de tumor em linfonodos;
IIIC: implantes em peritônio da cavidade abdominal > 2 cm, ou comprometimento de linfonodo
retroperitoneal ou inguinal.
Estádio IV: invasão a distância, invasão de parênquima hepático, invasão da pleura, somente
se positivo para células malignas.
FIGO staging for primary carcinoma of the ovary*
Tratamento Cirúrgico
• A cirurgia é importante para definir o diagnóstico
histológico, tratamento e estadiamento.
• O tipo de cirurgia vai depender do achado na
cirurgia e o desejo da paciente em manter a
fertilidade.
• Pacientes
jovens:
salpingo-ooforectomia
unilateral com preservação do útero e anexo
contra-lateral*.
• Demais: histerectomia abdominal total, salpingoooforectomia bilateral.
• Para pacientes com tumores avançados deve se
tentar cirurgia citoredutora ótima
*Obstet Gynecol 2003 Feb;101(2):251-7
Quimioterapia
• O primeiro regime usado com sucesso foi
vincristina
mais
dactinomicina
e
ciclofosfamida (VAC) onde a sobrevida livre de
doença era em torno de 50%*.
• Após a experiência do uso de platinas nos
tumores de testiculo foi tentada combinação
com cisplatina, vincristina e bleomicina,
sobrevida livre de doença por 4 anos foi 70%.**
• Logo depois foi vista melhor tolerância e eficácia
superior quando se substitui a vinblastina pelo
etoposide***.
*Cancer 1985 Jul 15;56(2):243-8
**Ann Intern Med 1989 Jul 1;111(1):22-7
***N Engl J Med 1987 Jun 4;316(23):1435-40
Quimioterapia
BEP regimen for testicular, ovarian, and extragonadal germ cell tumors
Bleomycin
30 U intravenously weekly
Etoposide
100 mg/m2 per day, days 1 to 5
Cisplatin
20 mg/m2 per day, days 1 to 5
Cycles repeated every 21 days.
J Clin Oncol 1998; 16:1287. Williams, S, et al. J Clin Oncol 1994; 12:701
Quimioterapia
• Estudos recentes mostraram que mulheres
tratadas com cirurgia, seguida de QT adjuvante
com BEP mostrou 75-80% sobrevida livre de
doença em estadio avançado e 95-100% em
doença precoce (tumores não-disgerminoma).
• Logo, BEP é o esquema de escolha para
pacientes com doença avançada ou para
tratamento adjuvante.
• Pode considerar o uso da carboplatina nos
pacientes com neuropatia e/ou nefropatia préexistente*.
*www.nccn.org/professionals/physician_gls/f_guidelines.asp
Quimioterapia
• As pacientes com BEP desenvolvem
alopecia,
mielosupressão
transitória,
podem
apresentar
trombocitopenia,
toxidade muco-cutânea.
• O nadir ocorre entre a 2ª e 3ª semana
podendo se estender até o inicio do
próximo ciclo.
Quimioterapia
Summary of recommendations for treatment of ovarian germ cell tumors
Tumor type
Recommended treatment
Dysgerminoma
Stage I
Surgery
Stage IB or IC
Surgery plus three cycles of BEP or CE
Stage II to III
Surgery plus four cycles of BEP or CE
Stage IV
Surgery plus four cycles of BEP
Immature teratoma
Stage I unruptured, grade 1
Surgery
Stage I ruptured or grade 2 or 3
Surgery plus three cycles of BEP
All other histologies
Stage I
Surgery plus three cycles of BEP*
Stage II to III, completely resected
Surgery plus four cycles of BEP
Gross residual or stage IV
Surgery plus six cycles of BEP
BEP: bleomycin, etoposide, cisplatin; CE: carboplatin etoposide.
©2007 UpToDate®
* Whether carboplatin can be substituted for cisplatin unclear; most prefer cisplatin
Laparotomia second-look
• Não é usada de rotina em paciente sem
evidência
clinica,
radiografica
ou
laboratorial.
• Está indicada em pacientes com tumores
germinativos
que
contenham
componentes de teratoma e que se
submeteram a uma cirurgia subótima*.
*Gynecol Oncol 1994 Mar;52(3):287-91
Seguimento
• Não há diretrizes padrão
• 1º ano: Exame físico, marcadores tumorais
(AFP, HCG e LDH) a cada 4 a 6 semanas e raio
x toráx a cada 3 meses.
• 2º ano: Exame físico, marcadores tumorais a
cada 2 a 3 meses.
• 3º ano: Exame físico, marcadores tumorais a
cada 3 a 4 meses.
• 4º e 5º ano: Exame físico, marcadores tumorais
a cada 6 meses.
• Depois Anualmente
Manual Prático de Oncologia Clinica 2006; 164:165
Doença Persistente ou Recorrente
• 90% das recorrências ocorrem entre 2
anos após o tratamento.
• Recorrências após os 2 anos tendem a
ser quimio-resistentes.
• Recorrência após tratamento cirúrgico:
– Pode ser tratado com BEP.
Doença Persistente ou Recorrente
• Recorrência após tratamento adjuvante:
– Platina-sensível
(recorrência
após
8
semanas);
fazer
esquemas
contendo
Ifosfamida.
VIP - etoposide, ifosfamida e cisplatina
TIP - Paclitaxel, ifosfamida e cisplatina
– Platina-resistente : Qt em altas doses com
resgate de célula tronco ou regimes novos
combinando gencitabina com paclitaxel*
*©2007 UpToDate®