Lesão do Ligamento Cruzado
Anterior (Pós-Operatório)
Prof. Ms. Odir de Souza Carmo
Biomecânica do LCA e
mecanismos da lesão
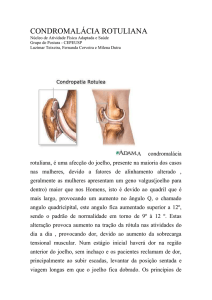
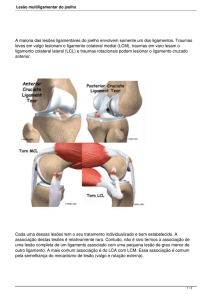
Conforme WEINSTEIN (2000). A laceração do cruzado
anterior ocorre a partir de uma torção valga e rotação do
joelho, estando o pé firme no chão.
Segundo CAMANHO (1996), O mecanismo de lesão é
ocasionado por uma hiperextensão, rotações com pé fixo
no chão, onde frequentemente são observados lesões de
ligamentos colaterais e mediais, ambas envolvendo
mecanismos de desaceleração do movimento.
Para NABARRETE (2003), as lesões do ligamento cruzado
anterior podem ser graduadas em graus:
I – Onde a lesão é leve, com presença de alguns ligamentos
sem perda funcional;
II – Lesão do tipo moderada onde grande parte dos
ligamentos encontra-se rompida seguida de instabilidade na
articulação, não demonstrado perda completa da integridade
do ligamento;
III – Lesão do tipo grave, havendo rompimento completo das
fibras ligamentares.
Testes Específicos
Testes Específicos
De acordo com HOPPENFELD (2001), para se
testar a instabilidade do joelho e integridade
do ligamento cruzado anterior, o paciente
deve estar em decúbito dorsal, com os
joelhos flexionados a 90 graus e pés
apoiados. O fisioterapeuta deve fixar os pés
do paciente, sentando-se sobre eles, as mãos
devem ser posicionadas de modo que envolva
o joelho e os polegares estejam sobre as
linhas articulares (medial e lateral), os outros
dedos apóiam-se nas inserções dos tendões.
Em seguida deve-se deslocar a tíbia
anteriormente, se esta deslizar demonstrando
sinal de deslocamento anterior significa que
há uma lesão no ligamento cruzado anterior.
Este teste é conhecido com teste de gaveta.
Testes Específicos
Para CIPRIANO (1999), o teste de
gaveta deve ser realizado com o
paciente em decúbito dorsal com a
perna fletida e pé repousando sobre a
maca o fisioterapeuta deve colocar a
mão por trás do joelho flexionado e
puxar a tíbia exercendo uma tração no
sentido anterior. Conforme o
movimento apresentado determina-se
se há lesão do ligamento cruzado
anterior e o grau desta lesão.
Testes Específicos
Segundo GARRICK et al. (2001), o teste que
nos dá a maior certeza de uma lesão no
ligamento cruzado anterior é o teste de
Lachman que se diferencia do teste de gaveta
apenas na angulação da flexão do joelho,
neste deve estar com a flexão entre 20 graus
e 30 graus, como no teste de gaveta, deve se
observar o deslocamento anterior realizado
entre o fêmur e a tíbia, devendo ser
considerado durante o deslocamento a
firmeza do ponto final deste deslocamento o
que vai ser muito importante para determinar
a gravidade da lesão ocorrida no ligamento
cruzado anterior.
Testes Específicos
Para CIPRIANO (1999), no teste de Lachman
o paciente deve estar em decúbito dorsal
com a perna em flexão de 30 graus, o
fisioterapeuta deve com uma mão estabilizar
a coxa e com a outra mão puxar a tíbia em
sentido anterior, os sinais positivos
apresentados são amolecimento e rotação
anterior da tíbia sobre o fêmur. É um teste
mais confortável, pois o paciente estará com
o joelho semi fletido o que evitará espasmos
na musculatura durante a realização do teste.
Testes Específicos
Para LOUDON et al. (1999), o teste de desvio
do pivô, o paciente deve permanecer em
decúbito dorsal com a perna relaxada e
quadril fletido a 30 graus com uma discreta
rotação interna o fisioterapeuta deve
estabilizar o pé do paciente com uma das
mãos, enquanto a outra deve permanecer
perto da cabeça da fíbula, deve-se aplicar
uma força em valgo sobre o joelho, enquanto
é mantida uma rotação interna da tíbia, os
achados positivos são que em
aproximadamente 30 graus a 40 graus a tíbia
sofrerá uma subluxação seguida de um som
surdo.
Testes Específicos
Segundo ROCKWOOD et al. (1994), existe
ainda o teste de Losee que é feito pelo
fisioterapeuta segurando com uma mão o pé
da perna lesionada e com a outra mão deve
estar sobre a patela e o polegar deve estar
posicionado sob a cabeça da fíbula. No inicio
do teste o joelho deve estar flexionado a 40
graus, durante o teste a perna deve ser
estendida e o pé rodado internamente,
criando assim um valgismo que ira empurrar
a cabeça da fíbula anteriormente, podemos
então sentir o platô tibial subluxando e o
teste nos indicando um sinal positivo.
Testes Específicos
Para SNIDER (2000), o teste de sinal de calombo
demonstra o excesso de líquido articular, este teste
localiza pequenos derrames intra-articulares, deve
ser realizado com o joelho em extensão e repouso
sobre a maca, deve-se deslizar a mão para cima,
movimentando o líquido articular ao longo da área
medial à patela, em seguida deve-se deslizar o
líquido para baixo na parte medial do joelho, o
excesso de líquido criará um calombo que pode ser
verificado.
Segundo SNIDER (2000), o teste de joelho lateral é
realizado com o paciente em decúbito dorsal com o
joelho estendido, se o paciente apresentar
incapacidade de estender totalmente o joelho no lado
com lesão é indicador de lesão de ligamento cruzado
anterior.
Testes Específicos
Para CIPRIANO (1999), teste de Slocum o
paciente deve estar em decúbito dorsal com
o pé sobre a maca em rotação interna de 30
graus, o fisioterapeuta estabiliza o pé do
paciente e com suas mãos exerce uma
pressão no sentido anterior, é semelhante ao
teste de gaveta sendo sinal positivo de
deslocamento da tíbia no sentido anterior.
O mesmo autor cita o teste de esforço em
abdução, o paciente deve estar na posição
decúbito dorsal, o fisioterapeuta deve efetuar
o teste em extensão, a perna deve ser
puxada lateralmente, se houver o
afastamento entre a tíbia e o fêmur é indicio
de lesão.
Tratamento Pré-Cirúrgico
Relata FATARELLI (2003) que o pré-cirúrgico
devem ser estabelecidas algumas medidas para
que seja obtido o restabelecimento total do ADM,
ausência de edema e dor, diminuição do padrão
da marcha flexora, recuperação da força
muscular e preparação psicológica para
reconstrução. Essas medidas fisioterapêuticas
têm demonstrado uma rapidez na recuperação
pós-ciríurgica.
O mesmo autor ainda relata que, a reconstrução
do ligamento cruzado só tem sentido quando se
promove o fortalecimento dos isquiotibiais como
medida de precaução, podendo assim ser
preparado, para que o novo ligamento suporte as
constantes movimentações do joelho promovidos
pela anteriorização da tíbia.
Tratamento Cirúrgico
Para ROSA (2003), em uma reconstrução do ligamento
cruzado anterior com enxerto de tendão patelar, o
ligamento cruzado anterior rompido é removido e são
perfurados túneis ósseos em tíbia e fêmur. A incisura
intra-condilar pode ser alargada caso esteja muito
estreita. O terço central do tendão patelar com pedaços
ósseos nas duas pontas é então pego e colocado em
furos preparados na tíbia e fêmur. A fixação do enxerto
é conseguida com suturas e reforçada com parafusos
sem cabeça ou presilhas. Os locais ósseos doadores
são cobertos com osso esponjoso retirado dos furos da
tíbia e fêmur.
Conforme WEINSTEIN (2000), a reconstrução do
ligamento cruzado anterior pode ser feito pela
substituição dos tendões do grácil e semimembranoso,
estas estruturas podem ser colocadas pelo artroscópio
evitando formação de cicatrizes e diminuindo
complicações tardias.
Tratamento pós-cirúrgico
1ª Fase
FATARELLI (2003) afirma que logo após a cirurgia é comum
a presença de dor, edema e logo após uma diminuição da
ADM, existindo uma grande possibilidade de um surgimento
de atrofia do quadríceps, que pode ser causada por
estímulos dos receptores da articulação, estes estímulos são
provocados pelo edema. Na fase pós-cirúrgica a fisioterapia
deve ter como meta à diminuição de edema para que desta
maneira possa-se evitar uma possível inibição reflexa do
músculo quadríceps, é recomendado o uso de gelo e a
elevação do membro ajudando na diminuição do edema.
Para TRIA (2002) o uso de estimulação elétrica após a
cirurgia do joelho somente pode ser justificado se o objetivo
for à redução da atrofia após um período de imobilização. A
estimulação elétrica traz como benefício à contração do
quadríceps antes que o paciente consiga realizar a contração
voluntária ou co-contração.
Segundo ELLENBECKER (2002), eletroestimulação
neuromuscular para facilitação do quadríceps também se faz
presente no tratamento da reconstrução do LCA e baseia-se
na avaliação do tônus muscular do quadríceps e vasto
medial.
Para ALMEIDA (2003), a fase pós-operatória imediata
tem como meta controlar a dor e o inchaço, iniciar e
manter a extensão completa, impedir a atrofia
muscular e iniciar o treinamento da marcha. Logo
após a alta hospitalar deve ser iniciado a fase de
reabilitação tendo esta como meta inicial, manter a
extensão completa, manter a mobilidade patelar
normal, aumentar a amplitude de movimento e
desenvolver força muscular suficiente para o
desempenho das atividades de vida diária. O início da
terapia tem como meta obter a completa flexão
durante as seis primeiras semanas, nesta fase é
realizado extensão ativo assistida com auxilio da
perna contra-lateral. Um dos principais objetivos
desta fase é desenvolver resistência muscular, para
que o paciente possa deambular sem o auxilio de
muletas. Muitos pacientes conseguem deixar de usar
muletas na segunda a quarta semana, quando a dor
e o edema são mínimos e controle muscular do
membro inferior está presente.
Tratamento pós-cirúrgico
2ª Fase
Conforme ALMEIDA (2003), a fase intermediária
de reabilitação começa em torno de oito semanas
e continua até se completarem quatro meses.
Durante esta fase, a finalidade é em primeiro
lugar continuar a desenvolver resistência e força
muscular, proteger o enxerto realizado no
ligamento cruzado anterior de forças intensas de
rotação anterior, proteger articulação
patelofemoral de cargas excessivas que a
prejudiquem e iniciar o treinamento
proprioceptivo.
Segundo ARAÚJO et al. (2003), relata que os
exercícios e técnicas proprioceptivas são de
importância fundamental devendo ser obrigatórios
em todos os programas de reabilitação das lesões
de ligamento cruzado anterior.
Tratamento pós-cirúrgico
3ª Fase
ALMEIDA (2003) relata que na fase final deve-se
continuar o fortalecimento muscular, o
treinamento proprioceptivo, iniciar o programa de
corrida, indicar o treinamento de agilidade e
retornar à prática esportiva. Deve ser dada
continuidade ao programa de fortalecimento da
fase intermediária. Se o paciente não apresentar
dor ou edema, tiver ADM total e não ter marcha
claudicante, inicia-se o programa de corrida em
linha reta, é iniciado um programa de caminhadas
rápidas ao ar livre ou uma esteira rolante ou trote
dentro da água, inicialmente, em dias alternados.
Nos dias em que não fizer exercícios, deve seguir
com o fortalecimento muscular. Quando o
paciente for capaz de caminhar um ou dois
quilômetros ou saltitar dentro da água por vinte
minutos, estará pronto para passar para corrida
ao ar livre.
Alongamento e Fortalecimento
Muscular
Alongamento dos isquiotibiais (bíceps
femoral, semimembranoso e semitendinoso
Após cirurgia ou imobilização a musculatura
encontra-se hipotrofiada e hipotônica,
condições que são desfavoráveis ao
movimento estabilidade articular.
Treinamento Proprioceptivo
A propriocepção se encaixa como
importantíssimo aspecto a ser abordado na
reabilitação da unidade funcional inferior. O
treinamento evolui de acordo com a resposta do
paciente em reações de equilíbrio estático e
dinâmico e partindo assim para o treinamento
funcional
Protocolos de reabilitação pós-cirurgia
de Ligamento Cruzado Anterior
Na fase de reabilitação pós-cirúrgica,
podem ser utilizados 2 tipos de protocolos
diferentes. O Protocolo normal que visa a
recuperação do joelho do paciente não
atleta, ou de pacientes do sexo feminino,
e o protocolo acelerado de reabilitação do
joelho para pacientes atletas com a
intenção de recuperá-lo em menor tempo,
retornando assim a sua atividade
profissional mais rapidamente possível.
Protocolo Normal de Reabilitação do Joelho
1º ao 3º dia - pós-operatório
Mobilização passiva da patela
ADM a 90º brace em extensão
Marchas com muletas sem apoio
Crioterapia no joelho.
(GOULD III, 1993)
4º ao 14º dia
ADM 0º até o suportável
Exercícios isométricos sem carga
Exercícios isotônicos de quadril e tornozelo com
carga progressiva
Exercícios ativos livres (flexo-extensão)
Criocinética
Protocolo Normal de Reabilitação do Joelho
3ª semana
ADM 0º a 120º
Retirada do brace
Propriocepção sem descarga de peso (sentado)
Alongamentos leves
Exercícios isométricos de joelho com carga
progressiva
Exercícios isotônicos de quadril com carga
Exercícios isotônicos de tornozelo
4ª semana
ADM normal
Piscina terapêutica
Propriocepção com apoio bipodal em solo estável
Marcha com apoio total (após 21 dias)
Protocolo Normal de Reabilitação do Joelho
1º ao 2º mês
Propriocepção com apoio unipodal em
solo estável evoluindo para instável
Bicicleta estacionária com carga gradual
Exercícios isotônicos de joelho com carga
progressiva
2º ao 3º mês
Marcha na esteira com inclinação
Propriocepção com apoio unipodal em
solo instável
Step com resistência gradual
Protocolo Normal de Reabilitação do Joelho
4º ao 6º mês
Propriocepção específica para o esporte,
Saltos,
Reforço muscular global intensivo
Corrida com mudança de direção
Nova avaliação isocinética
Alta ambulatorial
6º ao 8º mês
Reabilitação especial para retorno a
atividade esportiva
Treinamento específico
Condicionamento físico
Protocolo acelerado reabilitação para
reconstrução do LCA
(GOULD III, 1993)
1º dia de PO
Mobilização passiva de O a 90º graus
Brace em extensão completa
Apoio na marcha tanto quanto tolerado (sem
muletas)
2º ao 4º dia
Extensão total
Apoio total sem muletas
7º ao 10º dia
Alongamento de isquiostibiais
Flexão ativo assistida
Retirada gradual brace
Caminhar
Protocolo acelerado reabilitação para
reconstrução do LCA
2ª a 3ª semanas
Mobilização passiva de 0 a 110 graus
Fortalecimento gastrocnêmico, sóleo
Atividades com carga
5ª a 6ª semanas
Mobilização passiva de 0 a 130 graus
Avaliação isocinética
Início de corridas leves, pular corda,
exercícios de agilidade
Protocolo acelerado reabilitação para
reconstrução do LCA
10ª semana
– Mobilização passiva total
– Exercícios de agilidade
– Atividades esportiva específicas
– Treinamento específico
– Condicionamento físico
4º a 6º mês
– Retorno à atividade esportiva
Avaliação Isocinética da força muscular
na reconstrução do LCA
Segundo Cardone, C., Emygdio, R., Menegassi, Z. (2004) – ABBR/RJ
Objetivo
– Monitorar o grau de recuperação muscular e identificar
deficiências no joelho operado para reconstrução do ligamento
cruzado anterior, durante 6 meses de pós-operatório.
Material e Métodos
– Foram estudados 67 pacientes através de avaliações
isocinéticas da flexo-extensão de joelhos, realizadas aos 2, 4 e
6 meses de pós-operatório, durante o processo de reabilitação
com a utilização do protocolo acelerado.
Resultados
– Encontramos um aumento significativo de 30% na força
muscular da extensão do joelho operado, permanecendo uma
deficiência de 25% em relação ao joelho sadio, velocidade
angular de 60°/segundo. A força muscular da flexão dos joelhos
não apresentou diferenças significativas.
Conclusão
– O grau de recuperação da força muscular da extensão do joelho
operado, avaliado isocineticamente na velocidade angular de
60°/segundo constitui um bom parâmetro evolutivo durante a
reabilitação acelerada das reconstruções do LCA.
Diversos Tratamentos no
Pós-operatório de LCA
Conclusão
Através deste estudo, se conclui o objetivo de
trazer à tona alguns dos diversos protocolos de
reabilitação do Joelho, mostrando conceitos e
sugestões do uso e adaptação de um programa
cinesioterapêutico para recuperação do joelho
com lesão ligamentar. Abordou-se nesse
trabalho a condição de lesão do Ligamento
Cruzado Anterior (LCA) no joelho, apostando
assim na sua recuperação precoce e a volta do
paciente a sua atividade esportiva. Conclui-se
também a essência e a necessidade da
Fisioterapia para a recuperação deste e demais
tipos de lesões associadas ao esporte
contribuindo assim para o retorno do paciente a
suas atividades físicas, diárias e esportivas.