REVISÃO: O ENIGMA DA FIBROMIALGIA (também conhecida por Síndrome da fadiga crônica)
Jin H, Patil PM, Sharma A. Topical review: the enigma of fibromyalgia. Journal of Oral & Facial
Pain and Headache. 2014; volume 28 (2): 107 – 18.
(Resumo traduzido pela Dra. Danielle Louise Sposito Bourreau)
Fibromialgia é uma desordem caracterizada por dor, fragilidade e rigidez
musculoesquelética, fadiga, problemas cognitivos e de memória, distúrbios do sono, insônia e
distresse psicológico. O termo “fibromialgia” vem do novo latim (fibro = tecido fibroso) e do
grego (myo = músculo e algos = dor).
Sua prevalência abrange 2 a 4%, sendo mais comum em mulheres adultas, entre 60 e
79 anos de idade.
A doença é um enigma para os cirurgiões-dentistas devido à complexidade e
sobreposição de sintomas, correspondentes a múltiplas doenças do sistema orofacial, por isso
o estudo da patofisiologia, de tratamento e critérios de diagnóstico é de suma importância
para a melhora da prática clínica.
DIAGNÓSTICO:
Não há um simples teste para concluir o diagnóstico da fibromialgia e os critérios que
devem ser considerados essenciais ainda estão em debate. Não se sabe nem se um diagnóstico
objetivo é possível. Na maioria dos casos, pacientes com sintomas de fibromialgia apresentam
resultados laboratoriais normais e muitos dos sintomas podem mimetizar aqueles de
condições reumáticas como artrites e osteoporoses. No geral, o diagnóstico diferencial é
realizado com base nos sintomas do paciente, sexo, idade, localização geográfica, história
médica e outros fatores. Os critérios para diagnóstico da fibromialgia, de 1990, estabelecidos
pelo “American College of Rheumatology”, foram revisados e aceitos em maio de 2010,
simples e práticos para o diagnóstico clínico, adequados tanto aos primeiros cuidados quanto
aos cuidados especializados, sem exigir o exame dos “tender-points”, fornecendo uma escala
de severidade para os sintomas característicos da fibromialgia. O “Canadian Fibromyalgia
Guidelines Commitee (CFGC)” lançou um guia para diagnóstico da fibromialgia, endossado pela
“Canadian Pain Society” e pela “Canadian Rheumatology Association”, que inclui pacientes
portadores de dor corporal difusa, persistente por mais de três meses, associada à fadiga,
distúrbios do sono, alterações cognitivas, desordens do humor e outros sintomas somáticos
em variáveis graus, além de sintomas que não pode ser explicados por nenhuma outra doença.
Recursos de imagem funcional, tais como a ressonância magnética funcional (fMRI), a
tomografia computadorizada pela emissão de um único fóton (SPECT), tomografia pela
emissão de pósitrons (PET) e a ressonância magnética espectroscópica (H-MRS) tem sido
largamente usados. A fMRI comprovou o menor limiar de dor dos pacientes fibromiálgicos
comparados ao grupo controle. O SPECT scan em pacientes fibromiálgicos mostrou uma
redução do fluxo sanguíneo cerebral nas estruturas moduladoras da percepção da dor. Um
estudo recente em pacientes fibromiálgicos, no qual foi utilizada uma análise morfométrica de
MRI baseada em voxel, mostrou que estes pacientes apresentam uma atrofia da massa
cerebral cinzenta nas áreas envolvidas no estresse e no processamento da dor assim como nas
áreas das dificuldades cognitivas. Mostrou, também, uma redução do volume cerebral total
comparado com o grupo controle. Neuroimagens demonstraram anormalidade e aumento do
recrutamento neural durante as tarefas cognitivas em pacientes fibromiálgicos.
SINAIS E SINTOMAS:
De acordo com os critérios de 1990, a fibromialgia é definida como uma dor difundida,
com mais de três meses de duração, com exacerbação da dor à palpação em 11 dos 18 “tender
points” específicos e protocolados do corpo. Dor, fadiga e distúrbios do sono são observados
em todos os pacientes. Adicionalmente, podemos notar rigidez muscular, depressão,
ansiedade, intolerância a exercícios físicos, problemas de equilíbrio, dor lombar, fragilidade da
pele, período menstrual doloroso, síndrome do intestino irritável, distúrbios cognitivos,
síndrome da bexiga hiperativa, cistites, dores de cabeça tensionais ou enxaquecas, tonturas,
retenção de líquidos, parestesias, pernas inquietas, fenômeno de Raynaud (exagero de
respostas à temperatura fria: vasoconstrição, isquemia na pele, cianose <arroxeamento> na
pele, formigamento ou amortecimento e dor) e distúrbios do humor. Os pacientes podem ser
altamente sensíveis a frio, barulhos, odores e luz, que podem levá-los a uma sobrecarga
sensorial.
A síndrome de Sjögren apresenta muitas características que se sobrepõem àquelas
encontradas na fibromialgia, tais como pele seca, boca seca, dor muscular e articular, edema
das glândulas salivares, fadiga crônica, fenômeno de Raynaud e neuropatia periférica.
Como manifestações orais, temos xerostomia, úlceras, glossodinia (inflamação ou
infecção da língua), disgeusia (distorção ou diminuição do senso do paladar), disfagia
(dificuldade de deglutição), DTMs e outros tipos de dor orofacial.
PATOFISIOLOGIA:
A causa exata da fibromialgia é, ainda, desconhecida. Entretanto, percepções sugerem
que é uma doença de processamento sensorial central, que compreende uma predisposição
genética e uma exposição, de natureza física e psicológica, ao estresse emocional.
Ambientalmente, agentes estressores associados ao desenvolvimento da fibromialgia incluem
trauma físico; algumas infecções como a hepatite C, herpes tipo IV (Epstein barr), parvovirose,
borreliose de Lyme e estresse emocional. Em parte, o aumento da experiência dolorosa em
indivíduos com fibromialgia está relacionado com um excesso de facilitação do sinal aferente
para as regiões de processamento de dor no cérebro ou, ainda, uma deficiência nas regiões
cerebrais responsáveis pela transmissão do amortecimento nociceptivo. Estes fatores estão,
também, associados com desordens que sobrepõe a fibromialgia, como distúrbio de depressão
maior, síndrome do colo irritável e DTMs.
Dor crônica generalizada e um limiar de dor mais baixo do que em pessoas saudáveis
são características da fibromialgia. Alodinia (percepção da dor através de um estímulo não
doloroso, ocasionada por uma alteração na mensagem das fibras nervosas) e hiperalgesia são
respostas comuns nestes pacientes. A sensibilização central pode ser a causa da amplificação
da dor, do ruído, do odor e da luz nos fibromiálgicos e, possivelmente, seja proveniente de:
1. Ativação dos receptores ácidos N-metil-D-aspárticos, no chifre dorsal da medula,
após repetidas despolarizações neuronais;
2. Ativação das células da glia (células não-neuronais que proporcionam suporte e
nutrição aos neurônios) circundantes dos neurônios nociceptivos dentro do SNC como
um resultado do lançamento de várias citocinas pró-nociceptivas;
3. Deficiência da transmissão nociceptiva inibitória pelas projeções noradrenérgicas e
serotonérgicas descendentes, originárias do tronco cerebral para a medula;
4. Desequilíbios neuroquímicos, os quais aumentam a substância P e o fator de
crescimento do nervo;
5. Disfunção adrenal do eixo hipotálamo-hipófise (HPA), resultando em baixos níveis
de cortisol sérico matinal, o que reduz a resposta psicológica ao estresse.
Débito do sono é observado em mais de 90% dos fibromiálgicos e o estágio 3 do sono
e a atividade das ondas alpha são deficientes. Repetidas noites com débito do sono podem
causar fadiga extrema e exacerbação da dor. Disfunções cognitivas contribuem para
dificuldades com a memória e débito cognitivo.
Entretanto, a atual hipótese implica em alterações no eixo do estresse (relacionadas a
uma baixa resposta do eixo hipotálamo-hipófise e o SNA), que contribuem para o aumento da
dor devido a uma desregulação central. A alteração nas respostas fisiológicas necessária para a
administração efetiva do estresse e a inibição da via da dor diminui a produção do hormônio
do crescimento e de um fator de crescimento semelhante à insulina, o que contribui para os
sintomas.
Recentemente, estudos começaram a identificar polimorfismos genéticos específicos,
que são associados ao aumento do risco para o desenvolvimento da fibromialgia.
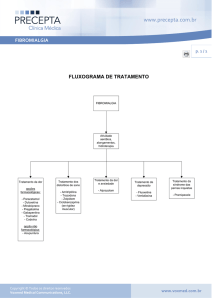
TRATAMENTO:
O tratamento da fibromialgia é baseado nos sintomas e tem como objetivo o alívio da
dor, a restauração do sono e a melhora do estado físico. Em geral, o tratamento integra
terapia medicamentosa, orientações educacionais, exercícios aeróbios e terapias cognitivocomportamentais.
TRATAMENTO FARMACOLÓGICO:
A “American Pain Society”, em 2005, lançou um guia para a administração e a
avaliação dos pacientes. O “Europe League Against Reumatism” lançou um guia de tratamento
em 2008. As diretrizes da farmacologia atual recomendam antidepressivos tricíclicos,
analgésicos, relaxantes musculares, benzodiazepínicos, corticosteróides, opióides e injeções
tópicas de anestésicos em tecidos moles. A maioria deles foi efetiva na melhora dos sintomas
fibromiálgicos, como fadiga, distúrbios do sono e alterações no humor.
Os antidepressivos tricíclicos como a Amitriptilina, a Nortriptilina e a Imipramina são os
medicamentos mais efetivos no tratamento da fibromialgia, pois aumentam a concentração da
serotonina e/ou da norepinefrina, bloqueando a sua recaptura. As limitações destes
medicamentos estão relacionadas ao estreito índice terapêutico e à baixa tolerância. Os
inibidores da recaptura seletiva da serotonina melhores tolerados, como a Fluoxetina, o
Citalopram e a Sertralina, mostraram benefícios inconsistentes para pacientes com
fibromialgia, além de serem muito mais caros. Os inibidores da serotonina e da norepinefrina,
tais como Venlafaxina, Duloxetina* e Milnaciprano*, são melhores tolerados que os velhos
antidepressivos tricíclicos e os dois últimos (*) são aprovados pela FDA para o tratamento da
fibromialgia. Nos efeitos colaterais incluem cefaléia, náusea, taquicardia, hipertensão e
hipotensão, aumento do risco de hemorragia e suicídio. Todas as categorias de
antidepressivos, incluindo os tricíclicos, os inibidores da recaptura seletiva da serotonina e os
inibidores da recaptura da serotonina e da norepinefrina, podem ser usados no tratamento da
dor e outros sintomas em pacientes fibromiálgicos, com a escolha baseada nas evidências
disponíveis para a eficácia, conhecimento físico, características de cada paciente e atenção ao
perfil do paciente relacionado aos efeitos colaterais.
Anticonvulsivantes, tais como a Gabapentina e a Pregabalina (primeira droga aprovada
pela FDA na administração da fibromialgia) também são utilizados no tratamento da
fibromialgia. Seus mecanismos de ação, provavelmente, envolvem a redução dos
neurotransmissores excitatórios e propriedades moduladoras da dor e o tratamento deveria
começar com a menor dose possível, com atenção aos efeitos adversos.
O Tramadol é um opióide fraco, receptor agonista e inibidor da recaptura da
serotonina e da noradrenalina. Estudos indicam que o seu uso pode resultar no alívio da dor e
na melhora da função física, mas deve estar reservado aos pacientes que apresentam dor
moderada a severa, os quais não responderam a nenhuma outra modalidade de tratamento,
pois seu uso tem sido associado ao aumento de abuso, dependência e presença de sintomas
clássicos inerentes à suspensão dos opióides. Analgésicos opióides convencionais não são,
geralmente, recomendados no tratamento da fibromialgia.
AGENTES FARMACOLÓGICOS MAIS NOVOS:
Sedativos hipnóticos, como o Oxibato de sódio, usado no tratamento da catalepsia e
da narcolepsia, também foram avaliados para o tratamento da fibromialgia devido aos
distúrbios do sono, frequentemente observados nestes pacientes. Entretanto, há um alto risco
de abuso, letalidade e overdose desta droga, ainda questionável. A aprovação da FDA para o
tratamento da fibromialgia foi negado devido à preocupação com abusos.
É concebível que agonistas da dopamina, tais como o Pramipexol e a Tizanidina,
possuam efeitos benéficos para os pacientes fibromiálgicos com a síndrome das pernas
inquietas ou espasticidade (aumento do tônus muscular, envolvendo hipertonia e hiperreflexia
no momento da contração muscular, causado por uma condição neurológica anormal),
respectivamente. O Pramipexol pode melhorar a dor e o sono nos pacientes fibromiálgicos. A
Tizanidina tem ação central, nos agonistas alpha-2-adrenérgicos, que possui efeitos relaxantes
musculares e reduzem a substância P no fluido cérebro-espinal nos pacientes portadores de
espasticidade. Entretanto, numerosos efeitos colaterais, incluindo o aparecimento de
transtornos compulsivos como jogar ou comprar, levou a uma preocupação sobre a droga. Há
alguma evidência da deficiência funcional do hormônio do crescimento em algum subgrupo de
pacientes fibromiálgicos. Infelizmente, enquanto a terapia com hormônio de crescimento
poderia oferecer a este subgrupo alguma melhora sintomática, considerações financeiras
inviabilizam a terapia, de longo prazo, nesta população.
Um novo fármaco para o tratamento da fibromialgia, que inclui antagonistas da 5-HT3
(tropisteron) e antagonistas do NMDA (dextrometorfano), mostrou resultados promissores.
Entretanto, mais estudos são necessários antes do seu uso na fibromialgia ser aprovado.
Somente a Pregabalina e a Duloxetina são aprovados pela “Health Canada” para o controle
sintomático da fibromialgia, segundo a CFGC.
MÉTODOS NÃO FARMACOLÓGICOS:
Estes métodos incluem a orientação física dos pacientes, que objetiva aumentar o
entendimento da complexa natureza da interação entre o processo comportamental
neurobiológico, como o sono e/ou níveis de atividades, e os sintomas. A CFGC sugere que uma
avaliação psicológica e/ou um aconselhamento podem ajudar os pacientes fibromiálgicos em
vista da associação com o distresse psicológico. Outras modalidades incluem intervenções
motivacionais, terapias cognitivo-comportamentais ou terapias em grupo.
A terapia cognitiva é baseada na premissa da modificação dos maus pensamentos, que
resulta em mudanças nos aspectos afetivo e comportamental. A terapia comportamental está
enraizada na teoria que estados interiores (pensamentos e sentimentos) são menos
importantes que o uso de técnicas comportamentais na melhora do comportamento
adaptativo através do reforço de positivo e negativo e da extinção da punição. A CFGC diz que
a terapia cognitivo-comportamental por um curto período de tempo é útil e pode reduzir o
medo da dor e o medo das atividades.
Técnicas de relaxamento (meditação, imaginação guiada, relaxamento muscular
progressivo, treinamento autógeno) também podem ajudar. Há evidências que técnicas de
relaxamento podem produzir efeitos coadjuvantes no tratamento da fibromialgia.
O biofeedback da variabilidade cardíaca mostrou-se efetivo no tratamento, visto que
no funcionamento do SNA de pacientes fibromiálgicos nota-se uma elevada atividade
simpática, uma pobre atividade parassimpática e um ciclo autonômico anormal em 24 horas.
Exercícios aeróbicos, de fortalecimento ou na água, em casa ou em grupo, trazem
benefícios para a melhora da capacidade e do bem-estar físicos e para o alívio da dor e são
frequentemente recomendados como o primeiro passo da estratégia de tratamento.
Exercícios aquáticos, além de propiciarem um bem estar físico, auxiliam no bem estar
emocional dos fibromiálgicos.
Um programa de 12 semanas de exercícios de Pilates mostrou-se bastante efetivo na
melhora da dor, mais do que programas de relaxamento, porém notou-se uma pobre
aderência ao tratamento. Tai chi é uma atividade que combina componentes físico e mental, o
que é bastante adequado para pessoas com fibromialgia, com melhora da função e da
qualidade de vida. Quando o yoga tradicional foi comparado ao yoga combinado com a
técnica do “yoga touch” (Tui Na), melhorias foram mais sustentadas no grupo do yoga
tradicional. Embora os pacientes com fibromialgia, frequentemente, relatem uma
incapacidade física, a capacidade cardiorrespiratória encontrada foi similar ao grupo controle,
sugerindo que os fibromiálgicos exageram em sua percepção de esforço e que um simples
relato de dor muscular subjetiva pode ser uma barreira para uma atividade física ideal. Os
pacientes precisam ser encorajados a escolherem uma atividade, terrestre ou aquática, que
seja agradável, fácil, conveniente e dentro do orçamento, para favorecer a aderência.
Pacientes com fibromialgia tem, em sua maioria, buscado outras formas de terapia, tal
como a medicina alternativa (massoterapia, acupuntura, hidroterapia, fitotermoterapia,
terapia crânio-sacral, TENS, câmaras hiperbáricas, homeopatia, etc), porém há,
cientificamente, poucas evidências estudadas.
MANIFESTAÇÕES OROFACIAIS
São caracterizadas pela percepção intensificada da dor, incluindo hiperalgesia,
alodinia, dor muscular e redução dos efeitos de inibição da dor. O mecanismo patofisiológico
da dor orofacial e o mesmo que em outras partes do corpo.
O paciente fibromiálgico pode ter vários músculos mastigatórios afetados por mio
tender points (MTPs), os quais são alterados pela oclusão. Uma DTM pode coexistir. A
fibromialgia é, provavelmente, originária da persistência de uma DTM. No entanto, é
importante distinguir o diagnóstico. Uma mialgia mastigatória e uma dor articular têmporo
mandibular podem estar relacionadas à fibromialgia, enquanto que uma degeneração interna
da ATM não está.
Uma dor de dente, geralmente intermitente, pode ser causada por vários MTPs,
principalmente nos músculos temporais, digástrico e masséteres. Cada MTP parece ter o seu
próprio padrão dentário... Por exemplo, o MTP do digástrico anterior refere dor para os
incisivos centrais inferiores, além de dificultar a deglutição. Esta dor é, frequentemente,
confundida com uma pulpite e muitos procedimentos endodônticos desnecessários são
realizados.
Problemas para deglutir, dor ao mastigar, bruxismo, clics articulares, DTM, dor na
garganta, salivação excessiva, dor sinusal, babar enquanto dorme, engasgar com a saliva são
sinais e sintomas, sugestivamente, ocasionados pelo MTP do pterigoideo, frequentemente
negligenciado.
Estouros, clics ou dor na mandíbula e DTMs podem ser associados com um ou mais
MTPs nos masséteres, embora trapézio e temporais também estejam envolvidos.
Um formigamento na região da mandíbula pode ser causado por compressão do nervo
bucal pelo pterigoideo lateral no bruxismo crônico. Esta sensação ocorre, geralmente, ao
levantar de manhã ou durante períodos de intenso estresse.
Uma simples profilaxia bucal de rotina pode ser muito dolorosa para os pacientes
portadores de fibromialgia devido à sensibilização periférica ou central, que amplifica a dor,
que poderá durar semanas.
Cefaléias também são relatadas em até 82% dos casos de fibromialgia. Enxaquecas e
cefaléias por sobredose de analgésicos são relatadas em 63% e 8% dos pacientes,
respectivamente.
Xerostomia é comum, mas não se sabe, ainda, se é uma verdadeira manifestação oral
da doença ou um sintoma somatizado. Vários fatores poderão colaborara para a xerostomia,
tais como uma hepatite C ou uma candidíase ou o uso de medicamentos.
Glossodinia e ardência bucal são observadas em 1/3 dos pacientes fibromiálgicos e são
causadas pelos medicamentos xerostômicos, tais como antidepressivos, hipnóticos, relaxantes
musculares, anticonvulsivantes e hormônios.
Disgeusia é relatada em 34% dos pacientes, principalmente usuários de Amitriptilina,
Fluoxetina, Venlafaxina, Ciclobenzaprina e Zopiclona.
CONSIDERAÇÕES PARA O TRATAMENTO BUCAL:
Sintomas de fibromialgia e da DTM coexistem e o tratamento deverá ser
multidisciplinar. Medicamentos utilizados no tratamento da fibromialgia produzem
manifestações bucais como bruxismo, ulcerações ou lesões liquenóides e, portanto, estes
pacientes deverão ser acompanhados pelo dentista. Atentar às interações medicamentosas.