TRANSTORNOS PSIQUIÁTRICOS
RELACIONADOS AO TRABALHO
DR. GUSTAVO PRADI ADAM
CURITIBA, 2016
A Saúde Mental é uma prioridade para a OIT.
A evidência do impacto global dos transtornos mentais é
cada vez mais robusta. Estão entre os maiores
responsáveis por carga de doença e incapacidade.
Doenças cardiovasculares e musculoesqueléticas.
Todos os indicadores: aumento dramático do impacto dos
transtornos mentais no trabalho.
5/10 causas de incapacidade no mundo.
Depressão, esquizofrenia, transtorno bipolar, dependência de álcool
e TOC.
Atinge países ricos e pobres, todas as faixas etárias,
gêneros e extratos sociais.
DEPRESSÃO
Incidência
Prevalência é de até 11%, mais alta em mulheres do
que em homens.
Incidência é de aproximadamente 14 por 1000/ano.
Estimativas mundiais da proporção de pessoas com
depressão ao longo da vida giram em torno de 410%.
Estimativa ponto para prevalência de um episódio
depressivo: 2,6%.
2,3% para homens;
2,8% para mulheres.
O QUE depressão?
1. Rebaixamento do humor e sintomas comportamentais,
cognitivos, físicos e emocionais;
2. Ausência de afetos positivos
(perda de interesse e prazer em coisas e experiências que
costumava apreciar).
Não é um transtorno único, é uma gama de transtornos.
SINTOMAS
FUNDAMENTAIS
SINTOMAS
ACESSÓRIOS
HUMOR DEPRIMIDO;
CONCENTRAÇÃO E ATENÇÃO
REDUZIDAS;
PERDA DE INTERESSE;
AUTOESTIMA E
AUTOCONFIANÇA REDUZIDAS;
FATIGABILIDADE.
IDEIAS DE CULPA E
INUTILIDADE;
VISÃO DESOLADA E PESSIMISTA
DO FUTURO;
IDEIAS OU ATOS AUTOLESIVOS
OU SUICIDAS;
SONO PERTURBADO;
APETITE DIMINUÍDO.
SINTOMAS
FUNDAMENTAIS
LEVE
MODERADO
GRAVE
2
2
3
SINTOMAS
ACESSÓRIOS
+2
+ 3-4
+ DE 4
Depressão, tristeza ou outra coisa?
Tristeza: resposta humana universal a adversidades (perdas,
derrotas, desapontamentos...). Tem valor adaptativo.
Para distinguir entre tristeza fisiológica e patológica,
considerar (além da soma de itens em uma escala):
•
•
•
•
Persistência
Intensidade
Sintomas associados
Grau de prejuízo funcional.
Diagnósticos diferenciais, especialmente orgânicos.
Custos
A depressão é um transtorno incapacitante:
Ano 2020:
2ª causa em países desenvolvidos;
1ª em países em desenvolvimento.
Quando comparada com as condições crônicas mais
prevalentes, a depressão só tem equivalência em
incapacitação a:
doenças isquêmicas cardíacas graves,
causando mais prejuízo no status de saúde do que angina,
artrite, asma e diabetes.
Custos
Baixa capacidade de resolução de problemas.
Estados de saúde geral prejudicados
Correlação mútua com outras condições crônicas, como
síndromes dolorosas, uso de álcool e doenças cardiovasculares.
Frequentes sintomas somáticos clinicamente
inexplicados.
Atribuem maior gravidade a eles (especialmente no caso das
mulheres).
Custos
Perda de autoconfiança: impacto em diversos
âmbitos do funcionamento pessoal e familiar.
Perda de dias de trabalho.
Benefícios previdenciários.
Internamentos.
Risco à vida.
Cronicidade
A depressão é uma condição crônica (altas taxas de
recorrência de sintomas e prejuízo funcional
sustentado):
~ ½ das pessoas com depressão a cronificam.
50-85% dos indivíduos que tiveram um 1º episódio de depressão,
vão ter pelo menos mais um dentro de 15 anos do diagnóstico.
Cada episódio aumenta a chance de um seguinte em 16%, levando
a uma média de 04 episódios ao longo da vida.
1/3 das pessoas que tiveram um episódio depressivo irá recair no
primeiro ano.
12% das pessoas com depressão apresentam um curso crônico sem
remissão completa de sintomas.
Cada novo episódio, se não tratado, tende a ocorrer mais cedo,
durar mais tempo e se tornar mais severo, bem como ser de mais
difícil tratamento.
Recursos para depressões resistentes
Reavaliação de diagnóstico
Uso de antidepressivo em dose mínima efetiva
Uso em dose maior do que a mínima se resposta parcial à mínima
Combinação com psicoterapia e atividade física
Troca de antidepressivos (por outro grupo)
Combinação de antidepressivos
Potencialização de antidepressivos (Lítio, T4)
Uso de IMAOs
ECT
Considerações médico-periciais
Prognóstico melhor: episódios
leves/moderados, sem sintomas psicóticos.
Uso de medicamentos, após fase de
adaptação, não é suficiente para caracterizar
incapacidade.
20 a 35% dos pacientes ficam com sintomas
residuais entre os episódios.
Prognóstico é bom (SE OBEDECIDO ALGORITMO DE
TRATAMENTO).
Remissão dos sintomas em quatro a seis semanas
Incapacidade condicionada ao aumento da dose, à atividade
(risco) e à remissão dos sintomas
Adaptação à medicação em até 60 dias.
Episódios mais graves podem ter remissão mais lenta, até 06
meses.
Sinais de pior prognóstico:
• Sintomas psicóticos persistentes,
• Ambiente de trabalho é doente (assédio, falta de
condições…),
• Comorbidades com drogas,
• Episódios mais prolongados, frequentes, quadro mais
cronificado.
(apesar de acompanhamento psiquiátrico
competente)
Retorno a atividades e reabilitação
Condicionadas à resposta ao algoritmo
terapêutico.
O trabalho (em ambiente saudável) é considerado
fator protetor de depressão, auxiliar no
tratamento e eficaz na prevenção de recaídas.
• Quando o nível de depressão é compatível com a atividade.
Prevenção
Falta de dados consistentes de que programas de
manejo de estresse no trabalho causem impacto.
Como a depressão é multifatorial, é provável que
estressores no trabalho contribuam para depressão,
mais do que sejam sua causa.
Ambientes disfuncionais de trabalho podem
contribuir para desencadear um episódio depressivo,
mas há pouco reconhecimento legal dessa correlação.
Transtorno bipolar
Transtorno bipolar
Alternância de episódios
maníacos e depressivos ou
por episódios mistos.
• Um único episódio maníaco, sem
explicações melhores (orgânicas ou
do espectro da esquizofrenia), já
caracteriza o transtorno.
Mania
3+ sintomas / 1+ semana:
• Humor excessivamente animado, exaltado,
eufórico com mostras de alegria exagerada e
duradoura.
• Extrema irritabilidade, impaciência, agitação,
agressividade e comportamento de risco.
• Inicia várias atividades ao mesmo tempo sem
conseguir concluí-las.
• Tem sentimento de grandiosidade, imaginandose importante e conceituado (continua)
Insônia e pouca necessidade de sono.
Uso de drogas.
Aumento do impulso sexual.
Crenças irreais sobre as próprias características ou poderes.
Acredita possuir muitos dons e poderes especiais que podem
levá-lo a morte, possui idéias delirantes.
Gastos excessivos.
Fase mista
Presentes, a maior parte dos dias / 1+ semana:
• Sintomas depressivos e maníacos acentuados ocorrendo
simultaneamente.
• A pessoa pode passar por períodos cíclicos durante o dia,
isto é, sente-se deprimida pela manhã e progressivamente
eufórica com o passar do dia, ou vice-versa.
• Pode apresentar agitação e, simultaneamente, angústia,
idéias suicidas e desesperança.
• Os sintomas incluem agitação, insônia e alteração do
apetite. Em casos graves pode haver sintomas psicóticos –
alucinação e delírio.
Tratamento: Mania/hipo aguda ou ciclagem
rápida
Monoterapia com lítio, CBZ, AV, antipsicótico
atípico - APA (testando classes diferentes)/ECT
Resposta parcial: aumento da dose ou
associação
Resposta parcial: ECT
TBH-episódio depressivo – tratamento
Se grave, ECT ou EH+antidep/lamotrigina/APA
Se resposta parcial, troca de classe, associação ou ECT
Se leve a moderado, monoterapia com lítio
Se resposta parcial, aumento da dose
Se resposta parcial, combinar AD+EH
Episódio misto – tratamento
AV, APA (testando classes diferentes)/ECT
Se resposta parcial, aumento de dose, associação
com lítio, AV+CBZ, antipsicótico atípico.
Se resposta parcial, ECT
Recursos mania refratária
Reavaliação de diagnóstico (esquizofrenia, causa orgânica, simulação)
Uso de estabilizador em dose mínima efetiva
Aumento da dose, em caso de resposta parcial
Troca de estabilizador
Combinação de estabilizadores (de outros grupos)
Potencialização com Lítio
Uso de antipsicóticos atípicos
ECT
Transtorno Bipolar – prognóstico
Frequência dos episódios
Gravidade do quadro
Comorbidades (como com dependências)
Ciclagem rápida
Sintomas psicóticos
Transtorno Bipolar –
É comum período
inter-crises de
remissão completa
dos sintomas.
Considerações médico periciais
Medicações:
• Efetivas para remissão da crise,
• Não completamente efetivas em prevenir episódios.
Retorno a atividades e reabilitação depende da resposta ao tratamento.
No intervalo entre as crises, é comum ficar assintomático
Prognóstico pior:
•
•
•
•
•
Maior a frequência de episodios,
Maior o número de sintomas,
Com comorbidades com dependência de substâncias,
Alternância rápida,
Sintomas psicóticos.
Lítio
• Dose terapêutica 0,6 a 1,2mEq/l.
• Fase aguda: 0,9 a 1,2 mEq/l,
• Manutenção: 0,6 a 0,9 mEq/l.
ESPECTRO DA ESQUIZOFRENIA
Transtornos psicóticos, se caracterizam por
alterações na senso-percepção, pensamentos, afetos
e comportamento.
Os sintomas positivos (alucinações e delírios) e
negativos.
Usualmente mantém-se clara a consciência e a
capacidade intelectual, embora certos déficits
cognitivos possam evoluir no curso do tempo.
Esquizofrenia
Ao menos 01 item do primeiro grupo ou 02 do
segundo
Presentes a maior parte do tempo por ao menos 01
mês (repetindo-se em ao menos 06 meses de
evolução)
Em quadro não justificado como transtorno de
humor ou causa orgânica
Grupo 1
•Eco, inserção, roubo ou irradiação do pensamento;
•Delírios de controle, influência ou passividade,
claramente referindo-se ao corpo ou aos movimentos
dos membros ou a pensamentos, ações ou sensações
específicos; percepção delirante;
•Vozes alucinatórias comentando o comportamento do
usuário ou discutindo entre si sobre ele ou vozes
alucinatórias vindas de alguma parte do corpo;
•Delírios persistentes, culturalmente inapropriados e
impossíveis (como ser capaz de controlar o tempo ou
estar em comunicação com alienígenas).
Grupo 2
•Alucinações persistentes, ocorrendo todos os dias, por ao
menos 01 mês, acompanhadas por delírios, sem conteúdo
afetivo claro ou acompanhadas por idéias superestimadas
persistentes;
•Neologismos, interceptações ou interpolações no curso
do pensamento, levando a discurso incoerente ou
irrelevante;
•Comportamento catatônico (excitação, postura
inadequada, flexibilidade cérea, negativismo, mutismo e
estupor);
•Comportamento catatônico (excitação, postura
inadequada, flexibilidade cérea, negativismo, mutismo e
estupor);
Subtipos
Paranóide:
• delírios (geralmente persecutórios) e alucinações, sem alterações de afeto, curso
de pensamento ou de comportamento.
Desorganizada (hebefrênica):
• discurso desorganizado, afeto embotado ou inadequado e comportamento
desorganizado.
Catatônica:
• 02+ dos seguintes sintomas: imobilidade motora, atividade motora excessiva e
desprovida de propósito, extremo negativismo, posturas bizarras, ecolalia,
ecopraxia.
Simples:
• sintomas negativos, sem história de sintomas positivos.
Residual:
• sintomas negativos após fase de sintomas positivos.
Indiferenciada.
Espectro
Transtorno psicótico agudo e transitório:
• até 02 semanas de duração e remissão completa em poucos
meses, no máximo.
Transtorno delirante persistente:
• idéias delirantes persistentes. Duração superior a poucos
meses.
Transtorno esquizotípico:
• semelhante à esquizofrenia, mas sem caracterizá-la.
Compreende afeto frio ou inapropriado, anedonia;
retraimento social; idéias paranóides ou bizarras sem que se
apresentem idéias delirantes autênticas; ruminações
obsessivas; transtornos do curso do pensamento e
perturbações das percepções; períodos transitórios
ocasionais quase psicóticos.
Espectro
Transtorno de personalidade esquizóide:
• Retraimento social ou afetivo, preferência pela
fantasia e atividades solitárias e introspectivas,
bem como incapacidade de expressar seus
sentimentos e experimentar prazer.
Transtorno de personalidade paranóica:
• Sensibilidade excessiva a contrariedade, recusa de
perdoar insultos, caráter desconfiado, tendência a
distorcer os fatos interpretando as ações imparciais
de outros como hostis ou de desprezo; suspeitas
recidivantes e injustificadas sobre a fidelidade
sexual do parceiro; e um sentimento combativo e
obstinado de seus próprios direitos.
Espectro – Transtorno esquizoafetivo
Transtorno episódico em que sintomas afetivos e
sintomas esquizofrênicos são proeminentes de tal
modo que o episódio da doença não justifica um
diagnóstico quer de esquizofrenia quer de transtorno
de humor.
• Proeminência crescente nas estatísticas de busca de benefícios
previdenciários.
• O prognóstico intermediário entre transtornos do humor e
esquizofrenia. O prognóstico do tipo maníaco ou misto é melhor do
que o do tipo depressivo. Fatores prognósticos negativos são início
precoce, início insidioso, funcionamento pré-mórbido pobre ou
deteriorante, ausência de fatores desencadeantes ambientais,
sintomas negativos proeminentes e história familiar de
esquizofrenia.
• No tratamento são usados antipsicóticos, mas a base dele se dá
com antidepressivos e estabilizadores do humor.
Esquizofrenia – tratamento
Antipsicótico típico/ECT
Se resposta parcial, aumento da dose
Se não resposta ou intolerância, troca para outro típico
Não resposta, atípicos:
• Risperidona
• Clozapina
• outro
Não resposta, combinação com lítio, CBZ, AV, ou outras
Não resposta, ECT
Esquizofrenia – prognóstico
~1/3 bom, ~1/3
moderado, ~1/3 ruim
Pior se cronicidade, início
insidioso, deriva social.
Retorno a atividades e reabilitação
Depende da resposta
ao tratamento
•o que depende da adesão
ao tratamento.
Considerações médico-legais
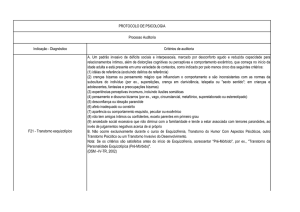
Refratariedade a tratamento:
• Melhora < 30% do número/intensidade dos sintomas,
mesmo em uso da maior dose tolerável de duas classes
químicas diferentes de antipsicóticos por 03 meses
consecutivos, em associação a medidas psicológicas e
sociais.
Protocolo de esquizofrenia refratária:
• Na rede pública de curitiba, esses pacientes devem ser
encaminhados para avaliação em CAPS ou ambulatórios
de referência para este fim, que avaliarão a necessidade de
uso de diferentes classes de antipsicóticos atípicos (como
risperidona, quetiapina, ziprasidona e olanzapina).
TRANSTORNOS DE
ANSIEDADE
Transtorno do Pânico
Pânico – Clínica
Ataques de pânico são a chave
Medo intenso com 4 dos abaixo:
•
•
•
•
•
•
•
•
•
•
•
•
•
1. palpitações ou taquicardia
2. sudorese
3. tremor
4. sensação de falta de ar ou de sufocamento
5. sensação de engasgamento
6. dor ou desconforto no peito
7. náusea ou desconforto abdominal
8. tontura, falta de equilíbrio, desmaio
9. desrealização ou despersonalização
10. medo de perder o controle ou de enlouquecer
11. medo de morrer
12. parestesias
13. arrepios ou ondas de calor
Pânico – Clínica
dois ataques espontâneos de pânico.
ao menos um deles é associado com medo de ataques adicionais,
preocupação sobre os ataques ou suas conseqüências ou mudança em
comportamento relacionado aos ataques.
Agorafobia: ansiedade sobre estar em locais ou situações dos quais escapar
poderia ser difícil (ou vergonhoso) ou no qual ajuda pode não estar
disponível caso aconteçam sintomas de pânico ou um ataque de pânico
inesperado ou não.
Pânico – Clínica
Diagnóstico diferencial
• Doenças endócrinas, como estados hipo e hipertireóides, hiperparatireoidismo e feocromocitomas.
• Hipoglicemia episódica associada a insulinomas.
• Condições neurológicas: convulsões, transtornos
vestibulares, neoplasias ou o efeito de substâncias.
• Doenças cardíacas e pulmonares.
• Outros transtornos de ansiedade, transtornos
psicóticos e afetivos.
Pânico – tratamento
Os episódios de pânico são auto-limitados, em geral
não ultrapassando 10 a 20 minutos de duração.
Aplica-se técnicas comportamentais de relaxamento
e respiratórias.
Benzodiazepínicos não costumam dar resultados
satisfatórios na crise.
Pânico – tratamento2
Paroxetina 10mg/d, sertralina 25mg/d, fluoxetina 10mg/d,
citalopram 10mg/d ou fluvoxamina 50mg/d.
Caso seja primeiro episódio e responsivo, manter o tto por um ano
e, com boa resposta fazer descontinuação gradual e considerar TCC
Em caso de curso crônico, manutenção a longo prazo + TCC
Em caso de agorafobia, associar TCC
Em caso de ansiedade intensa, considerar BDZ em baixas doses até
a resposta ao ISRS.
Pânico – tratamento
Em caso de não-resposta, aumentar as doses até:
paroxetina 40mg/d, sertralina 200mg/d, fluoxetina
40mg/d, citalopram 40mg/d ou fluvoxamina 300mg/d.
Caso ainda não responda, associar a clonazepam 4 a
6mg/d ou clomipramina (com aumento gradual até
150mg/d)
Não respondendo, associar:
• ISRS + BDZ/ADT + B-bloq/buspirona/lítio
• ISRS + BDZ/ADT + valproato/gabapentina/IMAO
Pânico – prognóstico
O TP é uma doença crônica e as recaídas são
frequentes. O reaparecimento de ataques de
pânico não é sinônimo de recaída e nem sempre
será indicada a reintrodução de medicação.
Devem ser orientados a manter as técnicas de
enfrentamento, minimizando, assim, as
evitações fóbicas, procurar ajuda e reiniciar o
tratamento rapidamente.
Pânico – retorno a atividades e reabilitação
O critério técnico da avaliação pericial é a
frequência mensal das crises e suas
repercussões (medo de novos ataques)
Nos casos onde há exercício de função de
risco (condução de veículos, trabalho em
confinamento) pode haver a necessidade
de reabilitação.
Transtorno de estresse pós traumático
Transtorno de estresse pós traumático
A característica principal deste
transtorno é o desenvolvimento de
sintomas típicos e bem definidos;
• após exposição a um agente ou evento
estressante, traumático ou catastrófico.
A resposta é de medo intenso,
impotência e horror.
Transtorno de estresse pós traumático
O início das manifestações ocorre entre 03
semanas e 06 meses do ocorrido.
Cursa com
• revivência persistente do evento traumático, ideação
mórbida, com traços obsessivos.
• Também, com “flashbacks”, pesadelos e sonhos recorrentes,
distúrbios acentuados do sono, estado de hipervigilância,
sobressalto e desassossego constante.
• Apresenta atitudes de desconfiança, hostilidade,
embotamento afetivo, emocional, sexual e social, esquiva
fóbica.
Conduta: quando necessário, o
afastamento laboral dependerá
das manifestações restritivas e
incapacitantes da doença,
podendo‐se considerar,
inicialmente, até 90 dias.
Outros transtornos de ansiedade
TOC, ansiedade generalizada e transtorno
misto de ansiedade e depressão:
• Condutas similares às da depressão.
Fobias: dificilmente geram incapacidade:
• Caso gerem, o afastamento deve ser breve.
ÁLCOOL E DROGAS
Os agentes psicoativos atuam sobre o
sistema nervoso central, provocando
sintomas psíquicos e estimulando o
consumo repetido.
Quanto mais grave a dependência, mais
os pensamentos e as atividades são
direcionados para a obtenção da droga.
Sintomas
Tolerância: necessidade de aumento progressivo da
dose para se obter o mesmo efeito;
Crises de abstinência: ansiedade, irritabilidade,
agressividade, insônia, tremores quando a dosagem
é reduzida ou o consumo é suspenso;
Fissura ou ”craving”: necessidade imperiosa de
utilizar a droga, buscando
Experimentar os efeitos prazerosos previamente
conhecidos ou aliviar os sintomas indesejáveis da
abstinência;
Tentativas fracassadas de diminuir ou controlar o uso de
droga;
Perda de boa parte do tempo com atividades para
obtenção e consumo da substância ou recuperação de seus
efeitos;
Negligência com relação a atividades sociais, ocupacionais
e recreativas em benefício da droga;
Considerações periciais
A simples presença das substâncias, não se traduz em
incapacidade. O importante é a repercussão no
desempenho das atividades.
Como o uso repercute em várias esferas orgânicas, a
eventual incapacidade pode ser condicionada à
existência de co‐morbidades:
• hepatopatias, polineuropatias, diabetes, cardiopatias, distúrbios
nutricionais, epilepsia, depressão e transtornos da personalidade
O perito deve analisar a repercussão para a condição
de trabalho, conforme as características dos
transtornos.
Quando as queixas se relacionam somente ao
uso de substância, considerar:
• Síndrome de abstinência:
• Álcool: remissão em torno de três semanas.
• Cocaína, anfetaminas: 30-60 dias.
• Agravamento do caso pelo uso associado de outras drogas.
• Pode haver incapacidade laborativa temporária para
funções que exponham a riscos pessoais e/ou de terceiros.
• Nem sempre a história recente de internação é indicativo
de incapacidade laborativa.
• Existem evidências de que a participação efetiva em grupos
de ajuda é indício de bom prognóstico quanto à tentativa
de controle da dependência .
• O retorno ao trabalho cumpre papel importante nesses
casos.
Transtornos
mentais orgânicos
Por vezes, pacientes com sintomatologia
psiquiátrica (como delírios e alucinações,
por exemplo) não se tratam de pacientes
psiquiátricos.
Sempre que um indivíduo apresentar
quadro sugestivo de transtorno mental
deve-se afastar outras condições médicas
que possam originar essa sintomatologia..
AIDS;
CA de pâncreas/neoplasias cerebrais;
Epilepsias;
Deficiências vitamínicas;
Doença de Huntington;
Doença de Wilson;
Encefalopatia hepática;
Esclerose múltipla;
Feocromocitoma;
Hiper/hipoglicemia;
Hiper/hipoparatireoidismo;
Hipertiroidismo/tireotoxicose;
Hipotiroidismo/mixedema;
Hiponatremia;
Insuficiência adrenocortical;
Lúpus eritematoso sistêmico;
Síndrome de Cushing;
Porfiria intermitente aguda;
Sífilis terciária;
Síndrome de Wernicke Korsakoff;
Traumatismos cranianos.
Indicadores de organicidade
Início agudo e episódio único
Idade fora da faixa usual
Uso de drogas/medicamentos
Doenças sistêmicas/cerebrais
Antecedente de trauma
Sinais neurológicos e cognitivos
SÍNDROME DE BURNOUT
Não descrito pela CID/OMS.
Transtorno grave de tensão emocional crônica
relacionada ao trabalho, em que o estresse chega às
últimas consequências e leva o organismo a
esgotamento por exaustão.
Clinicamente o indivíduo torna‐se improdutivo,
irresponsável, indiferente, desatencioso,
emocionalmente frio, embotado e empobrecido em
seus vínculos afetivos e laborais.
Perfil de risco: profissionais idealistas, exigentes,
perfeccionistas.
Quando necessário, sugere‐se afastamento inicial
entre trinta e sessenta dias.
Assédio Moral
Assédio Moral
Conduta abusiva (gestos, palavras, atitudes,
comportamentos)
que atentem por sua repetição e/ou sistematização
contra a dignidade e/ou integridade psíquica e/ou física de
uma pessoa,
pondo em perigo sua posição de trabalho ou deteriorando o
ambiente de trabalho.
Assédio Moral
Não confundir com:
excesso ou redução de trabalho,
ordem de transferência,
mudança de local de trabalho,
exigências no cumprimento de metas,
cumprimento rígido de horários,
falta de segurança,
obrigação de trabalhar em situação de risco, pouco
confortável ou ergonomicamente penosa.
O assédio moral pode manifestar-se como um
quadro psiquiátrico:
transtornos de humor, de ansiedade e dependência de
álcool.
O afastamento do trabalho, se necessário, está
relacionado aos sintomas manifestos.
Mitos sobre transtorno mental e trabalho
• Recuperar-se de um transtorno mental é impossível;
• Trabalhar adoece;
• Uma vez recuperada, a pessoa tende a ser um
empregado de segunda classe;
• Pessoas com transtorno mental não toleram
qualquer estresse no trabalho;
• Pessoas com transtornos mentais são imprevisíveis,
violentas e perigosas.
Papel positivo do trabalho
O local de trabalho é um dos principais ambientes que afetam nossa saúde
mental, podendo promover ou sabotar saúde mental.
O trabalho (em um ambiente saudável) promove saúde mental através de:
-
Estruturação do tempo (falta de estrutura de tempo pode ser um peso psicológico
importante);
Contato social;
Esforço coletivo e propósito (em um contexto social além do familiar);
Identidade social (emprego é um elemento importante em definir o self da pessoa);
Atividade regular (organizando a vida diária).
O tratamento de transtornos mentais é multidimensional, e o trabalho é
um ambiente onde é possível aumentar o nível de consciência para
transtornos mentais, promovendo boas práticas em saúde mental e
oferecer ferramentas para reconhecimento precoce de problemas de saúde
mental, bem como estabelecendo conexões com serviços para
encaminhamento, tratamento e reabilitação.
Obrigado!
“Todos têm o direito a trabalho decente e produtivo em
condições de liberdade, equidade, segurança e dignidade.
Para pessoas com transtornos mentais, ter acesso a esse
direito é particularmente desafiador.”
OIT, 2000.
Gustavo Pradi Adam
[email protected]