1/6
COMPARATIVO DE GUIDELINES SOBRE ALGUNS ITENS NO MANEJO DE PACIENTES COM MICRORGANISMOS RESISTENTES EM INSTITUIÇÃO DE SAÚDE
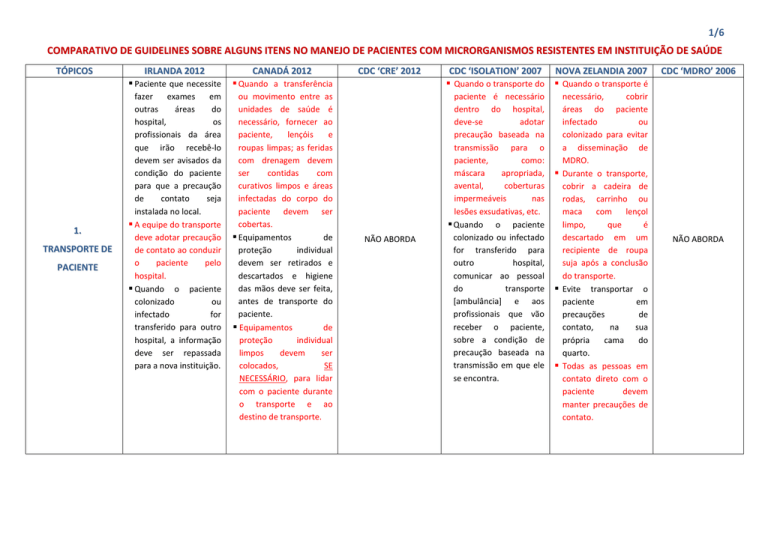
TÓPICOS
1.
TRANSPORTE DE
PACIENTE
IRLANDA 2012
Paciente que necessite
CANADÁ 2012
Quando a transferência
fazer
exames
em
outras
áreas
do
hospital,
os
profissionais da área
que irão recebê-lo
devem ser avisados da
condição do paciente
para que a precaução
de
contato
seja
instalada no local.
A equipe do transporte
deve adotar precaução
de contato ao conduzir
o
paciente
pelo
hospital.
Quando o paciente
colonizado
ou
infectado
for
transferido para outro
hospital, a informação
deve ser repassada
para a nova instituição.
ou movimento entre as
unidades de saúde é
necessário, fornecer ao
paciente,
lençóis
e
roupas limpas; as feridas
com drenagem devem
ser
contidas
com
curativos limpos e áreas
infectadas do corpo do
paciente devem ser
cobertas.
Equipamentos
de
proteção
individual
devem ser retirados e
descartados e higiene
das mãos deve ser feita,
antes de transporte do
paciente.
Equipamentos
de
proteção
individual
limpos
devem
ser
colocados,
SE
NECESSÁRIO, para lidar
com o paciente durante
o transporte e ao
destino de transporte.
CDC ‘CRE’ 2012
NÃO ABORDA
CDC ‘ISOLATION’ 2007 NOVA ZELANDIA 2007
Quando o transporte do Quando o transporte é
paciente é necessário
dentro do hospital,
deve-se
adotar
precaução baseada na
transmissão para o
paciente,
como:
máscara
apropriada,
avental,
coberturas
impermeáveis
nas
lesões exsudativas, etc.
Quando o paciente
colonizado ou infectado
for transferido para
outro
hospital,
comunicar ao pessoal
do
transporte
[ambulância] e aos
profissionais que vão
receber o paciente,
sobre a condição de
precaução baseada na
transmissão em que ele
se encontra.
necessário,
cobrir
áreas do paciente
infectado
ou
colonizado para evitar
a disseminação de
MDRO.
Durante o transporte,
cobrir a cadeira de
rodas, carrinho ou
maca
com
lençol
limpo,
que
é
descartado em um
recipiente de roupa
suja após a conclusão
do transporte.
Evite transportar o
paciente
em
precauções
de
contato,
na
sua
própria
cama
do
quarto.
Todas as pessoas em
contato direto com o
paciente
devem
manter precauções de
contato.
CDC ‘MDRO’ 2006
NÃO ABORDA
2/6
COMPARATIVO DE GUIDELINES SOBRE ALGUNS ITENS NO MANEJO DE PACIENTES COM MICRORGANISMOS RESISTENTES EM INSTITUIÇÃO DE SAÚDE
TÓPICOS
2.
ACOMODAÇÃO DO
PACIENTE
IRLANDA 2012
CANADÁ 2012
Quarto exclusivo para Pacientes
que
CDC ‘CRE’ 2012
Quando possível, o
CDC ‘ISOLATION’ 2007
Quarto exclusivo para
NOVA ZELANDIA 2007
Quarto exclusivo deve
CDC ‘MDRO’ 2006
Quarto individual é
paciente em precaução
de contato deve ser
disponibilizado
com
banheiro privativo.
Quando
quarto
privativo
não
é
possível, discutir com a
equipe de controle de
infecção
hospitalar
para instalar coorte de
pacientes,
incluindo
Enfermeira exclusiva
para os cuidados da
coorte.
Deve haver espaço
suficiente em torno de
cada
leito
para
minimizar
a
transmissão
da
infecção.
paciente colonizado
e/ou infectado com
CRE deve ser alojado
em quarto individual.
Quando
quarto
privativo não estiver
disponível para cada
paciente colonizado
e/ou infectado por
CRE, deve-se instalar
coorte
desses
pacientes.
paciente em precaução
de contato deve ser
disponibilizado.
Quando
quarto
privativo não é possível,
discutir com a equipe
de controle de infecção
hospitalar para instalar
coorte de pacientes.
Profissional de saúde
deve usar luvas e
capote ao manusear
paciente em precaução
de contato, bem como
toda sua área ao redor.
ser
disponibilizado
para paciente suspeito
ou colonizado por
MDRO importante.
Quando
quarto
privativo
não
é
possível para todos os
pacientes
em
precaução de contato,
dar preferência para
aqueles que podem
facilitar a transmissão,
por
ex:
com
incontinência
fecal,
lesões
exsudativas,
etc.
Pacientes com o
mesmo MDRO pode
ser
colocado
no
mesmo
quarto
–
coorte; especialmente
quando
quartos
individuais não estão
disponíveis.
Na
medida
do
possível,
designar
enfermeiros exclusivos
para cuidar da coorte.
preferido
para
pacientes
que
necessitam
de
precaução
de
contato.
Quando
quarto
individual não está
disponível,
a
equipe de controle
de
infecção
hospitalar deverá
ser consultada para
avaliar os riscos
associados
com
outras opções de
acomodação
do
paciente
(por
exemplo: instalar
coorte, mantendo
o paciente com um
colega de quarto
que apresente o
mesmo MDRO).
necessitam
de
precauções de contato
devem ser colocadas em
quarto individual com
banheiro privativo.
Quando
quarto
individual
para
o
paciente é limitado,
uma avaliação de risco
deve ser realizada para
determinar a alocação
do
paciente
e/ou
possibilidade de fazer
coorte.
Instalar
coorte
de
pacientes
infectados
e/ou colonizados com o
mesmo microrganismo.
3/6
COMPARATIVO DE GUIDELINES SOBRE ALGUNS ITENS NO MANEJO DE PACIENTES COM MICRORGANISMOS RESISTENTES EM INSTITUIÇÃO DE SAÚDE
TÓPICOS
3.
AMBIENTE, ARTIGOS
E EQUIPAMENTOS
IRLANDA 2012
Artigos não críticos de
CANADÁ 2012
Medidas adicionais de
uso constante devem
ser exclusivos para
paciente colonizado
ou
infectado
por
MDRO,
como:
termômetro,
esfigmomanômetro e
estetoscópio.
Reforço
no
quantitativo da equipe
de higienização para
áreas onde paciente
com MDRO estiver
internado.
Aumento
na
frequência de limpeza
e atenção especial nas
superfícies
mais
tocadas no ambiente,
como: trilhos da cama,
cadeira ao lado do
paciente, maçanetas,
etc.
limpeza e/ou frequência
podem ocorrer em
situações
onde
a
transmissão contínua de
agentes
infecciosos
específicos é observada
(por
exemplo,
C.
difficile, norovírus e
rotavírus).
Todas as superfícies
horizontais
e
frequentemente
tocadas devem ser
limpas pelo menos duas
vezes por dia e quando
suja.
Artigos não críticos para
assistência ao paciente
(exemplo: termômetros,
manguito de pressão
arterial, oxímetro de
pulso), devem ser de
uso exclusivo, para o
paciente ou limpo e
desinfetado de acordo
com a rotina antes de
sua reutilização em
outro paciente.
CDC ‘CRE’ 2012
NÃO ABORDA
CDC ‘ISOLATION’ 2007
Paciente em precaução
NOVA ZELANDIA 2007
Disponibilizar
CDC ‘MDRO’ 2006
Dispor de pessoal
baseada na transmissão
deve ter artigos não
críticos exclusivos para
prevenir a transmissão,
como:
termômetro,
esfigmomanômetro
e
estetoscópio.
A limpeza e desinfecção
de todas as áreas de
assistência ao paciente
são importantes para
superfícies tocadas com
frequência,
especialmente aquelas
mais
próximas
do
paciente, que são mais
susceptíveis de estarem
contaminadas,
como
por exemplo: os trilhos
da cama, mesas de
cabeceira,
cômodas,
maçanetas,
pias,
superfícies
e
equipamentos
em
proximidade com o
paciente, etc.
materiais individuais
para
pacientes
colonizados
por
MDROs, ou podem ser
compartilhados
na
coorte.
Se materiais de uso
único
não
são
possíveis para cada
paciente, proceder a
limpeza e desinfecção
antes de usar no
próximo paciente.
de
limpeza
exclusivo para a
unidade
de
cuidados
de
pacientes
colonizados
ou
infectados.
Aumentar
a
frequência
da
limpeza
e
desinfecção
de
superfícies tocadas
constantemente
(exemplo: trilhos
da
cama,
prancheta
da
cabeceira da cama,
cômodas,
maçanetas
das
portas).
NÃO ABORDA
ARTIGOS E
EQUIPAMENTOS
4/6
COMPARATIVO DE GUIDELINES SOBRE ALGUNS ITENS NO MANEJO DE PACIENTES COM MICRORGANISMOS RESISTENTES EM INSTITUIÇÃO DE SAÚDE
TÓPICOS
4.
DESCONTINUIDADE
DA PRECAUÇÃO
DE CONTATO
IRLANDA 2012
CANADÁ 2012
Parece
aconselhável A
duração
das
continuar a precaução
de contato para todos
os pacientes que foram
previamente infectados
ou são conhecidos por
serem colonizados com
MDROs.
Na readmissão do
paciente,
é
aconselhável um novo
screening para facilitar
a avaliação de risco
pela equipe de controle
de infecção hospitalar.
precauções deve ser
determinada caso-a-caso
quando os sintomas do
paciente
são
prolongados ou quando
o
paciente
é
imunossuprimido.
O paciente com sintomas
persistentes deve ser
reavaliado para doença
crônica subjacente.
Testes microbiológicos
repetidos podem ser
necessários.
CDC ‘CRE’ 2012
Não
há
informações suficientes
para
recomendação
sobre
quando
interromper precauções
de contato entre os
pacientes infectados, no
entanto, a colonização
por
Enterobactérias
produtoras
de
carbapenemase [CRE],
em alguns pacientes
identificados durante as
investigações do CDC foi
prolongada [> 6 meses].
Nenhuma
recomendação pode ser
feita
para
a
descontinuidade
da
precaução de contato no
caso de CRE.
CDC ‘ISOLATION’ 2007
Esse
Guideline
faz
NOVA ZELANDIA 2007 CDC ‘MDRO’ 2006
Nesse Guideline não Se culturas são
considerações sobre o
tempo prolongado em
que
pacientes
colonizados
podem
permanecer
nessa
condição, por meses; e
em falhas na detecção
de carreadores de VRE
quando admitidos no
hospital.
Solicita
consultar
documento CDC ‘MDRO’
2006 [sexta coluna] para
tomada de decisão sobre
descontinuar precaução
de contato.
recomendamos
exames para liberação
do
paciente
da
precaução de contato.
Colonização
por
MDRO pode persistir
por anos.
Precaução de contato
deve ser interrompida
apenas seguindo caso
a caso por uma equipe
multidisciplinar.
A
equipe deve avaliar o
risco de transmissão
MDRO de um paciente
infectado
ou
colonizado para os
outros.
A decisão de remover
alguém da precaução
de contato deve ser
baseada nos mesmos
princípios tomados na
decisão para isolar
pessoas.
utilizadas
para
detectar e isolar
pacientes
colonizados
por
MRSA ou VRE, e
não há nenhuma
descolonização
desses pacientes, é
lógico supor que a
precaução
de
contato seria usada
enquanto
o
paciente
permanecer
internado.
Pacientes podem
permanecer
colonizados
por
MDROs por longos
períodos.
5/6
COMPARATIVO DE GUIDELINES SOBRE ALGUNS ITENS NO MANEJO DE PACIENTES COM MICRORGANISMOS RESISTENTES EM INSTITUIÇÃO DE SAÚDE
GUIDELINES UTILIZADOS:
1. Guidelines for the Prevention and Control of Multi-Drug Resistant Organisms (MDRO) Excluding MRSA in the Healthcare Setting – Irlanda – 2012
2. Routine Practices and Additional Precautions for Preventing the Transmission of Infection in Healthcare Settings – Canadá – 2012
3. Guidance for Control of Carbapenem-resistant Enterobacteriaceae (CRE) - CDC/USA – 2012
4. Guideline for Isolation Precautions: Preventing Transmission of Infectious Agents in Healthcare Settings - CDC/USA – 2007
5. Guidelines for the Control of Multidrug-resistant Organisms in New Zealand – Nova Zelandia - 2007
6. Management of Multidrug-Resistant Organisms in Healthcare Settings – CDC/USA - 2006
Outras referências que podem ser consultadas:
(1) ANVISA. NOTA TÉCNICA Nº 01/2013. Medidas de Prevenção e Controle de Infecções por Enterobactérias Multiresistentes. Brasília, 2013.
(2) ANVISA. Informe Técnico Nº 05/07. Surto de Enterococo Resistente à Vancomicina em Estabelecimentos de Assistência à Saúde - Fundamentos e
Esclarecimentos Gerais. Brasília, 2008.
(3) ANVISA. Investigação e Controle de Bactérias Multirresistentes. Brasília, 2007.
(4) ANVISA. Curso Básico de Controle de Infecção Hospitalar – Caderno C: Medidas de Proteção Anti-infecciosa. Brasília, 2000.
(5) UEM. Hospital Universitário Regional de Maringá. Serviço de Controle de Infecção Hospitalar. Microrganismo Multirresistente. PR, 2013-2014.
(6) UFJF. Hospital Universitário de Juiz de Fora. Manual de Procedimentos e Condutas para Prevenção das Infecções Relacionadas à Assistência a Saúde. MG, 2013.
(7) UERJ - Hospital Universitário Pedro Ernesto. Coordenadoria de Controle de Infecção Hospitalar. Propostas para o Controle de Acinetobacter spp Panresistente
no HUPE. RJ, 2010.
(8) SES-PR. RESOLUÇÃO SESA Nº 0674/2010. Aprova o regulamento técnico que estabelece as ações de vigilância em saúde a serem desenvolvidas no Controle das
Bactérias Multirresistentes (BMR) e Bactérias oriundas de Infecções Hospitalares e de Surtos em Serviços de Saúde. PR, 2010.
6/6
(9) UFG. Hospital de Clínicas da Universidade Federal de Goiás. Prevenção e Controle de Infecções - Manual do Acadêmico. GO, 2008.
(10) SES–RS. Núcleo de Vigilância em Estabelecimentos de Saúde- Controle de Infecção. Controle de Bactérias Multirresistentes. RS, 2007.
(11) SMS-RS. Coordenadoria Geral de Vigilância em Saúde. Manual de Orientação para Controle da Disseminação de Acinetobacter sp
Carbapenêmicos no Município de Porto Alegre. RS, s/d.
(12) FIOCRUZ. Instituto de Pesquisa Clínica Evandro Chagas [IPEC]. Serviço de Controle de Infecção Hospitalar. Rotina de MRSA. RJ, s/d.
LEGENDA:
MDRO – microrganismo multidroga resistente
CRE – Enterbocatérias produtoras de carbapenemase
MRSA – Staphylococcus aureus meticilina resistente
VRE – Entrecoccus sp vancomicina resistente
C. difficile – Clostridium difficile
Resistente a











