Avaliação perioperatória do
paciente diabético
Roberto Pozzan
Universidade do Estado do Rio de Janeiro
A escassez de evidências faz com que clínicos experientes
sejam imprescindíveis ao passo que metodologistas são
fundamentais na organização, interpretação e análise das
mesmas. O meio termo e a distribuição equilibrada pareceunos o mais adequado a esta Diretriz. Assim, o conceito que
norteou a primeira versão prevaleceu: os participantes
foram selecionados entre especialistas das ciências da saúde
com experiência assistencial e metodológica. Tendo em
vista a redução da taxa de complicações perioperatórias,
os fundamentos da avaliação perioperatória e as normas e
recomendações atuais foram revistos. A metodologia e os
níveis de evidência adotados foram os seguintes:
Graus de recomendação e Níveis de
evidência
Grau/Classe de recomendação - refletindo o tamanho do
efeito do tratamento
Classe I - Benefício >>> Risco; o tratamento/
procedimento deve ser indicado/administrado;
Classe IIa - Benefício >> Risco; a opção pelo tratamento/
procedimento pode ajudar o paciente;
Classe IIb - Benefício ≥ Risco; não está definido se o
tratamento/procedimento pode ajudar o paciente;
Classe III - Risco ≥ Benefício; o tratamento/procedimento
não deve ser realizado, uma vez que não ajuda e pode
prejudicar o paciente.
Níveis de evidência
A - Evidências em várias populações, derivadas de ensaios
clínicos randomizados e metanálises;
B - Evidências em limitado grupo de populações, derivadas
de único ensaio clínico randomizado ou estudos clínicos não
randomizados;
C - Evidências em grupo muito limitado de populações,
derivadas de consensos e opiniões de especialistas, relatos e
séries de casos.
A mensagem final da apresentação da Diretriz anterior
permanece em perfeita harmonia com esta proposta de revisão:
“Infelizmente, não chegamos ao limite de anular o estresse
provocado pela intervenção cirúrgica nem todas as suas
consequências, mas o leitor perceberá que há muito que
pode ser feito para tornar mais tranquilo e bem sucedido o
procedimento cirúrgico, sem ferir a verdade científica.”
Etapas da avaliação perioperatória
¤ Etapa I. Verificar as condições clínicas do paciente
¤ Etapa II. Avaliar a capacidade funcional
¤ Etapa III. Estabelecer o risco intrínseco associado ao tipo
de procedimento.
¤ Etapa IV. Decidir sobre a necessidade de testes para
avaliação complementar. Utilização dos algoritmos.
¤ Etapa V. Investigar situações específicas e adequar o
tratamento.
Etapas da avaliação perioperatória
¤ Etapa I. Verificar as condições clínicas do paciente
¤ Etapa II. Avaliar a capacidade funcional
¤ Etapa III. Estabelecer o risco intrínseco associado ao tipo
de procedimento.
¤ Etapa IV. Decidir sobre a necessidade de testes para
avaliação complementar. Utilização dos algoritmos.
¤ Etapa V. Investigar situações específicas e adequar o
tratamento.
Avaliação Geral - história
¤ Doença de base que indicou o procedimento;
¤ Dados clínicos, sociodemográficos e culturais;
¤ Antecedentes cirúrgicos;
¤ Estado clínico e necessidade de compensação de doenças coexistentes
(DVP, AVE, DM, hepatopatias, distúrbios hemorrágicos, DPOC e distúrbios da
tireoide);
¤ Identificação de cardiopatias graves e de fatores de risco para
cardiopatias;
¤ Determinação da capacidade funcional;
¤ Uso de medicamentos que possam interferir no ato operatório;
¤ Informações sobre a urgência e o risco do procedimento e da qualidade
do hospital;
¤ Esclarecimento das dúvidas do paciente e seus familiares.
Avaliação Geral – exame físico
¤ Identificar alterações queII Diretriz
aumentam
riscos
de Avaliação Perioperatória
da
Sociedade Brasileira de Cardiologia
perioperatórios
Diretrizes
¤ Sopros e diminuição de pulsos
periféricos
¤ Turgência de jugular
Tabela 1 - Exame físico e risco de complicações no perioperatório
Sinal
S (%)
E (%)
RVP
B3 predizendo edema pulmonar
17
99
14,6
B3 predizendo IAM ou morte cardíaca
11
99
8,0
Aumento da PVC predizendo edema pulmonar
19
98
11,3
Aumento da PVC predizendo IAM
ou morte cardíaca
17
98
9,4
Fonte: modificado de McGee, 20015. B3 - terceira bulha cardíaca; PVC pressão venosa central; IAM - infarto agudo do miocárdio. RVP - razão de
verossimilhança positiva: os valores indicam o quanto que um resultado de um
teste diagnóstico aumentará a probabilidade pré-teste de uma condição-alvo,
podendo-se estimar que a chance de ocorrência do fenômeno analisado é alta
(valores maiores do que 10), moderada (valores maiores do que 5 e menores
do que 10), pequena (valores de 2 a 5) e insignificante (valores de 1 a 2)6.
Etapas da avaliação perioperatória
¤ Etapa I. Verificar as condições clínicas do paciente
¤ Etapa II. Avaliar a capacidade funcional
¤ Etapa III. Estabelecer o risco intrínseco associado ao tipo
de procedimento.
¤ Etapa IV. Decidir sobre a necessidade de testes para
avaliação complementar. Utilização dos algoritmos.
¤ Etapa V. Investigar situações específicas e adequar o
tratamento.
Estratificação de risco para
procedimentos não cardíacos
Alto (Risco cardíaco ≥ 5,0%
Cirurgias vasculares (aórtica, grandes vasos, vascular periférica)
Cirurgias de urgência ou emergência
Intermediário (Risco cardíaco ≥ 1,0% e < 5,0%)
Endarterectomia de carótida e correção endovascular de aneurisma
de aorta abdominal
Cirurgia de cabeça e pescoço
Cirurgias intraperitoeais e intratorácicas
Cirurgias ortopédicas
Cirurgias prostáticas
Baixo (Risco cardíaco <1,0%)
Procedimentos endoscópicos
Procedimentos superficiais
Cirurgia de catarata
Cirurgia de mama
Cirurgia ambulatorial
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Adaptado de Fleisher e cols, 2007
Etapas da avaliação perioperatória
¤ Etapa I. Verificar as condições clínicas do paciente
¤ Etapa II. Avaliar a capacidade funcional
¤ Etapa III. Estabelecer o risco intrínseco associado ao tipo
de procedimento.
¤ Etapa IV. Decidir sobre a necessidade de testes para
avaliação complementar. Utilização dos algoritmos.
¤ Etapa V. Investigar situações específicas e adequar o
tratamento.
Avaliação Geral - exames
¤ Pacientes de baixo risco clínico realizando
procedimentos de baixo risco não necessitam de
exames pré-operatórios.
¤ Para outros tipos de procedimentos cirúrgicos e outros
perfis de risco de pacientes, não há indicação da
realização rotineira de exames pré-operatórios em
pacientes assintomáticos.
¤ A indicação de exames pré-operatórios deve ser
individualizada conforme as doenças e comorbidades
apresentadas pelos pacientes, assim como o tipo e
porte da cirurgia proposta.
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação Geral - exames
¤ Eletrocardiograma:
¤ Complementa a avaliação cardiológica;
¤ Arritmias;
¤ Distúrbios de condução;
¤ Isquemia miocárdica e/ou infarto do miocárdio;
¤ Sobrecargas cavitárias;
¤ Distúrbios eletrolíticos;
¤ Efeitos de medicamentos.
¤ Anormalidades eletrocardiográficas tendem a aumentar
com a idade e presença de comorbidades e tem baixo
poder preditivo de complicações perioperatórias.
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação Geral - exames
¤ Recomendações para solicitação do ECG
¤ Grau de recomendação I e Nível de evidência C
¤ História de presença de doença cardiovascular
¤ Episódio recente de dor torácica isquêmica
¤ Diabetes melito
¤ Grau de recomendação IIa e Nível de evidência C
¤ Obesos
¤ Idade superior a 40 anos
¤ Grau de recomendação III e Nível de evidência C
¤ Rotina em indivíduos assintomáticos submetidos a
procedimentos de baixo risco
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação Geral - exames
¤ Radiografia do tórax:
¤ Raramente interfere na anestesia e não é preditor de
complicações perioperatórias
¤ Recomendações para solicitação:
¤ Grau de recomendação I e Nível de evidência C:
¤ Pacientes com história e/ou exame físico sugestivo de
doenças cardiorrespiratórias
¤ Grau de recomendação IIa e Nível de evidência C:
¤ Pacientes com idade superior a 40 anos
¤ Cirurgias de médio a grande porte, principalmente as
intratorácicas e intra-abdominais
¤ Grau de recomendação III e Nível de evidência C
¤ Rotina em indivíduos assintomáticos
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação Geral - exames
¤ Hemograma completo:
¤ Grau de recomendação I e Nível de evidência C
¤ História de anemia, doenças hematológicas e hepáticas;
¤ Suspeita de anemia no exame clínico ou presença de
doenças crônicas associadas à anemia;
¤ Cirugias de médio e grande porte, com previsão de
sangramento e necessidade de transfusão
¤ Grau de recomendação IIa e Nível de evidência C
¤ Idade superior a 40 anos
¤ Grau de recomendação III e Nível de evidência C
¤ Rotina em indivíduos assintomáticos
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação Geral - exames
¤ Hemostasia/testes de coagulação:
¤ Grau de recomendação I e Nível de evidência C
¤ Pacientes em uso de anticoagulação;
¤ Pacientes com insuficiência hepática;
¤ Portadores de distúrbio de coagulação e/ou história de
sangramento;
¤ Cirurgias de médio e grande porte
¤ Grau de recomendação III e Nível de evidência C
¤ Rotina em indivíduos assintomáticos
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação Geral - exames
¤ Creatinina sérica:
¤ Grau de recomendação I e Nível de evidência C
¤ Nefropatia, diabetes melito, hipertensão arterial
sistêmica, insuficiência hepática e insuficiência cardíaca;
¤ Cirurgias de médio e grande porte
¤ Grau de recomendação IIa e Nível de evidência C
¤ Pacientes com idade superior a 40 anos
¤ Grau de recomendação III e Nível de evidência C
¤ Pacientes assintomáticos
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Fluxograma de avaliação
perioperatória
¤ Excluir condições cardíacas agudas
¤ Se angina instável, infarto agudo do miocárdio, choque
cardiogênico, edema agudo dos pulmões, bradiarritimia ou
taquiarritimia grave, ou paciente tem risco espontâneo
muito elevado, a operação não cardíaca deve, sempre
que possível, ser cancelada e reconsiderada somente após
estabilização cardíaca.
¤ Estratificar risco conforme algoritimo de preferência
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Algoritmo de Lee
¤ Operação intraperitoneal,
intratorácica ou vascular
suprainguinal
¤ Doença arterial coronariana
(ondas Q, sintomas de
isquemia, teste ergométrico
positivo, uso de nitrato)
¤ Insuficiência cardíaca
congestiva (clínica, RX tórax
com congestão)
¤ Doença cerebrovascular
¤ Diabetes com insulinoterapia
¤ Creatinina > 2,0mg/dl
Classes de risco
I – nenhuma variável (risco 0,4%)
II – uma variável (risco 0,9%)
III – duas variáveis (risco 7,0%)
IV - ≥ três variáveis (risco 11,0%)
Algoritmo do ACP
¤ IAM < 6 meses (10 pontos)
¤ IAM > 6 meses (5 pontos)
¤ Angina Classe III (10 pontos)
¤ Angina Classe IV (20 pontos)
¤ EAP na última semana (10 pontos)
¤ EAP alguma vez na vida (5 pontos)
Classes de risco
Alto risco: ≥ 20 pontos (risco > 15%)
Risco intermediário: ≥ duas variáveis (risco 3-15%)
Baixo risco: uma variável risco < 3%)
Variáveis:
Idade > 70 anos
História de angina
DM
Ondas Q no ECG
¤ Suspeita de EAO crítica (20 pontos)
¤ Ritmo não sinusal ou ritmo sinusal com ESV no ECG (5
pontos)
¤ > 5 EV no ECG (5 pontos)
¤ Idade > 70 anos (5 pontos)
¤ Cirurgia de emergência (10 pontos)
História de ICC
História de IAM
Isquemia no ECG
HAS com HVE
Conduta
Baixo Risco
Risco Intermediário
Alto risco
Lee classe I e II
Lee classe III e IV com
Lee classe III e IV com
ACP baixo risco
ACP risco
intermediário
ACP alto risco
Diretamente a
operação
Para cirurgia vascular e
cirurgia de médio risco
Teste funcional de
isquemia miocárdica
positivo, cateterismo
cardíaco.
Sempre que possível,
adiar a operação
até estabilizar a
condição cardíaca.
Se a natureza do
risco for isquêmica,
cateterismo
cardíaco.
ICC ou angina e CF II
ICC ou angina e CF III ou IV
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação perioperatória
suplementar
¤ Ecocardiograma transtorácico:
¤ Grau de recomendação I e Nível de evidência B
¤ Valvopatias com manifestações clínicas importantes;
¤ Transplante hepático.
¤ Grau de recomendação IIa e Nível de evidência C
¤ Pacientes com IC.
¤ Grau de recomendação IIb e Nível de evidência B
¤ Cirurgias de alto risco.
¤ Grau de recomendação IIb I Nível de evidência C
¤ Cirurgia bariátrica;
¤ Obesidade mórbida
¤ Grau de recomendação III e Nível de evidência C
¤ Rotina para todos os pacientes
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação perioperatória
suplementar
¤ Testes não invasivos para a detecção de isquemia
miocárdica:
¤ Contra-indicada no baixo risco e risco elevado;
¤ Risco intermediário se houver sintomatologia
¤ Teste ergométrico:
¤ Baixo custo
¤ 4-5 mets apresenta bom prognóstico perioperatório
¤ Cintilografia miocárdica:
¤ Maior custo
¤ Melhor acurácia nos pacientes com BRE e BRD
¤ Pacientes com baixa capacidade funcional
¤ Ecocardiograma de estresse:
¤ Maior custo
¤ Acurácia semelhante à cintilografia miocárdica
¤ Pacientes com baixa capacidade funcional
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação perioperatória
suplementar
¤ Holter:
¤ Avaliação de arritimias graves detectadas no exame físico e
ECG basal
¤ Cineangiocoronariografia:
¤ Síndromes coronarianas agudas
¤ Suspeita de DAC baseada nos resultados de testes
funcionais não invasivos
¤ Grau de recomendação I:
¤ Síndromes coronarianas agudas (Nível de evidência A)
¤ Testes não invasivos indicativos de alto risco (Nível de
evidência C)
¤ Grau de recomendação IIa e Nível de evidência C:
¤ Pacientes com indicação do exame baseada nas
diretrizes vigentes da DAC.
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Etapas da avaliação perioperatória
¤ Etapa I. Verificar as condições clínicas do paciente
¤ Etapa II. Avaliar a capacidade funcional
¤ Etapa III. Estabelecer o risco intrínseco associado ao tipo
de procedimento.
¤ Etapa IV. Decidir sobre a necessidade de testes para
avaliação complementar. Utilização dos algoritmos.
¤ Etapa V. Investigar situações específicas e adequar o
tratamento.
Avaliação específica
¤ Doença aterosclerótica coronariana:
¤ Sintomas e sinais de valor prognóstico:
¤ Angina
¤ Insuficiência cardíaca
¤ Isquemia no ECG
¤ Limiar de isquemia
¤ Anatomia coronariana
¤ Cineangio e testes funcionais sem benefício adicional
naqueles que já tem diagnóstico de DAC
¤ Anamnese e exame físico com ECG e RX tórax podem ser
suficientes para determinar o risco perioperatório;
¤ Medicações pré-operatórias deverão ser mantidas até o dia
da cirurgia e retornar no pós-operatório assim que possível.
A suspensão do uso de nitratos poderá ser considerada no
dia da cirurgia.
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação específica
¤ Hipertensão arterial sistêmica:
¤ Grau de recomendação I e Nível de evidência C:
¤ A pressão arterial deverá estar controlada antes da cirurgia
se houver tempo hábil para tal;
¤ As medicações anti-hipertensivas devem ser mantidas no
pré-operatório, inclusive no dia da operação;
¤ Se o paciente está com pressão arterial elevada e não há
tempo para o controle efetivo da PA, deve-se utilizar BB de
curta ação (esmolol) ou clonidina VO quando esmolol não
estiver disponível;
¤ Hipocalemia se estiver presente deve ser corrigida;
¤ O reinício da terapêutica anti-hipertensiva no pósoperatório, de preferência a que o paciente utilizava antes
da cirurgia, deve ser realizado o mais rápido possível;
¤ A otimização da volemia deve ser realizada durante todo o
perioperatório.
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação específica
¤ Insuficiência cardíaca congestiva:
¤ Grau de recomendação I e Nível de evidência C:
¤ Pacientes com sintomas de IC devem ser avaliados cm
relação à etiologia e repercussão funcional da disfunção
miocárdica;
¤ O tratamento deve estar otimizado previamente à cirurgia,
mantendo as medicações no perioperatório (inclusive no
dia da cirurgia);
¤ Os agentes anestésicos depressores da contralidade
miocárdica devem ser evitados nos portadores de ICC;
¤ O Manejo de volume deve ser criterioso e nos portadores de
função cardíaca criticamente deprimida, o uso de
monitorização invasiva pode ser útil tanto no intra como no
pós-operatório imediado;
¤ Evitar beta adrenérgicos agonistas nos pacientes com
cardiomiopatia hipertrófica;
¤ Pacientes em classe funcional II/IV da NYHAndevem ter a
operação eletiva adiada até a otimização da medicação
e melhora dos sintomas.
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação específica
¤ Valvopatias:
¤ Grau de recomendação I e Nível de recomendação C:
¤ Pacientes que tiverem indicação de tratamento
intervencionista deverão ser tratados antes da cirurgia
proposta;
¤ O tratamento medicamentoso deverá estar otimizado e as
medicações deverão ser tomadas no dia da cirurgia,
inclusive;
¤ Manejo da volemia deve ser estrito;
¤ Profilaxia da endocardite infecciosa deverá ser avaliada;
¤ Pacientes em uso de anticoagulação devem ser avaliados
quanto a reajustes de doses e ponte de anticoagulação
com heparina no perioperatório.
¤ Grau de recomendação IIa e Nível de evidência C:
¤ EAO importante, mesmo assintomática, deverão ser
submetidos ao tratamento intervencionista antes da
cirurgia.
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação específica
¤ Arritimias cardíacas:
¤ Deverão ter avaliação do cardiologista/arritmologista:
¤ Se houver sintomas de baixo débito, cardiopatia
estrutural e comprometimento da função cardíaca;
¤ Sintomas relacionados a taquiarritmias em portadores de
WPW ou não que tenham crises de taquicardia de início
e término súbitos;
¤ Sintomas relacionados a baixo débito ou síncope em
pacientes com FC basal inferior a 50bpm;
¤ Portadores de FA;
¤ Assintomáticos com grande densidade de arritimias
ventriculares isoladas ou não na presença de doença
cardíaca estrutural.
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Avaliação específica
¤ Distúrbios da condução:
¤ Deverão ter avaliação do cardiologista/arritmologista:
¤ BAV de alto grau;
¤ BAV primeiro grau com sintomas de baixo débito;
¤ Bloqueio trifascicular;
¤ Bloqueio bifascicular com sintomas de baixo débito.
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Considerações para pacientes de
alto risco
¤ Situações nas quais existem informações objetivas de
que o risco de complicações cardiovasculares graves,
como morte cardíaca, infarto não fatal e acidente
vascular cerebral, supera o risco de morte pela doença
de base, poderá haver contraindicação para a cirurgia
não cardíaca.
¤ Escolha do hospital:
¤ Capacidade de reconhecimento e tratamento de
complicações:
¤ Pessoal treinado
¤ Equipamentos existentes
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Medidas de redução do risco
¤ Betabloqueadores:
¤ Benefício associado à redução da FC (55-65bpm) sem
hipotensão arterial (PAS > 100mmHg);
¤ Grau de recomendação I:
¤ Cirurgias vasculares arteriais com isquemia miocárdica
sintomática ou evidenciada por prova funcional (Nível de
evidência B)
¤ Cirurgias não vasculares com isquemia miocárdica
sintomática ou evidenciada por prova funcional (Nível de
evidência C)
¤ Uso prévio de betabloqueador devem manter uso no pósoperatório (Nível de evidência B)
¤ Grau de recomendação IIa e Nível de evidência B:
¤ Cirurgias vasculares com risco intermediário
¤ Grau de recomendação III:
¤ Contraindicações para o uso de betabloqueadores.
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Medidas de redução de risco
¤ Estatinas:
¤ Proteção independente da redução do nível do colesterol;
¤ Grau de recomendação I
¤ Cirurgias vasculares (Nível de evidência A)
¤ Coronariopatia prévia (Nível de evidência C)
¤ Uso prévio (Nível de evidência B)
¤ Grau de recomendação IIB:
¤ Pacientes de alto risco - classes II e III da ACP (Nível de
evidência C)
¤ Clonidina:
¤ Pacientes coronariopatras que serão submetidos a
operações vasculares com contraindicação para o uso
de betabloqueadores (Grau de recomendação IIa e
Nível de evidência A)
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Medidas de redução de risco
¤ Antiagregantes plaquetários:
¤ Grau de recomendação I:
¤ Coronariopatas manter uso do AAS em dose reduzida
(75-100mg), exceto nas neurocirurgias e ressecção
trasnuretral de próstata (Nível de evidência B);
¤ Angioplastia recente, suspender tienopiridínico 05 dias antes
e manter AAS durante todo período perioperatório,
retornando o tienopiridínico antes que o paciente complete
10 dias de suspensão (Nível de evidência C);
¤ Pacientes em uso apenas de tienopiridínico em cirurgia de
moderado a alto risco de sangramento, suspender o
tienopiridínico 05 dias antes (Nível de evidência C).
¤ Grau de recomendação IIa e Nível de evidência C:
¤ Manutenção de dupla agregação plaquetária em
procedimentos de baixo risco de sangramento;
¤ Manutenção de antiagregação somente com
tienopiridínico em cirurgias de baixo risco de sangramento.
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
- Tempo mínimo: 14 dias; Nível de evidência C.
• Após angioplastia com stent farmacológico:
- Tempo ideal: não estabelecido; Nível de evidência C;
Medidas
de redução de risco
- Tempo mínimo: 365 dias; Nível de evidência B.
Tabela 3 - Intervalos preconizados entre a revascularização miocárdica
e a operação não cardíaca. Obs: Nos casos de stent, esse intervalo
compreende o tempo de suspensão do clopidogrel (5 dias)
Obes
Taba
Cate
Trom
Tabela
Tipo
Tipo de revascularização
Intervalo mínimo
Intervalo ideal
Pac
Variável: condições do
paciente
30 dias
Ciru
Angioplastia sem stent
7 dias
14 dias
Stent convencional
14 dias
> 6 semanas
Stent farmacológico
Um ano
Indefinido
Cirúrgica
Gran
Gran
Neu
Acid
6.3. Profilaxia para
tromboembolismo
venosoBrasileira de Cardiologia (2011)
II Diretriz
de Avaliação Perioperatória da Sociedade
Artro
Ciru
as doses recomendadas nos guidelines de cada fabricante
(Nível de evidência C). De forma geral, consideraremos o
uso de heparina não fracionada (HNF) profilática na dose
de 5.000 UI SC 12/12 h ou 8/8 h; heparina de baixo peso
molecular (HBPM) profilática (dalteparina 5.000 UI SC 1x/
dia, tinzaparina 4.500 UI SC 1x/dia ou enoxaparina 40 mg
SC 1x/dia) e fondaparinux na dose de 2,5 mg SC 1X/dia (em
indivíduos > 50 kg);
• Para pacientes submetidos a cirurgia geral com um risco
mais alto, como um procedimento maior para neoplasia,
utilizar tromboprofilaxia com HBPM, HNF profilática 8/8 h
ou fondaparinux; Nível de evidência A;
• Para pacientes submetidos a cirurgia geral com múltiplos
fatores de risco para TEV que possam estar em uma categoria
de risco maior, utilizar um método farmacológico (HBPM,
Medidas de redução de risco
Tabela 6 - Tromboprofilaxia recomendada de acordo com os níveis de risco tromboembólico em pacientes hospitalizados*
Risco aproximado de TVP na
Níveis de risco
ausência de tromboprofilaxia&
Opções de tromboprofilaxia sugeridas
Risco baixo
< 10,0%
Pequena cirurgia em pacientes que deambulam
Semtromboprofilaxiaespecífica
Deambulação precoce e intensiva
Pacientes clínicos que deambulam
Risco moderado
HBPM (nas doses recomendadas), baixa dose HNF 12/12 h
Maioria das cirurgias gerais, cirurgias ginecológicas e
ou 8/8 h, fondaparinux
urológicas abertas
10-40,0%
Pacientes clínicos restritos ao leito ou gravemente doentes
Tromboprofilaxiamecânica#
Risco moderado de TEV + alto risco de sangramento
Risco alto
HBPM (nas doses recomendadas), fondaparinux, ou
Artroplastia de joelho ou quadril, cirurgia de fratura de quadril
Grandes traumas, lesão de medula espinhal
Alto risco de TEV + alto risco de sangramento
40-80,0%
varfarina (RNI 2,0-3,0)
Tromboprofilaxiamecânica#
* Os termos descritivos foram deixados propositalmente sem definição para permitir a interpretação clínica individual; & Índices baseados em exames diagnósticos
objetivos em pacientes com TVP assintomática sem o uso de tromboprofilaxia; # Tromboprofilaxia mecânica inclui compressão pneumática intermitente e/ou meias
elásticas de compressão. Considerar retornar para tromboprofilaxia anticoagulante quando o risco de sangramento diminuir; TEV - Tromboembolismo venoso,
HBPM - heparina de baixo peso molecular; HNF - heparina não fracionada; TVP - trombose venosa profunda.
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
É provável que populações de baixa renda, com pouco
acesso ao sistema de saúde, com cardiopatias outras além das
Medidas de redução de risco
Tabela 8 - Pacientes com risco de adquirir endocardite infecciosa grave
Portador de prótese cardíaca valvar
Valvopatia corrigida com material protético
Antecedente de endocardite infecciosa
Valvopatia adquirida em paciente transplantado cardíaco
Cardiopatia congênita cianogênica não corrigida
Cardiopatia congênita cianogênica corrigida que evolui com lesão residual
Cardiopatia congênita corrigida com material protético
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Medidas de redução de risco
II Diretriz de Avaliação Perioperatória da
Sociedade Brasileira de Cardiologia
Diretrizes
Tabela 10 - Esquemas medicamentosos de profilaxia para endocardite infecciosa antes de procedimentos dentários
Dose única 30 a 60 minutos antes do procedimento
Criança
Adulto
Via de administração
Medicação
Oral
Amoxicilina
50 mg/Kg
2g
Clindamicina
20 mg/Kg
600 mg
Cafalexina
50 mg/Kg
2g
Azitromicina ou claritromicina
15 mg/Kg
500 mg
Ampicilina
50 mg/Kg
2g
Cefazolina ou ceftriaxone
50 mg/Kg
1g
Clindamicina
ou
cefazolina ou ceftriaxone
20 mg/Kg
600 mg
50 mg/Kg
1g
Oral –
alergia à penicilina
Parenteral (EV ou IM)
Parenteral (EV ou IM) - alergia à
penicilina
EV - endovenoso; IM - intra-muscular
Tabela 11 - Esquemas medicamentosos de profilaxia para
endocardite infecciosa antes de procedimentos geniturinários e
gastrointestinais
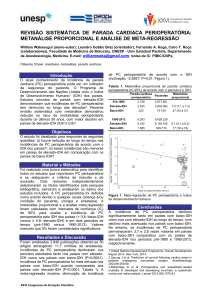
6.6. Controle glicêmico
6.6.1. Pré-operatório
Portadores de diabetes melito têm maior probabilidade
Via de
administração
Medicação
Dose única
II Diretriz de Avaliação
Perioperatória
da Sociedade
Brasileira
de Cardiologia
(2011)
de serem
submetidos
a intervenções
cirúrgicas
e internação
30 minutos antes
hospitalar que não diabéticos. Informações epidemiológicas
Cefazolina ou ceftriaxone
Parenteral (EV ou IM) - alergia à
penicilina
Clindamicina
ou
cefazolina ou ceftriaxone
EV - endovenoso; IM
- intra-muscular
Medidas
de
redução de risco
Tabela 11 - Esquemas medicamentosos de profilaxia para
endocardite infecciosa antes de procedimentos geniturinários e
gastrointestinais
6.6. Co
6.6
Por
de ser
Via de
Medicação
administração
hospita
Criança
Adulto
brasile
50 mg/Kg
2g
Ampicilina* +
que d
Parenteral (EV)
gentamicina
1,5 mg/Kg
brasile
20 mg/Kg
1g
Parenteral (EV) Vancomicina +
causa
alergia à penicilina
gentamicina
1,5 mg/Kg
especi
*Obs: Fazer reforço com 1,0 g, 6 horas após o procedimento; EV morte
endovenoso; IM - intra-muscular
indivíd
portad
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)
Dose única
30 minutos antes
Avaliações de comorbidades
¤ Hipotireoidismo:
¤
¤
¤
¤
Avaliar fatores de risco do paciente
Não valorizar TSH < 10mU/dl
Hipotireoidismo grave somente cirurgias de emergência
Avaliação e suporte de endocrinologista
¤ Hipertireoidismo:
¤ Hipertireoidismo grave somente cirurgias de emergência
¤ Avaliação e suporte de endocrinologista
¤ Insuficiência renal;
¤ Suporte dialítico no perioperatório
¤ Avaliação adequada do hospital a ser utilizado
¤ Asma e DPOC:
¤ Uso de corticoide
¤ Avaliação e suporte de pneumologista
II Diretriz de Avaliação Perioperatória da Sociedade Brasileira de Cardiologia (2011)