Doenças Causadas
por Bactérias
Higiene e Saúde Humana
Profª Paula Alvarez Cabanêz
Alegre-ES
2014
Tuberculose
Doença causada por uma bactéria descoberta por
Robert Koch;
Em 90% dos casos, a doença ataca apenas os
pulmões, pode atingir também todos os órgãos do
corpo sendo conhecida como tuberculose miliar;
Agente etiológico: Mycobacterium tuberculosis
Período de incubação: 4 a 6 semanas
A invasão do bacilo no organismo não significa
que a doença irá se desenvolver;
O avanço irá depender da resistência
imunológica da pessoa.
Transmissão
Aspiração de gotículas de saliva suspensas
no ar.
Após a transmissão pela via inalatória
pode ocorrer
O indivíduo elimina o bacilo devido suas defesas;
A bactéria se desenvolve mas não causa a doença;
A tuberculose se desenvolve causando a doençatuberculose primária;
A ativação da doença ocorre vários anos depois –
Tuberculose pós primária.
Diagnóstico
Clínico com base na anamnese;
RX do tórax;
Exame do escarro preferencialmente pela
manhã;
Teste de Mantoux – Injeta-se tuberculina na
pele.
Teste de Mantoux
Negativo: sem endurecimento ou endurecimento com menos de 5
mm de diâmetro.
Limítrofe: endurecimento de 5 a 9 mm de diâmetro.
Positivo: endurecimento com mais de 9 mm de diâmetro.
Sinais e sintomas
Êmese e dores abdominais após refeição;
Tosse com eliminação de escarro;
Fadiga;
Anorexia;
Perda de peso;
Hipertermia vespertina;
Sudorese noturna;
Hemoptise.
Tratamento
Rifampicina;
Isoniazida;
Pirazinamida.
Profilaxia
Lavar as mãos;
Educação sanitária;
Vacinação com BCG;
Isolar doentes;
Evitar aglomerações em ambientes
fechados;
Manter vigilância epidemiológica;
Notificação.
Escarlatina
A cada 100 casos de dor de garganta causados
por bactéria, 10 são escarlatina.;
Enfermidade aguda, infecciosa e contagiosa;
Os sintomas iniciais se parecem com os da
rubéola ou sarampo.
Agente etiológico - Streptococus scarlatina
Escarlatina
Incidência - Atinge crianças
entre os cinco e dez anos e suas epidemias são
mais comuns no outono e na primavera;
Transmissão – Direta - Ocorre pelo contato com
as secreções da boca e nariz. Mais freqüente nas
fases iniciais da doença.
Escarlatina
INCUBAÇÃO- Pode variar desde poucas horas
até 10 dias. Normalmente, dura de três a quatro
dias.
Escarlatina
SINTOMAS
Febre;
Dor de garganta (fica avermelhada);
Vômitos;
Pulso acelerado (120 a 150 pulsações por minuto);
Dores no corpo;
Abatimento;
Falta de apetite;
Sede;
Exantema (erupção cutânea com descamação).
Escarlatina
Tratamento
Antibiótico - Penicilina é muito eficaz para
combater a bactéria. Deve-se aplicar injeção e
depois, tomar a droga por via oral, durante 10
dias, no mínimo.
Quando o paciente não puder tomar penicilina,
pode-se dar outros medicamentos do gênero.
Escarlatina
Complicações
Hemorragias no estômago, intestino, baço;
Dores fortes nos gânglios;
Inflamação nos rins;
Convulsões;
Dores nas articulações;
Infecção nos tímpanos.
Escarlatina
Infecção Puerperal
É a infecção que se localiza nos órgãos genitais e
que ocorre após o parto ou abortamento recentes;
Seguida de peritonite e de septicemia
Agente Etiológico
Estreptococos
Estafilococos
Pseudomonas
Gardnerella vaginalis entre outros
Fatores Predisponentes
Parto cesariana – 20%;
Ruptura prematura das membranas – 21%;
Parto vaginal prolongado e traumático –7.7%;
Hemorragia pré, intra e pós-parto;
Fatores Predisponentes
Condições socioeconômicas;
(estado civil não definido que tem como conseqüência um maior numero de parceiros sexuais, elevando o
índice de infecções cervicovaginais);
Atividade sexual;
Retenção de restos ovulares;
Circlagem;
Idade materna;
(adolescente é mais freqüente a infecção endometrial pós-cesaria do que em pacientes mais
idosa,talvez devido o comportamento sexual)
Gemelaridade.
Tratamento
Baseia-se na antibioticoterapia assim que o
diagnostico tenha sido estabelecido e os materiais
para cultura colhidos;
Como a infecção é polimicrobiana, terapêutica
antibiótica deve ser abrangente;
As combinações mais comuns utilizadas são:
Ampicilina, penicilina associada a gentamicina ou
amicacina e metronidazol
Infecção Puerperal
Sintomas
Aceleração do pulso;
Hipertermia de 38ºC que ocorre em 2 dos
10 primeiros dias pós-parto;
Calafrios
Infecção Puerperal
Profilaxia
Estratégias de educação Sanitária;
Assepsia rigorosa durante o parto;
Assepsia pós parto(vestes, utensílios)
Tratamento das Estreptocócicas
Semmelweis conseguiu reduzir as doenças
nas maternidades, obrigando os médicos a
se lavarem cuidadosamente, antes e
deopis das cirurgias.
Erisipela
Processo linfático agudo da pele provocado pelos
estreptococos ;
Agente etiológico: Streptococcus pyogenes
Outros estreptococos ou estafilococos;
Incidência:Pode ocorrer em pessoas de qualquer
idade, mas é mais comum nos diabéticos;
Obesos e nos portadores de deficiência da circulação
venosa dos membros inferiores.
Erisipela
Sintomas
Lesões apresentando uma parte hipocorada (parte
sem cor) com borda elevada e intenso eritema
(vermelhidão);
Formam-se vesículas que se rompem,
eliminando líquido seroso altamente contagioso;
Erisipela
Como se desenvolve?
Através de lesão causada por fungos (frieira);
Arranhões na pele;
Corte de calos ou cutículas;
Coçadura de alguma picada de inseto;
Erisipela
Tratamento
Antibioticoterapia
Erisipela
Complicações
-
-
Pode evoluir para forma gangrenosa;
Hiperemia;
Choque toxêmico;
Calafrios;
G.N.D.A;
Linfedema;
Febre reumática;
Elefantíase;
Erisipela
Profilaxia
Tratamento dos doentes;
Educação Sanitária;
Evitar lesões na pele.
Erisipela
Erisipela
Erisipela
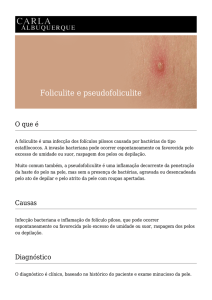
Foliculite
É uma inflamação do folículo piloso, que pode
ocorrer em qualquer parte do corpo do
indivíduo:
Agente etiológico: Staphylococcus aureus
Foliculite
Sintomas:
Formação de pequenas pústulas ("bolhinhas de
pus")
Hiperemia ao redor dos pêlos.
Lesões elevadas e avermelhadas que podem
ter ponto amarelo (pus) no centro.
Prurido no local afetado.
Foliculite - Tipos
Foliculite decalvante: Leva à atrofia do pêlo,
deixando áreas de alopécia que se expandem
com a progressão periférica da doença;
Foliculite da barba: Localizada na área da
barba, podem formar placas avermelhadas,
inflamatórias, com inúmeras pústulas e crostas.
Foliculite - Tipos
Foliculite queloideana : comum em homens de
pele negra, formam lesões agrupadas que ao
cicatrizar deixam cicatrizes endurecidas e
queloideanas;
Periporite supurativa: atinge as crianças
pequenas, com pústulas superficiais ou nódulos
inflamatórios que acabam por drenar secreção
purulenta.
Foliculite - Tratamento
Tratamento é feito com antibióticos de uso
local ou sistêmico específicos para a bactéria
causadora e cuidados antissépticos;
Algumas lesões podem necessitar de
drenagem cirúrgica.
Profilaxia- Foliculite
Manter da pele limpa;
Preferencialmente com sabão líquido contendo
um agente antibacteriano
Foliculite decalvante
Foliculite Queloideana
Furunculose
É uma tumefação dolorosa da pele, produzida
pela Infecção bacteriana da pele;
Recorrências de furúnculos podem ocorrer por
meses ou anos tornando-se problema de difícil
resolução clínica.
Furunculose
Agente etiológico: Staphylococcus aureus;
Incidência:Acomete mais os homens que as
mulheres, principalmente após a puberdade.
Furunculose
Como se desenvolve
Substâncias gordurosas na pele, que fecham
o folículo e propiciam a infecção;
Uso de roupas justas, que levam à fricção.
Ao coçar a lesão o indivíduo ‘machuca’ o
furúnculo fazendo com que seja eliminado pus
que vai infectar outros folículos próximos;
Furunculose
Sintomas
Nódulo muito doloroso, vermelho,
inflamatório, endurecido e quente;
Prurido;
Edema.
Furunculose
gy
Tratamento
Uso de antibiótico sistêmico e aplicação de
calor local, por meio do uso de compressas
quentes;
Drenagem cirúrgica, em alguns casos;
Sabonete bacteriano e antibiótico tópico no
nariz e unha empregados em furunculose
recidivante.
Furunculose
Prevenção
Uso de antibiótico para tratar todos os episódios que
ocorram;
Limpeza da pele com substâncias anti-sépticas;
Lavagem freqüente das mãos;
Uso de toalhas limpas;
Trocas freqüentes de fronhas e roupas íntimas;
Furunculose
Gonorréia
É uma doença sexualmente transmissível;
Agente Etiológico: Neisseria gonorrheae;
Também chamada de Blenorragia;
Período de incubação: 2 a 6 dias;
Transmissão: É transmitida diretamente por via sexual.
Gonorréia - Sintomatologia
Homem: Algia, ardor a micção, secreção
uretral muco-purulento, disúria, prostração,
hipertermia, com a evolução: uretrite,
epididimite, esterelidade;
Mulher: Geralmente assintomática, com a
evolução apresenta algia, ardência,
leucorréia e polaciúria;
Gonorréia - Localização
O Gonococo pode ter outras localizações além da geniturinária:
Reto (proctite);
Conjuntiva ocular (oftalmia neonatal).
Para evitar esta complicação que deixa a criança cega, é utilizada nas maternidades um
colírio de nitrato de prata (técnica de Crede);
Articulação;
(artrite gonocócica)
No parto pode ocorrer gonorréia nos órgãos sexuais do
recém nascido.
(A maioria das crianças com gonorréia infecta-se por ocasião de abuso sexual)
Gonorréia - Diagnóstico
É basicamente clínico;
Exame papanicolau;
Se houver necessidade - coleta "in vitro" ou
local, através de um swab (Haste com um pedaço de
algodão na ponta). O material recolhido é transposto
em um campo de cultura e após 72 horas.
Gonorréia - Tratamento
Antibióticos, Ceftriaxone,ciprofloxacino, ofloxacino,
outros;
Abstinência sexual ou uso de preservativos nas
relações sexuais.
Profilaxia
Tratar as pessoas doentes e portadoras;
Evitar relações sexuais com pessoas
contaminadas;
Reduzir o número de parceiros sexuais;
Usar preservativos nas relaçoes sexuais.
Gonorréia
Artrite devido a gonorréia
Gonorréia
Meningite Meningocócica
Infecção das meninges;
A bactéria invade inicialmente a garganta, mas
caso atinja a via sanguínea, poderá afetar as
meninges;
Agente etiológico: Neisseria meningitides;
Período de incubação: 3 a 4 dias.
Meningite meningocócica
Transmissão
Gotículas de saliva;
Um indivíduo assintomático poderá transmitir o
agente etiológico a outra pessoa;
Sintomatologia
Febre alta;
Náuseas e vômitos;
Convulsões;
Cefaléia intensa;
Sonolência;
Erupção cutâneo-eritematosa.
Sintomatologia
Abaulamento de fontanela (moleira inchada);
Erupção cutâneo-eritematosa;
Hidrocefalia;
Septicemia;
Miocardia.
Diagnóstico
Através de uma coleta de sangue ou fluido
espinal (líquido cefalorraquidiano) ;
Raios x da região.
Tratamento
É muito demorado pela dificuldade de se
fazerem os antibióticos atingirem as meninges;
Feito com penicilina, tetraciclina e cloranfenicol.
Profilaxia
Isolamento Respiratório e protetor;
Quimioprofilaxia;
Notificação compulsória;
Vacinação (baixa eficácia);
Vigilância dos comunicantes contactantes;
Manutenção do ambiente bem ventilado.
Petéquias em antebraço - meningite
Meningite sequela
Coqueluche
É uma doença infecciosa típica da infância, que
atinge as vias respiratórias;
Agente Etiológico: Bordetella pertussis ou
Haemophilus pertussis;
Período de incubação: 7 a 10 dias.
Transmissão
Através de gotículas eliminadas das vias
aéreas.
Sintomas
Estágio Catarral – queixas semelhantes a um
resfriado, hipertermia, coriza, espirros e tosse
irritativa;(duração 7 a 14 dias)
Estágio Paroxístico- Tosse que se caracteriza por
acesso repetidos, ruídos respiratórios guincho,
cianose após cada acesso de tosse e vômito;
(duração 4 a 6 semanas)
Estágio de Convalescença- Os sintomas começam
regredir progressivamente.(até 3 semanas)
Diagnóstico
Baseado em evidências clínicas;
Hemograma - Leucocitose;
Tratamento
Antibiótico eritromicina , tetraciclina ou
clorafenicol.
Profilaxia
Vacinação da população infantil;
Quimioprofilaxia.
Hanseníase
Também conhecida como lepra, morféia, malde-Lázaro, mal-da-pele, mal -do-sangue;
Ataca normalmente a pele, os olhos e os
nervos;
Agente etiológico: Mycobacterium leprae
Hanseníase
O agente é conhecido como bacilo de
hanseníase em homenagem a Armauer
Hansen em 1874;
Período de incubação: 2 a 5 anos
Transmissão
Contato direto com o bacilo, presentes na
saliva, secreções nasais, ou lesões
cutâneas.
Sinais e sintomas
Manchas brancas e amareladas na pele (local
insensível passando despercebido pelo paciente);
Pele grossa;
Maldarose (perda de cílios e sobrancelhas).
Formas da Hanseníase
Forma indeterminada – Manchas hipocrômicas ou
eritematosas na pele, com ausência de
sensibilidade.
Forma Virchowiana – Eritema e infiltração difusos,
placas eritematosas infiltradas e de bordas difusas,
tubérculos, nódulos, lesões da mucosa.
Formas da Hanseníase
Forma tuberculóide – Placas eritemo-violáceas,
edematosas, placas de localização palmar,
plantar e facial;
Forma dimorfa- Lesões eritematosas, planas com
o centro claro, lesões infiltradas com o centro
claro, lesões com tonalidade ferruginosa ou parda
Em todas as formas há manifestações
neurológicas
Forma Tuberculóide
Forma indeterminada
Forma dimorfa
Forma virchowiana
Diagnóstico
Baciloscopia;
Histopatologia;
Diagnóstico clínico, baseado na definição do
caso
Profilaxia
Promover educação sanitária adequada;
Promover desinfecção recorrente dos objetos
de uso do portador/doente;
Isolamento do doente que não estiverem em
tratamento;
Vacina BCG não é específica, mas é usada
como medida profilática
Tratamento
O tratamento dura de seis meses a dois anos com
medicação específica, reabilitação física e
psicossocial;
O que determina a duração é o estágio e forma da
doença;
Há cura para hanseníase;
Quem começa o tratamento deixa rapidamente de
ser contagioso, não constituindo mais perigo para as
pessoas próximas
Sífilis
Doença infecto-contagiosa, sistêmica de
evolução crônica com manifestções cutâneas
temporárias, provocadas por uma espiroqueta;
Agente etiológico: Treponemma pallidum
As manifestações podem ser precoces ou
tardia
Sinais e sintomas
Fase primária: cancro duro aparece cerca de
1 mês, nos órgãos genitais, boca, pode
desaparecer de forma gradual;
Fase secundária: Aparecem erupções
cutâneas, conhecida como roséola sifilítica;
Fase terciária: Disseminação em diversos
órgãos e tecidos, sífilis cardiovascular e
neurossífilis
Sífilis secundária
Sífilis primária
Sífilis congênita
Transmissão
Relação sexual;
Via transplacentária;
Transfusão de sangue;
Diagnóstico
Reação sorológica – VDRL;
Comprometimento do sistema nervoso é
comprovado pelo exame do liquor;
Rx dos ossos longos é muito útil;
Tratamento
Penicilina G benzatina;
Toda gestante terá VDRL a admissão hospitalar
ou imediatamente após o parto;
Se a mãe tiver sorologia positiva para sífilis
deverá ser feito o VDRL do bebê, se positivo
tratar com Penicilina G procaína ou penicilina
cristalina
Profilaxia
Reduzir o número de parceiros sexuais;
Evitar relações sexuais no período de
contágio;
Usar preservativos nas relações sexuais;
Promover higiene rigorosa após contato
sexual;
Controlar hemoderivados para transfusão;
Solicitar VDRL para gestantes;
Notificação