1) Absorção
2) Distribuição
3) Eliminação – Metabolização e Excreção
Metabolização ou Biotransformação
Geralmente, a metabolização ou biotransformação de um fármaco está
relacionada com a perda da atividade do mesmo e um aumento de sua
hidrossolubilidade a fim de facilitar sua eliminação pelos rins.
Locais: fígado (principalmente), pulmão, plasma, parede do intestino
Pode ocorrer por reações químicas espontâneas e não-catalizadas, mas a
grande maioria delas ocorre pela ação de enzimas específicas.
2) Metabolização ou Biotransformação
O metabólito formado pode ser: inativo, ativo, menos ativo ou tóxico
Pró-fármaco: a molécula só se torna ativa pós-metabolização
Objetivo:
•
Melhorar absorção – aumentar lipofilicidade
Ex: pivampicilina – esterificação do grupo polar carboxílico
•
Melhorar distribuição – quimioterapia – o fármaco só se torna ativo em um
sítio específico (Ex: pela ação de enzimas altamente concentradas no
órgão alvo).
•
Diminuir efeitos colaterais
•
Prolongar duração do efeito
•
Melhorar o gosto do medicamento
3) Excreção
Processo que leva o fármaco para fora do corpo
Mecanismos de Transporte dos Túbulos Renais
Acetazolamida
Inibidores da anidrase
carbônica
Túbulo contorcido
proximal
Túbulo Reto
Proximal
Cápsula de
Bowman
Córtex
Medula
Externa
Ramo
Ascendente
Espesso
Ramo Ascendente
Delgado
Alça de
Henle
Medula
Interna
Túbulo
Coletor
3) Excreção
Como os fármacos e outras
substâncias presentes no sangue
podem passar para a urina?
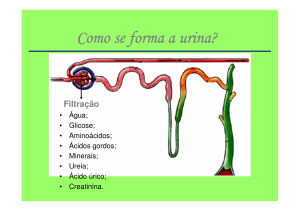
1)
Filtração
Glomerular:
limitação quanto ao peso
molecular do fármaco, mas
quase não há restrições para o
fármaco livre, ao contrário do
que acontece para o fármaco
ligado à proteína plasmática.
3) Excreção
2) Secreção Tubular: Além da filtração
glomerular, os fármacos presentes no
sangue podem passar para a urina por
secreção tubular ativa mediada por
transportadores (antibióticos, AINES,
ácido úrico). Pode haver concorrência
quando muitos substratos estão
presentes
simultaneamente.
Ex:
penicilina
Consequência: Fármaco é excretado pelo
rim de maneira eficiente, porém pode
gerar interação medicamentosa Ex:
penicilina e probenecide.
Probenecide não tem atividade terapêutica
e por competir com a penicilina pelo
transportador, pode aumentar seu
tempo de meia-vida plasmática.
3) Excreção
3)
Reabsorção Tubular Passiva:
Durante a passagem tubular, o
volume urinário se reduz muito,
concentrando o fármaco. No
caso de substâncias lipofílicas,
por difusão passiva pode ocorrer
ate 99% de reabsorção desta
substância. É portanto um
processo passivo e que está
estritamente
relacionado
à
propriedades físico-químicas da
substância (pKa, pH da urina,
coeficiente de partição lipídioágua).
Ex: Intoxicação com barbitúrico
Alcaliniza a urina com bicarbonato
favorecendo sua excreção
Intoxicação com metanfetamina
– acidificação da urina
3) Excreção
Excreção biliar – fármacos que sofrem ciclo êntero-hepático
Excreção fecal
Fármacos que sofrem ciclo êntero-hepático e substâncias que não são
absorvidas
Outras vias:
Pulmões – etanol, anestésicos
Leite – quantitativamente não é importante, mas pode ter consequências para o
bebê (esteróides, atropina, etc).
Avaliação da função renal
Inulina – mede o fluxo de filtração glomerular. É completamente filtrada e
não sofre nem secreção e nem reabsorção tubular.
Creatinina – mede o fluxo de filtração glomerular. É completamente
filtrada, é secretada no túbulo contorcido proximal. Não sofre reabsorção
tubular. Creatinina clearence - medida da função renal.