CONHECENDO O VIVA MULHER
Este manual encontra-se em fase de revisão.
Autorizamos sua fotocópia apenas para utilização durante os
treinamentos do Viva Mulher – Programa Nacional de Controle do
Câncer do Colo do Útero e de Mama.
Viva Mulher
Viva Mulher – Programa Nacional de Controle do Câncer do Colo do Útero e de Mama
1
2001 – Ministério da Saúde
Proibida a reprodução total ou parcial desta obra, de qualquer forma ou meio eletrônico, e
mecânico, fotográfico e gravação ou qualquer outro, sem a permissão expressa do Instituto
Nacional de Câncer/MS
(Lei n.º 5.988, de 14.12.73)
Ministério da Saúde
José Serra
Secretaria de Assistência à Saúde
Renilson Rehem de Souza
Instituto Nacional de Câncer
Jacob Kligerman
Tiragem desta edição: 30.000 exemplares
Criação, redação e distribuição:
Instituto Nacional de Câncer (INCA)
Coordenação de Prevenção e Vigilância – Conprev
Rua dos Inválidos, 212 – 2º , 3º e 4º andares
20231 – 020 – Rio de Janeiro – RJ
Tel.: (0XX21) 507.8485 – ramal 2047
Fax: (0XX21) 221.7006
e-mail: [email protected]
Ficha Catalográfica
B823c Brasil. Ministério da Saúde. Instituto Nacional de Câncer - INCA.
Conhecendo o Viva Mulher; Programa Nacional de Controle do Câncer do Colo do Útero e de
Mama. Rio de Janeiro:INCA, 2001
23 p.il.
Bibliografia
ISBN 85-7318-065-x
1.NEOPLASIAS DO COLO DO ÚTERO. 2.NEPLASIAS MAMÁRIAS. I,Título
CDD 616.994
2
SUMÁRIO
Apresentação
4
Fatores determinantes para a Política de Controle
do Câncer no Brasil
5
O Programa Viva Mulher
10
Diretrizes e estratégias do Viva Mulher
Da premissa para a estratégia
12
O papel do Ministério da Saúde
14
O papel das Secretarias de Estado da Saúde
15
O papel das Secretarias Municipais de Saúde
16
Bibliografia
19
3
APRESENTAÇÃO
O controle do câncer em nosso país representa, atualmente, um dos grandes
desafios que a saúde pública enfrenta. Isto porque, além de ser a segunda causa de
morte por doença,
ele demanda a realização de ações de variados graus de
complexidade, acopladas à necessidade de recursos humanos oriundos de diversas
áreas do conhecimento.
A estimativa do Ministério da Saúde, elaborada pelo Instituto Nacional de Câncer
(INCA),
para o ano 2001, aponta para 117.550 óbitos e para 305.330 casos novos
(incidência) de câncer. Dentre eles, o câncer de mama ocupa, na população feminina, o
primeiro lugar em incidência (31.590 casos) e mortalidade (8.670 mortes) e o câncer do
colo do útero, o terceiro lugar em incidência (16.270 casos) e o quarto em mortalidade
(3.725 mortes).
O VIVA MULHER – Programa Nacional de Controle do Câncer do Colo do Útero e
de Mama foi criado para atender a essa expectativa. Esta publicação, dirigida aos
profissionais de saúde no âmbito municipal, faz parte de um conjunto de textos
elaborados para atender à estratégia de capacitação e atualização de recursos humanos.
Isto porque o profissional de saúde engajado nas ações de prevenção e detecção desses
cânceres certamente, no seu dia-a-dia, atuará baseado na convicção de que a ação
individual redundará em resultados nacionais efetivos para o controle da doença.
JACOB KLIGERMAN
Diretor Geral do Instituto Nacional de Câncer
Ministério da Saúde
4
FATORES DETERMINANTES PARA A POLÍTICA DE CONTROLE DO CÂNCER NO
BRASIL
Câncer de Mama
É a maior causa de óbitos por câncer na população feminina brasileira,
principalmente na faixa etária de 40 a 69 anos e sua incidência varia em função de fatores
como raça, classe social, estado conjugal e local de residência (OMS, 1998, Ministério da
Saúde, 2000). Aproximadamente 80% dos tumores de mama são descobertos pela
própria mulher, ao palpar acidentalmente suas mamas (Ministério da Saúde, 1996). Sabese que um dos fatores que dificultam o tratamento e pioram a qualidade de vida das
mulheres com câncer de mama é o avançado estágio da doença no momento em que
estas são submetidas ao primeiro tratamento. Em geral, mais de 50% dos casos são
diagnosticados em estágios avançados (III e IV), gerando tratamentos muitas vezes
mutilantes, causando sofrimento à mulher e onerando os cofres públicos.
No Brasil, nas últimas duas décadas, a taxa bruta de mortalidade por câncer de
mama apresentou uma elevação de 68%, passando de 5,77 em 1979, para 9,70 mortes
por 100.000 mulheres em 1998.
É a partir da idade de 50 anos que a mortalidade por câncer de mama vem
crescendo no país, sendo que em faixas mais precoces a mortalidade permanece estável
nos últimos 20 anos. São fatores considerados como de alto risco para o aparecimento da
doença: a história familiar de câncer (mãe e irmã) e a história pessoal pregressa de
câncer de mama. A não identificação de mulheres com estes riscos, associada ao
diagnóstico tardio da doença, constitui-se em problema importante no controle do câncer
de mama no Brasil, que aponta para a necessidade de programas que estimulem o
diagnóstico precoce da doença. Por outro lado, a desigualdade de acesso à oferta de
tecnologia na atenção ao câncer de mama e de seu diagnóstico precoce mostra a
necessidade do conhecimento e redimensionamento da oferta real de mamógrafos, bem
como de sua capacidade de realização de exames, o mesmo podendo ser dito em relação
à rede de diagnóstico, tratamento e reabilitação. O cadastramento dos profissionais
envolvidos na rede, sua capacitação bem como a normalização e uniformização de
procedimentos, com seu controle de qualidade, constituem fatores prioritários para a
incorporação da atenção ao câncer de mama, envolvendo seu diagnóstico precoce,
tratamento e reabilitação, nas consultas de rotina.
Em termos de sua prevenção, apesar de não existirem evidências conclusivas de
5
que um alto teor de gordura na alimentação cause câncer de mama, uma dieta saudável
que inclua quantidades adequadas de proteínas, carboidratos e gorduras; muitas frutas,
verduras, legumes e grãos integrais; assim como pouco sal e açúcar, tem demonstrado
reduzir o risco não só desse tipo de câncer, como também de outros tipos, além de
doenças cardiovasculares e outras doenças crônico-degenerativas (World Cancer
Research Fund/American Institute for Cancer Research, 1997). De modo semelhante, a
atividade física regular e a manutenção do Índice de Massa Corporal – IMC abaixo de 30,
preferencialmente entre 18,5 e 25, constituem importantes fatores de proteção. No Brasil,
identifica-se a necessidade de estimular estilos de vida mais saudáveis, pois estes estão
sendo cada vez menos adotados pela população. Estes aspectos também precisam estar
articulados e incorporados nas consultas de rotina e nas campanhas públicas para
controle da doença.
A Organização Mundial de Saúde (OMS) recomenda o estímulo de hábitos
alimentares saudáveis (baixo teor de gordura, sal e açúcar; aumento de grãos integrais,
tubérculos, vegetais e frutas) como uma medida importante de prevenção primária
(Ministério da Saúde, 1997).
Como ação de prevenção secundária, ou seja, de detecção precoce do câncer
de mama, a OMS menciona três estratégias, complementares entre si, quais sejam:
auto-exame das mamas (AEM);
exame clínico das mamas (ECM); e
mamografia.
O auto-exame das mamas (AEM) é a inspeção visual e a palpação sistemática de
cada mama pela própria mulher, mensalmente, após a menstruação, geralmente do 7º ao
10º dia. Consiste na palpação detalhada da mama, permitindo o encontro de tumores
maiores do que 1 cm, quando superficiais.
O exame clínico das mamas (ECM) é o exame realizado pelo profissional de
saúde (médico ou enfermeiro) rotineiramente durante sua consulta. Ele evidencia
alterações macroscópicas identificáveis na inspeção, palpação das mamas e regiões
axilares e supraclaviculares.
Os dois procedimentos acima aumentam a detecção do câncer em estágios
iniciais, possibilitando a descoberta de pequenos tumores (de 1 a 3 cm), de forma que o
tratamento da doença possa ser feito em fase inicial (Ministério da Saúde, 1996). A
utilização desses dois exames educam a mulher para o cuidado com o seu corpo e
estimulam os profissionais de saúde para o diagnóstico da doença.
6
A mamografia é um exame radiológico realizado em aparelho de alta resolução, o
mamógrafo,
onde por meio dos raios X
se podem visualizar imagens tumorais,
calcificações etc. A mamografia tem suas indicações listadas a seguir.
a)
Para complementação do diagnóstico da doença, detectada pelo médico, por meio
do exame clínico das mamas e, muitas vezes, pela mulher, por meio do auto-exame das
mamas.
b)
Para acompanhamento rotineiro de mulheres consideradas com situação de alto
risco, ou seja, que já tiveram lesões pré-neoplásicas ou neoplásicas ou com história
familiar da doença em ascendentes e parentes diretos. As respectivas indicações do
período para realização da mamografia são:
mulheres com lesões previamente diagnosticadas como hiperplasia atípica ou
neoplasia lobular in situ, ou câncer de mama prévio em qualquer faixa etária
deverão fazer o exame anual;
mulheres com 40 anos ou mais de idade, com história familiar de câncer de
mama na mãe ou irmã, ocorridos na pré-menopausa deverão fazer o exame
anual.
c)
Para diagnóstico precoce de tumores ainda não detectáveis pelo AEM e o ECM.
Para tal, mulheres na faixa etária de 50 a 69 anos de idade passariam a realizar a cada 2
anos a mamografia com vistas a descobrir o que aqueles procedimentos não conseguem.
A essa mamografia realizada para procurar lesões suspeitas de malignidade em mulher
assintomática, se denomina mamografia de rastreamento (screening)
do câncer de
mama (Bassett, Jackson, 2000).
Câncer do colo do útero
A evolução do câncer do colo do útero, na maioria dos casos, se dá de forma
lenta passando por fases pré-clínicas detectáveis e curáveis. Dentre todos os tipos de
câncer, é o que apresenta um dos mais altos potenciais de prevenção e cura, chegando a
perto de 100%, quando diagnosticado precocemente. Seu pico de incidência situa-se
entre os 40 e 60 anos de idade e apenas uma pequena porcentagem ocorre abaixo dos
30 anos.
São considerados fatores de risco de câncer do colo do útero a multiplicidade de
parceiros e história de infecções sexualmente transmitidas (da mulher e de seu parceiro);
a idade precoce na primeira relação sexual, a multiparidade, a infecção pelo HIV/SIDA e o
tabagismo. Além desses fatores, estudos epidemiológicos sugerem outros, cujo papel
7
ainda não é conclusivo, tais como alimentação pobre em alguns micronutrientes,
principalmente vitamina C, beta caroteno e folato, e o uso de anticoncepcionais (Pontén et
al, 1995).
Atualmente, considera-se que a persistência da infecção pelo Vírus do Papiloma
Humano (HPV) representa o principal fator de risco de desenvolvimento do câncer do colo
do útero. Estudos que utilizam métodos de hibridização têm demonstrado que mais de
90% dos casos podem ser atribuídos a alguns tipos de HPV (Muñoz, 1997; Walboomers
et al, 1999), sendo o HPV 16 o responsável pela maior proporção de casos (50%),
seguido do HPV 18 ( 12%), HPV 45 (8%) e o HPV 31(5%). Sugere-se que o modelo de
associação entre HPV e câncer do colo do útero assemelha-se ao existente entre o
tabagismo e o câncer de pulmão (Sanjosé, 1997).
Há circunstâncias que favorecem a proliferação viral ou causam uma diminuição
da imunidade local, tais como uso crônico de corticosteróides, Diabetes Mellitus, SIDA e
Lupus Eritematoso Sistêmico. Mulheres portadoras dessas patologias que já tiveram
alterações citopatológicas ou clínicas compatíveis com HPV ou com alterações
citopatológicas de baixo grau de malignidade devem ser consideradas como de risco.
O câncer do colo do útero está consistentemente associado, em todas as regiões
do mundo, com o baixo nível sócioeconômico, ou seja, com os grupos que têm maior
vulnerabilidade social, (Sanjosé, 1997). É nesses grupos que se concentram as maiores
barreiras de acesso a rede de serviços para detecção e tratamento precoce da doença,
advindas de dificuldades econômicas e geográficas, insuficiência de serviços, e questões
culturais, como medo e preconceito dos companheiros.
A prevenção primária do câncer do colo do útero é feita, portanto, com a correção
de alguns desses fatores de risco, como por exemplo, com a criação de barreiras para
evitar a aquisição do principal agente etiológico, o HPV, com o estímulo ao sexo seguro.
A prevenção secundária é a detecção precoce do câncer ou de suas lesões
precursoras, onde a curabilidade chega a 100% dos casos. Existem diversos métodos
que podem ser utilizados, sendo o exame citopatológico (Papanicolaou) o mais
empregado. Todas essas características, somadas à existência desse método de
rastreamento sensível, seguro e de baixo custo, torna possível a detecção de lesões
precursoras e de formas iniciais, justificando os esforços para atingir prioritariamente a
faixa etária de 25 a 59 anos de idade nos programas de rastreamento em massa (OMS,
1998).
8
A sensibilidade do exame citopatológico varia entre os diferentes trabalhos, mas
pode ser considerada em torno de 70% e quando associado à colposcopia (visualização
do colo do útero por um sistema ótico de aumento, após coloração das células por ácido
acético e lugol), pode aumentar até 80%, sendo a estratégia adotada pela maioria dos
programas de rastreamento, ou seja, a utilização da colposcopia em casos selecionados
pelo exame citopatológico.
Embora o Brasil tenha sido um dos primeiros países no mundo a introduzir o
exame citopatológico (Papanicolaou) para a detecção precoce do câncer do colo do útero,
esta doença continua a ser entre nós um problema de saúde pública. (Ministério da
Saúde, 2000).
Quanto ao estágio do tumor no momento do diagnóstico, observa-se nos hospitais
considerados referência para tratamento de câncer, que mais de 70% das mulheres, entre
aquelas cujos prontuários registram o estágio, apresentam-se em fase avançada
da
doença, o que limita, em muito, a possibilidade de cura.
Outra dificuldade encontrada refere-se à cobertura da população feminina de risco.
Segundo pesquisa realizada pelo IBOPE, em 1994, apenas 30% das mulheres brasileiras
submeteram-se ao exame citopatológico pelo menos três vezes na vida. Esta taxa não
pode ser considerada como cobertura, já que não se sabe quando foi o último exame,
mas pode-se aceitá-la como um parâmetro, até que outras pesquisas regionais e
nacionais sejam realizadas. Essas pesquisas serão fundamentais para a avaliação do
impacto das ações empreendidas pois está estabelecido que há maior eficiência dos
programas quando estes alcançam coberturas maiores que 80% (OMS, 1998), o que
levaria à uma diminuição da mortalidade em torno de 50%.
Desta forma, programas de diagnóstico precoce do câncer do colo do útero
(screening) são considerados medidas de saúde pública para prevenção secundária e
baseiam-se na teoria de que os casos de carcinoma invasivo são precedidos por uma
série de lesões, as neoplasias intra-epiteliais cervicais, que podem ser detectadas e
tratadas (Miller, A.B., 1995).
Em nosso país, as ações de controle para a doença vêm sendo desenvolvidas ao
longo dos anos de forma isolada, em alguns estados e municípios, fundamentalmente
como fruto de iniciativas locais, muitas vezes por organizações não governamentais, não
sendo assegurada uma cobertura adequada nem uma conexão com as políticas nacionais
de saúde. Várias iniciativas têm sido tomadas no sentido de alertar
e recrutar a
população para a realização do exame preventivo (exame citopatológico), mas estas
9
iniciativas têm se baseado freqüentemente em campanhas de abrangência e
periodicidade insuficientes.
O PROGRAMA VIVA MULHER
O VIVA MULHER – Programa Nacional de Controle do Câncer do Colo do Útero e
de Mama vem sendo estruturado para atender essa expectativa, tendo como objetivo
reduzir a mortalidade e as repercussões físicas, psíquicas e sociais desses cânceres na
mulher brasileira, por meio da oferta de serviços para prevenção e detecção em estágios
iniciais da doença e o tratamento e reabilitação das mulheres. Desta forma, as diretrizes e
estratégias traçadas para o Programa contemplam a formação de uma rede nacional
integrada, com base em um núcleo geopolítico gerencial, sediado no município, que
permitirá ampliar o acesso da mulher aos serviços de saúde. Além disso, a capacitação
de recursos humanos e a motivação da mulher para cuidar da sua saúde fortalecerão e
aumentarão a eficiência da rede formada para o controle do câncer.
No que tange ao controle do câncer do colo do útero, as ações envolvem a
detecção precoce da doença por meio do exame citopatológico (Papanicolaou); a garantia
do tratamento adequado da doença e de suas lesões precursoras em 100% dos casos e o
monitoramento da qualidade do atendimento à mulher, nas diferentes etapas do
Programa. Para isso foram desenvolvidas 3 fases: projeto piloto, fase de intensificação e
fase de consolidação. O Projeto Piloto foi implantado, a partir do primeiro semestre de
1997 em seis localidades brasileiras: Curitiba (janeiro de 1997), Brasília, Recife e Rio de
Janeiro (março de 1997), Belém (abril de 1997) e Estado de Sergipe (janeiro de 1998).
Ele forneceu as bases técnicas para as outras fases subseqüentes, tais como a
necessidade de dar ênfase à faixa etária de 35 a 49 anos e a introdução da Cirurgia de
Alta Freqüência (CAF) com a metodologia “ver e tratar”.
Em agosto de 1998, foi iniciada a Fase de Intensificação, para a qual foram
convidadas a participar todas as mulheres brasileiras, prioritariamente as de 35 a 49 anos,
sendo introduzida, em nível nacional, uma base de dados, o SISCOLO – Sistema de
Informações de Controle do Câncer do Colo do Útero, capaz de fornecer subsídios para
um planejamento futuro. Com a participação de 97,9% dos municípios brasileiros, a
expansão nacional mostrou que, para se atingir um grande número de mulheres,
garantindo a realização do exame citopatológico e do tratamento, seria necessário um
grande
programa
de
capacitação
de
recursos
humanos,
inclusive
gerencial,
10
reestruturação da rede de serviços, sistema de informação adequado e garantia de
financiamento dos procedimentos envolvidos, o que foi implementado durante os anos de
1999 e 2000, na Fase de Consolidação.
Para o câncer de mama, no dia 27 de novembro de 2000, foi lançada a primeira
fase que se constitui no Projeto de Capacitação de Recursos Humanos na Área da
Saúde, com distribuição de material para treinamento contendo folhetos, livretes e vídeo
para profissionais de saúde alocados nos diversos níveis de atenção à saúde e no Projeto
de Organização da Rede de Serviço, prevendo a alocação de mamógrafos e pistolas para
biópsia por agulha grossa (core biopsy) em pólos de diagnósticos estaduais.
Além disso, o Programa Viva Mulher estimulará a realização do ECM pelo
profissional de saúde (médico e enfermeiro) e a realização do AEM pela mulher.
11
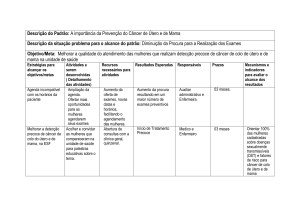
DIRETRIZES E ESTRATÉGIAS DO VIVA MULHER – Da premissa para a estratégia
As diretrizes propostas para o Programa estabelecem estratégias descritas
resumidamente na Figura 1 e prevêem a resolução das necessidades já apontadas para o
país.
Figura 1 – Diretrizes e Estratégias do Viva Mulher
DIRETRIZES
ESTRATÉGIAS
articular e integrar
uma rede nacional
consolidar uma base geolítica
gerencial do Programa
motivar a mulher a cuidar
da sua saúde
articular uma rede de
comunicação com a mulher
reduzir a desigualdade de
acesso da mulher à rede de saúde
melhorar a qualidade do
atendimento à mulher
aumentar a eficiência da
rede de controle do câncer
redimensionar a oferta real de
tecnologia para diagnóstico e
tratamento
informar, capacitar e atualizar
ccursos
humanos e disponibilizar
recursos materiais
criar um plano de vigilância e
avaliação
Estratégia 1 - Consolidar uma base geopolítica gerencial do Programa.
O objetivo desta estratégia é o de articular uma rede nacional de controle do câncer
do colo do útero e de mama, dentro do contexto do SUS, integrando-a aos diversos
segmentos e grupos organizados da sociedade.
Estratégia 2 - Articular uma rede de comunicação com a mulher.
Esta estratégia visa ao estabelecimento de uma rede de comunicação com a mulher,
12
a fim de que as ações de comunicação social desenvolvidas dentro das diversas etapas
do Programa possam, efetivamente motivar, ou seja, engajar a mulher para o controle do
câncer do colo do útero e de mama.
Estratégia 3 - Redimensionar a oferta real de tecnologia para detecção, diagnóstico
e tratamento do câncer do colo do útero e de mama.
Este redimensionamento está baseado no diagnóstico da capacidade instalada no
país, com previsão do atendimento da demanda e da capacitação de recursos humanos
existentes na rede. Tem por objetivo reduzir a desigualdade de acesso da mulher à rede
de saúde para o diagnóstico e tratamento do câncer do colo do útero e de mama.
Estratégia 4 - Informar, capacitar e atualizar recursos humanos e disponibilizar
recursos materiais, de forma continuada nos diversos níveis.
Esta estratégia tem o objetivo de uniformizar e dar conhecimento das normas e
procedimentos de prevenção, diagnóstico precoce, tratamento e medidas de reabilitação
do câncer do colo do útero e de mama; garantindo fluxos definidos e conhecidos de
encaminhamento na rede de saúde, com boa resolução, dentro da lógica da atenção
integrada da saúde da mulher, e objetivando a melhoria de seu atendimento. Visa a
capacitação de recursos humanos nas instâncias: gerencial do Programa, diagnóstico e
terapêutica, mobilização social, vigilância e avaliação, e formação acadêmica, conforme
Figura 2.
Figura 2 – Instâncias de capacitação do Programa
Instâncias de capacitação de recursos humanos do Programa
gerenciamento
diagnóstico e
terapêutica
mobilização
social
vigilância e
avaliação
formação
acadêmica
Estratégia 5 - Criar um plano de vigilância e avaliação do câncer do colo do útero e
de mama.
O objetivo desta estratégia é aumentar a eficiência da rede de atenção ao câncer de
13
mama, reduzindo a possibilidade de má utilização e fraudes; assegurar o controle de
qualidade; monitorar e avaliar as etapas de implantação do programa; acompanhar
alterações no perfil da mulher e do profissional envolvido na atenção ao câncer de mama
(hábitos, crenças e costumes), para melhorar as atividades de comunicação social e,
finalmente, estudar possíveis incorporações tecnológicas à rede do SUS.
O PAPEL DO MINISTÉRIO DA SAÚDE
O Ministério da Saúde, por intermédio do Instituto Nacional de Câncer, formula,
coordena, monitora e avalia as ações para o controle do câncer no país, articulando as
seguintes ações:
a) levantamento dos recursos humanos e materiais existentes, bem como das
necessidades de capacitação e reciclagem, por estado;
b) estabelecimento das metas específicas por estado e município;
c) realização de convênio com todas as Secretarias de Saúde dos Estados e do Distrito
Federal para a estruturação de uma Coordenação Estadual;
d) realização de encontros periódicos com os Coordenadores Estaduais para resolução e
planejamento de estratégias;
e) articulação com os gestores estaduais para garantia da execução das ações do
Programa, por meio dos mecanismos disponíveis de gestão do SUS;
f)
distribuição de equipamentos aos estados, mediante comodato, necessários à
colposcopia/cirurgia de alta freqüência, mamografia e punção aspirativa por agulha
grossa, visando a estruturação inicial de pólos de atendimento especializado e
capacitação de recursos humanos;
g) desenvolvimento de material educativo e de divulgação para o Programa;
h) elaboração de programas de ensino para a capacitação de recursos humanos para a
coleta e realização do exame citopatológico, exame clínico das mamas, consulta
médica especializada, mamografia e cirurgia de alta freqüência, dentre outros;
i)
normalização dos procedimentos técnicos para coleta, exame clínico das mamas,
mamografia, exame histopatológico; padronização na emissão dos laudos em
mamografia e cito-histopatologia, e elaboração do controle de qualidade dos
procedimentos, em conjunto com as Sociedades Científicas;
j)
adaptação do sistema de informação ambulatorial (SIA/SUS – DATASUS) instituindo o
Boletim de Produção Ambulatorial - BPA eletrônico, a fim de permitir a monitorização
das ações por parte dos municípios, estados e Ministério da Saúde;
14
k) elaboração de um sistema de informação - SISCAM, a fim de permitir a emissão de
relatório estatístico para acompanhamento e avaliação do Programa, além da
realização do controle de qualidade dos procedimentos;
l)
publicação periódica dos resultados alcançados em cada uma das unidades da
federação;
m) avaliação do impacto do Programa em nível nacional, estadual e municipal, por meio
do monitoramento de indicadores de avaliação obtidos das fontes RHC - Registro
Hospitalar de Câncer, RCBP - Registro de
Câncer de Base Populacional, SIM -
Sistema de Informação de Mortalidade e SIA/SUS - Sistema de Informações
Ambulatoriais;
n) garantia de pagamento de todos os procedimentos necessários à execução do
Programa;
o) desenvolvimento de pesquisa operacional em diferentes regiões para avaliação de
novas tecnologias para o controle do câncer do colo do útero e de mama;
p) articulação permanente com sociedades científicas e sociedade civil.
O PAPEL DAS SECRETARIAS DE ESTADO DA SAÚDE
Os estados, por intermédio das suas Secretarias de Saúde, participam e integram
ativamente o Viva Mulher – Programa Nacional de Controle do Câncer do Colo do Útero e
de Mama, dentro da política de descentralização do Sistema Único de Saúde – SUS com
a:
a) realização de um plano de trabalho para o estado para celebração do Convênio
MS/SES, tendo o INCA como interveniente;
b) participação efetiva nas etapas do Programa e suas respectivas estratégias, bem
como incorporação do “Fluxograma para o Atendimento da Mulher,” com garantia do
atendimento;
c) identificação de municípios/regiões sem a infra-estrutura necessária ao Programa para
adequação dentro da disponibilidade do estado;
d) ajuda na capacitação de recursos humanos nas categorias de profissionais de saúde
consideradas prioritárias ao Programa (médicos, enfermeiros e técnicos em
radiologia);
e) ajuda na reprodução e distribuição, proporcional à clientela a ser atingida, do material
educativo e de divulgação do Programa para todos os municípios;
15
f)
participação nos fóruns nacionais de planejamento e avaliação do Programa,
fornecendo dados atualizados à Coordenação no âmbito federal sempre que
necessário;
g) descentralização do Viva Mulher – Programa Nacional de Controle do Câncer do Colo
do Útero e de Mama para os municípios, organizando a rede de serviços para os
níveis de atenção secundária e terciária;
h) organização de uma rede de serviços, mediante novos credenciamentos ou
descredenciamento
dos
atuais,
para
leitura
de
exames
citopatológicos
e
histopatológicos, bem como do monitoramento de qualidade externo;
i)
organização de uma rede de serviços para mamografia, mediante novos
credenciamentos ou descredenciamento dos atuais, para leitura das mamografias,
bem como do controle de qualidade;
j) integração do Programa Viva Mulher com as ações dos diversos programas
implementados pelo Ministério da Saúde.
O PAPEL DAS SECRETARIAS MUNICIPAIS DE SAÚDE
Os municípios, por intermédio das suas Secretarias de Saúde, participam,
integram ativamente e captam a população feminina para o Viva Mulher – Programa
Nacional de Controle do Câncer do Colo do Útero e de Mama promovendo:
a) organização de um núcleo gerencial e a realização de um plano de trabalho para
as atividades a serem desenvolvidas no município, sob a coordenação do Estado;
b) participação efetiva no Programa promovendo a incorporação do "Fluxograma
para o atendimento da Mulher" nos diversos níveis da rede de saúde existente no
município;
c) identificação das Unidades de Saúde sem a infra-estrutura necessária ao
Programa, viabilizando sua adequação dentro da disponibilidade do município e
do estado;
d) organização da rede de coleta de material, orientação e tratamento de lesões ao
seu alcance;
e) provimento e distribuição às Unidades de Saúde dos kits de coleta, fixadores,
formulários de requisição de exames, planilhas de coleta, material educativo e de
divulgação;
16
f)
recolhimento
de
planilhas
de
coleta
e
consolidação
dos
dados,
com
encaminhamento à Coordenação Estadual;
g) ajuda na capacitação de recursos humanos nas categorias de profissionais de
saúde consideradas prioritárias ao Programa (médicos, enfermeiros e técnicos em
radiologia);
h) participação nos fóruns nacionais de planejamento e avaliação do Programa;
i)
descentralização do Viva Mulher – Programa Nacional de Controle do Câncer do
Colo do Útero e de Mama para as suas Unidade de Saúde;
j)
desenvolvimento de estratégias para a captação e garantia do atendimento das
mulheres, incluindo a ampliação da rede de serviços;
k) organização de uma rede de serviços, mediante novos credenciamentos ou
descredenciamento dos atuais, para leitura de exames citopatológicos e
histopatológicos, bem como do monitoramento de qualidade externo;
l)
organização de uma rede de serviços para mamografia, mediante novos
credenciamentos ou descredenciamento dos atuais;
m) acompanhamento sistemático de todas as mulheres com resultado positivo no
exame citopatológico, histopatológico e
mamografia, até a conclusão do
tratamento, com fornecimento periódico de dados para a Coordenação Estadual
do Programa;
n) integração do Viva Mulher com as ações dos diversos programas implementados
pelo Ministério da Saúde.
ABORDAGEM DO PROGRAMA
1. Para o controle do Câncer de Mama
Com o objetivo de educar a mulher e aproveitando o comparecimento dela à
Unidade de Saúde para realizar o exame preventivo do câncer do colo do útero
(Papanicolaou), a partir de 25 anos de idade, o profissional de saúde, médico(a) ou
enfermeiro(a), faz a anamnese, realiza o ECM e ensina o AEM. Após o ECM as mulheres
com exame anormal serão encaminhadas a uma consulta médica especializada onde
será avaliada a necessidade de mamografia, exame citopatológico ou histopatológico,
bem como a indicação de tratamento especializado ou retorno para uma nova avaliação.
17
Para mulheres com situação de alto risco, recomenda-se a mamografia anual,
conforme descrito nas páginas 8 e 9.
2. Para o controle do Câncer do Colo do Útero
A forma de abordagem adotada pelo Programa é o oferecimento do exame
citopatológico (Papanicolaou) às mulheres de maior risco para o câncer do colo do útero e
suas lesões precursoras, além do tratamento ou acompanhamento das lesões detectadas
pelo exame citopatológico. O tratamento priorizado é em nível ambulatorial, por meio da
cirurgia de alta freqüência (CAF) orientada pela colposcopia.
18
BIBLIOGRAFIA
BASSET,L.W.,JACKSON, V.P., 2000, Doenças da Mama – Diagnóstico e Tratamento. Revinter.
MILLER, A.B. Failures of Cervical Cancer Screening. American Journal of Public Health, 85(6):7612, 1995.
MINISTÉRIO DA SAÚDE, 1996, Falando sobre Doenças da Mama . Rio de Janeiro, Instituto
Nacional de Câncer, Coordenação de Programas de Controle de Câncer - Pro-Onco.
MINISTÉRIO DA SAÚDE, 1997, Falando sobre câncer e seus fatores de risco. 2 ed., Rio de
Janeiro, Instituto Nacional de Câncer, Coordenação Nacional de Controle do Tabagismo e
Prevenção Primária de Câncer (Contapp).
MINISTÉRIO DA SAÚDE, 1997, Viva Mulher, Programa Nacional de Controle do Câncer do Colo
Uterino. Rio de Janeiro, Instituto Nacional de Câncer, Coordenação de Programas de
Controle de Câncer – Pro-Onco.
MINISTÉRIO DA SAÚDE, 2001, Estimativas da incidência e mortalidade por câncer no Brasil. Rio
de Janeiro, Secretaria Nacional de Assistência à Saúde, Instituto Nacional de
Câncer/Conprev.
MINISTÉRIO DA SAÚDE, 2000, Falando sobre Câncer do Colo do Útero. Rio de Janeiro, Instituto
Nacional de Câncer, Coordenação de Prevenção e Vigilância - Conprev (no prelo).
MINISTÉRIO DA SAÚDE, 2000,Falando sobre Câncer de Mama. Rio de Janeiro, Instituto Nacional
de Câncer, Coordenação de Prevenção e Vigilância - Conprev (no prelo).
MUÑOZ, N., 1997, “Human Papillomavirus and Cervical Cancer: Epidemiological Evidence”. In:
Franco, E. & Monsonego, J. New Developments in Cervical Cancer Screening and
Prevention, Quebec.
POTÉN, J.; ADAMI, H.; BERGSTRÖM, R. et al., 1995, Strategies for Global Control of Cervical
Cancer. Int. J. Cancer 60: 1-26.
SANJOSÉ, S.; BOSCH,f.x.; MUÑOZ, n.; SHAH,K., 1997, “Social differences in sexual
behavior and cervical cancer”.
In: Social Iniqualities and Cancer. Ed: Kogevinas, M.
Pearce, N. Susser, M. and Boffetta, P. IARC Scientific Publications nº 138, International
Agency for Research on Cancer, Lyon.
WORLD CANCER RESEARCH FUND/AMERICAN INSTITUTE FOR CANCER RESEARCH, 1997.
Food, Nutrition and the Prevention of Cancer: a global perspective. Washington, D.C.
WORLD HEALTH ORGANIZATION, 1998, Manual on the Prevention and Control of
Common Cancers , Geneva, Switzerland.
19
ELABORAÇÃO
Instituto Nacional de Câncer
Equipe da Coordenação de Prevenção e Vigilância (Conprev) - Divisão de Ações de Detecção
Precoce
Tereza Maria Piccinini Feitosa (Organizadora)
Alexandre José Peixoto Donato
Célia Regina de Andrade Costa
Cleide Regina da Silva Carvalho
Marcus Valério Frohe de Oliveira
Maria Fátima de Abreu
REVISÃO
Vera Luiza da Costa e Silva
Luiz Claudio Santos Thuler
20