Glândula tireóide:
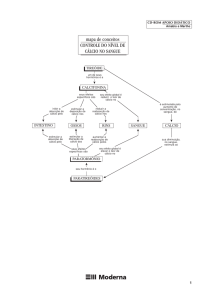
Sistema Endócrino
Hormônios da Tireóide
Msc. Ana Maria da Silva Curado Lins
Glândula Tireóide
• localiza-se imediatamente abaixo da laringe e anteriormente
à traquéia sendo esta uma das maiores glândulas endócrinas
pesando cerca de 15 a 20 gramas.
• É uma glândula influenciada pelo eixo hipotálamo-hipófise.
• Seus principais hormônios são T3 e T4 respectivamente
triiodotironina e tiroxina, que tem a função de aumentar ou
acelerar o metabolismo celular.
• Esta glândula também secreta o hormônio calcitonina que é
importante para o metabolismo do cálcio.
Glândula tireóide:
Para a produção hormonal adequada são necessárias quantidades suficientes de
iodo na alimentação; em adultos a ingestão diária recomendada é de 150mg.
Dieta insuficiente em iodo influencia de forma importante a atividade
tireoideana e representa a principal causa de bócio endêmico.
A primeira etapa da síntese hormonal é representada pela concen-tração de
iodeto pelo tireócito, contra um gradiente eletroquímico (20 a 40 vezes o nível
plasmático). Este transporte é realizado pelo co-transportador sódio-iodeto,
localizado na membrana basolateral.
Outra fonte de iodo para a síntese hormonal é a desiodação de iodotirosinas
liberadas durante hidrólise da tireoglobulina (Tg).
O iodeto é, então, transportado transcelularmente para a membrana apical,
atingindo o colóide através do transportador cloreto-iodeto, denominado
pendrina. Posteriormente, é oxidado pelo H2O2 e
organificado a resíduos tirosil da Tg, através de reação catalisada pela
tireoperoxidase (TPO). Diferente de outros tecidos capazes de concentrar iodo, a
tireóide consegue acumular de forma prolongada o iodo, devido à rápida
organificação do mesmo à proteínas.
1
Regulação da síntese da glândula
tireóide:
• Eixo hipotálamo-hipófise tireóide: TRH (tireotropina) é secretado pelo
hipotálamo e através do sistema porta hipofisario chega a adeno hipófise
onde se ligara a um receptor de membrana o que estimulara a secreção
do TSH (hormônio tireoestimulante) que através da corrente sanguínea
chegara a glândula tireóide onde se ligara a receptores de membrana o
que estimula a secreção do T3 e T4 e estes por sua vês vão ate as células
alvo onde se ligarão a receptores no núcleo celular o que estimulara o
metabolismo celular.
• Feedback: T3 é a principal molécula de feedback e o seu excesso diminui
a secreção do TSH, o que por sua vês diminuirá a secreção tanto de T3
quanto de T4.
• Metabolismo: a maior parte do T3 provém do T4 que perde uma
molécula de iodo.
• Transporte no sangue: a chegarem no sangue 99% do T3 e T4 se
combinam imediatamente a varias proteínas plasmática sendo que elas
são sintetizadas no fígado, estas proteínas são: globulina (principal) e
albumina em menor grau.
Síntese e secreção dos hormônios:
• apenas o T3 e T4 apresentam iodo em sua composição.
• T3 (triiodotironina) tem uma menor secreção, porém é o mais utilizado (maior ação
biológica).
• T4 (tiroxina) tem uma maior secreção porém é menos ativo que o T3.
• As funções destes hormônios são as mesmas, mas eles diferem quanto à velocidade e
intensidade de ação, sendo que o T3 e cerca de quatro vezes mais ativo que o T4, já o
T4 é encontrado em quantidades muito maiores no sangue circulante e o período de
ação deste ultimo também é maior.
• Nas células onde atuam a maior parte do T4 é convertida em T3 pela remoção de um
iodeto.
• Etapas da síntese:
• Captação do iodo (iodeto oxidado) para dentro das células tireóides.
• Iodetação da tirosina que esta localizada no interior da molécula tireoglobulina
(sintetizada no reticulo endoplasmático rugoso das células foliculares), por
conseguinte os hormônios tireóides se formam no interior da molécula tireoglobulina
onde estão localizados os aminoácidos da tirosina que permanecem como parte da
molécula.
Função dos seus hormônios
Tiroxina (T4) e triiodotironina (T3)Regula o
desenvolvimento e o metabolismo geral.
Calcitonina Regula a taxa de cálcio no sangue,
inibindo sua remoção dos ossos, o que diminui a
taxa plasmática de cálcio.
• 1 iodo + tirosina = MIT (monoiodotirosina).
• 2 iodos + tirosina = DIT (diiodotirosina).
• Acoplamento:
• ·
MIT + DIT: T3.
• ·
DIT + DIT: T4.
2
Ações fisiológicas do T3 e T4:
• T3 e T4 entram na célula pelo processo de difusão facilitada e após isso como
já mencionado anteriormente o T4 se transforma em T3.
• Os hormônios tireóideos ativam receptores nucleares, estes receptores estão
localizados no próprio DNA ou nas proximidades e quando ocorre a ligação
hormônio-receptor é estimulada a transcrição do DNA em RNA e logo em
seguida a tradução do RNA em proteínas em tecidos específicos (efeitos não
momentâneos).
• Os hormônios T3 e T4 aumentam o metabolismo celular e, por conseguinte
estimulam o consumo de O2 total da célula, o metabolismo celular ou
atividade metabólica basal pode ser aumentada até 100% quando estes
hormônios são secretados em grande quantidade.
• Os hormônios tireóideos aumentam o tamanho das mitocôndrias e também
o seu número, o que aumenta o número de ATP produzidos e para isto
estimulam o consumo de glicose e também de gordura.
• Inibem o sistema nervoso simpático.
• Estimula o crescimento linear, o desenvolvimento e a maturação dos ossos.
• É essencial para o desenvolvimento do SNC no feto, estimula a atividade,
vigília, fome, aprendizado e etc...
• Níveis baixos de T3 e T4 reduzem em até 60% o metabolismo basal.
• Níveis altos de T3 e T4 aumentam cerca de 60 a 100% o metabolismo basal,
maior produção de calor.
Produção do Hormônio
• Corte histológico de uma
tireóide normal:
– 1 - células parafoliculares ou
células C (paratireóide);
– 2 -folículo tireoideano,
rodeado pela células
tireoideanas produtoras dos
hormônios tireoideanos;
– 3 - Substância colóide
(depósito de hormônio).
3
Hipertiroidismo
Paratormônio
Regula a taxa de cálcio, estimulando a
remoção de cálcio da matriz óssea (o qual
passa para o plasma sangüíneo), a absorção
de cálcio dos alimentos pelo intestino e a
reabsorção de cálcio pelos túbulos renais,
aumentando a concentração de cálcio no
plasma.
Paratireoídes: Paratormônio
Função da Calcitonina
A calcitonina é produzida pelas células parafoliculares ou células
C da tireóide (número 1 da figura). Um aumento na secreção de
calcitonina promove, nos ossos, um aumento da atividade
osteoblástica. Através desta, ocorre uma maior síntese de tecido
ósseo (matriz protéica), o que atrai grande quantidade de íons
cálcio e fosfato do sangue para este novo tecido.
Na matriz, cálcio e fosfato combinam-se entre si e com outros
íons, formando os diversos sais ósseos, que são responsáveis pela
rigidez do tecido ósseo. Valores de referência homens até 12
pg/mL e mulheres até 5 pg/mL.
Componentes minerais dos ossos - Os mais importantes sais
ósseos são: fosfato de cálcio, carbonato de cálcio e
hidroxiapatita.
O aumento da atividade osteoblástica, portanto, promove uma
redução da calcemia, pois uma considerável quantidade de cálcio
migra do sangue para os ossos.
4
As glândulas endócrinas e o cálcio
Metabolísmo do cálcio
No sistema digestório - Como diariamente todos temos uma pequena perda de cálcio através da
diurese, é importante que também tenhamos, pelo menos, uma reposição desta perda através de
nossa alimentação. O cálcio, presente em diversos alimentos, é absorvido através da parede do
intestino delgado (transporte ativo). Mas, para que ocorra uma adequada absorção se faz
necessário a presença de uma substância denominada 1,25-diidroxicolecalciferol.
Formação da 1,25-diidroxicolecalciferol.
Na nossa pele existe, em abundância, um derivado do colesterol denominado 7desidrocolesterol. Através da irradiação ultravioleta (pelos raios solares) grande parte desta
substância é convertida em colecalciferol (vitamina D3). No fígado, o colecalciferol é convertido
em 25-hidroxicolecalciferol. Este, nos rins, converte-se em 1,25-diidroxicolecalciferol (esta
conversão também exige a presença de paratormônio).
No sistema urinário - Nos túbulos contornados distais dos nefrons há um mecanismo que
reabsorve íons cálcio do lúmen tubular para o interstício, e conseqüentemente para o sangue, ao
mesmo tempo em que transporta íons fosfato em sentido contrário. Na presença de
paratormônio este transporte aumenta, fazendo com que mais cálcio seja reabsorvido (reduzindo
a perda urinária deste íon) ao mesmo tempo em que mais íons fosfato seja excretado
(aumentando a perda urinária de fosfato).
• No epitélio intestinal - O 1,25 diidroxicolecalciferol ativa principalmente uma
tríade de reações tais como: ativação de uma proteína fixadora de cálcio, ativação
das ATPases estimuladas pelo cálcio e ativação das fosfatases alcalinas. Esses tres
processos concomitantemente, somatizam e possibilitam a absorção do cálcio
pelo epitélio intestinal.
•
Hipercalcemia - Em uma situação de hipercalcemia as membranas das células excitáveis se
tornam menos permeáveis ao sódio, o que reduz a excitabilidade da mesma, como
conseqüência, ocorre uma hipotonia muscular esquelética generalizada. E no músculo
cardíaco ocorre um aumento da força contrátil durante a sístole ou mesmo uma parada
cardíaca, devido à redução da excitabilidade das fibras de His-Purkinje.
•
• Conclusão
• Portanto, para que ocorra uma boa absorção de cálcio através de nosso sistema
digestório, é necessário que: o cálcio esteja presente no alimento (DIETA). não
haja falta de vitamina D3 em nosso organismo (para isso é necessária a exposição
do corpo aos raios solares ou uma alimentação rica em fontes desta vitamina), a
presença do hormônio paratormônio (para que ocorra a conversão de 25hidroxicolecalciferol em 1,25-diidroxicolecalciferol).
A hipercalcemia pode ser causada por: hiperparatireoidísmo primário, neoplasias com
envolvimento ósseo, particularmente tumores de mama, pulmões e rins, e no mieloma
múltiplo. Pode ser vista na tirotoxicose, acromegalia, intoxicação pela vitamina D, excesso
de antiácidos e na fase diurética da necrose tubular aguda.
•
Hipocalcemia - Em uma situação de hipocalcemia, ao contrário, as membranas celulares se
tornam excessivamente permeáveis aos íons sódio. O aumento na permeabilidade ao sódio
torna as membranas mais excitáveis, assim, os músculos esqueléticos se tornam mais
hipertônicos, podendo ocorrer inclusive uma manifestação de tetania (hipocalcêmica). O
músculo cardíaco se contrai com menos força.
• A concentração de cálcio no plasma e seus efeitos no organismo
•
• Mais de 99% do cálcio presente em nosso corpo se encontra depositado em
tecidos como ossos e dentes. Sendo assim, o cálcio na forma iônica dissolvida em
nosso plasma corresponde a menos de 1% do total de cálcio que possuímos. É
muito importante que o nível de cálcio plasmático se mantenha dentro do
normal (valor de referência entre 8,4 e 10,2 mg/dL).
* Os valores diminuídos do cálcio ocorre no hipoparatireoidísmo primário ou pós cirurgia
da tireoide, na deficiência da vitamina D, insuficiência renal crônica, pancreatite aguda,
acidose crônica, hipoalbuminemia e hipofunção hipofisária.
•
Controle da Calcemia - Quando o nível plasmático de cálcio se torna abaixo do normal, as
paratireóides aumentam a secreção de paratormônio, este faz com que a calcemia
aumente, retornando ao normal. Quando o nível plasmático de cálcio se torna acima do
normal, as células parafoliculares da tireóide aumentam a secreção de calcitonina, esta faz
com que a calcemia se reduza, retornando ao normal.
5
Hormônio melanotrófico ou melanocortinas (MSH)
ou intermedinas
Pâncreas
Estimulam a pigmentação da pele (aceleram
a síntese natural de melanina) e a síntese de
hormônios esteróides pelas glândulas adrenal
e gonadal. Ainda interferem na regulação da
temperatura corporal, no crescimento fetal,
secreção de prolactina, proteção do
miocárdio em caso de isquemia, redução dos
estoques de gordura corporal (*) etc.
Hormônios Pancreáticos
Insulina (Ilhotas de Langerhans - células beta)
Aumenta a captação de glicose pelas células e, ao mesmo
tempo, inibe a utilização de ácidos graxos e estimula sua
deposição no tecido adiposo. No fígado, estimula a
captação da glicose plasmática e sua conversão em
glicogênio. Portanto, provoca a diminuição da
concentração de glicose no sangue.
Glucagon (Ilhotas de Langerhans - células alfa) Ativa a
enzima fosforilase, que fraciona as moléculas de glicogênio
do fígado em moléculas de glicose, que passam para o
sangue, elevando a glicemia (taxa de glicose sangüínea).
6
Mecanismos da Insulina
7