Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
MED RESUMOS
NETTO, Arlindo Ugulino.
CARDIOLOGIA
ELETROCARDIOGRAMA
(Professor Jorge Fonseca e Mario Toscano)
O eletrocardiograma (ECG) € um exame m€dico na •rea de
cardiologia onde € feito o registro da varia‚ƒo dos potenciais el€tricos
gerados pela atividade el€trica do cora‚ƒo, garantida pelo
automatismo card„aco. Representa, em outras palavras, um valioso
registro do funcionamento da atividade el€trica card„aca.
O aparelho que registra o eletrocardiograma € o
eletrocardiógrafo. A informa‚ƒo registrada no ECG representa os
impulsos do cora‚ƒo (isto €, o potencial elétrico das c€lulas
card„acas). Estes potenciais sƒo gerados a partir da despolariza‚ƒo e
repolariza‚ƒo das c€lulas card„acas. Normalmente, a atividade
el€trica card„aca se inicia no nodo sinusal (c€lulas auto-r„tmicas) que
induz a despolariza‚ƒo dos •trios e dos ventr„culos. Esse registro
mostra a varia‚ƒo do potencial el€trico no tempo, que gera uma
imagem linear, em ondas.
Onda P: representa a despolariza‚ƒo atrial. A fibrilação atrial representam um defeito na contra‚ƒo do •trio que
pode ser registrada por essa onda.
Inervalo PR: retardo do impulso nervoso no n…do atrioventricular
QRS: despolariza‚ƒo dos ventr„culos.
Onda T: repolariza‚ƒo dos ventr„culos.
Estas ondas seguem um padrƒo r„tmico, tendo denomina‚ƒo particular. Qualquer altera‚ƒo no ciclo card„aco
ser• convertida em uma anomalia nas ondas no eletrocardi…grafo. Para que isto fosse visto, foi necess•rio criar as
chamadas linhas de derivações, baseadas na padroniza‚ƒo das posi‚†es de eletrodos na pele do paciente a ser
avaliado.
HIST•RICO E EVOLU‚ƒO DO E LETROCARDIOGRAMA
Augustus Waller (1887): obteu os primeiros registros da atividade
el€trica do cora‚ƒo usando eletrosc…pio capilar com eletrodos precordiais.
Willeim Einthoven (1903): fez uso de galvan‡metro e cria‚ƒo do
eletrocardiograma moderno (com deriva‚†es bipolares). Por€m, sua
in€rcia e o tempo necess•rio na corre‚ƒo matem•tica das curvas exigiam
aperfei‚oamentos. Por isso, Einthoven dedicou-se ao estudo do
galvan‡metro de bobina de Ader e calculou que as caracter„sticas do
aparelho melhorariam o seu desempenho para o objetivo visado. O
galvan‡metro de corda, criado por ele possu„a uma superioridade t€cnica
incontest•vel sobre o aparelho elaborado por Ader. Einthoven passou a
usar as trˆs deriva‚†es hoje ainda empregadas como padrƒo. Apesar de
seu aparelho ter o inconveniente do peso e tamanho, prosseguiu seus
estudos. Einthoven estudou a influˆncia dos movimentos respirat…rios e
das mudan‚as de posi‚ƒo do corpo sobre o ECG. Esses trabalhos
levaram-no ‰ concep‚ƒo do chamado esquema do triŠngulo equil•tero:
obteve deriva‚†es bipolares dos membros (I, II e III) usando eletrodos
perif€ricos, em que o cora‚ƒo estaria no centro desse triangulo. Seu
‹ltimo aperfei‚oamento do aparelho foi a cria‚ƒo do galvan‡metro de
corda de v•cuo, com o qual levou ao m•ximo a sensibilidade do
instrumento. Em 23 de outubro de 1924 foi-lhe concedido o Prˆmio Nobel
de Fisiologia e Medicina daquele ano, por sua descoberta do mecanismo
do ECG. Foi dada por ele a nomenclatura das ondas P, QRS e T.
Wilson (1934): desenvolveu a central terminal de potencial zero e as
deriva‚†es unipolares (deriva‚oes V).
American Heart Association – Cardiac Society of Great Britain and
Ireland (1938): realizou a padroniza‚ƒo das deriva‚†es precordiais V1-6.
Kossan e Johnson (1935): descobriu as deriva‚†es VR, VL e VF.
Golberger (1942): desenvolveu as deriva‚†es aVR, aVL e aVF.
1
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
N O‚„ES A N…TOMO -FISIOL•GICAS DO C ORA‚ƒO
POTENCIAL ELÉTRICO CELULAR CARDÍACO
No músculo cardíaco, o potencial de ação é provocado pela abertura de dois tipos de
canais: (1) os mesmos canais rápidos de sódio, como no músculo estriado esquelético, e (2) outra
população, inteiramente diferente, de canais lentos de cálcio (canais cálcio-sódio). Essa segunda
população, tem uma abertura mais lenta e, o que é mais importante, permanecem abertos por
vários décimos de segundo. Durante esse tempo, grande quantidade de íons cálcio e sódio flui, por
esses canais, para o interior da fibra muscular cardíaca, o que mantém o período prolongado de
despolarização, causando o potencial de Platô do potencial de ação.
Em resumo, na despolarização, ocorre a abertura de canais rápidos de sódio, associado à
abertura dos canais lentos de cálcio. O influxo de cálcio inicia após o fechamento dos canais de
sódio e perdura por 0,2 a 0,3 segundos. Este influxo de cálcio inibe a abertura dos canais de
potássio retardando a repolarização por 0,2 a 0,3 segundos, que é o tempo de duração do Platô.
Após este tempo, os canais lentos de cálcio se fecham e a repolarização procede normalmente,
através do efluxo de íons potássio. A membrana não se repolariza imediatamente após a
despolarização, permanecendo a despolarização em um platô por alguns milissegundos, antes que
se inicie a repolarização (Músculo atrial platô de 0.2 s; Músculo ventricular platô 0.3 s).
O potencial de platô regula a contração cardíaca fazendo com que os átrios se contraiam
antes que os ventrículos. O platô, em resumo, é responsável por:
Aumentar a duração do tempo da contração muscular de 3 a 15 vezes mais do que no
músculo esquelético.
Permitir que os átrios se contraiam antes da contração dos ventrículos.
Manter uma assincronia entre a sístole atrial e a sístole ventricular
Fases do potencial de ação.
Fase 0: Fase inicial de rápida despolarização. Representa a abertura dos
canais rápidos de Na+ com grande influxo para o interior da célula. É
representada por uma linha vertical ascendente.
Fase 1: É uma pequena e rápida repolarização. Representa o
fechamento dos canais rápidos de Na+ e abertura do canais lentos de K+
com um efluxo de K+ para o exterior da célula. É representada por uma
pequena linha vertical descendente.
Fase 2: Representa a abertura dos canais lentos de Ca+ com grande
influxo de Ca+ para o interior da célula. Representada por uma linha
horizontal representando a duração da contração muscular (Platô).
Ocorre durante a fase do platô um efluxo lento de K+ para o exterior da
célula. Mesmo com a reserva de cálcio existente no retículo
sarcoplasmático, a concentração muscular cardíaca necessita de uma
demanda de cálcio extracelular a mais, que é transportada pelos túbulos
T.
Fase 3: Início da Fase de repolarização. Representa a abertura dos
canais lentos de K+ com grande efluxo de K+ para o exterior da célula.
Restabelece a diferença de potencial elétrico.
Fase 4: Fase final da repolarização. Retorno ao potencial negativo de
repouso, onde as concentrações iônicas são restabelecidas.
FISIOLOGIA DO MÚSCULO CARDÍACO
O coração é formado por três tipos principais de musculo cardíaco: músculo atrial, músculo ventricular e fibras
musculares especializadas excitat†rias e condutoras.
O musculo do tipo atrial e ventricular contraem-se de forma muito semelhante à do
musculo esquelético, exceto que a velocidade de contração é bem maior. A fibra muscular cardíaca
corresponde à célula do músculo cardíaco, que esta dividido nas seguintes camadas (de fora para
dentro): epimísio, perimísio e endomísio. Ela é uma fibra estriada devido à organização dos
miofilamentos (actina e miosina), sendo separadas uma das outras por discos intercalados (GAP
Juncion), que se originam de invaginações da membrana da fibra. As fibras musculares organizamse como treliças, em que as fibras se dividem e se recombinam. A membrana celular une-se uma
as outras formando junções abertas, que permitem a passagem de íons de uma célula para a outra
com facilidade.
O músculo cardíaco é formado por muitas células individuais conectadas em série,
formando um sincício atrial e ventricular. O potencial de ação se propaga de uma célula para outra
com facilidade, através dos discos intercalados.
Por outro lado, as fibras excitatórias e condutoras contraem-se muito fracamente, pois
apresentam poucas fibrilas contráteis de miosina (são as chamadas células P, que servem apenas
para conduzir estúmulos); porém, exibem ritmicidade e velocidade de condução variável, formando
um sistema excitatório que controla a ritmicidade da contração cardíaca, formando um sistema
excitatório (sistema de condução) que controla a ritmicidade da contração cardíaca.
2
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
Este sistema de condu‚ƒo card„aca € formado pelo nó sinusal ou
sinuatrial (o chamado marca-passo natural do cora‚ƒo), feixes internodais
(localizados entre os dois nodos princiais do cora‚ƒo, sendo respons•veis ainda
pela excita‚ƒo atrial), nó atrioventricular (tem a importante fun‚ƒo de retardar o
impulso el€trico que nele chega para que os ventr„culos se encham de sangue e se
esvaziem em tempos diferentes com rela‚ƒo aos •trios), feixe de His (que conduz
o potencial el€trico para toda a musculatura ventricular) e as fibras de Purkinje
(ramifica‚†es do feixe de His respons•veis por distribuir de forma uniforme os
impulsos el€tricos nas paredes ventriculares). Conhecem-se, hoje, trˆs vias gerais
de condu‚ƒo auricular: os feixes internodais anterior, m€dio e posterior (via de
Thorel).
Como veremos logo a seguir, nƒo existe conexƒo direta entre as fibras
musculares atriais e ventriculares devido ao anel valvar fibroso que isola dos dois
sinc„cios – a ‹nica forma de passagem de est„mulos se faz pelo n… AV e pelo feixe
de His.
Emboram sejam estruturalmente semelhantes, existem diferen‚as eletrofisiol…gicas importantes entre as c€lulas que
comp†em o n… sinusal e a c€lula muscular.
As c€lulas do n… AV sƒo consideradas células de resposta rápida que, no repouso, como qualquer c€lula, apresenta seu
interior negativo (com cerca de -60 mV) e exterior positivo. Quando € excitada, passa a receber grandes concetra‚†es de
s…dio, que fazem com que o potencial interno da membrana fique cada vez mais positivo; at€ que mais canais de s…dio
sejam ativados, aumentem o influxo de s…dio e debelem o potencial de a‚ƒo celular, fazendo com que a c€lula se contraia e
envie o est„mulo nervoso. Neste momento, o pot•ssio come‚a a deixar a c€lula no intuito de negativar a face interna da
membrana. Isto faz com que a c€lula repolarize. Todo este mecanismo ocorre de forma autom•tica e r•pida, da„ a
considera‚ƒo de marca-passo card„aco ao n…do sinusal.
A célula de resposta lenta, por sua vez, que € representada pela fibra muscular card„aca, apresenta um potencial
intramembranar de -50 mV. Quando excitada, o s…dio faz com que ela despolarize mais facilmente. No momento da
repolariza‚ƒo, al€m da sa„da do pot•ssio, ocorre a entrada de c•lcio (por se tratar de uma fibra muscular). Como o c•lcio €
um „on positivo, a c€lula mant€m um plat‡ positivo, o que nƒo ocorre nas c€lulas de condu‚ƒo. Portanto, o „on c•lcio serve
para manter a repolariza‚ƒo celular e para contra‚ƒo da pr…pria fibra muscular, at€ que o pot•ssio e o c•lcio deixem a c€lula,
repolarizando a c€lula muscular por completo.
SINCÍCIO MUSCULAR
Diferentemente de qualquer outro …rgƒo, as fibras que comp†e o cora‚ƒo devem funcionar de maneira uniforme e regulada.
Dessa maneira, o cora‚ƒo € considerado um sinc„cio, formado por v•rias c€lulas musculares card„acas, no qual as c€lulas card„acas
estƒo inteconectadas de tal modo que, quando uma dessas c€lulas € excitada, o potencial de a‚ƒo se propaga para todas as demais,
passando de c€lula para c€lula por toda a treli‚a de interconex†es.
Na verdade o cora‚ƒo € formado por dois sinc„cios: o sincício atrial, que forma as paredes dos dois •trios, e o sincício
ventricular, que forma as paredes dos dois ventr„culos. Os •trios estƒo separados dos ventr„culos por um tecido fibroso que circunda
as aberturas das valvas atrioventriculares (AV) entre os •trios e os ventr„culos. Quando o impulso € criado no nodo sinuatrial
(localizado no •trio direito), normalmente, ele nƒo € passado diretamente para o sinc„cio ventricular. Ao contr•rio, somente sƒo
conduzidos do sinc„cio atrial para o ventricular por meio de um sistema especializado de condu‚ƒo chamado feixe AV. Essa divisƒo
permite que os •trios se contraiam pouco antes de acontecer a contra‚ƒo ventricular, o que € importante para a eficiˆncia do
bombeamento card„aco.
ELETROFISIOLOGIA
A c€lula mioc•rdica em repouso (polarizada) tem elevada concentra‚ƒo de pot•ssio, e apresenta-se negativa em rela‚ƒo ao
meio externo que tem elevada concentra‚ƒo de s…dio. • medida que se propaga a ativa‚ƒo celular, ocorrem trocas i‡nicas e h• uma
tendˆncia progressiva da c€lula ser positiva, enquanto que o meio extracelular ficar• gradativamente negativo. A c€lula totalmente
despolarizada fica com sua polaridade invertida. A repolariza‚ƒo far• com que a c€lula volte ‰s condi‚†es basais.
Uma onda progressiva de despolariza‚ƒo pode ser considerada como onda m…vel de cargas positivas. Assim, quando a onda
positiva de despolariza‚ƒo move-se em dire‚ƒo a um eletrodo na pele (eletrodo positivo), registra-se no ECG como uma deflexƒo
positiva (para cima). Por outro lado, quando a onda tiver sentido contr•rio, ou seja, quando a onda de despolariza‚ƒo vai se afastando
do eletrodo, tem-se uma deflexƒo negativa no ECG (Teoria do Dipolo; vide OBS3). Quando nƒo ocorrer nenhuma atividade el€trica, a
linha fica isoel€trica, ou seja, nem positiva nem negativa.
O n…dulo sinusal localizado no •trio direito € a origem do est„mulo de despolariza‚ƒo card„aca. Quando o impulso el€trico se
difunde em ambos os •trios, de forma concˆntrica, em todas as dire‚†es, produz a onda P no ECG. Assim, a onda P representa a
atividade el€trica sendo captada pelos eletrodos exploradores sensitivos cutŠneos e, ‰ medida que essa onda de despolariza‚ƒo
passa atrav€s dos •trios, produz uma onda de contra‚ƒo atrial.
A seguir, a onda de despolariza‚ƒo dirige-se ao n…dulo atriventricular (AV), onde ocorre uma pausa de 1/10 de segundo,
antes do impulso estimular verdadeiramente o n…dulo, o que permite que o sangue entre completamente nos ventr„culos. Este
intervalo no gr•fico € representado pelo segmento PR.
Ap…s essa pausa, o impulso alcan‚a o n…dulo AV, que € um retransmissor do impulso el€trico para os ventr„culos, atrav€s do
feixe de His, com seus ramos direito e esquerdo, e das fibras de Purkinje, tendo como consequˆncia a contra‚ƒo dos ventr„culos.
Essa despolariza‚ƒo forma v•rias ondas, chamadas de “complexo QRS”.
Existe uma pausa ap…s o complexo QRS, representado pelo segmento ST, de grande importŠncia na identifica‚ƒo de
isquemias e, ap…s essa pausa, ocorre a repolariza‚ƒo do ventr„culo e, consequentemente, relaxamento ventricular, formando a onda
T. A repolariza‚ƒo atrial nƒo tem expressƒo eletrocardiogr•fica, pois est• mascarada sob a despolariza‚ƒo ventricular que,
eletricamente, tem uma voltagem maior em rela‚ƒo ‰ outra.
3
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
ONDAS
DE
D ESPOLARIZA‚ƒO
E DE
REPOLARIZA‚ƒO
NO
ECG
ONDAS DE DESPOLARIZAÇÃO
1. Como vimos, a c€lula encontra-se em repouso quando ela est•
polarizada, em que a face interna de sua membrana apresenta cargas
negativas e a face externa cargas positivas. O potencial de membrana
de repouso € perdido quando h• um est„mulo, fazendo com que as
cargas el€tricas se invertam: a c€lula torna-se positiva dentro e negativa
no exterior. Veja a fibra ao lado (A), em que metade esquerda encontrase despolarizada e a metade direita polarizada. A corrente el€trica flui da
•rea despolarizada para a •rea polarizada. O eletrodo direito est• sobre
a •rea negativa e o eletrodo esquerdo sobre a •rea positiva, causando
uma diferen‚a de potencial. O ECG registra uma onda positiva
afastando-se na linha de base.
2. Quando toda a fibra foi despolarizada (B), os eletrodos direito e esquerdo
estƒo sobre uma •rea negativa, sem DDP, retornando a onda de
despolariza‚ƒo para a linha de base. O ECG, nesse momento, registra
uma onda positiva retornando ‰ linha de base.
ONDAS DE REPOLARIZAÇÃO
1. O potencial de a‚ƒo retornar• ao potencial de repouso, tornando a c€lula negativa no interior e positiva no
exterior. Metade direita da fibra (C) fica repolarizada e metade esquerda continua despolarizada. O eletrodo
direito est• sobre uma •rea positiva e o eletrodo esquerdo sobre uma •rea negativa, causando uma DDP. O
ECG registra uma onda negativa afastando-se da linha de base.
2. Quando toda a fibra for repolarizada (D), os eletrodos direito e esquerdo estarƒo sobre uma •rea positiva, sem
DDP entre eles, fazendo com que a onda da despolariza‚ƒo retorne ‰ linha de base. O ECG registra, nesse
momento, uma onda negativa retornando ‰ linha de base.
RELA‚ƒO ENTRE
O
P OTENCIAL DE A ‚ƒO MONOF…SICO E
AS ONDAS QRS E T
Antes que a contra‚ƒo do m‹sculo possa ocorrer, a despolariza‚ƒo
deve se propagar pelo m‹sculo, para iniciar os processos qu„micos da
contra‚ƒo. Por tanto, a onda P ocorre no in„cio da contra‚ƒo dos •trios, e o
complexo QRS ocorre no inicio da contra‚ƒo dos ventr„culos. Os
ventr„culos permanecem contra„dos durante alguns milissegundos ap…s ter
percorrido a repolariza‚ƒo, isto €, depois do termino da onda T.
Os •trios repolarizam cerca 0,2s ap…s a onda P. Isso ocorre no
instante preciso que o complexo QRS come‚a a ser registrado no ECG. A
onda P nƒo € representada no potencial de a‚ƒo monof•sico pois a massa
ventricular e sua atividade el€trica € bem maior que a atrial, a ponto de
mascar•-la.
A onda de repolariza‚ƒo ventricular € a onda T do ECG normal.
Fase ascendente do Potencial de A‚ƒo – Despolariza‚ƒo – QRS;
Fase descendente do Potencial de A‚ƒo – Repolariza‚ƒo –
segmento ST e onda T.
PAPEL DE REGISTRO DO ECG E CALIBRA‚ƒO DO ELETROCARDI•GRAFO
Todos os registros do ECG sƒo feitos com linhas de calibra‚ƒo
apropriadas, no papel de registro. Estas linhas de calibra‚ƒo j• estƒo impressas
no papel. O papel € milimetrado, contendo quadrados pequenos (1mm x 1mm)
inseridos em quadrados grandes (5mm x 5mm), contendo 25 quadrados
pequenos cada quadrado grande. Cada mil„metro na horizontal equivale ‰ 0,04s
e cada mil„metro da vertical equivale a 0,1mv.
As linhas verticais de calibra‚ƒo estƒo dispostas de modo que 10
divis†es pequenas, para cima e para baixo, no eletrocardiograma padrƒo
representam 1mV com positividade para cima e negatividade para baixo. As
linhas horizontais no eletrocardiograma sƒo linhas de calibra‚ƒo do tempo.
1
OBS : Ao calibrar o aparelho ao papel, € registrado um gr•fico de padrƒo como representado na figura a cima, de forma
que ela atinja o espa‚o equivalente a dois quadrados grandes. Isso mostra que o ECG deve ser calibrado em 10 mm (N
calibra‚ƒo normal), isto €, 1 mV.
OBS²: A velocidade padrƒo de impressƒo do registro € de 25 mm/s.
4
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
REGISTROS DO ELETROCARDIOGRAMA N ORMAL
• medida que o impulso el€trico se difunde ao
longo das fibras musculares card„acas, os eletrodos
de superf„cie cutŠnea realizam o registro gr•fico desta
atividade el€trica do cora‚ƒo na forma de ondas,
complexos (conjunto de v•rias ondas), segmentos
(linhas isoel€tricas) e intervalos (conjunto de
segmentos e ondas).
Onda P: € devida aos potenciais el€tricos
gerados durante a despolariza‚ƒo dos •trios
antes de se contrair.
Intervalo PR: do in„cio da contra‚ƒo atrial ao
in„cio da contra‚ƒo ventricular (0,12 a 0,20 s).
Segmento PR: fim da contra‚ƒo atrial ao in„cio
da contra‚ƒo ventricular. Nƒo se estende at€
a onda R, mas at€ a onda Q. Convencionouse esta denomina‚ƒo pela simples questƒo da
existˆncia da onda R em qualquer deriva‚ƒo.
Complexo QRS: potenciais el€tricos gerados
na despolariza‚ƒo dos ventr„culos.
Segmento ST: fim da contra‚ƒo ventricular ao in„cio da repolariza‚ƒo ventricular.
Onda T: potenciais el€tricos gerados na repolariza‚ƒo dos ventr„culos.
Intervalo QT: mesma dura‚ƒo da contra‚ƒo ventricular (0,30 a 0,46s).
Onda U: presente em casos de hipopotassemia, por exemplo.
Intervalo RR: intervalo entre duas contra‚†es ventriculares. Pode ser chamada de intervalo RR ou Ciclo RR. • o
intervalo entre duas ondas R. Corresponde a frequˆncia de despolariza‚ƒo ventricular, ou simplesmente
freq‘ˆncia ventricular.
RELAÇÃO ENTRE A CONTRAÇÃO MUSCULAR E AS ONDAS DO ELETROCARDIOGRAMA
Onda P – in„cio da contra‚ƒo atrial.
Complexo QRS – in„cio da contra‚ƒo ventricular
Onda T – onda de repolariza‚ƒo ventricular (0,20 a 0,35s ap…s o in„cio da despolariza‚ƒo
ventricular).
Onda T atrial – 0,15 a 0,20s ap…s a contra‚ƒo atrial (obscurecida pelo QRS).
RELAÇÃO ENTRE O POTENCIAL DE AÇÃO E AS ONDAS QRS E T
Complexo QRS – aparece no in„cio do PA monof•sico (despolariza‚ƒo).
Onda T – aparece no final do potencial de a‚ƒo monof•sico (repolariza‚ƒo).
Linha isoel€trica – ausˆncia de potencial no ventr„culo totalmente despolarizado e
totalmente polarizado.
5
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
Serƒo definidas e detalhadas agora cada onda, complexo, intervalo e segmento do ECG normal.
ONDA P
A onda P € devida aos potenciais el€tricos gerados durante a despolarização
dos dois átrios, antes de se contrair. A sua primeira metade representa a despolariza‚ƒo
do •trio direito e a segunda metade, do •trio esquerdo. A amplitude da onda P €, em
m€dia, de 0.25 mV, apresentando um tamanho normal de 2,5mm de altura.
Duração: em DII, de 0,08 a 0,10 segundos (2 quadradinhos e meio).
Morfologia: onda arredonda e monof•sica, podendo apresentar pequenos entalhes (depressƒo pr…ximo ao seu
v€rtice) devido ‰ diferen‚a relativamente normal da contra‚ƒo dos dois •trios. Na taquicardia, apresenta-se
pontiaguda.
Amplitude: em DII, de 2,5 a 3,0 mm (0,25 a 0,3mV).
Polaridade: Positiva em DI, DII e DIII. Negativa em aVR.
Como vimos, cada metade da onda P representa um •trio. Por esta razƒo,
algumas patologias envolvendo os •trios de forma isolada podem ser facilmente
detectadas no ECG.
A estenose mitral (redu‚ƒo do diŠmetro da valva atriovetrnciular esquerda) pode
ser causada pela cardite p…s-estreptoc…cica, como manifesta‚ƒo tardia da febre
reum•tica. Esta condi‚ƒo faz com que se acumule cada vez mais sangue no atrio
esquerdo, aumentando a sua sobrecarga e, a longo prazo, o seu tamanho. A
hipertrofia atrial esquerda produz um alongando a onda P no ECG.
A hipertrofia atrial direita pode ocorrer em casos de hipertensƒo pulmonar, que
reflete na insuficiˆncia ventricular direita e, tardiamente, na insuficiˆncia atrial
direita, a qual cursa com uma hipertrofia atrial que se mostra, no ECG, na forma
de uma onda P espiculada na sua primeira metade.
Na estenose aortica, devido ‰ pouca sa„da de sangue do ventr„culo, h• um refluxo do mesmo para o •trio, o que
tamb€m aumenta as suas fibras. Isso ocorre por exemplo em pacientes hipertensos (PA maior que 140/90). Nesse
caso, haver• altera‚ƒo tamb€m na onda QRS.
Em casos de comunicação interatrial (CIA) – doen‚a congˆnita em que nƒo h• a oclusƒo do forame oval
embrion•rio – a onda P € prolongada devido ao aumento de carga sangu„nea a ser bombeada pelos atrios.
Em resumo, devemos considerar os seguintes parŠmetros da onda P:
Onda P negativa em DI, DII e/ou DIII representa dextrocardia (cora‚ƒo do lado direito) ou mau posicionamento
dos eletrodos (causa mais comum).
Quando o •trio direito est• crescido (devido a estenose tric‹spide ou estenose pulmonar), faz a onda P crescer
em amplitude.
Quando o •trio esquerdo est• crescido faz com que a onda P cres‚a em dura‚ƒo.
6
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
INTERVALO PR
• o intervalo que corresponde desde o in„cio da onda P at€ in„cio do complexo QRS, ou seja, in„cio da contra‚ƒo
atrial ao in„cio da contra‚ƒo ventricular. Significa o registro gr•fico da despolariza‚ƒo de praticamente todo o sistema de
condu‚ƒo: transmissƒo do impulso desde o n… sinuatrial at€ os ramos do feixe de His e de Purkinje (por se tratar de um
pequeno contigente de fibras em compara‚ƒo ao m‹sculo card„aco, se mostra na forma de uma linha isoel€trica).
• um indicativo da velocidade de condu‚ƒo entre os •trios e os ventr„culos e corresponde ao tempo de condu‚ƒo
do impulso el€trico desde o n…do atrio-ventricular at€ aos ventr„culos. Este intervalo € necess•rio para manter o ritmo
card„aco necess•rio para que os •trios e ventr„culos se contraiam em tempos diferentes.
Duração: de 0,12 a 0,20s (3 a 5 quadradinhos).
o Maior que 0,20s: Bloqueio atrio ventricular de est„mulo de 1’ grau (BAV 1’)
o Menor que 0,12s: S„ndrome de Pr€-excita‚ƒo; S„ndrome de Wolf-Parkinson-White (causada por uma
fibra que conecta previamente as fibras de condu‚ƒo dos •trios com os ventriculos).
A Síndrome de Wolff-Parkinson-White € caracterizada por uma arritmia card„aca causada por um sistema de
condu‚ƒo el€trico an‡malo, que faz com que os impulsos el€tricos sejam conduzidos ao longo de uma via acess…ria
das aur„culas at€ os ventr„culos, diminuindo o retardo que ocorreria no n… AV. • tambem uma forma de taquicardia,
formada por uma condu‚ƒo atrioventricular adicional que impede condu‚ƒo normal do est„mulo do •trio at€ o n…dulo
atrioventricular, causando o que chamamos de taquicardia supraventricular. A corre‚ƒo € cir‹rgica, sendo necess•ria
a abla‚ƒo deste segmento acess…rio.
O intervalo PR € assim chamado, mesmo nƒo compreendendo a pr…pria onda R (mas sim o in„cio da onda Q),
pois nem todas as deriva‚†es possuem a onda Q, mas todas possuem a onda R.
SEGMENTO PR
Linha isoel€trica correspondente entre o fim da onda P e o in„cio do complexo QRS, representando o atraso
normal que acontece quando o est„mulo el€trico do cora‚ƒo alcan‚a o n… AV. Este atraso, como j• vimos, € necess•rio
para que haja a contra‚ƒo ventricular logo depois de completada a contra‚ƒo atrial, isto €: para que haja uma harmonia
de contra‚ƒo entre os dois sinc„cios card„acos. Tem dura‚ƒo m€dia de 0,08s (2 quadradinhos).
COMPLEXO QRS
Complexo, como vimos, € um conjunto de ondas. O complexo QRS consiste na representa‚ƒo gr•fica da
despolariza‚ƒo ventricular, ou seja, da contra‚ƒo dos ventr„culos. • maior que a onda P em amplitude pois a massa
muscular dos ventr„culos € maior que a dos •trios. Anormalidades no sistema de condu‚ƒo geram complexos QRS
alargados e representam situa‚†es de emergˆncia.
Duração: 0,10 a 0,12 segundos. Maior que 0,12s Bloqueio de um ramo D ou E do Feixe de His. Nestes
casos, apresenta entalhes importantes.
Polaridade: depende da orienta‚ƒo do vetor S“QRS (que representa o vetor de despolariza‚ƒo ventricular).
Vale salientar que, no complexo QRS, a primeira onda positiva sempre ser• a onda R, independente da
deriva‚ƒo; a primeira onda negativa antes do R € a onda Q; a primeira onda negativa depois de R € a onda S.
Morfologia normal: de V1 a V6, nesta ondem, a onda R aumenta e a onda S diminui em amplitude (r, rS, rS’, Q,
qR, qRs).
Amplitude: baixa voltagem: 5mm; R+S em V2 ≤ 9mm.
A doença de Chagas causa bloqueio atrioventricular total (BAVT), causando um bloqueio no sistema de condu‚ƒo
do impulso entre o •trio e o ventr„culo, alargando o complexo QRS.
Se o complexo QRS estiver alargado, isso representa algum bloqueio no ramo direto ou esquerdo do Feixe de
His, ou a pr…rpia ausˆncia desse ramo. Isso faz com que o impulso, para ser propagado a todo o ventr„culo, seja
passado de c€lula em c€lula, a ponto de que o ventr„culo se contraia de forma errada e ineficiente, alargando o
complexo QRS devido a demora de propaga‚ƒo do impulso a toda a massa muscular. 5% da popula‚ƒo nasce com o
ramo direito do Feixe de His bloqueado.
A repolariza‚ƒo auricular nƒo costuma ser registrada, pois € encoberta pela despolariza‚ƒo ventricular
(registrada pelo complexo QRS), evento el€trico concomitante e mais potente.
SEGMENTO ST
O segmento ST € a linha isoel€trica que representa o intervalo entre o fim do complexo QRS (Ponto J) e o in„cio
da onda T. Corresponde ao per„odo entre fim da contra‚ƒo ventricular e o in„cio da repolariza‚ƒo ventricular, sendo
representada por uma linha isoel€trica.
O desnivelamento do segmento ST € aceit•vel em at€ 1 mm; mais do que isso, podemos suspeitar das
seguintes altera‚†es, que devem ser diferenciadas por meio da cl„nica do paciente ou por marcadores bioqu„micos.
7
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
Altera‚†es prim•rias da repolariza‚ƒo ventricular: sƒo as altera‚†es causadas por doen‚as coronarianas. Um
infradesnivelamento nessa linha (mais que 1mm) € sinal de isquemia subendoc€rdica; um supradesnivelamento nessa
linha € sinal de infarto agudo do mioc•rdio (isquemia subepic€rdica).
Altera‚†es secund•rias da repolariza‚ƒo ventricular: caracterizada por uma sobrecarga ventricular. A sobrecarga do
ventr„culo direito ou um bloqueio de ramo pode provocar um infradesnivelamento do segmento ST; j• o supradesnivelamento
€ sugestivo de sobrecarga ventricular esquerda.
ONDA T
Onda arredondada que representa o final da repolariza‚ƒo ventricular, correspondendo, portanto, ao fim do
segmento ST. O seu parŠmetro mais importante € a morfologia.
Dura•‚o: a medida est• inclusa no intervalo QT.
Morfologia: € arredondada e assim€trica, em que a primeira por‚ƒo € mais lenta.
o Sim€trica, pontiaguda e positiva hiperpotassemia, isquemia subendocardica.
o Sim€trica, pontiaguda e negativa isquemia subepic•rdica.
Amplitude: menor do que a amplitude do QRS.
Polaridade: positiva na maioria das deriva‚†es: DIII, aVR, V1 e em crian‚as: V1, V2 e V3.
INTERVALO QT
In„cio da contra‚ƒo ventricular at€ o fim da repolariza‚ƒo ventricular. Corresponde ao in„cio do complexo QRS
at€ o fim da onda T. O aumento em dura‚ƒo da onda QT significa aumento da repolariza‚ƒo, o que predisp†e ‰ arritmia.
Dura•‚o: entre o in„cio do QRS e o fim da onda T normal: 0,30 – 0,46 seg. A dura‚ƒo do intervalo QT pode ser
calculada pela f…rmula de Bazett (QT corrigido): QTcorrigido = QTmedido / √R-R.
QT > 0,46 S„ndrome do QT longo, morte s‹bita, SMSI.
O prolongamento do intervalo QT (S„ndrome do QT Longo Congˆnita) € um fator de risco para morte s‹bita independentemente
da idade do paciente, de hist…ria de infarto do mioc•rdio, da freq‘ˆncia card„aca e de hist…ria de uso de drogas; os pacientes com
intervalo QTc de > 0,44s tˆm 2 a 3 vezes maior risco de morte s‹bita que aqueles com intervalo QTc < 0,44s. A taxa de
mortalidade em pacientes com SQTL nƒo tratados varia de 1 a 2% por ano. A incidˆncia de morte s‹bita varia de fam„lia para
fam„lia como uma fun‚ƒo do gen…tipo.
DERIVA‚„ES ELETROCARDIOGR…FICAS
Na superf„cie do corpo existem diferen‚as de
potencial consequentes aos fen‡menos el€tricos gerados
durante a excita‚ƒo card„aca. Estas diferen‚as podem ser
medidas e registradas. Para isto sƒo utilizados
galvan‡metros de tipo particular que constituem as
unidades fundamentais dos eletrocardi…grafos.
Os pontos do corpo a serem explorados sƒo
ligados ao aparelho de registro por meio de fios
condutores (eletrodos). Dessa forma, obtˆm-se as
chamadas deriva•„es que podem ser definidas de
acordo com a posi‚ƒo dos eletrodos.
A id€ia b•sica € observar o cora‚ƒo em diferentes
Šngulos, ou seja, cada deriva‚ƒo, representada por um
par de eletrodos (um positivo e um negativo), registra
uma vista diferente da mesma atividade card„aca. As
deriva‚†es podem ser definidas de acordo com a posi‚ƒo
dos eletrodos (chamados eletrodos exploradores) no
plano frontal (formando as deriva‚†es perif€ricas –
bipolares ou unipolares) e no plano horizontal (formando
as deriva‚†es precordiais, unipolares).
OBS3: Teoria do Dipolo. O ECG € o registro gr•fico da proje‚ƒo dos vetores de ativa‚ƒo
el€trica do cora‚ƒo, em linhas de deriva‚ƒo. Dipolo € o fen‡meno el€trico resultante de
dois pontos justapostos e de cargas contr•rias. Chama-se de dipolo ao conjunto formado
por duas cargas de mesmo m…dulo, por€m de sinais contr•rios, separadas por uma
distŠncia d. O dipolo como grandeza vetorial apresenta: m…dulo (produto de uma das
cargas pela distŠncia entre elas), dire•‚o (eixo do dipolo, linha unindo os dois p…los) e
sentido (do p…lo negativo para o p…lo positivo).
O eletrodo positivo do ECG que “olha” para a ponta da seta vetorial (resultante da
despolariza‚ƒo card„aca) registra uma onda positiva. O eletrodo positivo que “olha” para a
cauda da seta registra uma onda negativa.
OBS4: O sentido de despolariza‚ƒo do cora‚ƒo se d• de cima para baixo e da esquerda para a direita.
8
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
Logo, todo ECG € composto por 12 deriva‚†es que permitem uma visƒo tridimensional do potencial de a‚ƒo
card„aco, de forma que as ondas sejam as mesmas para todas elas.
Para conseguir estudar o cora‚ƒo de forma tridimensional, devemos dividir as deriva‚†es em dois planos:
Derivações no Plano Frontal (Derivações de Membros ou Periféricas). Medem a diferen‚a de potencial entre
os membros (bipolares) ou entre certas partes do corpo e o cora‚ƒo (unipolares). Coloca-se um eletrodo em
cada bra‚o (direito/esquerdo) e um na perna esquerda, formando um triŠngulo (conhecido como triângulo de
Einthoven). Na perda direita, coloca-se o fio terra, para estabilizar o tra‚ado. Deslocam-se as trˆs linhas de
referˆncia, cruzando com precisƒo o t…rax (cora‚ƒo) e obt€m-se uma intersec‚ƒo, formando as deriva‚†es
bipolares DI, DII e DIII. Em seguida, acrescentam-se outras trˆs linhas de referˆncia nesta intersec‚ƒo, com
Šngulos de 30’ entre si e obt€m-se as deriva‚†es unipolares dos membros: aVR (direita), aVL (esquerda) e aVF
(p€). Neste caso, usa-se “eletrodos de presilhas”.
Derivações no plano horizontal (Derivações precordiais). Tˆm-se, com elas, uma visƒo como em um corte
transversal do cora‚ƒo. Sƒo as deriva‚†es V1, V2, V3, V4, V5 e V6. Neste caso, usa-se “eletrodos de suc‚ƒo”.
Medem a diferen‚a de potencial entre o t…rax e o centro el€trico do cora‚ƒo (n…dulo AV), e vƒo desde V1 (4’
espa‚o intercostal, na linha paraesternal direita) a V6 (5’ espa‚o intercostal, na linha axilar m€dia esquerda). Em
todas essas deriva‚†es, considera-se positivo o eletrodo explorador colocado nas seis posi‚†es diferentes sobre
o t…rax, sendo o p…lo negativo situado no dorso do indiv„duo, por meio da proje‚ƒo das deriva‚†es a partir do
n…dulo AV.
DERIVAÇÕES BIPOLARES DO PLANO FRONTAL
DI: bra‚o direito (-) e bra‚o esquerdo (+).
DII: bra‚o direito (-) e perna esquerda (+).
DIII: bra‚o esquerdo (-) e perna esquerda (+).
DERIVAÇÕES UNIPOLARES DO PLANO FRONTAL
aVR: eletrodo no bra‚o direito.
aVL: eletrodo no bra‚o esquerdo.
aVF: eletrodo na perna esquerda.
DERIVAÇÕES DO PLANO HORIZONTAL
V1: 4’ Espa‚o intercostal direito, justaesternal. Avalia o cora‚ƒo direito.
V2: 4’ Espa‚o intercostal esquerdo, justaesternal. Avalia o cora‚ƒo
direito.
V3: Entre V2 e V4. Avalia uma regiƒo intermedi•ria.
V4: 5’ Espa‚o intercostal esquerdo, na linha hemiclavicular. Avalia uma
regiƒo intermedi•ria.
V5: 5’ Espa‚o intercostal esquerdo, na linha axilar anterior. Avalia o
cora‚ƒo esquerdo.
V6: 5’ Espa‚o intercostal esquerdo, na linha axilar m€dia. Avalia o
cora‚ƒo esquerdo.
9
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
AN…LISE DOS T RA‚ADOS
As •reas mais importantes a serem consideradas depois de obtido o gr•fico do ECG sƒo: frequˆncia card„aca,
ritmo card„aco, eixo card„aco (QRS), sobrecarga de cŠmaras card„acas (e hipertrofia) e infarto.
No eletrocardiograma normal, esperamos os seguintes achados:
ParŠmetros t€cnicos: antes de mais nada, devemos avaliar se os eletrodos estƒo posicionados corretamente.
Para isso, a onda P deve estar positiva em DI, DII e DIII e negativa em aVR.
Frequˆncia card„aca: 70 – 100 bpm.
Ritmo card„aco: sinusal.
Eixo QRS: entre -30’ e +100’.
Intervalo PR: 0,12 – 0,20.
Intervalo QRS: menor que 0,12 s.
Progressƒo do tamanho da onda R, ao longo das deriva‚†es V1 a V6.
Intervalo QT: 0,30 – 0,46.
Ausˆncia de: inversƒo de onda T, altera‚ƒo de segmento ST, Q patol…gica.
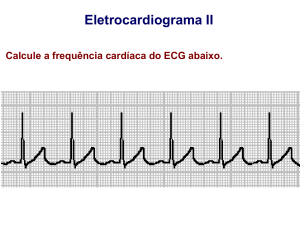
DETERMINAÇÃO DA FREQUENCIA CARDÍACA
A frequência cardíaca € o n‹mero de vezes que o cora‚ƒo bate por minuto. O controle da Freq‘ˆncia card„aca
depende de v•rios fatores, entre eles: n„vel de atividade do sistema nervoso aut‡nomo; a‚†es hormonais;
automaticidade card„aca.
O cora‚ƒo humano bate entre 60 e 100 vezes por minuto.
Quando o n‹mero de batimentos € abaixo de 60 vezes por minuto, excluindo o valor 60, por conven‚ƒo tem-se a
chamada bradicardia.
Quando o n‹mero de batimentos € acima de 100 vezes por minuto, incluindo o 100, por conven‚ƒo tem-se a
chamada taquicardia.
A medi‚ƒo correta da frequˆncia card„aca por meio do ECG deve ser feita por meio dos seguintes passos:
a) Método Correto: 1500/n’ de quadrados pequenos entre duas ondas R (intervalo RR), sabendo que 1 minuto
tem 1500 quadrados pequenos (0,04 segundos x 1500 = 60 segundos).
b) Método Prático: 300/n’ de quadrados grandes entre duas ondas R, sabendo que 1 minuto tem 300 quadrados
grandes (0,20 x 300 = 60 segundos).
c) Método por observação das linhas verticais e a onda R: € um modo que se leva em considera‚ƒo as linhas
escuras verticais que delimitam um lado do quadrado grande e a onda R. Esse m€todo € feito da seguinte forma:
primeiramente deve-se procurar no eletrocardiograma uma onda R que coincida exatamente na linha vertical
escura. Achado a linha escura rente a onda
R, marca-se as linhas escuras adiante delas
com n‹meros decrescentes: 300 – 150 –
100 – 75 – 60 – 50, que correspondem ao
n‹mero de batimentos card„acos por
minuto. Caso a pr…xima onda R coincidir na
linha vertical escura (como na figura, 50),
siginfica a frequˆncia card„aca do cora‚ƒo
no momento do registro (como na figura, 50
bpm). Caso nƒo haja uma rela‚ƒo direta
entre a onda R e a linha, faz-se uma
aproxima‚ƒo.
d) Regra de Três: Cada intervalo RR corresponde a um batimento. Para facilitar o c•lculo, o papel € composto
tamb€m de “quadrad†es”, que possuem cinco “quadradinhos” de 1 mm cada. Logo, 5 X 0,04 s = 0,2 s. A onda
percorre o “quadradƒo” em 0,2 s. Precisamos saber a distŠncia em “quadradinhos” ou “quadrad†es” do intervalo
RR. Imaginemos uma distŠncia entre o intervalo RR sendo de, aproximadamente, 4 quadrad†es, ou 4 X 0,2 s =
0,8 s. Se eu sei que um batimento (intervalo RR) gasta 0,8 s, quantos batimentos eu terei em um minuto (60s)?
1 batimento ---- 0,8 s
x batimentos ---- 60 s
x = 60/0,8 = 75 batimentos
10
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
DETERMINA†‡O DO RITMO CARDˆACO – ARRITMIAS
A determina‚ƒo do ritmo card„aco € fundamental para avaliar se a ativa‚ƒo el€trica das fibras card„acas se faz
de maneira r„tmica, harm‡nica, ou se acontece na forma de uma arritmia.
O termo arritmia cardŠaca define uma situa‚ƒo caracterizada por uma altera‚ƒo na frequˆncia, na regularidade
e no local de origem do est„mulo el€trico ou por um dist‹rbio na condu‚ƒo deste est„mulo (seja ao longo do •trio, dos
ventr„culos ou entre ambos). Qualquer uma destas altera‚†es € respons•vel por causar arritmias.
Sabe-se que, o cora‚ƒo € composto por unidades celulares que tˆm a propriedade da excitabilidade. O
respons•vel por comandar todo o funcionamento el€trico do cora‚ƒo € o n… sinuatrial. Contudo, quando h• falhas nesta
ativa‚ƒo ou na condu‚ƒo do est„mulo el€trico (feita pelas c€lulas card„acas), imediatamente, outros focos de ativa‚ƒo
surgem na sequˆncia. A origem destes focos segue, logicamente, a sequˆncia do que viria a ser o sentido de condu‚ƒo
do est„mulo el€trico: primeiramente se formam focos ect…picos atriais, focos funcionais e, finalmente, focos ventriculares.
Para a determina‚ƒo do ritmo card„aco, € fundamental a observa‚ƒo da onda P. Ela define se o ritmo € sinusal
ou se € consequente a focos ect…picos. Al€m disso, deve-se medir sempre o intervalo PR e o complexo QRS. Apesar de
o n…dulo sinoatrial ser o marca-passo do cora‚ƒo, qualquer outra •rea do sistema de condu‚ƒo ou do mioc•rdio pode
assumir o comando, temporariamente ou definitivamente, provocando arritmias.
De um modo geral, temos:
Ritmo sinusal (regular): caracteriza-se pela existˆncia de uma sequˆncia ritmada de ciclos card„acos entre 60 e
100 bpm. Isto significa que, no ritmo card„aco normal, h• uma constante distŠncia entre ondas semelhantes.
Para determinar se realmente o ritmo card„aco € sinusal, devemos seguir os passos logo adiante:
1. Avaliar a existˆncia da onda P: esta deve ser arredondada e com frequˆncia de registro regular.
2. Avaliar a existˆncia do complexo QRS: estes devem ser normais, estreitos e com frequˆncia regular.
3. Avaliar a existˆncia de uma correla‚ƒo entre onda P e complexo QRS de 1:1, isto €: deve haver uma
onda P para cada complexo QRS.
Arritmias: as arritmias, j• definidas, podem ser classificadas em dois grandes grupos: as bradiarritmias e as
taquiarritmias. As bradiarritmias sƒo arritmias card„acas que se caracterizam por uma tendˆncia a reduzir a
frequˆncia card„aca. Sƒo comumente causadas por doen‚as do n… sinuatrial e pelas doen‚as do n… •trioventricular. As taquiarritmias, por sua vez, fazem com que o cora‚ƒo experimente uma frequˆncia maior.
Podem ser divididas em taquiarritmias supra-ventriculares (produzidas por dist‹rbios acima dos ventr„culos e do
n… •trio-ventricular; podem ser subdivididas em atriais e •trio-nodais) e em taquiarritmias ventriculares (cuja
origem se d• no pr…prio ventr„culo, obtendo um ritmo um pouco mais lento). Quanto as subdivis†es das
arritmias, podemos destacar quatro grandes grupos que, em resumo, sƒo:
o Ritmo vari€vel: arritmia sinusal, marca-passo migrat…rio e fibrila‚ƒo atrial.
Arritmia sinusal: verifica-se a existˆncia de ondas P idˆnticas no tra‚ado, demonstrado que o
in„cio do foco € no •trio, precisamente no n…dulo sinusal, por€m em ritmos diferenciados. Pode
indicar doen‚a coronariana.
Marca-passo migrat…rio (errante): caracteriza-se por ondas P de forma vari•vel, demonstrando
que o in„cio do foco € no •trio, por€m nƒo precisamente no n…dulo sinusal. • um ritmo causado
por diferentes posi‚†es do comando.
Fibrila‚ƒo atrial: apresenta um desenho todo “arrepiado”, cheio de ondas P min‹sculas,
causadas pela descarga de focos atriais m‹ltiplos. Nƒo h• um impulso que despolarize os •trios
de maneira completa, e somente por acaso de um impulso atravessa o n…dulo AV e de forma
arr„tmica.
o
Batimentos suplementares e pausas: extra-s„stole, batimentos de escape e parada sinusal.
Extra-s„stole: € uma estimula‚ƒo prematura, proveniente de um foco ect…pico. Pode ser:
e) Extra-s„stole atrial: estimula‚ƒo prematura, proveniente de um foco atrial (nƒo o n…dulo
sinusal). Produz uma onda P anormal antes do tempo previsto.
f) Extra-s„stole nodal (juncional): estimula‚ƒo prematura, que se origina de uma descarga
ect…pica no n…dulo AV, de modo que o impulso caminha normalmente para baixo nos
ramos do feixe de His (nƒo apresenta onda P e o QRS € idˆntico aos demais).
g) Extra-s„stole ventricular (ESV): origina-se de um foco ect…pico ventricular, sem onda P e
com um QRS diferenciado (aberrante).
11
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
o
Ritmos rápidos: taquicardia parox„stica, flutter e fibrila‚ƒo.
Taquicardia parox„stica: significa frequˆncia card„aca r•pida, de in„cio s‹bito, originando-se,
geralmente, de foco ect…pico. A frequ6encia pode variar de 150 a 250 bpm.
a) Atrial: sequˆncia normal de ondas. Onda P pode nƒo aparecer.
b) Nodal: originada no n…dulo AV, logo, nƒo h• ondas P.
c) Ventricular: semelhante a uma sucessƒo r•pida de ESV.
As taquicardias atriais e nodais sƒo chamadas de taquicardias supraventriculares.
Flutter: taquicardia cuja frequˆncia card„aca encontra-se entre 200 a 300 bpm. Pode ser:
a) Flutter atrial: se origina em um foco atrial ect…pico, com as ondas P apresentam-se em
sucessƒo r•pida, cont„nuas e idˆnticas.
b) Flutter ventricular: € produzido por um ‹nico foco ventricular ect…pico, com aspecto
sinus…ide regular. O flutter ventricular quase invariavelmente evolui para a fibrila‚ƒo
ventricular, necessitando de uma desfibrila‚ƒo e ressuscita‚ƒo cardiopulmonar.
o
Batimentos de escape: ocorrem quando o marca-passo principal nƒo consegue produzir est„mulo
durante um ou mais ciclos, surgindo no ECG uma •rea sem ondas. Pode ser um escape atrial,
nodal ou ventricular.
Parada sinusal: ocorre quando o marca-passo nƒo envia os est„mulos de comando e, ap…s uma
pausa, um outro centro de comando assume a atividade com ritmo regular, mas em sua pr…pria
frequˆncia, geralmente diferente da anterior.
Fibrila‚ƒo: taquicardia acima de 300 bpm. Pode ser:
a) Fibrila‚ƒo atrial: numerosas deflex†es atriais ect…picas dando uma linha de base irregular.
Nƒo h• um impulso que despolarize os •trios de maneira completa, e somente por acaso
um impulso atravessa o n…dulo AV de forma r„tmica.
b) Fibrila‚ƒo ventricular: € causada por muitos focos ect…picos disparados em freq‘ˆncias
diferentes, produzindo um ritmo ca…tico, irregular (aberrante) e fatal. Isto porque, na
fibrila‚ƒo ventricular, o cora‚ƒo nƒo € mais capaz de bombear sangue, caracterizando
uma parada card„aca) – uma condi‚ƒo de emergˆncia extrema.
Bloqueios cardíacos: bloqueio sinusal, bloqueio •trio-ventricular e bloqueio de ramo.
Bloqueio sinusal (SA): o marca-passo card„aco p•ra temporariamente por um ou mais ciclos
completos, mas retoma em seguida sua atividade de estimula‚ƒo.
Bloqueio de AV (nodal): cria um retardo do impulso (atrial) em n„vel do n…dulo AV, produzindo
uma pausa maior que a normal para estimula‚ƒo dos ventr„culos. Pode ser:
a) BAV de 1’ grau: caracteriza-se por um intervalo PR maior que 0,2 segundos (equivalente a um
quadrado grande);
b) BAV de 2’ grau: sƒo necess•rios dois ou mais impulsos atriais para estimular a resposta ventricular,
ou o intervalo PR aumenta progressivamente at€ nƒo haver mais resposta QRS (chamado fen‡meno
de Wenckebach);
c) BAV de 3’ grau: bloqueio AV total, causando frequˆncias atriais e ventriculares independentes, com
frequˆncia ventricular, geralmente, entre 20 a 40 bpm.
Bloqueio de ramo: tem como causa o bloqueio de um dos ramos do feixe de His, seja o direito ou
o esquerdo. Assim, um ventr„culo se despolariza pouco depois do outro, fazendo com que dois
QRS se juntem. Neste caso, o QRS € largo e observam-se duas ondas R (R e R’). Determina-se
o lado bloqueado atrav€s das deriva‚†es V1 e V2 para o lado direito e V5 e V6 para o lado
esquerdo.
12
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
De um modo geral, os dist‹rbios relacionados com as arritmias estƒo localizados nos principais s„tios de
bloqueio de condu‚ƒo que seguem: n… sinuatrial, n… atrioventricular e no pr…prio feixe de His (seja por bloqueio de um de
seus ramos ou dos dois – bloqueio completo). As altera‚†es que ocorrem na altura destes s„tios serƒo nossos focos de
estudo neste momento.
Bradiarritmias.
As bradiarritmias, por princ„pio, sƒo definidas pela frequˆncia card„aca menor que 60 bpm. Ela € considerada
fisiol…gica durante o sono (por predom„nio noturno do sistema nervoso parassimp•tico, tanto a frequˆncia card„aca como
a pressƒo arterial sistˆmica diminuem neste per„odo). As causas patol…gicas podem ser classificadas em cardíacas ou
não-cardíacas.
Bradiarritmias de etiologia card„aca: sƒo causadas, sobretudo, por infarto agudo do mioc•rdio (principalmente
por falˆncia da A. coron•ria direita, respons•vel por irrigar, entre outras estruturas, os dois principais n…s
card„acos: o n… sinuatrial e o n… atrioventricular), por doen‚a do n… sinusal, etc. De uma forma geral, os
principais eventos que promovem as bradiarritmias envolvem, fundamentalmente, os n… sunusal e o n…
atrioventricular.
Bradiarritmias por causas nƒo-card„acas: hipotireoidismo, hipertensƒo intracraniana, hipotermia, etc.
De uma forma geral, a classifica‚ƒo das bradiarritmias pode ser feita da seguinte maneira:
1. Bradiarritmia sinusal: comum em indiv„duos considerados normais (atletas, por exemplo) ou nas
seguintes causas: hipersensibilidade do seio carot„deo; disfun‚ƒo do n… sunusal; s„ndrome da
braditaquicardia.
2. Dist‹rbios da condu‚ƒo do est„mulo card„aco: podem acontecer por Bloqueios do n… atrioventricular
(BAV) e por Bloqueios intraventricualres (BIV). Os BAV podem ser subdivididos em: BAV de 1’ grau;
BAV de 2’ grau do tipo I, do tipo II ou do tipo 2:1; e BAV de 3’ grau.
1. Bradiarritmia sinusal
O ECG mostra um gr•fico com ritmo
sinusal, frequentemente. Contudo, a frequˆncia
card„aca € menor do que 60. Como j• vimos, €
fisiol…gica durante o sono ou no cora‚ƒo de um
atleta (considerado normal at€ 40 bpm,
aproximadamente). Contudo, pode ocorrer tamb€m
em condi‚†es patol…gicas, tais como: IAM do
ventr„culo direito (principal causa) e outras diversas
(idade avan‚ada, drogas, etc.).
1.1. Doença do nó sinusal
Algumas condi‚†es patol…gicas (principalmente, doen‚as auto-imune) ou idiop•ticas (como ocorre com
indiv„duos idosos) podem cursar com edema cr‡nico da regiƒo do n… sinuatrial, causando tal anormalidade card„aca. As
principais patologias relacionadas com a doen‚a do n… sinusal sƒo:
Amiloidose
Infiltra‚ƒo tumoral
L‹pus eritematoso sistˆmico
Doen‚a de Chagas
Esclerodermia
Cirurgia card„aca
Insuficiˆncia coronariana
Vagal
Pericardite
Drogas
Nesta condi‚ƒo, ocorre a elimina‚ƒo da onda P ou onda P invertida, de modo que o n… atrio-venticular assume o
comando da ritmicidade do cora‚ƒo.
1.2. Distúrbios da condução do estímulo cardíaco
Falando agora nƒo de dist‹rbios da produ‚ƒo do est„mulo el€trico do cora‚ƒo no n… sinusal, os dist‹rbios da
condu‚ƒo do est„mulo card„aco podem acontecer por disfun‚ƒo do n… atrioventricular (Bloqueio do n… atrioventricular ou
BAV) ou por disfun‚ƒo do feixe de His (Bloqueio intraventricular ou BIV).
13
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
1.2.1. Bloqueio atrioventricular (BAV)
O BAV acontece quando ocorre algum tipo de dificuldade na passagem do est„mulo do n… sinusal para os
ventr„culos. Consiste em um tipo de bloqueio extremamente frequente, presente em boa dos pacientes idosos (pois com
a idade, o tecido respons•vel por transmitir a condu‚ƒo dos •trios para os ventr„culos torna-se mais fibroso, al€m do
pr…prio retardo fisiológico da condução j• existente, que dura em torno de 0,12 – 0,20 segundos).
Podemos classificar as BAV em:
BAV de 1º grau: o crit€rio para o diagn…stico de BAV 1’ grau € a presen‚a de apenas um retardo na condu‚ƒo
•trio-ventricular maior do que o fisiol…gico (isto €: PR > 0,20 segundos, com manuten‚ƒo das ondas P e QRS). A
despolariza‚ƒo atrial € seguida de uma despolariza‚ƒo ventricular, por€m a condu‚ƒo € lenta. Nesta condi‚ƒo,
sempre veremos onda P e complexo QRS; contudo, estarƒo mais afastados do que o normal.
O BAV de 1’ grau nƒo € importante isoladamente, mas pode ser um sinal de cardiopatia isquˆmica, cardite
reum•tica ou intoxica‚ƒo digit•lica.
Para os pacientes h„gidos que apresentam BAV de 1’ grau, devemos prover um acompanhamento regular,
realizando ECG a cada 6 meses. Se o dist‹rbio de condu‚ƒo progredir (isto €, evoluir para o 2’ grau ou para o 3’
grau), ser• necess•ria uma interven‚ƒo m€dica; no entanto, enquanto o BAV se manter est•vel, apenas o
acompanhamento € necess•rio.
BAV de 2º grau: € caracterizado por uma falha intermitente fazendo com que o impulso nƒo atinja os ventr„culos
(no ECG, caracteriza-se, portanto, por uma onda P sem QRS). Essa falha pode ocorrer no n… AV ou no feixe de
His. O BAV de 2’ grau pode ser classificado em Mobitz tipo I (ou tipo Wenckebach), Mobitz tipo II e tipo 2:1.
o Mobitz tipo I (ou fen‡meno de Wenckebach): ocorre um retardo progressivo na passagem do est„mulo do •trio para
o ventr„culo, isto €, o intervalo PR aumenta progressivamente a cada batimento, at€ que haja uma interrup‚ƒo total,
de modo que uma onda P falha em conduzir o est„mulo aos ventr„culos. Acontece, por exemplo, que o intervalo PR
se apresenta com dura‚ƒo de 0,26, 0,28 e 0,32, nesta sequˆncia e, entƒo, deixa de existir, visto que o complexo
QRS nƒo foi formado. A evolu‚ƒo natural desta condi‚ƒo pode culminar na forma‚ƒo de um BAV de 3’ grau.
o Mobitz tipo II: caracterizado por uma sequˆncia normal e constante de transmissƒo do impulso que, de repente, €
interrompida (€ neste momento que o QRS deixa de existir). Em outras palavras, a maioria dos batimentos originada
no n… sinuatrial € normalmente conduzida, mas ocasionalmente, uma onda P nƒo € seguida por um complexo QRS.
Diferentemente do BAV de 2’ grau tipo I, nƒo ocorre aumento progressivo do intervalo PR: no Mobitz tipo II, os
intervalos PR se apresentam com a mesma dura‚ƒo e, de repente, deixa de existir pela nƒo-forma‚ƒo de um
complexo QRS. Tamb€m pode evoluir para um bloqueio complexo e, por esta razƒo, deve ser criteriosamente
acompanhado para evitar esta evolu‚ƒo, que pode complicar com arritmias graves (taquiarritmias, inclusive) e
s„ndrome de Stokes-Adams (tontura, s„ncope por qualquer esfor‚o e queda).
o BAV tipo 2:1: caracterizado por ondas P alternadas que nƒo sƒo conduzidas aos ventr„culos, tra‚ando um gr•fico
caracter„stico: P-QRS-P—P-QRS-P—P-QRS-P, na razƒo de 2 ondas P para cada complexo QRS. O n… AV que
apresenta tal bloqueio apresenta instabilidade muito grande, de forma que pode evoluir para um bloqueio total. Por
esta razƒo, deve ser criteriosamente avaliado e acompanhado.
BAV de 3º grau (BAV Total): nenhuma onda P passa ou nƒo tem sincronia alguma com o complexo QRS. Em
outras palavras, caracteriza-se pela nƒo propaga‚ƒo da onda de despolariza‚ƒo do n… sinuatrial para o m‹sculo
ventricular, o que gera onda P nƒo seguida de QRS. Com isso, os •trios deixam de apresentar qualquer rela‚ƒo
de harmonia com os ventr„culos do ponto de vista el€trico: as ondas P geralmente se apresentam em uma
frequˆncia bem regular, mas sƒo absolutamente independentes do QRS.
Quando isso acontece, os ventr„culos sƒo excitados por um mecanismo de escape lento. Quando o escape se
d• pelo feixe de His, o complexo QRS se apresenta estreito; quando o escape ocorre nas fibras de Purkinje, o
QRS se mostra alargado.
14
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
5
OBS : Marca-passos (MP). Quando se tem BAV de 3º grau, podem existir complicações incompatíveis com a vida,
podendo complicar com síncope (por déficit de sangue para o cérebro). Para solucionar tal quadro, devemos implantar
marca-passos para realizar a estimulação artificial do coração em uma sequência compatível com a vida (em torno de 60
bpm). Os marca-passos são aparelhos que liberam impulsos elétricos para o coração através de eletrodos, causando
despolarização elétrica e subsequente contração cardíaca. No ECG, os marca-passos produzem complexos QRS
alargados. Estão disponíveis aparelhos de dois tipos:
Provisório (transvenoso, esofagiano, transcutâneo). As indicações de marca-passo provisório estão sumarizadas
abaixo:
Como terapia inicial para implante de MP definitivo em bradicardias sintomáticas como: BAV de 3º grau
(BAVT); Disfunção do nódulo sinusal sintomática (DNS) caracterizada por: bradicardia, parada sinusal,
bloqueio sinuatrial e taquicardia paroxística (Síndrome Bradi-taqui).
Bradicardias temporárias sintomáticas relacionadas a drogas: digoxina, diltiazem, B- bloqueador,
amiodarona.
Infarto agudo do miocárdio (IAM): IAM anterior com: surgimento de bloqueio de ramo direito (BRD) e PR >
0,20s (200ms), Bloqueio de ramo direito (BRD) com hemibloqueio anterior esquerdo (HBAE), BRE agudo,
BAV 2° grau Mobitz 2 (isto é: PR constante que de repente interrompe), BAVT; IAM inferior com: BAVT ou
BAV 2°grau com instabilidade hemodinâmica, IAM de VD, com instabilidade hemodinâmica e BAVT,
frequentemente necessitando de implante de MP dupla câmara para estimulo AV sequencial.
Pós-operatório de cirurgia cardíaca: marcapasso epicárdico (eletrodos instalados durante cirurgia
cardíaca).
Controle de taquiarritmia com overdrive como: QT longo, Extra-sistolia atrial bloqueada, Taquicardia
ventricular incessante, Taquicardia ventricular induzida por extra-sístole ventricular, Taquiarritmia
ventricular dependente de bradicardia.
Pós-operatório: história de Stokes-Adams, BAVT ou Mobitz II, Pausa sinoatrial prolongada.
Bradicardia refratária durante ressuscitação ou choque hipovolêmico.
Parada cardíaca em assístolia.
Disfunção de MP definitivo.
Definitivo: O MP pode ser indicado como um recurso terapêutico definitivo. O MP definitivo consiste em uma
ferramenta fundamental para melhorar a qualidade de vida do idoso. A American Heart Association junto com o
American College of Cardiology determinaram as indicações de MP definitivo de acordo com os trabalhos
existentes na literatura atual em classes, conforme será descrito a seguir.
o Classes I: todas as condições em que há concordância para colocação de um MP;
o Classes II: condições em que pode ser indicada a colocação do MP, porém há discordância sobre a
necessidade do uso.
o Classe III: condição em que existe uma concordância da não colocação da MP.
1.2.2. Bloqueio da condução intraventricular
Como sabemos, ao longo da massa ventricular, o estímulo cardíaco viaja por intermédio das fibras do Feixe de
His. O feixe de His conduz a onda de despolarização normalmente, mas em um dos seus ramos o impulso elétrico é
bloqueado. O complexo QRS torna-se, então, alargado devido ao retardo da onda de despolarização no ventrículo que
teve seu ramo bloqueado.
Com o atraso da condução pelo
ramo direito, a ativação ventricular
esquerda é realizada normalmente,
através do ramo esquerdo da esquerda
para direita. Quando a ativação
ventricular esquerda está próxima da
finalização, o impulso passa da
esquerda para direita através do septo
interventricular
(ativação
transeptal
transmiocárdica), desencadeando a
ativação lenta e anormal do lado direito
do septo interventricular e parede livre
do ventrículo direito. O contrário
também é verdadeiro para o bloqueio do
ramo esquerdo do feixe de His.
Tais alterações podem, portanto, serem avaliadas da seguinte maneira no ECG, optando pela análise das
derivações V1 (para ventrículo direito e vetor septal) e V6 (para ventrículo esquerdo). Em ambos, o complexo se
mostrará mais alargado.
15
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
Bloqueio de ramo direito do feixe de His: pode ser bem avaliado por meio das
seguintes caracter„sticas:
o Nas deriva‚†es precordiais direitas (V1) teremos o seguinte padrƒo:
Padrƒo RSR’: o que seria “complexo QRS” no ECG aparece com uma
grande quilha na onda R, formando duas grandes ondas positivas: R e
R’.
Onda T assim€trica e em sentido oposto ao QRS.
o Nas deriva‚†es precordiais esquerdas (V6) e DI: padrƒo QRS com onda S
ampla e arrastada.
o Eixo el€trico do cora‚ƒo (S“QRS): vari•vel, tendendo desvio para a
direita.
Bloqueio de ramo esquerdo do feixe de His: ocorre quando h• bloqueio do
tronco do ramo esquerdo antes da sua bifurca‚ƒo em fasc„culos Šntero-superior
e p…stero-inferior ou o bloqueio dos dois fasc„culos ao mesmo tempo. Sua
etiologia pode estar relacionada com: hipertensƒo arterial sistˆmica, doen‚a
das art€rias coron•rias, doen‚as valvulares, isquemia, esclerose, fatores
mecŠnicos, em conseq‘ˆncia da hipertrofia ventricular esquerda, etc.
o Complexo QRS alargado (> 0,12 segundos).
o Na avalia‚ƒo das deriva‚†es precordiais esquerdas (V5 e V6):
Ausˆncia de ondas q iniciais.
Ondas R alargadas e monof•sicas, apresentando entalhes
(aspecto em torre) e empastamentos.
Segmento ST infradesnivelado.
Onda T negativa.
Altera‚†es da repolariza‚ƒo.
o Na avalia‚ƒo das precordiais direitas (V1 e V2):
Ausˆncia da onda r inicial.
QRS negativo.
De um modo geral, no bloqueio de ramo esquerdo (BRE), a “orelha de coelho” no complexo QRS em V6
representa o atraso entre a despolariza‚ƒo do septo para o ventr„culo esquerdo. J• no bloqueio de ramo direito (BRD), a
“orelha de colho” em V1 representa o atraso entre a despolariza‚ƒo do septo para o ventr„culo direito.
Em resumo, temos:
16
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
2. Taquiarritmias
Sƒo arritmias card„acas caracterizadas por uma frequˆncia maior que 100 bpm. Pode ser um achado normal do
ECG, principalmente quando o paciente tem realizado algum esfor‚o f„sico vigoroso ou por descarga de adrenalina por
nervosismo, por exemplo. Contudo, pode estar relacionada com a presen‚a de doen‚a card„aca de base e de reflexos
cardiovasculares.
O aumento da frequˆncia card„aca tem relevŠncia cl„nica importante a partir do momento que h• um
comprometimento do fluxo coronariano. Como se sabe, o enchimento das art€rias coron•rias acontece durante a
di•stole; contudo, como na taquicardia h• muito pouco tempo para que o ventr„culo relaxe, a pressƒo coron•ria cai de
uma forma importante. Indiv„duos que j• apresentem algum tipo de obstru‚ƒo em coron•ria e apresenta taquicardia
apresentam maior predisposi‚ƒo a desenvolver infarto no curso desta arritmia.
As taquiarritmias (TA) podem ser classificadas em TA supra-ventriculares e TA ventriculares.
2.1. Taquiarritmias supra-ventriculares (TASV)
Sƒo arritmias causadas por disfun‚†es em s„tios localizados acima do n… atrioventricular, o que inclui o •trio
(acometido pela fibrila‚ƒo atrial e flutter atrial), a taquicardia atrial, a taquicardia sinusal, a taquicardia juncional (que
ocorre na jun‚ƒo entre o •trio e o ventr„culo), taquicardia reentrante nodal e a taquicardia reentrante atrioventricular
(Síndrome de Wolf-Parkinson-White).
Na an•lise das taquicardias supra-ventriculares, € sempre necess•rio examinar os seguintes parŠmetros:
Frequˆncia atrial;
Frequˆncia ventricular;
Regularidade ventricular (RR): o QRS € regular na taquicardia reentrante nodal, da taquicardia reentrante
atrioventricular (S„ndrome de WPW), flutter atrial e na taquicardia atrial; € irregular na fibrila‚ƒo atrial e,
enventualmente, no flutter e na taquicardia atrial.
Identificar morfologia da ativa‚ƒo atrial (P, F, f);
Avaliar rela‚ƒo P:QRS. A onda P pode nƒo existir e, caracteristicamente, o QRS mant€m seu padrƒo normal
de ondas, mas se mostra estreitado (diferentemente da taquicardia ventricular, onde o QRS € alargado e
bizarro).
Importante: nas arritmias supraventriculares o QRS se mostra estreitado (< 0,12 segundos), visto que o
dist‹rbio de condu‚ƒo se d• acima do n… AV. Os dois ventr„culos se ativam ao mesmo tempo. A presen‚a de
um QRS largo (> 120 ms) significa alguma aberrŠncia, isto €: uma situa‚ƒo anormal.
Os principais tipos de taquiarritmias supra-ventriculares atriais sƒo:
Taquicardia sinusal: caracterizada pelos
seguintes parŠmetros:
Ondas P de morfologia normal;
Frequˆncia atrial de 100 a 200 bpm;
Frequˆncia ventricular de 100 a 200
bpm;
RR regular
P:QRS – 1:1.
Fibrilação atrial: condi‚ƒo em que a musculatura card„aca atrial passa a apresentar, por algum fator
desencadeante, uma atividade el€trica absolutamente ca…tica. • a arritmia mais comum (0,4% a 1% na
popula‚ƒo adulta) e eleva 2 vezes o potencial de mortalidade (que aumenta mais ainda com a idade). A
fibrila‚ƒo atrial € caracterizada por nƒo configurar onda P regular no tra‚ado gr•fico, nƒo apresentar uma
contra‚ƒo atrial efetiva e pela irregularidade da passagem do est„mulo do •trio para o ventr„culo (ou seja, hora
passa, hora nƒo passa, de forma aleat…ria).
As principais causas sƒo: doen‚a valvar mitral, doen‚a
coronariana, cardiomiopatias, HAS. As demais causas sƒo:
excesso de consumo alco…lico, S„ndrome de WPW, pericardite,
DPOC com hipoxemia.
Pacientes com fibrila‚ƒo atrial devem ser tratados como um grupo
especial, isto porque a sua condi‚ƒo predisp†e a forma‚ƒo de
trombos, que podem desgarrar-se da cavidade atrial, ganhar a
circula‚ƒo e causar, entre outros comemorativos, a necrose de
extremidades ou AVCi. Por esta razƒo, prescrevem-se
anticoagulantes para estes pacientes.
De uma forma geral, os objetivos do tratamento da fibrila‚ƒo atrial consistem em:
Controle da frequencia card„aca;
Reversƒo para ritmo sinusal;
Manuten‚ƒo para ritmo sinusal;
Profilaxia de tromboembolismo.
17
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
Flutter atrial: a incidência geral do flutter atrial é de 0,09% da população, dos quais 58% também apresentam
fibrilação atrial. O flutter se caracteriza por ondas atriais não-sinuais (pois não configuram uma onda P) que
ocorrem com frequência muito rápida. O gráfico traçado se assemelha a dentes de serra.
O tratamento de eleição para seu tratamento é a cardioversão elétrica (95 a 100%).
Taquicardia reentrante nodal (TRN): fenômeno que envolve o nó AV. É mais frequente em mulheres (2:1), na
3ª a 5ª décadas de vida, sendo muito raro abaixo dos 2 anos de idade. Os sinais clínicos se manifestam na
forma de batimento evidente em fúrcula esternal e síncope.
O tratamento emergencial consiste em:
Cardioversão elétrica (100 J): se houver instabilidade hemodinâmica;
Compressão do seio carotídeo;
Adenosina (6/12/18 mg IV);
Verapamil (até 15 mg IV).
Na presença de sintomas severos ou por falência de tratamento clínico, optar pela ablação por cateter.
Taquicardia
reentrante
atrioventricular
(Síndrome de Wolf-Parkinson-White): síndrome
caracterizada pela presença de uma via acessória
anômala que promove um estímulo ventricular
precoce.
No ECG, observamos um QRS alargado com a
presença marcante da chamada onda Delta, logo
no início do complexo. O alargamento do QRS
acontece porque o estímulo se propaga pelo feixe
de His e depois retorna por esta via acessória (o
que não deveria acontecer). Tais características do
QRS podem ser vistas em DI, aVL, V4, V5 e V6.
Podemos perceber ainda uma diminuição do
intervalo PR devido à excitação precoce dos
ventrículos (síndrome de pré-excitação). Na
realidade, do ponto de vista gráfico, o QRS se
alarga as custas desta redução do intervalo PR.
A FC se mostra muito alta e a onda P inexistente.
O tratamento pode ser feito por ablação por cateter de radiofrequência introduzido pela via acessória.
18
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
2.2. Taquicardia ventricular
• a ocorrˆncia de 3 ou mais batimentos de origem ventricular com frequˆncia acima de 100 bpm, sendo
sustentada se a dura‚ƒo € maior ou igual a 30 segundos e nƒo-sustentada se a dura‚ƒo € menor. Geralmente, est•
associada a cardiopatias graves.
Seu quadro cl„nico € caracterizado por:
A repercussƒo ir• depender da disfun‚ƒo mioc•rdica pr€-existente e da frequˆncia ventricular;
Pode levar a fibrila‚ƒo ventricular.
O exame f„sico € caracterizado por FC em torno de 160 spm, ritmo regular ou discretamente irregular.
O ECG da taquicardia ventricular mostra FC entre 100 e 220 spm, com ritmo regular ou discretamente regular. A
morfologia do tra‚ado € absolutamente inespec„fica, sem padr†es. A onda P, na FC alta, nƒo € vista e, quando presente,
nƒo tem rela‚ƒo harmoniosa com o complexo QRS. Este tem a mesma morfologia das extra-s„stoles ventriculares,
mostrando-se largo e bizarro.
O tratamento da taquicardia ventricular sustentada, quando o paciente estiver inst•vel, consiste na cardioversƒo
el€trica, de imediato. Se o paciente estiver est•vel, bem monitorado e internado em UTI, € poss„vel optar pelo tratamento
medicamentoso (Amiodarona 150 IV em bolus em 10 minutos ou Lidoca„na 0,75 mg/kg IV em bolus).
2.3.Fibrilação ventricular (FV)
Situa‚ƒo em que a atividade contr•til dos ventr„culos deixa de ser efetiva, e o cora‚ƒo apenas tremula, sem
capacidade de ejetar sangue. Por esta razƒo, o d€bito card„aco € zero, nƒo h• pulso, nem batimento card„aco
(caracterizando uma parada cardíaca, sendo considerada a maior trag€dia dentro da cardiologia abaixo apenas da
assistolia).
No ECG temos um ritmo irregular e absolutamente ca…tico, sem ondas P, QRS ou T. Note que, diferentemente
da taquicardia ventricular, as ondas sƒo extremamente assincr‡nicas.
O ‹nico tratamento efetivo para a fibrila‚ƒo ventricular € a cardioversão
elétrica (recomenda‚ƒo m•xima). Nenhum outro tratamento pode reverter o quadro.
Pacientes cardiopatas, que apresentam miocardiopatias dilatadas, podem
apresentar FV frequentemente. Tais pacientes sƒo candidatos ao implante de um
cardioversor desfibrilador implantável (CDI). Tal procedimento € respons•vel por
prover a preven‚ƒo prim•ria e secund•ria da morte s‹bita card„aca (MSC) em
pacientes com cardiopatia estrutural.
Sƒo indica‚†es para o implante de CDI:
Pacientes refrat•rios ‰ terapia medicamentosa;
BRE – dissincronismo intra e interventricular por retardo do VE em rela‚ƒo
ao VD ou por abertura e fechamento tardios da valva a…rtica em rela‚ƒo a
mitral.
6
OBS : Classificação de interferência eletromagnética sobre os dispositivos cardio-elétricos implantáveis (DCEI),
conforme o grau de risco e recomendação para proteção.
Risco aceit•vel:
Eletrodom€sticos em geral;
Escadas rolantes e portas autom•ticas;
Autom…veis, ‡nibus, avi†es, motocicletas.
19
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
Aceitável com riscos:
Colchões magnéticos e mini-imãs;
Telefones celulares, telefones sem fio, blue tooth, walkie talkie, wireless, Wi-fi, iPod;
Antenas de telefonia celular;
Eletrocautério;
Radiação terapêutica;
Desfibrilação externa.
Ablação por radiofrequência (RF) e mapeamento eletro-anatômico magnético;
Litotripsia;
Aparelhos que produzem vibração mecânica;
Sistemas de detecção de metais e anti-furto;
Estimulação transcutânea, eletro-acumputura;
Radares de navegação, radares militares;
Campos eletromagnéticos, amplificadores de som e caixas acústicas;
Profissional da área de montagem de televisores e uso de equipamentos de solda por radiofrequência.
Inaceitável:
Ressonância nuclear magnética;
Medidor de gordura corporal.
7
OBS : O termo assistolia consiste na cessação de qualquer atividade elétrica ou mecânica dos ventrículos. No ECG se
caracteriza pela ausência de qualquer atividade elétrica ventricular observada em pelo menos 2 derivações, se
mostrando com um desenho de gráfico em linha reta.
Cerca de 80% das paradas cardiorrespiratórias são advindas de arritmias ventriculares e a presença de assistolia se
reveste de um prognóstico sombrio para o paciente. Afirmar corretamente que o ritmo em tratamento é de fato assistolia
passa a ser um diagnóstico que necessita uma absoluta certeza.
Ao visualizarmos um monitor com um gráfico sem ondas em qualquer momento do atendimento deve se proceder uma
série de medidas que visam certificar-se do diagnóstico, o que será chamado de protocolo da "linha reta".
1º medida: confira o cabeamento da monitorização eletrocardiográfica - verifique se a fiação está conectada no paciente e no
aparelho.
2º medida: aumente o ganho da derivação ao máximo que o aparelho permitir - ondulações muito finas podem parecer linha
reta e com um ganho podemos passar a ver a fibrilação.
3º medida: mude as derivações do monitor - mude sequencialmente o seletor de derivações, pois a ausência de ondas numa
derivação pode não se confirmar em outra. No caso da ação primária, onde usamos as pás do desfibrilador como derivação
devemos rapidamente modificar a posição, passando a pá do apex para o terço superior do tórax e a pá direita para o bordo
costal inferior direito, invertendo em 90º o eixo pesquisado.
Se após as 3 ações o monitor persistir com linha reta, de fato estamos vendo um padrão de assistolia, passando ao
tratamento específico dessa condição. O uso de choques de forma empírica no paciente em assistolia é formalmente
contra-indicado (Recomendação Classe III). Basicamente, devemos proceder da seguinte forma:
Realizar ABC: Garantir uma boa ventilação e suplementação de oxigênio.
Drogas para assistolia:
o Epinefrina: EV/IO: 0,01mg/Kg (0,1ml/Kg - 1:10.000); ET: 0,1mg/Kg (0,1ml/Kg - 1:1.000); Repetir a cada 3 minutos,
mesma dose.
o Atropina: A evidência do benefício é pequena (Recomendação IIb) - 1mg EV a cada 3 min até a dose máxima de
0,04mg / Kg
o Bicarbonato de Na: A indicação do Bicarbonato na PCR é restrita aos casos de acidose preexistente e conhecida
(Classe I) e na overdose de antidepressivos tricíclicos (Classe IIa). O uso durante manobras prolongadas é de
recomendação IIb.
A maior parte dos pacientes em assistolia não sobrevive. Freqüentemente a assistolia deverá ser vista como a
confirmação do diagnóstico de morte e não como um ritmo a ser tratado. A assistolia persistente representa isquemia e
danos extensos ao miocárdio, decorrentes de períodos prolongados de perfusão coronariana inadequada.
20
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
DETERMINAÇÃO DO EIXO CARDÍACO
O eixo se refere à direção da despolarização que se difunde através do coração para estimular a contração
miocárdica. A direção dessa despolarização é representada por um vetor resultante principal (vetor médio do QRS ou
eixo elétrico cardíaco) que nos mostra por onde a maior parte do estímulo elétrico está caminhando. Normalmente,
esse vetor se dirige de cima para baixo e da direita para a esquerda, com relação ao próprio indivíduo: a origem do vetor
médio do QRS é sempre o nódulo AV e, como os vetores que representam a despolarização do ventrículo esquerdo são
maiores, o vetor médio do QRS aponta levemente para o ventrículo esquerdo.
O vetor médio do QRS, de forma mais específica, é resultante de três importante vetores de ativação ventricular:
Vetor septal (primeiro vetor): aponta da esquerda para direita, de cima para baixo e de trás para frente. Nas
derivações unipolares do precórdio, o vetor septal desenha uma onda r (R pequena) nas derivações precordiais
direitas (V1 e V2) e, também, uma onda q (Q pequena) em V5 e V6. Em casos de necrose ou bloqueio do ramo
esquerdo de His (BRE), haverá ausência do vetor septal (V1 e V2 sem onda R e V5 e V6 sem onda Q).
Vetor de parede livre (segundo vetor): é o mais importante da ativação ventricular por apresentar grande
magnitude (é 10 vezes maior que o vetor septal). Daí, quando determinamos na clínica o eixo elétrico do
coração, estamos nos referindo ao vetor de parede livre. Tem sua direção apontada para esquerda e para trás,
podendo ser para cima nos corações horizontais ou para baixo nos verticais. O vetor de parede livre é
responsável pelo aparecimento da onda S grande em V1 e V2 e R grande em V5 e V6.
Vetor basal (terceiro vetor): a última parte dos ventrículos a ser ativada é a sua região basal; quase
simultaneamente, dá-se a despolarização da base do septo e da região basal das paredes ventriculares. A soma
do potencial elétrico elaborado nesta fase é chamada de vetor basal de ativação ventricular. Embora resultando
de todas as forças basais, este vetor é de pequena grandeza (semelhante ou ligeiramente maior que o primeiro
vetor) e dirigido para a direita, para cima e para trás. Quando a região superior e posterior do septo direito é
dominante, o terceiro vetor aponta para cima e para trás; quando domina a anterior e superior, esta dirige-se
também para cima, porém para a frente. Esse vetor será responsável pelo surgimento da onda S pequena nas
derivações esquerdas, colaborando no final da onda S grande nas precordiais direitas. O terceiro vetor é
identificado pela onda R da derivação aVR e pela onda S de V5 e V6.
O eixo serve para verificar se a movimentação de ondas do coração está no sentido normal. Se o indivíduo tem
um infarto em uma determinada área, há um espaço morto naquele local. Neste caso, a onda não repercute neste
espaço e se desvia, desviando o eixo como um todo.
Para uma melhor interpretação da posição do eixo vetorial cardíaco, devemos
considerar alguns conceitos que foram apenas citados anteriormente, mas que serão
necessários neste momento.
O triângulo de Einthoven nada mais é que a representação vetorial dos sentidos das
derivações bipolares do plano frontal (DI, DII e DIII). Se deslocarmos todos os lados
deste triângulo para um centro comum, formaremos um sistema de três eixos.
Se considerarmos agora todas as linhas de derivações do plano frontal para o centro
do triângulo de Einthoven, formamos um sistema de eixos hexa-axial (a chamada
rosa-dos-ventos do ECG), de forma que o centro do sistema representa o nódulo AV
(local de origem do vetor médio de QRS).
21
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
Para determina‚ƒo do eixo, o procedimento b•sico inicial € observar as deriva‚†es DI e aVF, que sƒo as
deriva‚†es que estƒo direcionadas para o sentido normal da despolariza‚ƒo card„aca. Se o QRS for positivo (isto €,
estiver voltado para cima) em DI, o vetor aponta para o lado positivo (isto €, lado esquerdo do indiv„duo). Se QRS for
positivo em aVF, o vetor aponta para baixo na metade positiva da esfera. Neste caso, a localiza‚ƒo do vetor resultante
principal ser• na faixa normal entre 0 a 90’. Qualquer situa‚ƒo diferente desta, haver• um desvio de eixo. Al€m disso,
caso o QRS seja negativo em V2, o vetor aponta para tr•s (situa‚ƒo normal).
A partir das deriva‚†es DI e aVF – que sƒo perpendiculares entre si – podemos criar quatro quadrantes. A
simples avalia‚ƒo da polaridade do QRS em DI e aVF (se o QRS est• voltado para cima – positivo – ou para baixo –
negativo – no ECG a ser avaliado) pode determinar o quadrante onde estar• localizado o eixo el€trico do cora‚ƒo. Para
detalhar ainda mais a localiza‚ƒo do eixo el€trico, podemos lan‚ar mƒo do seguinte parŠmetro: o eixo el€trico vai estar
mais pr…ximo, isto €, com uma angula‚ƒo menor, ‰ deriva‚ƒo que estiver mais positiva (ou mais negativa, se por ventura
o eixo estiver fora do quadrante normal – que € o inferior direito): se DI estiver mais positivo que aVF, o eixo card„aco
o
estar• no quadrante inferior direito, mas estar• mais pr…ximo ao angulo de 0 . Para detalhar mais ainda o intervalo de
angula‚ƒo onde estar• o eixo el€trico do cora‚ƒo, precisaremos observar as demais deriva‚†es do ECG, o que ser•
detalhado melhor em exemplos, ainda nesta se‚ƒo.
Em resumo, a localiza‚ƒo do eixo m€dio do QRS pode ser facilmente obtido seguindo os seguintes passos:
Observar a polaridade do complexo QRS nas deriva‚†es DI e aVF.
Determinar o quadrante do vetor de ativa‚ƒo.
Procurar uma deriva‚ƒo isoel€trica (+/-).
O eixo estar• na deriva‚ƒo perpendicular ‰ deriva‚ƒo isoel€trica:
DI ∟ aVF (DI € perpendicular a aVF)
DII ∟ aVL (DII € perpendicular a aVL)
DIII ∟ aVR (DIII € perpendicular a aVR)
5. Caso nƒo haja deriva‚ƒo isoel€trica, deve-se observar as deriva‚†es que cruzam por fora do quadrante
determinado no passo 2 e selecionar o eixo perpendicular a ele que estiver mais pr…ximo da polaridade de DI ou
aVF no tra‚ado do ECG. Por exemplo:
Determinado que o eixo est• no quadrante entre 0’ a 90’ (DI+ e aVF+) e o ECG nƒo mostrou nenhum
QRS isoel€trico em nenhuma deriva‚ƒo, devemos:
Olhar DIII (sempre optar por observar DIII primeiro)
Em caso de DIII (-): o eixo estar• acima de aVR (+30’ e 0’).
Em caso de DIII (+/-): o eixo estar• sobre aVR (+30’).
Em caso de DIII (+): o eixo estar• abaixo de aVR (+30’ e +90’). Em caso de DIII positivo, devemos
observar aVL (e seu vetor perpendicular DII).
Olhar aVL
Em caso de aVL (+): o eixo estar• acima de DII (+60’ e 30’). Em caso de aVL positivo, devemos
observar DIII (e seu vetor perpendicular aVR).
Em casos de aVL (+/-): o eixo estar• sobre DII (+60’).
Em caso de aVL (-): o eixo estar• abaixo de DII (+60’ e 90’).
1.
2.
3.
4.
Os exemplos a seguir ajudarƒo a fundamentar o conhecimento.
22
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
1
Exemplo – Defini•‚o do quadrante de angula•‚o do eixo el‹trico
do cora•‚o.
A definição do eixo elétrico do coração é importante para
observar e diferenciar patologias ou variações anatômicas que possam
acometer este órgão, prevenindo o profissional de realizar falsos
diagnósticos.
Para isso, define-se quatro quadrantes a partir de duas
derivações: DI e aVF. O eixo elétrico estará diretamente relacionado
com o complexo QRS para essas duas derivações. Com isso, tem-se
que o coração normal está entre os ângulos 0º e 90º. Quando ele
estiver desviado para a esquerda, tem-se que o eixo está entre 0º a 90º, e quando estiver desviado para a direita, entre 0º e 180º.
Com isso, para iniciarmos o nosso treinamento de localização
do eixo elétrico cardíaco, observaremos os seguintes exemplos:
Observando o complexo QRS nas
derivações DI e aVF em (A) e (D),
respectivamente, conclui-se que o QRS
é positivo em ambos, o que determina
que o eixo elétrico do coração está
o
voltado para o quadrante entre 0 e
+90º (quadrante inferior direito).
Se o registro do ECG mostra QRS positivo em DI (figura A) e negativo
o
o
em aVF (figura F), o eixo cardíaco estará localizado entre 0 e -90
(quadrante superior direito). Neste caso, considera-se que alguma
patologia desviou ainda mais o eixo cardíaco para a esquerda, como
na hipertrofia ventricular esquerda (causada, por exemplo, por
estenose aórtica, hipertensão arterial sistêmica e/ou coartação da
aorta).
Observando, desta vez, o complexo QRS de outro suposto indivíduo
que se apresenta negativo em DI e positivo em aVF, como mostra a
figura (C) e (D), conclui-se que o eixo elétrico do coração situa-se no
quadrante entre +90º e 180º (quadrante inferior esquerdo), sugestivo
de desvio do coração para a direita, como ocorre na dextrocardia ou
na hipertrofia ventricular direita (secundária, por exemplo, a estenose
pulmonar, tromboembolismo pulmonar, hipertensão pulmonar, etc.).
Se, por ventura, o complexo QRS estiver negativo em DI (figura C) e
negativo em aVF (figura F), conclui-se que o eixo cardíaco está
extremamente desviado para a direta, localizando-se no quadrante
compreendido entre -90º e 180º (quadrante superior esquerdo). É
uma condição rara, presente em cardiopatias congênitas ou em
grandes sobrecargas do ventrículo direito.
Nos casos em que o complexo QRS estiver positivo em DI (figura A) e isoelétrico em aVF (figura E), o
o
eixo estará coincidindo com o eixo horizontal, com sentido voltado para 0 (Exemplo²).
Nos casos em que o complexo QRS estiver isoelétrico em DI (figura B) e positivo em aVF (figura D), o
8
eixo estará coincidindo com o eixo vertical, com sentido voltado para +90º (Exemplo ).
23
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
Depois de realizado o passo 1 (observar a polaridade do complexo QRS em DI e aVF) e o passo 2 (definir o
quadrante onde estar• localizado o eixo el€trico do cora‚ƒo), devemos especificar ainda mais a localiza‚ƒo deste eixo
el€trico, identificando a sua localiza‚ƒo a partir de intervalos menores (de 30 em 30’). Para isso, devemos continuar
atrav€s dos passos 3, 4 e, se necess•rio, o passo 5. Vejamos os seguintes exemplos:
2
o
Exemplo – Eixo el‹trico em 0 .
Em primeiro lugar, devemos definir o quadrante onde se localiza, de modo grosseiro, o eixo el€trico. Para isso,
observamos o complexo QRS em DI e em aVF. No ECG acima mostrado, observamos que o complexo QRS em DI est•
muito positivo, enquanto que em aVF, est• praticamente isoel€trico.
o
Da„, podemos determinar que o eixo el€trico do cora‚ƒo est• exatamente em 0 , praticamente representado pela
deriva‚ƒo DI. Isso porque segundo o “passo 4”, depois de encontrada a deriva‚ƒo isoel€trica (ou isodif•sica), o eixo
estar• localizado justamente no vetor perpendicular a ele (no caso de aVF, ser• DI).
Indiv„duos obesos e gr•vidas geralmente apresentam eixo el€trico card„aco semelhante a este.
3
o
o
Exemplo – Eixo el‹trico entre 0 e 30 .
No primeiro momento, devemos procurar o comportamento do complexo QRS em DI e em aVF. Em ambos, ele
se apresenta positivo e, a partir desta informa‚ƒo, podemos determinar que o eixo se encontra no quadrante inferior
direito (com rela‚ƒo ao observador, evidentemente).
Logo depois, obedecendo ao “passo 3”, devemos procurar uma deriva‚ƒo isoel€trica. Contudo, neste ECG, nƒo
existe nenhum complexo QRS isoel€trico.
Passamos entƒo para o “passo 5” que diz que caso nƒo haja uma deriva‚ƒo isoel€trica, devemos observar as
deriva‚†es que cruzam por fora do quadrante determinado e selecionar o eixo perpendicular a ele que estiver mais
pr…ximo da polaridade de DI ou aVF.
No exemplo, como definimos que o eixo est• localizado no quadrante inferior direito, as deriva‚†es que nƒo
cruzam este quadrante sƒo: DIII e aVL. Por conven‚ƒo, devemos sempre iniciar observando DIII.
24
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
Em caso de DIII negativo – assim como no exemplo acima – o eixo dever• estar situado acima do vetor aVR
(isso porque DIII € negativo para cima do n„vel de seu vetor perpendicular), ocupando, portanto, o intervalo entre 0º e
+30º. Esta conclusƒo € clara quando observamos que a positividade de DI € bem maior quando comparada ‰
o
positividade da deriva‚ƒo aVF, o que faz com que o eixo esteja realmente mais pr…ximo de DI (0 ) do que aVF (90’).
Para comprovar a conclusƒo, note que o eletrodo positivo de aVR est• olhando para a cauda do vetor, o que
justifica a negatividade do complexo QRS em aVR no ECG deste exemplo.
4
Exemplo – Eixo el‹trico em 30Œ.
Neste exemplo, observamos que o complexo QRS em DI apresenta-se positivo, assim como em aVF. Temos,
o
portanto, um eixo localizado no quadrante inferior direito (entre 0 e 90’).
Ao procurar, entƒo, uma deriva‚ƒo com complexo QRS isoel€trico, encontramos DIII. Portanto, o eixo el€trico
o
estar• justamente no quadrante inferior direito, coincidindo com o vetor perpendicular ‰ DIII: a deriva‚ƒo aVR (30 ).
5
Exemplo – Eixo el‹trico entre 30Œ e 60Œ.
Neste caso, observamos que o complexo QRS se apresenta positivo tanto em DI como em aVF, demonstrando
que o eixo el€trico do cora‚ƒo est• localizado no quadrante inferior direito. Contudo, nesta situa‚ƒo, € claro que as
amplitudes dos complexos em ambas deriva‚†es sƒo praticamente iguais (isso poder• facilitar nas nossas conclus†es:
veremos que, neste caso, o eixo estar• exatamente equidistante entre os dois vetores DI e aVF).
Observe que neste ECG, nƒo h• complexo QRS isoel€trico. Devemos entƒo observar os vetores que nƒo
cruzam o quadrante pr€-determinado: DIII e aVL.
Como DIII est• positivo, conclui-se que o eixo estar• abaixo de aVR (isso porque DIII € positivo para baixo).
Toda vez que DIII for positivo, devemos observar a outra deriva‚ƒo que nƒo cruza o quadrante, isto € aVL: nesta
deriva‚ƒo, o complexo QRS tamb€m est• positivo e, com isso, o eixo estar• acima da deriva‚ƒo DII (isso porque aVL €
positiva para cima do n„vel de seu vetor perpendicular).
Conclui-se, pois que o vetor resultante que representa o eixo el€trico card„aco est• localizado entre 30º e 60º.
25
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
6
Exemplo – Eixo el‹trico em 60Œ.
Observando o complexo QRS nas derivações D1 e aVF, percebe-se que, mesmo sendo positivo em ambas
derivações (determinando a posição do eixo no quadrante inferior direito), devido à grande positividade da derivação
aVF com relação à DI, podemos prever parte da conclusão final: o eixo elétrico do coração, neste caso, estará mais
próximo à aVF.
Depois de determinado o quadrante, devemos observar por uma derivação que apresente um complexo QRS
isoelétrico. No ECG em questão, observamos em aVL, cujo vetor perpendicular é DII.
o
Portanto, o eixo elétrico cardíaco coincide com DII, estando localizado em 60 , mais próximo de aVF do que DI.
7
Exemplo – Eixo el‹trico entre 60Œ e 90Œ.
O complexo QRS em aVF está extremamente positivo, enquanto que em DI, embora esteja positivo, está quase
o
isoelétrico. Determinamos, assim, que o eixo está no quadrante inferior direito (entre 0 e 90º). Contudo, apenas
observando a amplitude dos complexos nas duas derivações, veremos, ao final, que o eixo cardíaco está localizado bem
próximo à aVF.
Como podemos ver no ECG, DIII está positivo e, portanto, podemos observar aVL imediatamente. Como aVL
está negativo, conclui-se que o eixo está localizado logo abaixo de seu vetor perpendicular DII, isto é: entre 60º e 90º,
justificando sua maior proximidade à aVF.
26
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
8
Exemplo – Eixo el‹trico em +90Œ.
Neste ECG, enfim, DI est• praticamente isoel€trico, enquanto que, em aVF, o complexo QRS est• extremamente
positivo. Por esta razƒo, o eixo el€trico do cora‚ƒo coincide com o vetor aVF, que € perpendicular ‰ deriva‚ƒo isoel€trica
– DI, no caso.
SOBRECARGAS DE C•MARAS CARDˆACAS
Por meio do ECG, € poss„vel avaliar a sobrecarga card„aca e o eventual crescimento ou hipertrofia das cŠmaras
do cora‚ƒo. Como se sabe, o cora‚ƒo € um …rgƒo que apresenta quatro cŠmaras, sendo duas superiores (os •trios) e
duas inferiores (os ventr„culos). A depender do n„vel de estresse ou de trabalho, podemos ter aumento de qualquer uma
das cŠmaras.
Sobrecargas atriais.
Como se sabe, a despolariza‚ƒo dos •trios come‚a no n…
sinusal, seguindo pelo •trio direito e depois pelo •trio esquerdo.
Os vetores do •trio direito e do esquerdo sƒo representados por
um ‹nico vetor resultante (S“P), cuja dire‚ƒo € de cima para
baixo, da direita para a esquerda e de tr•s para frente
(diferentemente dos ventr„culos, que € de frente para tr•s).
No ECG, a contra‚ƒo atrial € representada pela onda P e,
portanto, o vetor de ativa‚ƒo atrial determina ondas positivas em
todas as deriva‚†es, exceto em aVR. Isto porque aVR € positivo
no bra‚o direito, o que faz com que seu eletrodo “veja” apenas a
cauda do vetor. Caso a onda P esteja positiva em aVR, significa
dizer que houve troca de eletrodos pelos t€cnicos ou estamos
diante de um caso de dextrocardia (sendo mais comum a troca de
eletrodos, o que faz com que seja necess•rio repetir o ECG).
A onda P € monof•sica e a sua primeira metade €
representada pela despolariza‚ƒo do •trio direito, enquanto que a
segunda parte € representada pelo •trio esquerdo. O •trio direito €
respons•vel pela amplitude da onda e o •trio esquerdo pela
dura‚ƒo da onda. Entƒo, se houver uma hipertrofia do •trio direito,
a onda P vai estar aumentada em sua amplitude; se houver
hipertrofia do •trio esquerdo, a onda P vai estar aumentada em
sua dura‚ƒo.
Para um melhor estudo das sobrecargas atriais, devemos
dividi-las em: sobrecarga atrial direita, sobrecarga atrial esquerda
e sobrecarga biatrial.
1. Sobrecarga atrial direita
Qualquer causa de aumento de •trio direito faz com que a onda P torne-se apiculada, isto €, aumente a sua
amplitude mais que 3 mm, principalmente em DII, DIII e aVF. As principais causas da sobrecarga atrial direita: estenose
tric‹spide, estenose pulmonar, hipertensƒo pulmonar (onda P € chamada de P pulmonale), DPOC. Estando a onda P em
27
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
uma ‹nica deriva‚ƒo alterada j• podemos considerar que h• sobrecarga atrial. 90% dos casos de onda P apiculada €,
de fato, a chamada onda P pulmonale, provocada por DPOC e/ou por hipertensƒo pulmonar.
Para o diagn…stico de sobrecarga atrial devemos observar, principalmente, duas deriva‚†es: DII e V1. Isto
porque o eixo de DII passa do bra‚o direito para a perna esquerda, exatamente como o vetor da despolariza‚ƒo atrial
(isto €, 60˜): de cima para baixo, da direita para a esquerda. A deriva‚ƒo V1, por sua vez, deve ser avaliada pois ela
avalia bem os •trios devido ‰ sua posi‚ƒo.
A onda P normal em V1 € representada da seguinte forma:
Um padrƒo conhecido como PLUS-MINUS (de forma que primeira parte
representa o •trio direito e a segunda, o •trio esquerdo).
Na sobrecarga atrial direita, a onda P aumenta na sua amplitude, apresentando-se em V1 da seguinte forma:
PLUS-PLUS-MINUS (aumento da amplitude da parte do •trio direito e
parte do •trio esquerdo continua normal). O eixo do cora‚ƒo fica
desviado entre 70 e 90˜.
Em DII, temos:
Dura‚ƒo: normal
Morfologia: apiculada.
Amplitude: aumentada (> que 2,5 ou 3,0 mm) em DII, DIII e
aVF
Eixo: desvio do eixo para a direita (entre +70’ e +90’)
2. Sobrecarga atrial esquerda
A sobrecarga atrial esquerda € mais comum do que a sobrecarga do •trio direito. Nesta, a onda P est•
aumentada em dura‚ƒo, podendo apresentar-se maior do que 0,12 segundos (alguns livros afirmam um pouco maior
que 0,10 segundos) e de aspecto b„fido.
As causas mais comuns de sobrecarga atrial sƒo: estenose mitral; estenose/insuficiencia a…rtica; coarta‚ƒo da
aorta, comunica‚ƒo intra-atrial com hipertensƒo pulmonar por hiperfluxo (h• uma inversƒo do fluxo, em vez de ser do
•trio esquerdo para o direito, € o •trio direito para o esquerdo). Nestes casos, o vetor do AE aumenta de amplitude,
fazendo com que o vetor m€dio desloque-se para tr•s e para esquerda.
No plano frontal, o S“P situa-se entre +40˜ e +20˜, o que promover• os seguintes eventos:
Aumento da dura‚ƒo da onda P em DII, DIII, aFV;
Onda P alargada e b„fida com o 2’ m…dulo maior em DII, DIII;
Onda P bimodal em V1 com fase negativa mais lenta;
P mitrale.
Morfologicamente, em DII, a onda fica mais longa em sua dura‚ƒo e
apresenta entalhes. Em V1, a onda negativa – que representa o •trio
esquerdo – fica maior. Em resumo, temos:
Dura‚ƒo: aumentada, maior que 0,11 s nas deriva‚†es bipolares
Morfologia: presen‚a de entalhes em DI e DII; onda P bimodal (P
mitrale) em V1 com predom„nio da fase negativa (quando
normalmente, a onda P em V1 € isodif•sica).
Amplitude: normal
Eixo: desvio do eixo el€trico do vetor m€dio de P para a esquerda.
28
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
3. Sobrecarga biatrial
As sobrecargas biatriais serƒo
caracterizadas pela associa‚ƒo dos
sinais de sobrecargas atriais direita e
esquerda: a onda P vai estar
aumentada
em
dura‚ƒo e em
amplitude. O eixo el€trico pode estar
desviado para a esquerda, para a
direita, ou estar na faixa normal.
Sobrecarga ventricular.
H• uma s€rie de patologias que podem fazer com que os ventr„culos hipertrofiem simultaneamente: hipertensƒo
arterial sistˆmica, atletismo, entre outras.
Um aumento da massa muscular em qualquer dos
ventr„culos vai causar um aumento da atividade el€trica card„aca
e um aumento da voltagem do complexo QRS.
Como vimos anteriormente, a despolariza‚ƒo dos
ventr„culos descreve trˆs vetores cuja resultante fornece o eixo
el€trico do cora‚ƒo: vetor septal, vetor de parede livre e vetor
basal (sendo este praticamente desprez„vel). Em condi‚†es
normais, temos:
O vetor septal tem dire‚ƒo da esquerda para a direita,
de cima para baixo, de forma que V1 “vˆ” a sua ponta,
ou seja, se mostra positivo. Logo, em V1, teremos uma
onda r (R pequena). J• a deriva‚ƒo V6 “vˆ” a cauda do
vetor, mostrando-se negativo. Logo, em V6 temos uma
onda q (Q pequena). As ondas se mostram pequenas
devido ‰ pequena intensidade deste vetor.
O vetor de parede livre se dirige da direita para a
esquerda e de cima para baixo, de forma que V1 “veja”
a cauda, ou seja, se mostre negativo (logo, V1 tem uma
onda S grande); j• V6 “vˆ” a ponta do vetor, mostrandose positivo (logo, V6 apresenta uma onda R grande).
Portanto, temos em V1: rS e, em V2: qR.
Deste modo, as sobrecargas ventriculares vƒo fazer
com que o complexo QRS altere (aumente) de amplitude. Para o
diagn…stico das sobrecargas atriais devemos avaliar as
deriva‚†es do plano frontal (e tamb€m V1), enquanto que nas
sobrecargas ventriculares devemos avaliar as deriva‚†es
precordiais (V1, V5 e V6, em especial).
Se a massa muscular esquerda estiver aumentada (hipertrofia ventricular esquerda) o complexo QRS tem a
mesma morfologia, por€m com a amplitude aumentada. Isto porque predomina o vetor septal e o vetor de parede livre
exacerbadamente. Ou seja, continua o rS em V1 e o qR em V6, diferenciando-se apenas por ondas S (em V1) e ondas
R (em V6) de amplitudes bem maiores.
J• se a massa muscular direita estiver aumentada (hipertrofia ventricular direita), as ondas em V1 e V6 se
mostrarƒo de forma contr•ria (visto que o vetor resultante vai estar no sentido oposto ao vetor resultante na hipertrofia
ventircular esquerda). O vetor septal vai apresentar mais para a direita, deixando de ser um vetor de pouca
29
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
expressividade (isto €, formando apenas uma onda r em V1 e uma onda q em V6) e passa a ser um vetor maior,
formando uma onda R de maior amplitude em V1 (eletrodo que est• “vendo” a ponta do vetor nesta condi‚ƒo de
hipertrofia) e o surgimento de uma onda S mais profunda em V6 (uma vez que est• “vendo” a cauda do vetor). O vetor
de parede livre, por sua vez, vai ficar menor (pois o ventr„culo esquerdo nƒo vai ter mais uma diferen‚a tƒo grande de
massa muscular comparado ao ventr„culo direito). Portanto, o vetor de parede livre nƒo ter• mais uma representa‚ƒo
expressiva como antes. Em V1, observaremos apenas uma onda s (pois este eletrodo passa a “ver” a cauda do vetor de
parede livre) e V6 passa a ter uma onda r (pois este eletrodo est• vendo a ponta do vetor de parede livre).
Por€m, se a parede do ventr„culo direito estiver muito hipertrofiada, o vetor de parede livre vai estar desviado
para a direita, fazendo com que em V1 s… exista uma onda R (pois vai unir a positividade do vetor septal com a
positividade do vetor de parede livre desviado). V6 apresenta uma onda S profunda.
Tendo visto esta breve introdu‚ƒo sobre o registro do ECG nas hipertrofias ventriculares, organizaremos o nosso
racioc„nio detalhando as hipertrofias ventriculares separadamente.
1. Hipertrofia ventricular direita (HVD)
Na HVD, o ventr„culo esquerdo nƒo exerce
seu efeito dominante na morfologia do complexo QRS.
Isso faz com que o registro nas precordiais direitas (V1
e V2) mostrem um complexo QRS positivo, uma vez
que a ponta do vetor resultante agora parte em
dire‚ƒo a estes eletrodos. Da„, observaremos, em V1,
uma onda R que excede a onda S (R/s); em V6, por
sua vez, que estar• “vendo” a cauda do vetor
resultante, teremos o surgimento de uma onda S
profunda.
Estas altera‚†es sƒo resultado de uma maior
expressividade do vetor septal (que em condi‚†es
normais, formaria apenas uma onda r em V1 e uma
onda q em V6).
Portanto, em resumo, as sobrecargas
ventriculares
direitas sƒo
caracterizadas
nas
precordiais direitas (V1 e V2) por um complexo QRS
positivo de onda R de grande amplitude (bastante
positivas) devido ao desvio do eixo para a direita. Em
condi‚†es normais, o complexo QRS estaria
predominantemente negativo.
Morfologicamente, com rela‚ƒo ao complexo QRS, temos as seguintes caracter„sticas no registro do ECG para
hipertrofia ventricular direita:
Dura‚ƒo: normal, pois nada est• impedindo que o impulso passe; apenas h• mais massa para que haja a
contra‚ƒo efetiva. O tempo de ativa‚ƒo ventricular (em V1 e V2) estar• aumentado (> 0,03 s.)
Morfologia e amplitudes: como vimos, no ECG normal, a onda R aumenta e a onda S diminui, em termos de
amplitude, gradativamente, quando observamos as deriva‚†es precordiais, de V1 at€ V6. Este padrƒo se forma
quando o ventr„culo esquerdo predomina na forma‚ƒo do eixo el€trico (de forma fisiol…gica, obviamente). Portanto,
quando invertemos a situa‚ƒo – isto €, quando h• sobrecarga do ventr„culo direito e este predomina – observamos
o contr•rio: a onda R j• encontra-se aumentada em V1 e passa a diminuir gradativamente, at€ se apresentar
diminu„da em V6, enquanto que a onda S se mostra pequena em V1 e torna-se mais profunda em V6 (deriva‚ƒo
na qual, fisiologicamente, ela nem deveria existir).
o Em V1 e V2 (deriva‚†es precordiais direitas): ondas R amplas, com rela‚ƒo R/s maior que 1.
o Em V5 e V6 (deriva‚†es precordiais esquerdas): ondas S bem marcadas e profundas (isto €, bem
negativas – o que normalmente nƒo existem nesta deriva‚ƒo), com padrƒo r/S.
Eixo: desviado para a direita e para baixo (entre + 90’ e + 180’), com QRS negativo em D1 e positivo em aVF.
Devemos lembrar que desvios de at€ +120’ podem ser compat„veis com normal.
Outras caracter„sticas:
Eixo desviado para direita
Onda R pura em V1
Segmento ST com convexidade voltada para cima em V1
Onda T negativa de V1 a V4
Onda S em V6
Algumas vezes padrƒo de BRD
8
OBS : Quando h• uma sobrecarga ventricular direita por estenose pulmonar, tamb€m h• uma sobrecarga atrial direita e
a onda P vai ser aumentada na amplitude em DII.
30
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
2. Sobrecarga e hipertrofia ventricular esquerda (HVE)
Normalmente, como o ventr„culo esquerdo tem um
predom„nio muscular nitidamente marcado sobre o ventr„culo
direito, o eletrocardiograma de qualquer indiv„duo normal €,
praticamente, um eletrocardiograma de ventr„culo esquerdo.
No caso de sobrecarga e/ou hipertrofia ventricular
esquerda, poder• ocorrer aumento de amplitude do vetor I,
vetor II e vetor III.
• uma condi‚ƒo bem mais comum do que a sobrecarga
ventricular direita. Na HVE, ocorre aumento de amplitude nos
vetores card„acos, de modo que nas precordiais V1 e V2
(localizadas na cauda do vetor), observaremos uma onda S
muito mais profunda e uma onda r discreta; em V5 e V6, em
contrapartida, observaremos uma onda R com amplitude
extremamente elevada e ausˆncia da onda s (padrƒo qR).
Podemos definir o achado do ECG na HVE como uma
“condi‚ƒo normal exacerbada” ou um “exagero da ECG
normal”.
O eixo el€trico do cora‚ƒo, na HVE, encontra-se
desviado para a esquerda: QRS positivo em DI e negativo em
aVF.
Em resumo, temos os seguintes achados do ECG na hipertrofia ventricular esquerda: em V1 e V2, ondas S
profundas (rS’); em V5 e V6, ondas R amplas, com ausˆncia de onda s (padrƒo qR).
O Critério de Sokolow e Lyon consiste em um parŠmetro de sensibilidade baixa (22%), mas com grande
especificidade (quase 100%) para o diagn…stico de hipertrofia ventricular esquerda. O crit€rio afirma que devemos somar
a onda S de V1 com a onda R de V5 ou V6 (devemos escolher a maior). Se o resultado for maior do que 35 mm, h• um
padrƒo de sobrecarga ventricular esquerda.
Crit‡rio de Sokolow e Lyon: S de V1 + R de V5 ou V6 > 35 mm HVE
A sobrecarga ventricular esquerda pode ser de dois tipos: de pressƒo (sist…lica) e de volume (diast…lica). A de
pressƒo € causada por coarcta‚ƒo da aorta (estreitamento da luz da aorta), HAS (cora‚ƒo batendo contra uma for‚a
exercida nas art€rias). A causa da sobrecarga ventricular esquerda de volume € caracterizada, por exemplo, pela
insuficiˆncia a…rtica (durante a contra‚ƒo ventricular o sangue € ejetado para a aorta, por€m na di•stole o sangue volta
porque a valva a…rtica nƒo fecha e h• uma sobrecarga de volume). As duas condi‚†es apresentarƒo o mesmo padrƒo de
despolariza‚ƒo (S amplas em V1 e R amplas em V5 e V6), apenas na repolariza‚ƒo podemos encontrar diferen‚as entre
os dois tipos de sobrecarga ventricular esquerda:
Sobrecarga ventricular esquerda sist…lica: segmento ST com convexidade voltada para cima e/ou
infradesnivelado. Onda T negativa, assim€trica de amplitude aumentada.
Sobrecarga ventricular esquerda diast…lica: segmento ST com convexidade voltada para baixo e/ou
supradesnivelado. Onda T positiva, pontiaguda e assim€trica de amplitude aumentada.
9
OBS : Em resumo, temos os seguintes achados eletrocardiogr•ficos nas sobrecargas ventriculares:
Padrão QRS normal
HVD
HVE
V1
rS
Rs
r S’
V6
qR
rS
qR’
Note que, na HVE, o padrƒo € semelhante ao normal, mostrando-se apenas mais exagerado (ondas
maiores). J• na HVD, o padrƒo normal se inverte, de modo que a onda R € maior em V1 e S € maior em V6.
3. Sobrecarga biventricular
O diagn…stico eletrocardiogr•fico de sobrecarga biventricular € bem mais dif„cil que o diagn…stico de sobrecarga
de um dos ventr„culos isoladamente.
As for‚as opostas de ambos os ventr„culos podem ser equivalentes, tornando o tra‚ado eletrocardiogr•fico
aparentemente normal, ou ocorrer o predom„nio de um deles, em geral, do ventr„culo dominante.
Os crit€rios diagn…sticos sƒo:
Eixo El€trico: a 90˜
Ondas R amplas em V5 e V6
Ondas R amplas e morfologia rSr’ em V1 e V2
Depressƒo do segmento ST e onda T negativa.
31
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
INFARTO AGUDO DO MIOCÁRDIO (IAM)
IAM, por definição, significa necrose da célula miocárdica resultante da oferta inadequada de oxigênio ao
músculo cardíaco. O IAM também é chamado de ataque cardíaco e oclusão coronariana.
Epidemiologicamente, a cardiopatia isquêmica permanece como a principal causa de morte no mundo ocidental.
Cerca de 50% das mortes por IAM ocorrem na primeira hora do evento e são atribuíveis a arritmias, mais
frequentemente fibrilação ventricular. No Brasil, no ano de 2000, 36,5% dos óbitos entre indivíduos com idade maior ou
igual a 55 anos decorreram de doenças do aparelho cardiocirculatório (DataSUS).
Os fatores de risco para desenvolvimento do IAM são: diabetes; níveis séricos elevados de colesterol e
triglicérides; tabagismo; obesidade; sedentarismo; períodos prolongados de tensão; frustração ou hostilidade; idade (a
incidência aumenta depois dos 30 anos); sexo masculino; uso de contraceptivo oral por mulheres com mais de 40 anos.
Todos estes fatores devem ser questionados durante o exame clínico.
Há muitas causas de alterações de segmento ST e onda T, entre elas, o IAM. Por esta razão, o diagnóstico de
infarto requer, frequentemente, comparação com traçados prévios e com o quadro clínico do paciente e, às vezes, dados
de laboratório (marcadores de necrose miocárdica).
Em algumas condições, pode haver uma inversão esporádica da onda T ou uma depressão
(infradesnivelamento) do segmento ST, não demonstrando necessariamente uma anormalidade. Infradesnivelamento do
tamanho de dois quadradinhos (2 mm ou 0,08 segundos) ou mais é considerado isquemia. Se houver uma elevação de
ST (supradesnivelamento), significa que houve infarto recente (agudo). Por outro lado, algumas anomalias cardíacas não
alteram o ECG. Portanto, um traçado de ECG normal não exclui o diagnóstico de síndrome coronariana aguda (SCA) e a
comparação entre ECGs seriados e, se possível, com traçados antigos, melhora a sensibilidade e especificidade do
método.
O diagnóstico eletrocardiográfico é dado pela análise do ECG nas 12 derivações, o qual apresenta alterações de
segmento ST, onda T e onda Q importantes.
De uma forma geral, temos no miocárdio íntegro um ECG normal. No infarto recente, pode haver elevação do
segmento ST ou a inversão da onda T; no infarto antigo, pode haver uma onda Q profunda, importante.
De uma forma mais específica, devemos separar, de acordo com achados eletrocardiográficos, o infarto em
quatro fases:
Super-aguda: Ondas T aumentadas (principalmente em V2 e V3), lembrando hipercalemia.
Aguda: Elevação do ST, diminuição de T e aparecimento de Q.
Subaguda: T invertida, ST retorna a linha de base.
Crônica: Ondas Q e elevação de ST.
Fisiopatologia do IAM.
A alteração mais precoce que fatalmente leva ao clímax do
IAM é a aterosclerose. A aterosclerose é um processo que se inicia
ainda na infância, caracterizando-se pelo acúmulo de lipídios na
parede das artérias. Posteriormente, estes acúmulos se organizam na
forma de uma estria gordurosa (aglomerado de macrófagos e células
musculares lisas repletas de lipídios).
Dependendo da presença de diversos fatores para evolução
da doença aterosclerótica, a estria gordurosa gradativamente cobre-se
de colágeno, fibras elásticas e proteoglicanos, passando para um
estágio fibroso (estria fibrosa). Havendo instabilidade na estria fibrosa,
fragmentos podem se desprender, desencadeando finalmente o
processo de trombose coronariana.
As lesões, inicialmente reversíveis, começam a se instalar
após 20 minutos de isquemia, tornando-se irreversíveis após 60
minutos do episódio de trombose.
32
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
Todos estes fen‡menos fisiopatol…gicos culminam em altera‚†es histol…gicas irrevers„veis que podem promover
ind„cios para o diagn…stico do IAM. Com isso, a c€lula necrosada ap…s o infarto:
Nƒo gera potencial de a‚ƒo;
Nƒo produz vetores pois nƒo se despolariza nem se repolariza (causando altera‚†es no ECG);
Nƒo se contrai, apenas conduz o est„mulo;
Promove rea‚†es teciduais com libera‚ƒo de mediadores da dor;
Libera prote„nas celulares para o sangue (CK-MB, Troponinas, Mioglobina), facilitando o diagn…stico laboratorial.
Diagnóstico do IAM.
O diagn…stico de IAM baseia-se na presen‚a de pelo menos dois dos seguintes crit€rios: (1) hist…ria cl„nica de
desconforto precordial tipo isquˆmico, (2) altera‚†es em tra‚ados eletrocardiogr•ficos, e (3) aumento nos marcadores
card„acos sang‘„neos. Cada um deles serƒo detalhados logo a seguir.
Uma vez que as altera‚†es ao exame f„sico podem ser altamente inespec„ficas, torna-se necess•rio utilizar
ferramentas propedˆuticas adicionais. O eletrocardiograma, os marcadores s€ricos (CKMB, Mioglobina, Troponina) e o
ecocardiograma sƒo essenciais para firmar o diagn…stico de IAM.
Dosagens de CK total, TGO e LDH tˆm sido cada vez menos utilizadas devido ‰ baixa sensibilidade. Da mesma
forma, radiografias de t…rax, hemograma, glicemia, gasometria arterial e ionograma nƒo possuem especificidade ou
sensibilidade para IAM, mas sƒo ‹teis para excluir diagn…sticos diferenciais e definir margens progn…sticas. Atualmente,
a Tomografia Computadorizada contrastada com Tc-99m e a RessonŠncia Nuclear Magn€tica tˆm sido recomendadas
para confirmar alguns casos de IAM, mas ainda nƒo fazem parte da maioria dos protocolos em uso.
Finalmente, vale lembrar que, em momento algum, marcadores s€ricos ou outros exames complementares
devem sobrepujar os achados eletrocardiogr•ficos e a avalia‚ƒo cl„nica do paciente com suspeita de IAM.
Manifestações clínicas.
Como em qualquer doen‚a, a anamnese e o exame f„sico cuidadoso sƒo fundamentais – quando insuficientes
para selar o diagn…stico, oferecem dados valiosos para orientar a propedˆutica. As manifesta‚†es do IAM podem ser
separadas em uma tr„ade principal: (a) precordialgia, (b) sintomas de insuficiˆncia ventricular esquerda e (c) outros
sintomas e manifesta‚†es associadas.
Precordialgia: Deriva de termina‚†es nervosas do mioc•rdio injuriado ou isquˆmico, mas nƒo necr…tico.
Cerca de 25% dos pacientes com IAM nƒo apresentam dor precordial cl•ssica. Metade dos IAM nƒo fatais
sƒo assintom•ticos e terminam sendo diagnosticados por eletrocardiogramas de rotina. Estes eventos sƒo
mais comuns em pacientes sem angina pr€via, hipertensos e diab€ticos. A precordialgia surge durante o
repouso (30% dos casos), sono (12%) ou exerc„cio leve (30%). As suas caracter„sticas principais sƒo: forte
intensidade, dura‚ƒo maior que 30 minutos podendo irradiar-se para o pesco‚o, mand„bula ou dorso.
Sintomas de Insuficiência Ventricular Esquerda: sƒo mais comuns em idosos. Estes sintomas envolvem:
manifesta‚†es de baixo fluxo cerebral (obnubila‚ƒo, s„ncope); adinamia acentuada; n•useas e v‡mitos;
altera‚†es da ausculta pulmonar
Sintomas e manifestações associadas: palpita‚†es, sudorese fria devido ‰ ativa‚ƒo do reflexo vagal;
palidez cutŠneo-mucosa e Estase jugular; Tosse; Dist‹rbio da ansiedade; Febre: 24-48 horas ap…s o in„cio
dos sintomas (resposta inespec„fica ‰ necrose tecidual); Piora da insuficiˆncia card„aca; Arritmias Card„acas
(taquicardia sinusal, extrass„stoles ventriculares); Embolia arterial perif€rica; Pressƒo Arterial (PA) normal ou
hipertensƒo leve secund•ria ‰ estimula‚ƒo adren€rgica pela dor e agita‚ƒo; Sopro card„aco: ocorre em at€
55% dos pacientes, devendo levantar a suspeita de ruptura de m‹sculo papilar ou do septo interventricular.
Exames laboratoriais.
CKMB: trata-se de uma isoenzima MB da Creatino-quinase (CK). Ainda € o marcador enzim•tico mais utilizado no
diagn…stico do IAM. Eleva-se a partir de 4 a 8 horas do in„cio dos sintomas e atinge os valores de pico nas primeiras 24
horas, retornando entƒo aos valores normais em 48 a 72 horas. Nos casos suspeitas: solicitar a cada 12 horas por 02 dias e
entƒo diariamente, por 03 dias. Desvantagem: pode estar elevada em outras circunstŠncias, tais como: politraumatismo,
doen‚as sistˆmicas com dano muscular, atletas, nefropatas, miocardite, pacientes submetidos a cateterismo card„aco, les†es
espec„ficas no intestino delgado, diafragma, l„ngua, ‹tero e pr…stata.
Mioglobina: eleva-se cerca de 2 horas ap…s o IAM, atingindo seu pico em 6 a 9 horas. Vantagens: marcador mais precoce
que a CKMB e que permite avaliar o n„vel de reperfusƒo ap…s o uso de terapia trombol„tica. Desvantagem: Possui problemas
de especificidade e sensibilidade semelhantes ‰ CKMB.
Troponina: eleva-se cerca de 3 a 12 horas ap…s o IAM (mesmo na ausˆncia da necrose) e retorna aos seus valores normais
apenas 5 a 14 dias ap…s o IAM. Nƒo € encontrada no soro de pessoas normais. Marcador ‹til ap…s a normaliza‚ƒo dos
valores da CKMB. Vantagem: nƒo sofre altera‚†es ap…s exerc„cios f„sicos extenuantes ou insuficiˆncia renal, como ocorre
com a CKMB ou a mioglobina. Cerca de 30% dos pacientes sem altera‚ƒo do segmento ST apresentam um IAM nƒo-Q
quando avaliados segundo os n„veis de Troponina.
33
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
Achados do ECG no IAM.
O fen‡meno que ocorre no IAM necess•rio para a interpreta‚ƒo do ECG € o
desvio do eixo el€trico do cora‚ƒo para longe da •rea isquemiada, isso porque as
c€lulas mortas nƒo despolarizam e, portanto, nƒo propagam o feixe el€trico.
Em resumo – e de maneira mais did•tica para o estudante de medicina –
devemos dividir o infarto em fases cronol…gicas (mas que podem ocorrer isoladamente).
Tais fases sƒo:
Sofrimento miocárdico. No in„cio da obstru‚ƒo arterial (ou em caso de esfor‚o f„sico na
vigˆncia de coron•rias sub-oclu„das), a regiƒo muscular irrigada por este vaso ainda
manter• a sua a‚ƒo, mas na ocasiƒo, estar• passando por um sofrimento celular por
hip€xia. Nesta fase, portanto, existe m‹sculo card„aco vivo, vi•vel, mas que sofre com
um processo rec€m-instalado de hip…xia. Esta fase se mostra na forma de um infradesnivelamento do segmento ST ou um ECG normal (sendo necess•rio quantificar
marcadores card„acos como a troponina para firmar o diagn…stico). Este deve ser
tratado o mais r•pido poss„vel. O infradesnivelamento do segmento ST pode ocorrer,
entretanto, em casos de infarto subendoc•rdico (que nƒo compromete toda a espessura
do ventr„culo), na intoxica‚ƒo por digit•licos e no teste Master positivo (teste de esfor‚o).
Isquemia instalada. A isquemia (redu‚ƒo do suprimento sangu„neo ou menor
suprimento que o normal) € caracterizada por uma onda T simetricamente invertida.
Como as deriva‚†es precordiais (V1 a V6) estƒo mais pr…ximas dos ventr„culos, as
altera‚†es de onda T serƒo mais evidentes nessas deriva‚†es.
Lesão isquêmica ou IAM. A lesƒo celular isquˆmica significa, de fato, infarto agudo ou
recente. A elevação (supra-desnivelamento) do segmento ST caracteriza a lesƒo
(este achado € descrito no ECG como “corrente de les•o”). A pericardite pode elevar o
segmento ST, mas em geral, a onda T tamb€m se eleva acima de linha de base. Al€m
disso, o supra-desnivelamento de ST na pericardite apresenta convexidade voltada para
baixo (como uma “expressƒo feliz” de um smiley: ), enquanto que no IAM, a
convexidade aponta para cima (como uma “expressƒo triste” de um smiley: ).
Infarto antigo (necrose). A presen‚a de uma onda Q patológica caracteriza um infarto
antigo ou com mais de 90 minutos de instala‚ƒo (necrose, de fato). A onda Q patol…gica
tem a largura de um quadrado pequeno (0,04 s) ou um ter‚o da altura do complexo
QRS. Quando este padrƒo est• presente em mais de 3 deriva‚†es, tem-se o diagn…stico
de infarto, sendo este padrƒo descrito no ECG como: “zona eletricamente inativa”.
Localização do infarto pelas derivações.
Local do IAM
Supradesnivelamento de ST
Anterior
V1-V4
Anterior
Extenso
Inferior
Posterior
Lateral Alto
Ventr„culo
direito
V1-V6 (D1, aVL)
DII, DIII, aVF (deriva‚†es que “olham”a parte de
baixo do cora‚ƒo)
V7-8 e infra de ST na parede anterior
DI, aVL (deriva‚†es que “olham” para a parede livre
do ventr„culo)
V3R e V4R
Local no ECO
Apical e Šntero-septal
m€dia
Apical e Šntero-septal
Inferior e dorsal
Posterior e/ou lateral
Lateral e/ou dorsal
Posterior e lateral do
VD
Coronária
A. Coron•ria Descendente Anterior
(ramo da ACE)
A. Coron•ria Descendente Anterior
(ramo da ACE)
A. coron•ria direita (ACD) ou A.
circunflexa
A. coron•ria direita (ACD) ou A.
circunflexa
A. circunflexa
A. coron•ria direita
34
Arlindo Ugulino Netto – CARDIOLOGIA – MEDICINA P6 – 2010.1
OUTRAS CONDIÇÕES QUE ALTERAM O TRAÇADO DO ECG
Efeitos pulmonares. Algumas condições pulmonares produzem alterações no ECG, como: enfisema, que provoca baixa
voltagem em todas as derivações; e infarto pulmonar, que produz onda S larga em DI, Q grande em DIII, T invertida em V1 a
V4, além de depressão de ST em DII.
Padrão de sobrecarga. Como vimos a sobrecarga ventricular se caracteriza pelo infra-desnivelamento moderado do
segmento ST, que se curva para cima ou gradualmente no meio do segmento. A sobrecarga se associa, frequentemente, à
hipertrofia ventricular.
Efeito de drogas.
o Quinidina: antiarrítmico que produz uma onda P
alargada e com entalhe, alargamento do complexo
QRS, prolongamento do intervalo QT e infradesnivelamento do segmento ST. Essas alterações
são devido ao retardo da condução elétrica no
miocárdio provocadas pela quinidina.
o Digital (ex: Digoxina): agente inotrópico, usado em
insuficiência cardíaca. O excesso digitálico provoca
o retardo na condução do estímulo atrial para o
nódulo AV e pode causar bloqueio SA e AV de
muitas variedades e inclinação do segmento ST
para baixo (semelhante ao que ocorre na isquemia
miocárdica), caracterizando a imagem clássica em
colher de pedreiro. Em doses tóxicas, estimula o
disparo de focos ventriculares ectópicos e produz
arritmias (ver figura ao lado).
Distúrbios eletrolíticos. A elevação do potássio sérico (hipercalemia ou hiperpotassemia) pode produzir onda P larga e
achatada, QRS largo e onda T pontiaguda. Já a sua diminuição (hipopotassemia) produz onda T achatada ou até a sua
inversão (podendo confundir com isquemia miocárdica). Havendo distúrbio do cálcio, o ECG mostrará intervalo QT curto no
caso de hipercalcemia e QT longo, na hipercalcemia.
o Hiperpotassemia: ondas T elevadas e QRS alargados. É comum em pacientes nefropatas.
o Hipopotassemia: achatamento da onda T, presença de depressão no segmento ST e aparecimento da onda U.
Tireotoxicose: os achados mais comuns são: taquicardia sinusal, complexo QRS aumentado, achados de fibrilação atrial.
Outros achados incluem: arritmias supraventriculares, alterações não-específicas do segmento ST e ondas T, extrasístoles
ventriculares.
Hipotireoidismo: os achados eletrocardiográficos mais comuns são bradicardia sinusal, prolongamento do intervalo QT e
ondas T invertidas e largas. Outros achados incluem: bloqueios cardíacos, QRS de baixa voltagem, defeitos de condução
intraventricular e extrasístoles ventriculares.
35