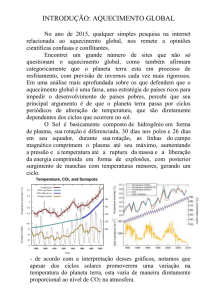
Protocolo de Normotermia
Qual o papel do Enfermeiro?
ENFº FERNANDO MALGUEIRO – ESPECIALISTA DE SERVIÇOS PROFISSIONAIS
AQUECIMENTO DO PACIENTE - DIVISÃO DE PREVENÇÃO DE INFECÇÃO
Hipotermia Perioperatória não intencional
Hipotermia perioperatória se define como qualquer temperatura corporal inferior a 36,0°C
(96.8°F) 1-3
Hipotermia perioperatória inadvertida ou não-intencional se considera uma complicação
frequente e evitável da cirúrgia;
A menos que se tomem medidas preventivas, a hipotermia acidental ocorre em 50% a
90% dos pacientes cirúrgicos
As pesquisas demonstram que inclusive uma hipotermia leve pode dar lugar a
importantes efeitos indesejados.
‹nº›
3M Confidential.
30 September
© 3M
2015
. All Rights Reserved.
Hipotermia não intencional:
Todas Tº < 36°C (96.8°F)
Principais causas da hipotermia perioperatória incluem:
A administração de fármacos anestésicos que induzem a redistribuição
da temperatura;
–Anestesia Geral
–Anestesia Regional
Salas operatórias frias;
Cavidades do corpo expostas a temperatura ambiente;
Infusão de fluídos frios e sangue;
‹nº›
3M Confidential.
30 September
© 3M
2015
. All Rights Reserved.
Efeitos adversos da hipotermia não-intencional
Há muitos efeitos adversos da hipotermia não-intencional documentados, tais como:
Infecção da ferida operatória
Isquemia do miocardio e complicações cardíacas
Coagulopatia (trastornos hemorrágicos)
Efeito prolongado e alterado dos medicamentos
Mortalidade
Tremor e mal estar térmico
Atraso no despertar (retorno anestésico)
‹nº›
3M Confidential.
30 September
© 3M
2015
. All Rights Reserved.
Como elaborar um Protocolo de Prevenção da
Hipotermia Perioperatória Não Intencional (HPNI)?
Panorama Brasileiro
‹nº›
3M Confidential.
30 September
© 3M
2015
. All Rights Reserved.
I.
Identificar Risco para Hiportermia Perioperatória Não-Intencional
Avaliação dos riscos para HPNI.
Isso inclui: revisão de prontuários, avaliação física, entrevista com o paciente, revisão do plano anestésico
e procedimento cirúrgico proposto
Grupo de Risco
Crianças e Neonatos – possuem área de superfície córporea elevada para o peso
Trauma – devido exposição, sangramento, choque, infusão de grandes volumes, produção de calor
prejudicada. Hipotermia interfere na cascata de coagulação e acidose e aumenta o risco de morte
Queimados – perdem calor por radiação do tecido queimado e convecção por circulação de ar na ferida. A
resposta fisiológica a temperatura é mais elevada a temperaturas mais elevadas
Anestesia – Anestesia Geral e Regional em um período maior que 1 hora.
AORN,2015
‹nº›
3M Confidential.
30 September
© 3M
2015
. All Rights Reserved.
Fatores que potencializam a hipotermia em pacientes submetidos a anestesia geral e regional:
Idosos - perda de calor devido diminuição da gordura e massa muscular e alterações vasculares que inibem
a vasoconstrição e produção de calor
Baixo peso – possuem grande superfície corpórea em relação ao peso e isolamento limitado para evitar
perda de calor
Distúrbios metabólicos – Disfunções de SNC, hipotireoidismo, hipofunção hipofisária e doenças
cardiovasculares
Tratamento crônico com antipsicóticos e antidepressivos - prejudica ação termorregulatória do
hipotálamo resultando na diminuição da produção de calor e aumento da perda de calor
Sala Operatória fria
Cirurgia com cavidade aberta
Infusão e Irrigação de líquidos frios e sangue
Mensuração da temperatura no preoperatório e identificação de hipotermia pré existente
AORN,2015
‹nº›
3M Confidential.
30 September
© 3M
2015
. All Rights Reserved.
II. Desenvolver Plano de Cuidado para minimizar os riscos da Hipotermia Não Intencional nos
pacientes de risco identificados
Estabelecer com o anestesiologista os resultados esperados e selecionar tecnologia apropriada para
monitoramento da temperatura e intervenções que reduzam o risco da HPNI
III. Selecionar equipamentos de monitorização da temperatura central com base na confiabilidade e
localização
A monitorização da temperatura deve garantir a melhor acurácia e leitura consistente durante cada fase do
perioperatório. A seleção do melhor equipamento depende da acurácia da leitura da T° central, confiabilidade
do monitor, localização, segurança do paciente e facilidade no uso.
Locais mais confiáveis
Membrana Timpânica
Esôfago distal
Nasofaringe
Artéria Pulmonar
‹nº›
3M Confidential.
Locais menos confiáveis
Axilar
Bexiga
Oral
Retal
Pele
30 September
© 3M
2015
AORN,2015
. All Rights Reserved.
IV. Monitorar a temperatura do paciente identificado o pré, intra e pós-operatório
É importante a mensuração da T° central, visto que esta pode variar significativamente para a periférica. A
percepção de frio é uma mensuração inadequada, mesmo durante a Anestesia Regional que desencadeia
uma percepção errônea do frio.
Pré operatório: A mensuração da temperatura no pré operatório garante um patamar para o plano de
cuidado, sendo um alerta para tratamento de hipotermia pré existente ou prevenir sobreaquecimento em
caso de temperaturas elevadas.AORN,2015. A indução anestésica não deve ser iniciada ao menos que a
temperatura do paciente seja 36°C ou mais, exceto em casos de urgência. NICE,2008
Intraoperatório: A temperatura fornece informação para prevenir ou corrigir hipotermia ou prevenir
superaquecimento. Deve ser verificada quando submetido a anestesia geral que exceda 30 minutos e em
anestesia regional quando mudanças na temperatura corpórea são antecipadas ou suspeitas. AORN,2015
Monitorar a temperatura do paciente antes da indução anestésica e a cada 30 minutos até o fim da
cirurgia. NICE,2008
Pós operatório: A temperatura no pós operatório fornece base para evolução da efetividade da
mensuração e intervenção feita no pré e intraoperatório e fornece dados para elaboração do plano de
cuidado pós operatório. AORN,2015. A temperatura deve ser monitorada na admissão na RPA e a cada 15
minutos. O paciente não deve receber alta da RPA se temperatura menor que 36°C. NICE,2008
‹nº›
3M Confidential.
30 September
© 3M
2015
. All Rights Reserved.
V. Intervenções para prevenir a Hipotermia Não-Intencional no perioperatório
1. Pré Aquecimento do paciente no mínimo 15 minutos antes da indução anestésica para pacientes com
risco de HPNI. O aquecimento da pele e dos tecidos periféricos antes da indução anestésica previne a
redistribuição da temperatura. AORN,2015
2. Manter o paciente normotérmico no intraoperatório com métodos que envolvam o aquecimento da pele,
sendo que o Aquecimento por Ar Forçado tem demonstrado sua eficácia em diversos estudos
clínicos. É recomendado o aquecimento por ar forçado em pacientes com mais de 30 minutos de
anestesia a partir da indução. AORN, 2015 NICE, 2008
3. Aquecimento de fluídos intravenosos se infusão de grandes volumes, por exemplo mais de 2
litros/hora (AORN) ou 500 ml (NICE). O aquecimento dos fluídos previne a perda de calor da
administração de líquidos frios ou sangue. Para cada litro de soro infundido a T° ambiente ou unidade
de sangue a 4°C o paciente pode perder 0,25°C. Este método é uma terapia adjuvante ao aquecimento
por ar forçado e não o substitui. AORN,2015 NICE,2008 SESSLER,1997
4. Aquecimento de fluídos para irrigação em cavidades como pélvis, abdome ou tórax. Este método é
uma terapia adjuvante ao aquecimento por ar forçado e não o substitui. AORN,2015 NICE,2008
5. Outros: Ajustar a temperatura da sala, umidificação e aquecimento dos gases respiratórios,
minimização da exposição corpórea, manter a T° padrão das soluções para preparo da pele e
monitoramento da temperatura.
‹nº›
3M Confidential.
30 September
© 3M
2015
. All Rights Reserved.
‹nº›
3M Confidential.
Monitorização
da
Temperatura
Central
Aquecimento
Ativo no Intraoperatório
Aquecimento
de Fluídos
Intravenosos
Aquecimento
de Soluções
para
Irrigação
Pré-operatório;
Intraoperatório
em cirurgias >
30’ e Pósoperatório
Manter
paciente
normotérmico
no intraop.
Evidências
para FAW
Aquecimento
em infusão em
grandes
volumes. Ex.:
2000 ml/hora
(37°C)
Irrigação de
abdome, pelvis
e tórax
(37°C)
Pré-aquecer no
mínimo 15’
antes da
indução
anestésica
Pré-op: hora
anterior a
indução; Intraop: a cada 30’
após indução;
Pós-op: cada
15’ após
admissão na
RPA.
Aquecer
ativamente
com FAW
pacientes com
anestesia >30’
ou <30’ com
risco para
HPNI
Aquecimento
em infusões
superiores a
500 ml e
hemocomponen
tes
(37°C)
Todas
irrigações
devem ser
aquecidas em
dispositivo
controlado
(38-40°C)
Pré-aquecer os
pacientes com
T°<36°C. Não
induzir
anestesia
enquanto não
atingir 36°C
PréAquecimento
30 September
© 3M
2015
. All Rights Reserved.
Bibliografia
AORN - Association of perioperative registered nurses, Perioperative Standards and Recommended Practices 2015
NICE - National Institute for Health and Clinical Excellence, Inadvertent perioperative hypothermia: full guideline
(April 2008)
Sessler DI. Current concepts: Mild Perioperative Hypothermia. New Engl J Med. 1997; 336(24):1730-1737.
‹nº›
3M Confidential.
30 September
© 3M
2015
. All Rights Reserved.
Contato
Obrigado!
Fernando Malgueiro
11 99629-7951
[email protected]
‹nº›
3M Confidential.
30 September
© 3M
2015
. All Rights Reserved.