SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
PLANO ESTADUAL DE PREPARAÇÃO PARA O
ENFRENTAMENTO DA DOENÇA DO VÍRUS EBOLA –
Versão 01
Outubro de 2014
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Sumário
1. Introdução .......................................................................................... 3-4
2. Aspectos Epidemiológicos ............................................................... 4-6
3. Justificativa ........................................................................................ 7
4. Objetivo Geral .................................................. ................................. 7
5. Objetivos Específicos ....................................................................... 7
6. Definição de Casos ........................................................................... 7-8
7. Implantação do Plano de Contingência de DVE ................... 8-9
8. Áreas envolvidas .............................................................................. 9-10
9. Ações por Área ................................................................................ 10-22
10. Plano de trabalho e Fluxos de Atendimento ................................ 23-62
11. Contatos das áreas envolvidas ..................................................... 63-68
12. Referências ..................................................................................... 68-69
13. Anexos
13.1- Fluxo de assistência em UBS;
13.2- Protocolo de limpeza de ambulância pós-transporte de paciente com
suspeita de Doença do Vírus Ebola;
2
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
1. Introdução
A Doença de vírus Ebola (DVE) é uma doença grave, muitas vezes fatal, com uma
taxa de letalidade de até 90%. Apareceu pela primeira vez em 1976, em dois focos
simultâneos, em Nzara, Sudão e em Yambuku, República Democrática do Congo. O número
de casos confirmados e óbitos em ambos os países foram respectivamente, 318 e 280, 284 e
151. O surto ocorrido na República Democrática do Congo acometeu uma aldeia situada
perto do rio Ebola, do qual a doença leva o seu nome.
O Gênero Ebolavirus faz parte da família Filoviridae (filovirus) e compreende cinco
espécies distintas: Bundibugyo Ebolavirus (BDBV); Zaire Ebolavirus (EBOV); Reston
Ebolavirus (RESTV); Sudão Ebolavirus (SUDV) e Ebolavirus Taï Floresta (TAFV). BDBV,
EBOV, e SUDV têm sido associados com grandes surtos EVD em África, enquanto RESTV
TAFV e não têm. As espécies RESTV, encontrados em Filipinas e República Popular da
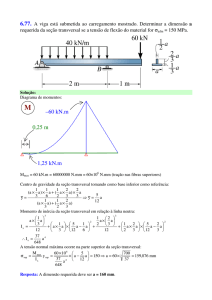
China, podem infectar os seres humanos, mas não há doença ou morte em seres humanos
relatada até o momento.
O Ebola é introduzido na população humana por meio de contato direto com o sangue,
secreções, órgãos ou outros fluidos corporais de animais infectados. Na África, a infecção foi
documentada através da manipulação de chimpanzés, gorilas infectados, morcegos,
macacos, antílopes florestais e porcos-espinhos encontrados doentes ou mortos ou na
floresta
(Organização
Mundial
de
Saúde).
Em seguida, se espalha na comunidade através da transmissão de humano para humano,
com infecção resultante do contato direto com o sangue, secreções, órgãos ou outros fluidos
corporais de pessoas infectadas, e contato indireto com ambientes contaminados com tais
fluidos. Cerimônias fúnebres em que os enlutados têm contato direto com o corpo da pessoa
falecida, também podem desempenhar um papel na transmissão do Ebola (Organização
Mundial de Saúde).
A DVE é uma doença viral aguda grave, muitas vezes caracterizada pelo início súbito
de febre, fraqueza intensa, dores musculares, dor de cabeça e dor de garganta. Isto é
3
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
seguido por vômitos, diarreia função hepática, erupção cutânea, rim e em alguns casos,
sangramentos internos e externos (Organização Mundial de Saúde).
As principais doenças que podem ser consideradas diagnósticos diferenciais para
DVE são a malária, febre tifóide, shiguelose, cólera, leptospirose, peste, rickettsiose, febre
recorrente, doença meningocócica, hepatite, dengue grave e outras febres hemorrágicas.
O período de incubação, ou seja, o intervalo de tempo desde a infecção com o vírus
para o início dos sintomas é de 2 a 21 dias (Organização Mundial de Saúde) e seu tratamento
é apenas limitado às medidas de suporte de vida, ou seja, não há vacinas ou medicamentos
específicos para os pacientes acometidos.
A detecção de casos em tempo hábil e a resposta rápida e apropriada com
participação ativa de todos os setores responsáveis são fundamentais para evitar a
sustentabilidade de transmissão desta doença no Brasil.
Desse modo, faz-se necessária a revisão dos procedimentos de vigilância, assistência
e comunicação uma vez que esta emergência está em curso e estes documentos podem
sofrer alteração a partir de orientações da Organização Mundial da Saúde (OMS).
2. Aspectos Epidemiológicos
Após o aparecimento da doença, diversos surtos ocorreram na África, entre os anos
de 1976 a 2014. Os surtos mais importantes ocorreram nos anos de 1976, 1995, 2000, 2002,
2007 e 2014. Os principais países acometidos foram República Democrática do Congo,
Sudão, Uganda, Guiné, Serra Leoa, Libéria e Nigéria. Nas figuras 1 e 2, podemos observar a
distribuição dos surtos no continente africano, o número de casos e óbitos (Centers for
Disease Control and Prevention).
Além dos casos ocorridos na África, outros países também foram acometidos pela
doença: Estados Unidos, em 1989, 1990 e 1996 e em 1992 na Itália, quando macacos
importados para a pesquisa, provenientes das Filipinas, estavam contaminados.
Em fevereiro de 2009, nas Filipinas, houve contaminação de porcos e de cinco
pessoas que trabalhavam em duas fazendas nas províncias de Bulacan e Pangasinan, pois
tiveram contato direto com estes animais. A espécie isolada foi a Reston Ebolavirus (ERV). A
partir destas observações e estudos anteriores de ERV, notou-se que o vírus pode ser
transmitido aos seres humanos, mas sem desenvolver a doença (Organização Mundial de
Saúde).
4
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Figura 1- Casos da Doença do Vírus Ebola na África, Outubro 2014.
5
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Figura 2 – Tabela de Casos e óbitos por Ebola, segundo país, Outubro de 2014.
TOTAL
PAÍS
DE CONFIRMADOS
TOTAL
CASOS
LABORATORIALMENTE
ÓBITOS
GUINÉ
1350
1097
778
LIBÉRIA
4076
943
2316
SERRA LEOA
2950
2593
930
NIGÉRIA
20
19
8
SENEGAL
1
1
0
UNIDOS
2
2
1
ESPANHA
1
1
0
8400
4656
4033
DE
ESTADOS
TOTAL
CASOS
DE
(Fonte: Centers for Disease Control and Prevention/CDC, Atualizado em 13 de outubro de 2014)
O surto que está ocorrendo em 2014 é considerado o maior surto da história, com
uma alta letalidade e o primeiro acometendo a África Ocidental, sendo a Libéria o país mais
acometido, possuindo 4076 casos entre suspeitos e confirmados e 2316 óbitos. Em seguida,
6
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
vem a Serra Leoa com 2950 casos entre confirmados e suspeitos e 930 óbitos e a Guine com
1350 casos e 778 óbitos.
Outro surto de DVE foi identificado na República Democrática do Congo (RDC) e
confirmado pela OMS em 26 de agosto de 2014. Não há evidências de relação entre o surto
iniciado na Guiné com o surto na RDC (BRASIL, 2014).
3. Justificativa
No dia 08 de agosto de 2014, a Organização Mundial da Saúde (OMS) decretou a
epidemia de ebola no oeste da África como uma emergência de saúde pública de importância
internacional. Diante desta situação, o Ministério da Saúde do Brasil recomenda aos estados
sobre a importância de se prepararem, adotando medidas preventivas e elaborando planos de
ação, para agir frente à eventualidade de um caso suspeito da doença.
No Estado de Goiás, conforme definido em reunião realizada em 18 de agosto de
2014, um plano de contingência para o enfrentamento da DVE será elaborado, pois, se trata
de uma doença com alta infectividade, gravidade e alta letalidade e uma preparação
adequada para o enfrentamento de possíveis casos suspeitos se faz necessária.
4. Objetivo Geral
Definir a estratégia de atuação da Secretaria de Estado da Saúde de Goiás para
frente à eventualidade de introdução de um caso suspeito da Doença do Vírus Ebola.
5. Objetivos Específicos
Evitar a propagação da doença frente ao aparecimento de casos suspeitos;
Estabelecer atuação coordenada, no âmbito da SES, para resposta aos casos
suspeitos de Ebola, potencializando a utilização de recursos;
Estabelecer a utilização de protocolos e procedimentos padronizados para a
resposta ao ebola.
Adotar medidas para evitar a disseminação do vírus ebola em eventual introdução
no país.
7
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
6.
Definição de casos
O Ministério da Saúde, com o objetivo de nortear as ações e aumentar a sensibilidade
dos serviços de saúde e das vigilâncias das secretarias estaduais e municipais de saúde,
elaborou o Protocolo de Vigilância e Manejo de Casos Suspeitos de Doenças pelo vírus
Ebola, que contém com informações essenciais sobre a doença (Anexo 1). Dentre as
informações relevantes está à definição de caso que foi baseada na definição de caso
suspeito da Organização Mundial de Saúde (OMS).
a)
Caso Suspeito: Indivíduos procedentes, nos últimos 21 dias, de país com
transmissão atual de Ebola (Libéria, Guiné e Serra Leoa) que apresente febre de início súbito,
podendo ser acompanhada de sinais de hemorragia, como: diarreia sanguinolenta,
gengivorragia, enterorragia, hemorragias internas, sinais purpúricos e hematúria. Embora
existam casos na Nigéria, todos são secundários a um caso proveniente da Libéria. No
contexto atual, a Nigéria não é considerada como possível origem de casos que venham para
o Brasil.
b)
Caso Provável: caso suspeito com histórico de contato com pessoa doente,
participação em funerais ou rituais fúnebres de pessoas com suspeita da doença ou contato
com animais doentes ou mortos.
c)
Caso Confirmado: Caso suspeito com resultado laboratorial para Reação de
Polimerase em Cadeia (PCR) conclusivo para Ebola realizado em laboratório de referência.
d)
Caso Descartado: Caso suspeito com dois resultados laboratoriais para
Reação de Polimerase em Cadeia (PCR) negativos para Ebola realizados em Laboratório de
Referência definido pelo Ministério da Saúde, com intervalo mínimo de 48 horas entre as
duas colheitas.
e)
Contactante ou Comunicante: Indivíduo que teve contato com sangue, fluido
ou secreção de caso suspeito ou confirmado; ou que dormiu na mesma casa; ou teve contato
físico direto com casos suspeitos ou com corpo de casos suspeitos que foram a óbito
(funeral); ou teve contato com roupa ou roupa de cama de casos suspeitos; ou que tenha sido
amamentado por casos suspeitos (bebês).
7.
Implantação do Plano de Contingência de DVE
Na aplicação do Plano de Contingência de DVE serão realizadas atividades
específicas em quatro níveis:
NÍVEL 0: Ocorrência de surtos esporádicos em outros continentes com baixo
risco de disseminação internacional;
8
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
NÍVEL 1: Ocorrência de surtos em outros continentes com alto risco de
disseminação internacional;
NÍVEL 2: Detecção de caso suspeito de DVE em território nacional e/ou caso
confirmado com transmissão alóctone (importado), sem registro de casos secundários
(contatos).
NÍVEL 3: Detecção de contato sintomático com caso suspeito e/ou confirmado
indicando a possibilidade de transmissão autóctone (caso secundário). Os
níveis
foram
definidos com base na situação epidemiológica recente na África Ocidental, onde ocorreu
aumento significativo do número de casos e óbitos por DVE, levando à declaração de ESPII,
além da necessidade de preparação frente à possível introdução do vírus Ebola em território
nacional e detecção de casos importados e/ou autóctones.
Inicialmente,
foram
elencados alguns municípios prioritários para serem capacitados, aqueles considerados com
maior potencial de aparecimento de casos suspeitos. Estes municípios foram selecionados de
acordo com as seguintes características: pertencerem à região metropolitana de Goiânia, ao
entorno do Distrito Federal, municípios com potencial turístico, ser sede de regional e
possuírem população superior a 100.000 habitantes. Posteriormente, todos os municípios e
Regionais de Saúde receberão capacitação para estarem preparados se surgir algum caso
suspeito da DVE.
8. Áreas Envolvidas:
O plano de contingência será elaborado pelas diversas Superintendências da
Secretaria de Estado da Saúde: Superintendência de Gerenciamento das Unidades
Assistenciais de Saúde (SUNAS), Superintendência de Controle e Avaliação Técnica de
Saúde (SCATS), Superintendência de Vigilância em Saúde (SUVISA), Superintendência de
Política de Atenção Integral à Saúde (SPAIS), e executado por cada coordenação envolvida
no controle e prevenção da DVE.
GABINETE SES-GO
ASCOM
SUNAS
Hospital de Doenças Tropicais Dr. Anuar Auad (HDT)
GERISCO
LACEN
9
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
SCATS
SAMU 192
Complexo Regulador Estadual
Coordenação de Urgência e Emergência Estadual
SUVISA
Centro de Informações Estratégicas e Resposta em Vigilância em Saúde
(CIEVS/SES-GO)
GVEDT
Sala de Situação
GVSSS
SPAIS
GAS – Coordenação de Atenção Primária e Coordenação de Média e Alta
Complexidade;
SGPF
SESMT
Além destas, componentes como ANVISA, INFRAERO, SIATE, Exército, PRF, dentre
outros participarão da elaboração, pois, a articulação entre estas áreas permitirá êxito do
desenvolvimento das ações.
As ações de cada componente serão descritas em tabela, de acordo com o nível de
resposta correspondente e também através de fluxos, que estarão em anexos no plano.
9. Ações por área – Níveis de Resposta
Nível 0 - Cenário: Ocorrência de surtos esporádicos em outros continentes com baixo
risco de disseminação internacional;
Nível 1 - Cenário: Ocorrência de surtos em outros continentes com alto risco de
disseminação internacional;
10
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Nível 2 - Cenário: de Detecção de caso suspeito DVE em território nacional e/ou caso
confirmado com transmissão alóctone (importado), sem registro de casos secundários
(contatos);
Nível 3 - Cenário: Detecção de contato sintomático com caso suspeito e/ou
confirmado indicando a possibilidade de transmissão autóctone (caso secundário).
11
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
AÇÕES / ATIVIDADES / RESPONSÁVEIS
Ação/Atividade
Nível 0
Nível 1
Nível 2
Nível 3
Responsável
Nome
Setor
Orientar os Municípios quanto a obrigatoriedade da Notificação
Ana Carolina
Imediata, assim como a investigação epidemiológica de casos
(8172-5567)
suspeitos.
x
x
x
Huilma
e CIEVS/
(9975- GVEDT/SUVISA
4054)
Participar de videoconferências semanais junto ao Ministério da
Ana Carolina
Saúde para atualização das informações sobre a DVE e
x
esclarecimento de dúvidas sobre manejo clínico, laboratorial,
x
x
(8172-5567)
Huilma
dentre outros.
4054)
Estruturação de grupo técnico com representante de cada área
Huilma
envolvida nas ações de vigilância, controle e prevenção do DVE.
x
da coleta de informações via notificação telefônica, eletrônica e
por busca nos principais meios de comunicação.
X
x
(9975- GVEDT/SUVISA
(9975-
4054)
Fortalecer a realização da busca ativa de casos de DVE através
x
x
e CIEVS/
Ana Carolina
(8172-5567)
GVEDT/SUVISA
CIEVS/SUVISA
12
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Apoiar a divulgação oportuna das informações epidemiológicas e
Ana Carolina
de protocolos elaborados pelo Ministério da Saúde e ANVISA
(8172-5567)
(material educativo manuais, guias, notas informativas).
Huilma
CIEVS/GVEDT/
e SUVISA/COMSE
(9975- T
4054)
Elaborar check list para investigação epidemiológica dos casos
Ana Carolina
suspeitos e sintomáticos de DVE pelos profissionais de saúde e
x
aplicá-lo.
x
x
(8172-5567)
Huilma
e
(9975-
GVEDT/SUVISA
4054)
Realização de capacitação com profissionais da Vigilância
Huilma
Epidemiológica, Atenção Básica, Médicos, SAMU, NHVE para o
x
enfrentamento do DVE.
x
suspeitos de DVE.
resposta ao DVE.
x
x
x
Aplicar os protocolos definidos para vigilância, detecção e
CEC/SUVISA
Ana Carolina
(8172-5567)
Ana Carolina
x
x
x
x
x
x
Disponibilizar algoritmo para fluxo e contra fluxo de informações
entre vigilância e laboratório.
4054)
HDT/SUNAS
Realizar o monitoramento e a resposta frente aos casos
Atualizar os cadastros de profissionais e serviços de apoio na
x
(9975- GVEDT/SUVISA
(8172-5567)
Vinícius
CIEVS/SUVISA
CIEVS/SUVISA
(8151- LACEN/SUNAS
4251)
GVEDT/SUVISA
Ana Carolina
CIEVS/SUVISA
13
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
resposta;
x
x
Reavaliar a demanda e a disponibilidade de leitos para
atendimento e isolamento de pacientes casos suspeitos nos
x
x
x
x
x
x
x
x
x
x
x
x
x
hospitais de referência;
Manter equipes de sobreaviso para investigação epidemiológica
e resposta rápida em caso suspeito e/ou confirmado de DVE;
Definir metas, planos e estratégias de comunicação com
diferentes públicos
x
(8172-5567)
Diretora Geral Anamaria:
(9989-1592) Diretora Técnica
- Letícia: ( 92190099)
Ana Carolina
(8172-5567)
Flávia
(8148-3378)
HDT/SUNAS
SPAIS
CIEVS/SUVISA
ASCON/GAB
Orientar a aplicação das normas vigentes, tais como: Nota
técnica nº 02/14 da ANVISA, Planos de contingências e demais
normas quanto a biossegurança e manejo dos resíduos dos
serviços de saúde, com o objetivo de auxiliar os profissionais e
unidades de saúde quanto à minimização dos riscos inerentes a
Rôsani
2590)
(8114- GERISCO/SUN
AS
contaminação pelo vírus Ebola.
Capacitar os profissionais de saúde do Estado de Goiás quanto
às normas de biossegurança e manejo dos resíduos dos
Rôsani
2590)
(8114- GERISCO/SUN
AS
14
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
serviços de saúde, com o objetivo de auxiliar os profissionais e
unidades de saúde quanto à minimização dos riscos inerentes a
contaminação pelo vírus Ebola.
Monitorar
conteúdo publicado em redes sociais e meios de
comunicação
Flávia
para esclarecer rumores, boatos e informações
equivocadas.
x
x
x
x
x
x
x
x
x
x
x
x
x
x
Assessorar os técnicos sobre as informações a serem repassadas
aos meios de comunicação uniformizando o conteúdo entre os
Órgãos do governo.
Assessorar nas ações das campanhas de mídia
ASCOM/ SES
(8148-3378)
Flávia
(8148-3378)
ASCOM/SES
Flávia
(8148-3378)
ASCOM/SES
Monitorar, por meio de visitas técnicas, o hospital de referencia
com avaliação das condições sanitárias para assistência aos
possíveis casos suspeitos de infecção pelo vírus Ebola, tendo
Izildinha(32014255)
VISA/SES
como instrumento as normas sanitárias pertinentes.
Realizar vistorias nos estabelecimentos que realizam atividades
terceirizadas pelo Hospital de Referência (lavanderia, centro de
material e esterilização, tratamento de resíduos) de forma a
Izildinha(32014255)
VISA/SES
15
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
garantir o cumprimento das normas sanitárias pertinentes.
Verificar o cumprimento das Boas Práticas em Serviços de
Saúde no Hospital de Referência e nos serviços terceirizados
para a segurança dos pacientes, dos profissionais e do meio
x
x
x
x
x
x
x
x
x
x
x
ambiente.
Izildinha(3201VISA/SES
4255)
Verificar as medidas de precaução e controle a serem adotadas
na assistência a pacientes suspeitos de infecção pelo vírus ebola
conforme a nota técnica nº02/2014-GGTES/ANVISA, ou outras
que vierem substituí-las,
Participar de eventos relacionados à infecção pelo vírus Ebola,
com órgãos afins.
Participar junto à ANVISA como Ponto Focal para ações
preventivas relacionadas com a assistência de casos suspeitos
de infecção pelo vírus Ebola.
Elaborar fluxo de regulação para o paciente com suspeita de
DVE
x
Izildinha(3201VISA/SES
4255)
Izildinha(3201VISA/SES
4255)
Izildinha(32014255)
Jean
3996)
VISA/SES
(9831- Complexo
regulador
16
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Estadual
Participar de videoconferências e capacitações junto ao
Ministério da Saúde para atualização dos profissionais do
x
x
x
complexo regular sobre DVE.
Jean
(9831-
3996)
Complexo
regulador
Estadual
Especificar e levantar metas dos Equipamentos de Proteção
Individual – EPI,s para o transporte e assistência dos casos
suspeitos da DVE, conforme padronizado pelo MS/SES-GO.
Emitir parecer técnico para os Equipamentos de Proteção
Assessorar os Educadores em Saúde nas Regionais de Saúde
x
x
x
x
x
x
x
x
x
x
x
x
x
x
x
x
x
Realização de Campanhas Educativas para prevenir a disseminação
do Ebolavírus
Divulgação das ações educativas
as ações de Educação e Comunicação
Coordenar e controlar distribuição dos materiais educativos
Antônia SESMT/Central
(3201-7534)
SES
x
Individual – EPI padronizados.
Acompanhar as áreas técnicas da SUVISA/SPAIS/LACEN durante
Maria
x
Maria Antônia
SESMT/Central
(3201-7534)
SES
Nádia Ximenes
(8270-2111)
Nádia Ximenes
(8270-2111)
CEC/SUVISA
CEC/SUVISA
Nádia Ximenes
(8270-2111)
Nádia Ximenes
(8270-2111)
CEC/SUVISA
CEC/SUVISA
Nádia Ximenes CEC/SUVISA
17
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
(8270-2111)
Avaliar as ações do período não epidêmico e o epidêmico
identificando os nós críticos e
x
x
x
x
x
x
Nádia Ximenes
CEC/SUVISA
(8270-2111)
Propor mudanças na estratégia.
Participar da sala de situação
Nádia Ximenes CEC/SUVISA
(8270-2111)
Nádia
Adequar às informações da ouvidoria da SUVISA no período
x
epidêmico e não epidêmico.
x
x
Ximenes(8270-
CEC/SUVISA
2111)
Reavaliar a demanda e a disponibilidade de leitos para
Diretora Geral -
atendimento e isolamento de pacientes casos suspeitos nos
Anamaria:
hospitais de referência;
x
x
(9989-1592)
- HDT/SUNAS
Diretora Técnica SPAIS
- Letícia: ( 92190099)
S Sensibilizar as Equipes da Estratégia Saúde da Família e Agentes
Comunitários de Saúde na identificação de um caso suspeito, e
orientar a comunicar imediatamente a sua Supervisora e ou ao
x
x
Marisa
8994)
(9978-
GAS/SPAIS
REGIONAIS DE
SAÚDE
18
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Núcleo de Vigilância Epidemiológica Municipal;
Distribuir o protocolo de atenção ao paciente (atendimento e
Marisa
fluxo) aos casos suspeitos da Doença do Vírus Ebola, para os
8994)
profissionais dos municípios e dos diversos serviços de saúde.
x
x
x
x
(9978e
Armando (85841813)
GAS/SPAIS
REGIONAIS DE
SAÚDE
Sensibilizar/capacitar multiplicadores para atuarem nas capacitações
para as Equipes
da Estratégia Saúde da Família, Agentes
Comunitários de Saúde e profissionais de saúde da rede
municipal, na identificação de um caso suspeito, e orientar a
comunicar
imediatamente
ao
Núcleo
de
x
x
x
x
Vigilância
Marisa
(9978- GAS/SPAIS
8994)
Epidemiológica Municipal;( capacitação iniciada em Setembro de
2014, com programações previstas para Outubro de 2014)
Acompanhamento de Cooperação na Assistência Terciária ( HDT,
x
INI – RJ)
Monitorar
ativamente
o
repasse
da
capacitação
dos
multiplicadores aos demais profissionais nos municípios.
x
x
x
x
Elaboração o Plano de Contingência para Doença pelo Vírus
EBOLA do HDT/HAA
Marisa
(9978- GAS/SPAIS
8994)
Marisa
(9978- GAS/SPAIS
8994)
Diretora Técnica
x
x
x
x
SCIH/HDT
- Letícia: ( 92190099)
SVS/HDT
19
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Diretoria
Técnica/HDT
Gerência
Médica/HDT
Participar de videoconferências semanais unto ao Ministério da
Saúde para atualização das informações sobre DVE e
esclarecimento de dúvidas sobre manejo clínico, laboratorial e
Diretora Técnica
x
x
x
SCIH /HDT
- Letícia: ( 92190099)
Diretoria
Técnica/HDT
outros.
Criação do Comitê de Enfrentamento de Crises do HDT
x
x
x
Diretora Geral -
Diretoria
Anamaria:
Geral/HDT
(9989-1592) Definição do local para atendimento imediato dos casos
Diretora Geral -
suspeitos, prováveis ou confirmados de Doença pelo Vírus
Anamaria:
Ebola.
x
x
x
HDT/HAA
(9989-1592) Diretora Técnica
- Letícia: ( 92190099)
Bloqueio do Leito 08 da ALA D, definido junto à regulação como
x
x
x
Diretora Geral -
HDT/HAA
20
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Vaga Zero, adequando-o para o atendimento dos casos
Anamaria:
(9989-1592) Diretora Técnica
- Letícia: ( 92190099)
Elaboração da Ficha de Investigação Epidemiológica de Caso
Diretora Geral -
Suspeito de Infecção pelo Vírus Ebola
HDT/HAA
Anamaria:
x
x
(9989-1592) Diretora Técnica
- Letícia: ( 92190099)
Estimar o quantitativo de insumos para atendimento do Plano de
Diretora Geral -
Contingência
HDT/HAA
Anamaria:
x
x
(9989-1592) Diretora Técnica
- Letícia: ( 92190099)
Definição dos EPIs necessários para atendimento dos pacientes
por DVE
x
x
Diretora Geral -
HDT/HAA
Anamaria:
21
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
(9989-1592) Diretora Técnica
- Letícia: ( 92190099)
Aquisição de EPI para atendimento dos casos
Diretora Geral -
HDT/HAA
Anamaria:
x
x
(9989-1592) Diretora Técnica
- Letícia: ( 92190099)
Definição da Técnica de Paramentação e Desparamentação dos
Diretora Geral -
EPIs
HDT/HAA
Anamaria:
x
x
(9989-1592) Diretora Técnica
- Letícia: ( 92190099)
Gravar vídeo para orientação dos profissionais quanto à técnica
de paramentação e desparamentação
Comitê de
x
x
HDT/HAA
Enfrentamento
de Crises do
22
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
HDT
Capacitar a equipe técnica responsável pelo manejo dos casos
Diretora Geral -
de DVE
HDT/HAA
Anamaria:
x
x
x
(9989-1592) Diretora Técnica
- Letícia: ( 92190099)
Elaborar projeto arquitetônico para adequação do quarto de
Diretora Geral -
Isolamento para atendimento definitivo dos casos de DVE e
Anamaria:
outras patologias
x
x
x
HDT/HAA
(9989-1592) Diretora Técnica
- Letícia: ( 92190099)
Manter equipe de sobreaviso para atendimento dos casos
Diretora Geral -
suspeitos ou confirmados de DVE.
HDT/HAA
Anamaria:
x
x
x
(9989-1592) Diretora Técnica
- Letícia: ( 92190099)
23
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
10 – Planos de trabalho e Fluxos de Atendimento
Monitoramento dos Contatos do Caso Suspeito de Ebola
O Núcleo de Vigilância Epidemiológica Municipal deverá aplicar o check list
(ficha de investigação para contato do Caso Suspeito de Ebola);
O CIEVS/ Secretaria Municipal de Goiânia realizará o monitoramento dos
contatos dos casos suspeitos de Goiânia durante o período de 21 dias;
O CIEVS/ Estadual em conjunto com as Regionais de Saúde apoiará o Núcleo
de Vigilância Epidemiológica Municipal na realização do monitoramento dos
contatos dos casos suspeitos dos municípios do interior durante o período de
21 dias;
As Regionais de Saúde atuarão como apoiadoras em todo o processo de
monitoramento dos contatos do caso suspeito de Ebola.
Obs.: O Núcleo de Vigilância Epidemiológica Municipal acompanhará o contato do
Caso Suspeito de Ebola por meio de visitas/contato telefônico para o levantamento de
sinais e sintomas da DVE. E o CIEVS/ Estadual Monitorará a situação por meio de
contato telefônico junto à Regional de Saúde e o município em questão apoiando na
tomada de decisões em todo período da investigação epidemiológica.
Fluxo de Informações e Notificação de Casos
O ebola é uma doença de notificação compulsória imediata e deve ser
realizada pelo profissional de saúde ou pelo serviço que prestar o primeiro
atendimento ao paciente, pelo meio mais rápido disponível, de acordo com a Portaria
Nº 1.271, de 6 de junho de 2014.
Todo caso suspeito deve ser notificado imediatamente às autoridades de saúde
das Secretarias municipais, Estaduais e à Secretaria de Vigilância em Saúde por um
dos seguintes meios: telefone, 0800-642-9393, (62) 3201-2688 (dias úteis em horário
comercial) ou (62) 9812-6739 (aos finais de semana e feriados) preferencialmente; email [email protected] ou formulário eletrônico no site da SUVISA.
24
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Os instrumentos utilizados para notificação de casos e óbitos suspeitos serão:
a Ficha Individual de Notificação - FIN e Ficha Individual de Investigação - FII, as quais
serão preenchidas inicialmente pelas unidades de saúde de atendimento e
posteriormente complementadas pela equipe técnica do NVEM. Os NVEM serão
orientados a repassar a FII de forma imediata, via fax, para a Regional de Saúde e
desta para o CIEVS estadual (Protocolo de Vigilância e Manejo de Casos Suspeitos de
Doenças pelo vírus Ebola).
Investigação Epidemiológica
Colher informações detalhadas sobre o histórico de viagem para áreas
afetadas pelo vírus, a fim de identificar possível local provável de infecção (LPI).
Deve-se, ainda, buscar no histórico de viagem as atividades de possível
exposição ao vírus, como contato com indivíduo suspeito (vivo ou morto); animal (vivo
ou morto); e tecidos, sangue e outros fluidos corporais infectados. Adicionalmente,
recomenda-se registrar detalhadamente as manifestações clínicas apresentadas.
Os contatos de casos suspeitos identificados deverão ser monitorados por 21
dias após a última exposição conhecida.
Para o acompanhamento dos contatos assintomáticos não é necessário o uso
de EPI pelos profissionais de saúde. A partir da manifestação de sintomas compatíveis
com DVE os contactantes serão tratados como casos suspeitos.
25
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
26
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
27
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
28
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
29
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Gerê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
30
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Competência do Complexo Regulador Estadual
(1) – O médico regulador do Complexo Regulador Estadual fará ligação ao médico da
origem do caso suspeito, para pegar o “Quadro Clínico” e as informações pessoais do
paciente;
(2) – O CIEVS/MS fará contato com a equipe médica da unidade hospitalar de
referência nacional: Instituto Nacional de Infectologia, para viabilizar a vaga para a
internação do paciente;
(3) – O CIEVS/MS fará o contato com a equipe médica responsável pelo transporte
aero médico (FAB). Havendo condições imediatas para o transporte e, a vaga
disponível, a equipe aero médica entrará em contato com o Complexo Regulador
Estadual, para discutir as condições clínicas e a logística para o transporte do
paciente;
(4) – O médico regulador do Complexo Regulador Estadual fará contato com o
CIEVS/SES-GO para informar que o paciente será transportado pela equipe do SAMU
192 REGIONAL para o aeroporto mais próximo (com condições de receber a
aeronave) de acordo com o levantamento (listagem de aeroportos) feito pelo próprio
CIEVS.
(5) – O médico do Complexo Regulador Estadual fará contato com o SAMU 192
REGIONAL, informando o caso suspeito e solicitando o transporte do paciente para o
aeroporto indicado de acordo com o horário de encontro estabelecido junto à equipe
aero médica;
(6) - O médico regulador do Complexo Regulador Estadual fará contato com o
CIEVS/SES-GO para informar que o paciente será transportado pela equipe do SAMU
192 REGIONAL para o HDT;
(7) - O médico do Complexo Regulador Estadual fará contato com o SAMU 192
REGIONAL, informando o caso suspeito e solicitando o transporte do paciente para o
HDT;
(8) – O médico do Complexo Regulador Estadual fará a inserção da solicitação de
VAGA ZERO no sistema de regulação da Central de Regulação do município de
Goiânia;
31
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
(9) – O médico do Complexo Regulador Estadual fará contato com o NIR do HDT (62
3201-3679) para informar que o paciente está sendo transportado para a unidade,
passando os dados de identificação;
(10) – O médico regulador do Complexo Regulador Estadual fará contato com a
equipe médica plantonista do HDT (Sala de Emergência (médicos) = 62 3201-3666)
para informar as condições clínicas do paciente e a precisão de chegado do mesmo à
unidade.
COMPLEXO REGULADOR ESTADUAL
Telefones:
(62)32013450 / 32013460 = (Seg. à Sexta das 07h às 18h), Administração
(62)32013464 / 32013465 = Médico regulador do CRE ( 24h, todos os dias da semana)
(62)98313996 = Coordenador do Complexo Regulador Estadual – Jean Pierre
32
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
33
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Fluxograma de Atendimento de Caso Suspeito em Avião.
34
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Ocorrência de caso suspeito em aeronave
Na ocorrência de caso suspeito em aeronave, deverão ser adotados os
seguintes procedimentos:
1. O caso suspeito deve ser manejado na aeronave e informado ao aeroporto
de destino, seguindo os protocolos e procedimentos da ANVISA, de acordo com as
orientações dos organismos internacionais;
2. O aeroporto deve acionar, imediatamente, o Posto da ANVISA, que realizará
os procedimentos indicados para avaliação do caso e adoção das medidas
necessárias;
3. O Posto da ANVISA deve acionar o SAMU 192 ou serviço indicado pela
Secretaria Estadual de Saúde;
4. Se caracterizado como caso suspeito de Ebola e caso haja condição clínica
para remoção, o Posto da ANVISA deverá notificar o caso à SVS (0800 – 644 - 6645)
que orientará a conduta e acionará o transporte aéreo para o hospital de referência
nacional (Instituto Nacional de Infectologia Evandro Chagas/Fiocruz – RJ);
5. Não sendo possível o encaminhamento imediato para o hospital de
referência nacional ou no caso do paciente não ter condições de ser transferido por
conta de sua condição de saúde (retirar). O SAMU 192 ou serviço indicado pela
Secretaria Estadual de Saúde deverá comunicar o hospital de referência
estadual sobre o deslocamento do paciente. O paciente deverá ser transportado para
o hospital de referência estadual e apenas os profissionais do SAMU 192 ou serviço
indicado pela Secretaria Estadual de Saúde deverão realizar o transporte do paciente,
utilizando os equipamentos de proteção individual-EPI preconizados;
6. O Posto da ANVISA entrevistará os passageiros e tripulantes para
identificação de contactantes;
7. Os passageiros sentados ao lado do caso suspeito, imediatamente à frente e
atrás, devem ser incluídos como contactantes, bem como os passageiros e tripulantes
que tiveram contato com fluidos corpóreos e pessoas que estão acompanhando o
caso suspeito na viagem;
8. Os contactantes deverão ser acompanhados pela Secretaria Estadual de
Saúde;
35
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
9. Os procedimentos de limpeza e desinfecção da aeronave devem seguir o
“Plano de Contingência e Resposta para Emergência em Saúde Pública para Pontos
de Entrada” da ANVISA.
Nos casos suspeitos em navios deverão ser adotados os mesmos
procedimentos do “Plano de Contingência e Resposta para Emergência em
Saúde Pública para Pontos de Entrada”.
INFORMAÇÕES SOBRE OS AEROPORTOS EM GOIÁS.
DISTANCIA
AEROPORTO
CIDADE
DE
VOO
AVIAÇÃO
GOIÂNIA
COMERCIAL GERAL
RESPONSÁVEL TELEFONE
EM KM
NELSON
CALDAS
RIBEIRO
GUIMARÃES
GENERAL
LEITE
DE
CASTRO
JOÃO NETTO
DE CAMPOS
NOVAS
RIO
VERDE
CATALÃO
170
SIM
SIM
241
SIM
SIM
262
SIM
SIM
NÃO
SIM
AEROPORTO
MUNICIPAL
DE ANÁPOLIS
ANÁPOLIS 55
Vitor Hugo
Fernando
Guimarães Melo
(64) 3454-3582
(64) 8131-1168
(64) 3620-2125
José do Amparo (64) 9984-7447
Carlos
Kenedy
de Souza
(62) 3365-1087
36
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Fluxo de atendimento aos casos suspeitos, prováveis ou confirmados no
hospital de referência estadual para DVE - HDT
O Hospital de Doenças Tropicais é a referência Estadual para atendimento de
casos suspeitos e confirmados de Doença pelo Vírus Ebola e apoio logístico. Logo que
possível, todos os casos suspeitos serão encaminhados para o Hospital de Referência
Nacional – Instituto Nacional de Infectologia Evandro Chagas/Fiocruz – Rio de Janeiro,
RJ - tão logo seja possível seu transporte. Uma enfermaria da Ala D será o espaço
destinado para internação e assistência ao paciente suspeito, provável ou confirmado
de doença pelo vírus Ebola, e neste documento esta enfermaria será denominada
Unidade de Tratamento de Doença Hemorrágica (UTDH). Esta enfermaria está em
processo de adaptação, com construção de antecâmara e banheiro para profissional
de saúde. O paciente será encaminhado diretamente para a UTDH, e o seu primeiro
atendimento já será realizado neste ambiente, por profissionais da equipe da
emergência do HDT.
Até que o processo de adaptação da UTDH esteja finalizado, a Enfermaria 8
localizada na Ala D será o local de atendimento e internação temporário. A enfermaria
8 já está preparada para atendimento imediato de algum caso suspeito.
5.3.1 Estrutura física
1. Ações Imediatas
Disponibilização imediata da enfermaria 8, na Ala D, para o atendimento e
internação de paciente com suspeita de DVE. Equipar a enfermaria com
esfigmomanômetro,
estetoscópio
e
termômetro
exclusivos,
além
de
lixeiras
identificadas com saco de lixo vermelho.
5.3.1.2 Ações em Curto Prazo: Adequações a serem realizadas na UTDH e áreas
adjacentes:
Instalar, dentro do isolamento, recipiente de paredes rígidas, resistentes à
punção, com tampa e resistentes à esterilização para descarte de materiais
perfuro-cortante.
37
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Construir área de antecâmara para o isolamento para entrada dos profissionais
de saúde.
Construir corredor para fluxo do paciente, deslocamento dos resíduos e
materiais contaminados (Área Contaminada).
Área da antecâmara será um ambiente com largura que permita a circulação
do profissional de saúde, para paramentação e retirada desta paramentação
com segurança. A antecâmara conterá uma pia para higienização das mãos e
informativos com o passo a passo para colocação e retirada dos EPI. Deverá
ser instalado divisória com visor (material transparente e lavável), que permita
a visualização do paciente e do monitor.
Área de tapete com solução degermante: será área delimitada por tapete
embebido por solução degermante, na frente da pia de higienização das mãos.
O profissional de saúde que prestar atendimento ao paciente com possibilidade
de infecção por Ebola fará a retirada dos EPI na antecâmara em frente à porta
do isolamento, com retirada de todos os EPI, exceto a bota. O profissional de
saúde entrará na área de tapete com solução degermante vestindo apenas
roupa privativa e calçando as botas, para realizar a higienização das mãos, e
posteriormente, a retirada das botas.
Prever área de repouso para equipe, com 2 camas e banheiro privativo.
Prever sistema de pressão negativa e exaustão externa.
O posto de enfermagem, expurgo, sala de armazenamento, e área de
prescrição médica da Ala D darão apoio à UTDH.
5.3.1.3 Itens que deverão estar disponíveis no quarto do paciente e antecâmara
Manter na antecâmara do quarto de isolamento:
Dois carros coletores, destinados respectivamente ao armazenamento
temporário dos EPI descartáveis e Resíduos.
38
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Uma Lixeira com pedal, tampa e rodas de até 90 litros destinados ao
armazenamento temporário dos produtos hospitalares utilizados na assistência
ao paciente, que serão reprocessados (máscara facial e outros produtos
reprocessáveis).
Uma lixeira infectante de 15 litros, com tampa e pedal, a ser destinada próxima
a pia de higienização das mãos do profissional.
Espelho que promova reflexo do corpo inteiro para auxílio do profissional no
processo de retirada de EPI.
A pia localizada na antecâmara deverá ser provida de: Torneira automática que
dispense o uso das mãos para o seu acionamento, porta papel toalha,
almotolia de 100 ml de solução de clorexidina degermante 2%.
Quarto de isolamento previsto com:
Suporte de soro, esfigmomanômetro, estetoscópio, termômetro. Monitor
multiparamétrico, oxímetro de pulso e ventilador mecânico se necessário.
Lixeira infectante de 40 litros, com tampa e pedal, identificada como descarte
de resíduos. Nesta lixeira serão desprezados todos os resíduos gerados na
assistência do paciente.
Hamper de aço inoxidável com rodízios, onde serão desprezadas todas as
roupas de cama e de uso do paciente.
Telefone para contato direto do paciente com o Posto de Enfermagem da Ala
D.
Banheiro do paciente dotado de: lixeira infectante de 30 litros com tampa e
pedal, porta papel toalha, dispensador para sabonete liquido.
Manter lixeira com Tampa, Pedal e Rodas para armazenamento temporário
dos produtos de saúde reprocessáveis (bandeja, pinça, etc.), caso haja
realização de algum procedimento. Neste caso ela será colocada dentro do
quarto durante a realização do mesmo.
39
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
OBS: todas as lixeiras citadas acima deverão ser forradas com saco de lixo infectante
vermelho autoclavável.
5.3.2 Quanto ao modo de chegada do paciente suspeito ao HDT
O paciente com suspeita de Doença pelo Vírus Ebola não poderá ser atendido no HDT
por residentes, estagiários ou voluntários de qualquer categoria profissional.
5.3.2.1 Paciente Encaminhado:
Contato prévio do SAMU, CIEVS e da Central de Regulação com a Emergência
do HDT, através dos telefones: (62) 3201 3666 (sala de prescrição médica da
emergência) e (62) 3201 3629 (posto de enfermagem da Emergência).
O transporte do paciente da unidade de origem até o HDT será feito pelo
SAMU.
A ambulância do SAMU será direcionada à Emergência do HDT. O paciente
será transportado da ambulância do SAMU até o isolamento da UTDH (ou até
a enfermaria 8 na Ala D) na maca do SAMU, pela equipe do SAMU. Após
acomodação do paciente no leito, os profissionais do SAMU poderão retirar os
EPIs na área suja, na antecâmara da UTDH. Os EPIs deverão ser desprezados
nas lixeiras identificadas na antecâmara.
Para transporte do paciente da Emergência até o isolamento da UTDH (ou até
a enfermaria 8 na Ala D) os corredores de acesso deverão ser evacuados.
Todos os pacientes da Emergência deverão estar devidamente acomodados
em suas respectivas enfermarias, bem como os profissionais, em ambientes
fechados.
Manter afixado na entrada da antecâmara da UTDH: do lado de fora o passo a
passo de colocação de EPI; e do lado de dentro o passo a passo para retirada
de EPI, conforme Anexo 1. A relação dos EPI para manuseio do paciente e do
ambiente deverá estar sinalizada, a fim de assegurar o uso apropriado e
consistente por todas as pessoas que entram no ambiente do paciente.
40
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Manter registro de profissionais que entram na enfermaria (médicos,
enfermeiros, técnicos de enfermagem, profissionais da higienização, do
laboratório ou outros que sejam extremamente necessários). Tal registro é de
responsabilidade de cada profissional. A Ficha de Registro de Profissionais que
Entraram na Área do Paciente com Suspeita de Infecção por Agentes Classe
de Risco 4 encontra-se no Área de Prescrição da Ala D - Anexo 2.
Oferecer máscara cirúrgica ao paciente assim que o mesmo chegar ao HDT,
ainda dentro da ambulância.
Encaminhar acompanhante à recepção para abertura da ficha. Nesta
impossibilidade, preencher ficha provisória para atendimento médico com os
dados necessários e, assim que possível, o técnico de enfermagem irá à
recepção da Emergência e procederá o cadastro do paciente no Sistema MV.
5.3.2.2 Atendimento do paciente na UTDH
O atendimento do paciente será efetuado pelo médico da Emergência. O
paciente suspeito NÃO será atendido pela equipe do acolhimento e
classificação de risco.
Os profissionais escalados (médico, técnico de enfermagem, profissional da
higienização) prestarão atendimento exclusivo a este paciente.
O profissional enfermeiro prestará assistência direta ao paciente apenas se
necessário. Caso seja necessário, o enfermeiro (a), após o atendimento ao
paciente, retirará todos os EPI na antecâmara dos isolamentos e tomará banho
com clorexidina degermante 2%, antes de sair da unidade. Após o banho ele
poderá prestar assistência a outros pacientes da instituição.
O profissional do laboratório que fará a coleta de sangue do paciente deverá,
após o atendimento ao paciente, retirar todos os EPI na antecâmara dos
isolamentos e tomar banho com clorexidina degermante 2%, antes de sair da
unidade. Após o banho ele poderá prestar assistência a outros pacientes da
instituição.
41
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Antes de paramentar-se para atender o paciente suspeito, o funcionário deve:
Tomar água, ir ao banheiro e alimentar-se, se for o caso. Proibido o uso de
adornos, conforme Norma Regulamentadora Nº32
Organizar a posição de óculos particulares de correção visual; não usar lentes
de contato.
Todos os profissionais envolvidos na assistência usarão os seguintes EPIs
para adentrar a área contaminada e isolamento: roupa privativa (unissex),
botas de PVC de cano longo, macacão impermeável, touca, cobre botas
impermeável, máscara N95, protetor facial, avental impermeável, 2 pares de
luvas de procedimento. Todos deverão paramentar-se na área limpa da UTDH,
seguindo o passo a passo que estará afixado no lado externo da antecâmara.
A paramentação de cada um deve ser auxiliada por outro profissional, para
garantir que nenhuma área do corpo fique exposta. A paramentação completa
deverá ser de acordo com o Anexo 1. Não atender celulares ou manipular
outros objetos enquanto estiver paramentado. Preferencialmente, deixar o
celular do lado de fora do isolamento.
Os profissionais entrarão na enfermaria sem portar nenhum instrumento como
papel, caneta ou outros. Prever os procedimentos que deverão ser realizados
evitando entradas sucessivas.
O profissional que prestar assistência deverá permanecer na área do paciente
o tempo mínimo necessário para prestar atendimento de maneira segura e que
atenda a todas as necessidades do paciente. Não permanecer na área
contaminada por tempo maior do que o necessário. Aproveitar o contato com o
paciente para realizar todas as atividades necessárias, evitando visitas
adicionais.
ATENÇÃO ESPECIAL para a retirada dos EPIs:
EPIs deverão ser retirados obedecendo criteriosamente a ordem de retirada,
com atenção do profissional para não se contaminar.
42
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
A retirada dos EPI deverá ser feita assim que terminar a prestação de
cuidados.
A retirada dos EPI ocorrerá obrigatoriamente na antecâmara.
A retirada dos EPI deve ocorrer com o auxílio do espelho e com auxílio indireto
de outro profissional, que estará do lado de fora do isolamento, com
orientações verbais e sem contato manual.
Após a retirada dos EPI o profissional deve realizar a higienização das mãos
com clorexidina degermante 2%.
O profissional sairá da área contaminada usando a roupa privativa e
substituirá as botas por outro calçado, que estará disponível na área limpa da
antecâmara.
Não será permitido o deslocamento deste paciente para outros setores do
hospital.
5.3.2.2 Paciente não encaminhado
É o paciente que chega por demanda espontânea, com queixas e situações
epidemiológicas que levem o enfermeiro do Acolhimento a levantar a hipótese de
Doença pelo Vírus Ebola.
Incluir na ficha do Acolhimento e Classificação de Risco os dados sobre
viagens anteriores nos últimos 30 dias e localidade onde esteve.
Utilizar a Ficha de Investigação Epidemiológica de Caso Suspeito de Infecção
pelo Vírus Ébola (Anexo 3), já disponível no sistema MV, para atendimento e
identificação do caso como suspeito.
Se o paciente se enquadrar nos critérios de suspeita de Doença pelo Vírus
Ebola, deixar o paciente no consultório do Acolhimento até que seja transferido
para a UTDH. Sempre discutir o caso com o médico plantonista antes de
qualquer outra providência.
43
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
O enfermeiro não fará contato físico com o paciente e nem com superfícies que
tiveram contato com ele.
Oferecer máscara cirúrgica ao paciente.
Solicitar a presença do maqueiro para encaminhar o paciente para a UTDH em
maca ou cadeira de rodas.
Seguir o protocolo para todos os casos suspeitos ou confirmados de Doença
pelo Vírus Ebola.
Realizar limpeza terminal do consultório do Acolhimento após encaminhamento
do paciente para a UTDH.
5.3.2.3 Transporte intra-hospitalar do paciente não encaminhado
O maqueiro que realizará o transporte do paciente deverá estar paramentado
conforme Anexo 1.
Após instalar o paciente no isolamento, o maqueiro deve calçar luvas de
borracha e realizar desinfecção da cadeira de rodas ou na maca, finalizando o
processo pelas rodas, com pano embebido com hipoclorito a 1%, deixando-a
molhada por 10 minutos ou mais. O maqueiro deve contemplar todas as
superfícies da cadeira de rodas ou da maca durante a desinfecção, finalizando
o processo pelas rodas. Realizar esta limpeza na antecâmara de saída de
resíduos, próxima à porta de saída para área externa.
Em seguida retirar a paramentação na antecâmara de acordo com o descrito
no anexo 1 e sob a orientação de outro profissional. Higienizar as mãos com
clorexidina degermante 2% imediatamente após a retirada dos EPIs. Sair pela
área limpa. Encaminhar a cadeira de rodas ou a maca para limpeza e
desinfecção em local habitual – ANEXO IV.
5.3.2.4 Recomendações adicionais
A assistência será prestada por um enfermeiro, um técnico de enfermagem e
um médico.
44
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Utilizar DUAS luvas de procedimento para prestar assistência ao paciente.
Ao utilizar o estetoscópio, o profissional deve depositar as olivas sobre o capuz
do macacão, impedindo o contato destas com pele integra da face.
Manter o quarto de isolamento e antecâmara com as portas fechadas.
Colocar tapete de barreira de contenção biológica na área destinada, em frente
à pia de higienização das mãos. Este tapete consiste em um pano dobrado e
embebido com a solução de Clorexidina Degermante 2%.
Qualquer material que tenha tido contato com o paciente ou com o ambiente
isolado não poderá sair do ambiente do paciente sem a identificação de risco.
Adotar prática segura de retirada dos EPIs, para que nenhuma parte do corpo
do profissional entre em contato com a parte externa contaminada dos
mesmos. Remover cuidadosamente sem contaminar olhos, mucosa e roupa, e
sem auxílio direto de outra pessoa (apenas auxílio indireto).
Os profissionais da higienização e do laboratório deverão se paramentar com
auxílio da enfermagem e retirar os EPIs com supervisão indireta dos mesmos
(considera-se supervisão indireta o profissional da enfermagem orientar o
passo a passo da retirada a medida que acontece).
As refeições serão servidas ao paciente pelo profissional de enfermagem.
Portanto, a equipe da Nutrição não terá acesso a este paciente.
LAVAR AS MÃOS COM CLOREXIDINA DEGERMANTE 2% IMEDIATAMENTE
APÓS RETIRADA DOS EPIs E APÓS SAIR DO AMBIENTE DO PACIENTE.
As roupas privativas utilizadas pelos profissionais da assistência ao paciente
com suspeita de infecção pelo vírus Ebola devem ser removidos e
desprezados em hamper localizado no banheiro de uso dos profissionais de
saúde, e encaminhados para a lavanderia para seu processamento de acordo
com a rotina habitual do serviço. Roupas com grande quantitativo de secreções
deverão ser desprezados em resíduo infectante.
45
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
5.4 Fluxo de processamento de produtos de saúde
Deverão ser priorizados instrumentos de aferição de sinais vitais de uso
exclusivo (estetoscópio, esfigmomanômetro, termômetro), preferencialmente
descartáveis. Se não for possível a aquisição de descartáveis, a desinfecção
deve ocorrer ao final de cada atendimento, e deve ser realizada pelo
profissional que fez uso do aparelho.
Para desinfecção destes equipamentos, retirar a primeira luva de procedimento
(que entrou em contato direto com o paciente) e calçar nova luva,
permanecendo assim com dois pares de luva de procedimento. Realizar fricção
com álcool a 70% por 3 vezes, em cada superfície, e sempre esperando secar
entre uma e outra fricção. Utilizar compressa limpa, que deverá ser desprezada
no lixo infectante após a realização deste procedimento.
Portanto, deverá permanecer no quarto de isolamento do paciente e
devidamente protegidos: 01 frasco de álcool a 70 % de 1000 ml, compressas
limpas e caixas de luva de procedimento.
Considerando a complexidade em se realizar a limpeza e desinfecção destes
produtos, recomendamos a incineração do estetoscópio e esfigmomanômetro
após a alta ou óbito do paciente confirmado como doença pelo vírus Ebola.
5.4.1 Materiais não descartáveis
Para os materiais que serão autoclavados, como pinças, bandejas, roupas de
cama e de uso do paciente e outros: o profissional que manipulou os
equipamentos (médico, enfermeiro ou técnico de enfermagem) deve descartar
os perfuro cortantes em recipiente adequado dentro do isolamento; descartar
os campos e capotes estéreis utilizados no hamper dentro do isolamento
destinada a descarte de roupas; descartar os materiais a serem reprocessados
dentro da lixeira com tampa, pedal e rodas, identificada, dentro do isolamento,
separando cada produto de saúde em sacos infectantes, para não ocorrer a
mistura de diferentes itens.
Ao sair do isolamento, o profissional da assistência deverá garantir que não
ficou no ambiente do paciente nenhum resíduo a ser descartado.
46
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Deixar a lixeira com tampa, pedal e rodas fechada dentro do isolamento do
paciente.
Chamar o profissional da higienização para recolher o material, que o fará
conforme descrito abaixo e o encaminhará até a referida unidade.
Roupas com um grande quantitativo de secreções e excreções deverão ser
consideradas como Resíduos do Grupo A1, e portanto desprezadas.
Para os materiais que serão submetidos a desinfecção com hipoclorito 1%: o
profissional que retirar o EPI deve desprezar o protetor facial em lixeira com
tampa, pedal e rodas, devidamente identificada e localizada na antecâmara.
Chamar o profissional da higienização para recolher o material, que o fará
conforme descrito abaixo e o entregará ao profissional do CME.
5.4.2 Retirada dos materiais da UTDH até o abrigo de resíduos - Resíduos
Infectantes do Grupo A1
O profissional da higienização exclusivo para atuação na UTDH deverá atuar
nesta área completamente paramentado conforme Anexo 1.
O profissional da higienização deverá fechar os sacos de resíduos por meio de
nó. A retirada dos resíduos deve ocorrer em toda desinfecção terminal (ao final
de cada plantão de 12 horas), e sempre que a capacidade dos sacos de lixo
atingirem dois terços da sua capacidade total. Não permitir que esta
capacidade seja ultrapassada.
Após fechar os sacos de resíduos o profissional da higienização deverá realizar
a desinfecção do recipiente de produtos (lixeiras) com hipoclorito de sódio a
1%. O profissional deve contemplar todas as superfícies da lixeira durante a
desinfecção, finalizando o processo pelas rodas. Após desinfecção, a lixeira
com tampa, pedal e rodas deverá ser entregue para outro funcionário da
higienização.
O funcionário da higienização (coletor) que transportará a lixeira da UTDH até
o abrigo de resíduos, e o fará paramentado conforme a rotina habitual de
transporte de resíduos infectantes da instituição. Ao chegar na área do abrigo
este profissional deve abrir a tampa da lixeira e transferir os sacos vermelhos
47
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
de resíduos para a bombona localizada no abrigo de resíduos infectante,
identificada como “Resíduo de Doença pelo Vírus Ebola”. Realizar a limpeza e
desinfecção da lixeira, em local habitual. Retornar para antecâmara pelo
corredor sujo, já com a lixeira devidamente limpa e desinfetada repondo-a no
local devido. E, caso não tenha outras atividades na área suja, proceder a
retirada de todos os EPI, conforme Anexo 1. Sair para a área limpa.
5.4.3 Retirada de materiais reprocessáveis da UTDH até a CME
O profissional da higienização exclusivo da UTDH, durante a desinfecção
terminal e sempre que necessário, realiza o fechamento do saco vermelho que
contém os materiais a serem reprocessados na CME, e realiza a desinfecção
do recipiente de produtos (lixeiras) com hipoclorito de sódio a 1%. O
profissional deve contemplar todas as superfícies da lixeira durante a
desinfecção, finalizando o processo pelas rodas. Após desinfecção, a lixeira
com tampa, pedal e rodas deverá ser entregue para o funcionário do CME:
O técnico de enfermagem transportará a lixeira até o CME, e o fará
paramentado conforme preconizado para atendimento destes pacientes (Anexo
1). Ao chegar no expurgo, proceder a limpeza dos produtos de saúde conforme
rotina. O expurgo deverá ser utilizado exclusivamente para processamento
destes materiais. Ao final, proceder a higienização da lixeira e entrega-la ao
profissional da higienização para reposição no quarto de isolamento do
paciente. O expurgo deverá ser submetido a limpeza terminal imediatamente
após.
5.5 Fluxo do recolhimento de resíduos e de higienização da área do paciente
Deverá haver quantitativo de carro funcional exclusivo para atender a esta
demanda e ficará na área limpa. Durante a limpeza e desinfecção das áreas
sujas o profissional da higienização entrará nesta área apenas com os baldes,
panos e rodo. O CARRO FUNCIONAL NÃO PODERÁ ENTRAR NA ÁREA
SUJA.
48
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Realizar limpeza terminal do isolamento do paciente (quarto e banheiro), da
antecâmara e do corredor sujo da UTIP a cada 12 horas, nos seguintes
horários: 05h00minh e 17h00minh. A limpeza terminal deve ocorrer conforme o
protocolo de limpeza terminal habitual da instituição.
Realizar retirada de resíduos a cada 6 horas, nos seguintes horários:
05h00minh, 11h00min, 17h00min e 23h00min. Nesses horários realizar
limpeza concorrente se necessário.
O funcionário da higienização irá paramentar-se na área limpa (onde estão os
profissionais da assistência), de acordo com o procedimento descrito e fixado
na antecâmara, sob supervisão de outro profissional. O funcionário da
higienização deve utilizar todos os EPI recomendados para atendimento a
paciente com suspeita de infecção por agente classe de risco 4, porém utilizará
luvas de borracha sobre a luva de procedimento.
Entrar na antecâmara pela área limpa e realizar o fechamento dos sacos de
lixo vermelho que estão nos carros coletores de lixo. Deixá-los fechados dentro
do carro coletor.
Entrar no isolamento, amarrar os sacos de lixo vermelhos e colocá-los no carro
coletor que estará na antecâmara.
Higienizar as lixeiras do isolamento conforme rotina habitual do serviço.
Após higienização das lixeiras, colocar novo saco de lixo vermelho
autoclavável na lixeira.
Realizar higienização terminal conforme protocolo já definido para esta
instituição e observar as seguintes orientações:
Desprezar os panos da limpeza do banheiro e das superfícies na lixeira de
dentro do quarto do paciente.
Após proceder à higienização do piso, sair do quarto com o último pano (que
foi utilizado para limpeza do piso) e colocá-lo na lixeira da antecâmara
49
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
localizada ao lado da pia de higienização das mãos, destinada para descarte
de resíduos do processo de higienização das mãos (papel toalha).
Amarrar o saco de lixo da lixeira da antecâmara ao lado da pia de higienização
das mãos, onde estão os resíduos de higienização das mãos e o último pano
utilizado na desinfecção, e colocar este saco no carro coletor da antecâmara.
Retirar as luvas de borracha que o profissional utilizou durante todo o processo
de desinfecção e de retirada dos resíduos (manter a de procedimento) e
descartá-la dentro de um saco de resíduo infectante vermelho autoclavável
novo, sem nenhum uso ou resíduo. Neste saco serão desprezadas apenas as
luvas de borracha utilizadas na desinfecção. Desprezar esse saco no carro
coletor da antecâmara.
Colocar nova luva de borracha limpa, pegar o carro coletor pela alça e levá-lo
até a porta da Unidade, onde realizará a desinfecção externa do carro com
hipoclorito de sódio a 1% em toda a superfície, inclusive nas rodas. As rodas
devem ser higienizadas por último. Não passar o pano com hipoclorito em
áreas já desinfetadas. O carro coletor deve estar com a tampa completamente
fechada.
Após a desinfecção do carro coletor, entregar este carro contendo resíduo
infectante A1 para outro funcionário da higienização. Este outro funcionário da
higienização estará com outro carro coletor limpo e forrado com saco de lixo
vermelho autoclavável, e o entregará para o funcionário da limpeza que está na
área suja. Este funcionário que transportará o carro coletor cheio, o fará
paramentado conforme a rotina habitual de transporte de resíduos infectantes
da instituição. Este profissional não deve abrir a tampa deste carro coletor.
O funcionário da higienização que finalizou a desinfecção terminal e recolheu o
lixo retornará à antecâmara portando outro carro coletor limpo e forrado com
saco vermelho, desprezará o pano que realizou a desinfecção do carro coletor
neste saco, e iniciará o procedimento de retirada dos EPI, conforme descrito na
parte interna da porta. Os EPI do funcionário da higienização serão
desprezados no saco deste carro coletor limpo trazido pelo profissional.
50
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Após desparamentação completa, o profissional da higienização deverá
higienizar as mãos e sair para a área limpa.
Ao término do plantão o profissional da higienização deverá tomar banho com
clorexidina no banheiro ao lado do expurgo da UTDH antes de deixar o local de
trabalho.
As roupas de cama e de uso do paciente com grande quantidade de resíduos
devem ser consideradas infectantes grupo A1, e devem ser retiradas pela
equipe de enfermagem e desprezadas no carro coletor localizado dentro do
isolamento do paciente. Esse resíduo será recolhido pela equipe de
higienização conforme acima.
6. Fluxo de recebimento e processamento da CME (para os produtos
submetidos a desinfecção)
O Profissional da CME, paramentado com unissex, macacão bota de PVC,
óculos de proteção, gorro, máscara N95, avental impermeável e luvas, sendo 1
par de luvas de procedimentos, e sobre elas as luvas de borracha, receberá a
lixeira com produtos a serem desinfetados pela área suja da CME.
O processamento do material ocorrerá da seguinte maneira:
Retirar os materiais do saco infectante e imergi-los em recipiente com
hipoclorito 1%, que estará disponível no expurgo. Garantir a imersão total do
material por 30 minutos.
Enxaguar o material em água corrente.
A partir deste passo, o material seguirá o fluxo habitual da CME para artigos
submetidos a desinfecção, iniciando pela limpeza, secagem, desinfecção,
enxague final, secagem e embalagem ou conforme rotina para esterilização
dos materiais.
O profissional da CME retira a paramentação completa no expurgo da CME,
sob a supervisão do enfermeiro da CME, deposita os óculos de proteção no
51
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
recipiente com hipoclorito, e deposita os demais EPI retirados em saco
vermelho autoclavável, que será encaminhado para o abrigo externo de
resíduos infectantes.
Realizar desinfecção terminal do expurgo da CME após o processamento
desse material.
Não processar outros materiais no mesmo momento dos provenientes de
pacientes com suspeita de ebola.
5.8 Diagnóstico
5.8.1 Procedimentos Para Diagnóstico Laboratorial
5.8.1.1 Tipo de amostra
Deverão ser colhidos 10 mL de sangue, sendo uma alíquota para diagnóstico
confirmatório de DVE e outra para exames complementares. Não é recomendado, na
fase aguda, separar o soro do sangue, procedimento que pode aumentar
significativamente o risco de infecção acidental. É obrigatório o uso de sistema de
coleta de sangue a vácuo com tubos plásticos secos estéreis selados para o
diagnóstico etiológico.
Nos casos de óbitos em que não se tenha obtido o sangue, fragmento de pele
(sugere-se do pescoço) e swab de orofaringe, com insumos definidos pelo Ministério
da Saúde, deverão ser colhidos, adotando-se os mesmos cuidados de proteção. O
profissional médico deve realizar essa coleta.
5.8.1.2 Coleta
Diante da admissão do paciente suspeito na UTDH do HDT, o enfermeiro da unidade
deverá entrar em contato com o LACEN - VIROLOGIA, RAMAL: 3201-9683 ou
diretamente com o coordenador do Laboratório de Virologia do LACEN, informando
sobre a coleta e solicitando acompanhamento do procedimento pelo técnico do
LACEN .
52
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
O técnico do LACEN se deslocará para o HDT portando a caixa tripla para
acondicionamento da amostra, bem como toda documentação necessária para o
encaminhamento da mesma.
A coleta de sangue para diagnóstico laboratorial deve ser realizada por profissional do
laboratório do HDT, de modo asséptico. Deverá ser colhido 01 amostra exclusiva para
o diagnóstico confirmatório (enviado ao IEC) em tubo seco à vácuo e, quando
pertinente amostras para o diagnóstico diferencial de malária (teste rápido – na beira
do leito) e tipagem sanguínea, conforme orientação da SVS/MS – PROTOCOLO DE
VIGILÂNCIA E MANEJO DE CASOS SUSPEITOS DE DOENÇA PELO VÍRUS EBOLA
(DVE), versão 6 – atualização em 29/08/2014.
As amostras somente deverão ser colhidas após a chegada da caixa de transporte à
área adjacente ao quarto de isolamento onde está o paciente, e após a confirmação
da transportadora de deslocamento até o HDT para entregar o gelo seco e realizar o
transporte da caixa. A embalagem terciária da caixa de transporte não deve entrar na
área de isolamento do paciente (quarto e antecâmara).
O responsável pela coleta deve estar protegido com os EPI’s conforme anexo 1. Os
materiais usados para a coleta, incluindo os EPI devem ser autoclavados ou
incinerados após o uso. Na primeira coleta de material para o diagnóstico específico
de ebola, a ser realizado pelo profissional designado pelo HDT, deve-se também
garantir uma amostra para o teste rápido para malária e tipagem sanguínea, testes
estes que devem ser realizados à beira do leito do paciente.
Após a primeira coleta de sangue, a segunda coleta já deve ser agendada (dia e hora)
com o profissional certificado para o transporte de substâncias infecciosas do LACENGO, que fará o acompanhamento do procedimento no HDT. Deverá ser colhida
segunda amostra de sangue 48 horas após a primeira colheita e encaminhada para o
laboratório de referência.
5.8.1.3 Transporte de amostra
Após a coleta, a embalagem do material biológico será realizada pela equipe
responsável pela coleta no hospital, juntamente com um técnico certificado pela OMS
53
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
para transporte de substâncias infecciosas, designado pelo LACEN, que deverá se
deslocar até o hospital de referência para a execução dos procedimentos de
embalagem descritos na tabela abaixo:
Passo Prática
01
Responsável
Preparação
da
embalagem
externa
e
documentação de envio
LACEN
Preparação da embalagem secundária e material
02
de amortização (saco bolha) para recepção da LACEN
amostra
03*
04**
05***
06
07
Coletar
amostra
e
dispor
no
material
de
amortização (saco bolha)
Acondicionar o saco bolha com a amostra na
embalagem secundária
Fechar
embalagem
secundária
e
proceder
descontaminação da mesma com álcool 70%
Receber a embalagem secundária e acondicionar
em gelo seco na embalagem terciária
Fechar
a
embalagem
procedimentos de envio
externa
e
finalizar
HDT
HDT
HDT
LACEN
LACEN
54
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
08
Transporte da caixa
SVS
* Para o passo 03 - Coletar a amostra de sangue do paciente fazendo uso de duas
luvas e logo após colocar o tubo de sangue dentro do material de amortização (saco
bolha), retirar o primeiro par de luvas e só então lacrar o saco bolha.
** Para o passo 04 – Após lacrar o saco bolha acondicionar na embalagem secundária
(que não deve estar dentro do quarto de isolamento).
*** Para o passo 05 – Após fechar a embalagem secundária, deve-se proceder com a
desinfecção desta embalagem com álcool 70%.
O transporte do material desde a unidade de saúde até o laboratório de referência
(IEC) é de responsabilidade da Secretaria de Vigilância em Saúde, do Ministério da
Saúde. As amostras deverão ser enviadas para o IEC juntamente com a ficha de
solicitação do exame com dados do paciente, a ficha de Conhecimento de Embarque
Aéreo disponibilizada pela empresa transportadora e a Declaração de Mercadoria
Perigosa preenchida por um expedidor certificado pela OMS (BRASIL, 2014),fluxo 01.
O contato para a solicitação de transporte ficará à cargo do LACEN, assim como a
confirmação do recebimento desta amostra no destino final (IEC).
O material biológico (sangue ou tecidos) deve ser transportado em gelo seco, em
caixas triplas destinadas a substâncias infecciosas Categoria A UN/2814 para o
Laboratório de Referência - Instituto Evandro Chagas (IEC).
55
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
FLUXO 01 – ENVIO DE AMOSTRAS DE EBOLA
Paciente
suspeito
HDT
LACEN
AMOSTRA
SVS/MS
IEC/PA
56
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
EQUIPAMENTOS DE PROTEÇÃO INDIVIDUAL – EPI (E VESTIMENTAS) A SEREM
UTILIZADOS NO ATENDIMENTO A PACIENTES COM SUSPEITA DE INFECÇÃO
PELO VÍRUS EBOLA
Todos os profissionais envolvidos na assistência direta ou indireta a pacientes
com suspeita de infecção pelo vírus Ebola devem utilizar ROUPA PRIVATIVA DO
HOSPITAL,
SAPATOS
FECHADOS,
MÁSCARA
CIRÚRGICA,
ÓCULOS
DE
PROTEÇÃO/PROTETOR FACIAL, LUVAS, CAPOTE/AVENTAL DESCARTÁVEL,
GORRO e PROPÉS.
1 - Máscara
A máscara cirúrgica deve ser utilizada por todos os profissionais que ingressam
no quarto de isolamento. Essa máscara deve ser descartada imediatamente após o
uso.
O profissional que atuar em procedimentos com risco de geração de aerossol
(vide item V) deve utilizar máscara de proteção respiratória (respirador particulado)
com eficácia mínima na filtração de 95% de partículas de até 0,3m (tipo N95, N99,
N100, PFF2 ou PFF3). Após o uso, também deve ser imediatamente descartada.
2 - Protetor Ocular ou Protetor de Face
Os óculos de proteção (ou protetor de face) devem ser utilizados por todos os
profissionais que ingressam no quarto de isolamento de pacientes com suspeita de
infecção pelo vírus Ebola.
ATENÇÃO! Em casos onde há grande quantidade de sangue ou de fluidos
corporais, vômitos e fezes no ambiente, dar preferência ao protetor facial.
Conforme disposto no item II, os protetores oculares ou de face utilizados
devem ser depositados em recipiente identificado, disposto em local próximo à saída
do quarto de isolamento.
3 - Luvas
As luvas de procedimento ou luvas cirúrgicas devem ser utilizadas durante toda
a manipulação do paciente, de qualquer produto utilizado pelo paciente (como
cateteres, sondas, circuito, equipamento ventilatório, etc.) e de superfícies próximas ao
leito.
Em situações em que há copiosa quantidade de sangue, vômitos e outros
fluidos corporais, recomenda-se o uso de duas luvas.
57
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Não lavar ou usar novamente o mesmo par de luvas (as luvas nunca devem
ser reutilizadas);
O uso de luvas não substitui a higienização das mãos.
4 - Capote/avental
O capote ou avental deve ser utilizado durante toda a manipulação do
paciente, de qualquer produto utilizado pelo paciente (como cateteres, sondas,
circuito, equipamento ventilatório e outros) e superfícies próximas ao leito.
O capote ou avental deve ser impermeável, de mangas longas, punho de
malha ou elástico e abertura posterior. Além disso, deve ser confeccionado com
material de boa qualidade, não alergênico e resistente; proporcionar barreira
antimicrobiana efetiva; permitir a execução de atividades com conforto; e estar
disponível em vários tamanhos.
5 - Gorro
Recomenda-se o uso de gorro a fim de minimizar a exposição dos cabelos do
profissional a respingo de sangue, secreções corporais e excreções durante a
assistência.
6 – Protetor de calçado (propés)
Recomenda-se o uso de protetor de calçado (propés) a fim de minimizar a
exposição dos calçados a respingo de sangue, secreções corporais e excreções
durante a assistência.
Observações:
Os EPI devem ser colocados imediatamente antes da entrada no quarto de
isolamento e devem ser removidos imediatamente antes da saída do quarto. A
remoção dos EPI deve ser bastante criteriosa para evitar a contaminação de mucosas,
pele e roupas dos profissionais de saúde.
O profissional deve proceder a higienização das mãos imediatamente após a
remoção do EPI.
É importante reforçar que não devem ser utilizados adereços como anéis,
pulseiras ou outros que possam favorecer a contaminação e consequentemente a
propagação do vírus.
Os profissionais que atuam na assistência a pacientes com suspeita de
infecção pelo vírus Ebola devem remover as roupas privativas antes de deixar o local
de trabalho e encaminhá-las para a unidade de processamento de roupas do serviço.
58
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Devem ser definidos profissional responsável, freqüência e fluxo para o
encaminhamento desses artigos para os processos de limpeza e desinfecção.
Os protetores faciais e os óculos devem ser submetidos aos processos de
limpeza, com água e sabão/detergente, e de desinfecção. Sugere-se, para a
desinfecção, álcool a 70%, hipoclorito de sódio a 1% ou outro desinfetante
recomendado pelo fabricante e compatível com o material do equipamento.
Coordenação de Educação e Comunicação - CEC/SUVISA
A Coordenação de Educação e Comunicação da SUVISA – SES/GO - acredita que o
repasse sistemático de informações claras e objetivas é fundamental para evitar o
contágio do Ebola e, ao mesmo tempo, o pânico na população. Sabe-se que o vírus só
é transmitido quando há manifestação dos sintomas, principalmente febre, diarréia e
vômitos. Deste modo, as ações a serem desenvolvidas pela equipe em virtude da
possível epidemia do vírus será atuar em parceria com as demais coordenações no
sentido de avaliar as ações do período não epidêmico e epidêmico, identificando os
nós críticos e propondo mudanças, quando necessário, na estratégia de combate e
controle do vírus Ebola.
Nossa equipe realizará campanhas educativas para prevenir a disseminação do vírus,
acompanhando as áreas técnicas SUVISA/SPAIS/LACEN e realizando supervisões in
loco durante as ações de Educação e Comunicação.
Se forem registrados casos de Ebola em Goiás, será realizado o monitoramento do
conteúdo publicado em redes sociais e meios de comunicação para esclarecer
rumores, boatos e informações equivocadas. Da mesma forma, serão repassados
dados epidemiológicos para a Comunicação Setorial da SES, as instituições públicas e
a sociedade civil.
Por meio da realização de blitz em shoppings e outros lugares estratégicos
informaremos à população a respeito das condutas a serem adotadas para a
59
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
prevenção e os principais sintomas da doença, entregando materiais educativos, tais
como: folders, cartazes, panfletos e realizando palestras.
Reforçar as informações prestadas às equipes de educação dos Municípios, dando
suporte às ações educativas desenvolvidas pelos mesmos:
1- Assessorar os educadores em saúde realizando reuniões de planejamento
estratégico de acordo com nível da epidemia:
Nível 1: reunião trimestral;
Nível 2: reunião quinzenal;
Nível 3: reunião semanal (realização de videoconferência)
2- Campanhas educativas para prevenir a disseminação do vírus ebola por meio
da realização de ciclos de palestras em escolas, entidades religiosas,
entidades de classe, dentre outros.
Nível 1: ciclos de palestras trimestral;
Nível 2: ciclos de palestras quinzenal;
Nível 3: ciclos de palestras semanal.
3- Divulgação das ações educativas por meio da elaboração e distribuição de
material educativo, para viajantes e público em geral, que será distribuído em
shoppings, terminais rodoviários intermunicipais e interestaduais e aeroportos.
Nível 1: distribuição trimestral;
Nível 2: distribuição quinzenal;
Nível 3: distribuição semanal.
4- Acompanhar ás áreas técnicas SUVISA/SPAIS/LACEN em todos os níveis nas
ações estratégicas de combate ao ebola.
5- Coordenar e controlar a distribuição de material educativo semanalmente em
todos os níveis.
6- Avaliar constantemente as ações do período não epidêmico e epidêmico
propondo mudanças estratégicas nas possíveis falhas identificadas em todos
os níveis.
7- Acompanhamento das ações junto à sala de situação e participação de
reuniões semanais.
60
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
8- Adequação da ouvidoria da SUVISA com a capacitação de servidores no
atendimento e orientação sobre o assunto ebola nos níveis 1, 2 e 3.
Gerência de Vigilância Sanitária de Serviços de Saúde – GVSSS
1- As visitas técnicas ao Hospital de Referência ocorrerão preventivamente (Nível
0 e Nível 1), em parceria com o Departamento de Vigilância Sanitária
Municipal, para aplicação do “Roteiro de Avaliação do Hospital de Referência
para os casos suspeitos de infecção para o vírus Ebola” definido pela Agência
Nacional de Vigilância Sanitária – ANVISA, bem como, as legislações
sanitárias aplicáveis (Lei Estadual n° 16.140/07, RDC n° 50/2002, RDC n°
306/2004, RDC n° 63/2011, RDC n° 06/2012, RDC n° 15/2012, dentre outras) ,
com frequência definida conforme avaliação das condições sanitárias
encontradas.
2- Encaminhar, por meio eletrônico, à ANVISA o “Roteiro de Avaliação do Hospital
de Referência para os casos suspeitos de infecção para o vírus Ebola”
preenchido conforme visita técnica.
3- As vistorias nos estabelecimentos que realizam atividades terceirizadas pelo
Hospital de Referência, serão realizadas após a visita no hospital de referência
e constatação da terceirização dos serviços, também, de maneira preventiva
(nível 1 e Nível 2).
4- Na visita a Unidade de Processamento de Roupas (lavanderia) será avaliada o
cumprimento da Lei Estadual n° 16.140/07, RDC n° 06/2012 e a aplicação do
disposto no Manual de Processamento de Roupas de Serviços de Saúde –
Prevenção e Controle de Riscos;
5- Na vistoria ao Centro de Material e Esterilização – CME, serão verificados o
cumprimento do disposto na Lei Estadual n° 16.140/07 e RDC n° 15/2012.
6- Nas vistorias as unidades de tratamento de resíduos serão avaliados os
dispositivos da RDC n° 306/2004 e da Lei Estadual n° 16.140/07.
7- Em todas as vistorias e visitas realizadas serão avaliadas também as Boas
Práticas de Funcionamento de Serviços de Saúde, conforme RDC n° 63/2011,
e também verificar se as medidas de precaução e controle adotadas na
61
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
assistência a pacientes suspeitos de infecção pelo vírus ebola estão em
conformidade com a Nota Técnica nº 02/2014-GGTES/ANVISA.
8- Posteriormente as visitas e vistorias, será preenchida, juntamente com o
Departamento de Vigilância Sanitária Municipal, a ficha de avaliação do
Hospital de Referência no FORMSUS.
9- A SUVISA indicará, conforme solicitação da ANVISA, o ponto focal para ações
preventivas relacionadas com a assistência de casos suspeitos de infecção
pelo vírus Ebola, para discussões nacionais referentes às ações preventivas
relacionadas com a assistência de casos suspeitos de infecção pelo vírus
Ebola. Inicialmente haverá uma reunião em Brasília com todos os pontos focais
dos estados da federação, agendada para o período de 15 e 16 de outubro de
2014., a ser realizada em Brasília.
Comunicação Setorial da SES-GO
Antes de caso provável (de imediato)
1. Designação do porta-voz ou porta-vozes
2. Definição do papel da equipe e responsabilidades
3. Verificação e aprovação das informações a serem enviadas para mídia
(release/nota/campanhas...)
4. Identificar informações sensíveis
5. Envio de informações e atendimento dos veículos de comunicação
6. Identificar atividades da mídia (clipagem)
7. Localização (no MS) ou formulação de materiais informativos
8. Treinar profissionais (um na chefia e dois na retaguarda para tratar do
assunto)
9. Treinar porta-voz
Caso provável (na ocorrência de caso provável no Estado de Goiás)
1. Verificação e aprovação das informações a serem enviadas para mídia
62
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
(release/nota/campanhas...)
2. Identificar informações sensíveis
3. Alimentação do site institucional
4. Envio de informações e atendimento dos veículos de comunicação
5. Identificar atividades da mídia (clipagem)
6. Divulgação nos canais de mídias sociais
Caso confirmado (na confirmação de caso provável no Estado de Goiás)
1. Verificação e aprovação das informações a serem enviadas para mídia
(release/nota/campanhas...)
2. Identificar informações sensíveis
3. Alimentação do site institucional
4. Envio de informações e atendimento dos veículos de comunicação
5. Identificar atividades da mídia (clipagem)
6. Definição de um centro de atendimento para tirar dúvidas da população
(Deixar um técnico de plantão na SUVISA)
Caso descartado (no descarte de caso provável no Estado de Goiás)
1. Verificação e aprovação das informações a serem enviadas para mídia
(release/nota/campanhas...)
2. Identificar informações sensíveis
3. Alimentação do site institucional
4. Envio de informações e atendimento dos veículos de comunicação
5. Identificar atividades da mídia (clipagem)
63
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Contatos das áreas responsáveis
Secretaria de Estado da Saúde/SES
-Responsável: Dr. Halim Antonio Girade
-Telefone: 3201-2444 / 9628-2007
-Email: [email protected]
Superintendência Executiva/SUPEX
-Responsável: Oldair Marinho da Fonseca
-Telefone: 3201-3471 / 9965-0511
-Email: [email protected]
ASCOM/SES-GO
- Responsável: Flávia Vieira Lelis de Sousa
- Telefone: (62)3201-3739 / 8148-3373
- Plantão: 9831-4015
- Email: [email protected]
Gerência
das
Regionais
de
Saúde
e
Núcleos
de
Controle
de
Endemias/GERNACE/SUPEX
- Responsável: Armando Zafalão
- Telefone: 3201-3779 /8584-1813
- Email: [email protected]
Superintendência de Vigilância em Saúde/SUVISA
- Responsável: Drª Tânia da Silva Vaz
- Telefone: 3201- 3538 / 9990-9238 / 8131-3638
- Email: [email protected]
Gerência
de
Vigilância
Epidemiológica
das
Doenças
Transmissíveis
GVEDT/SUVISA
- Responsável: Huilma Alves Cardoso
- Telefones: (62) 3201-7878 / 9975-4054 / 9973-5165 / 8548-0323
64
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
- Endereço Eletrônico: [email protected]
GERISCO / SUNAS
- Responsável: Rôsani Arantes Faria
- Telefones: (62) 3201-6533 / 8114-2590
- Endereço Eletrônico: [email protected]
CIEVS Nacional
- Responsável: Anderson Cleber de Oliveira
- Telefone: (61) 3315-3896 / 3899/ 3191
- Email: [email protected]
Centro de Informações Estratégicas e Reposta em Vigilância em Saúde
CIEVS/GVEDT/SUVISA (Estadual)
- Responsável: Ana Carolina de Oliveira Araújo
- Telefone: 0800-6429393 / 3201- 2688 / 8172-5567
- Plantão Noturno, Feriados e Finais de Semana: (62) 9812-6739
- Endereço Eletrônico: [email protected]
DIEVS Goiânia (Municipal)
- Responsável: Divânia D. S. França
- Telefone: 3524-3389 / 9109-0520
- Email: [email protected]
Secretaria Municipal de Saúde – Diretora de Vigilância em Saúde
- Responsável: Flúvia Amorim
- Telefone: 8408-8015
- Email: [email protected]
Secretaria Municipal de Saúde – Diretora de Vigilância Epidemiológica
- Responsável: Juliana Brasiel
- Telefone: 3524-1639 / 8408-8014
- Email: [email protected]
65
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Secretaria Municipal de Saúde – Diretor de Urgência
- Responsável: Frederico Ribeiro
- Telefone: 3524-1586 / 9952-3366
- Email: [email protected]
Coordenação de Comunicação e Educação em Saúde/CEC/SUVISA
- Responsável: Nádia Ximenes
- Telefone: 3201-3908 / 8270-2111
- Email: [email protected]
Superintendente de Políticas de Atenção Integral à Saúde/SPAIS
- Responsável: Mabel Del Socorro Cala de Rodriguez
- Telefone: 3201- 7001 / 8411-8191
- Email: [email protected]
SUVISA / Gerencia de Vigilância Sanitária de Serviços de Saúde
- Responsável: João Ferreira de Morais
- Telefone: 3201- 4394 / 8588-8795
- Email: [email protected]
SUVISA / Gerencia de Vigilância Sanitária de Serviços de Saúde
- Responsável: Izildinha P. Barros
- Telefone: 3201- 3596 / 8110-6256
- Email: [email protected]
Gerência de Atenção à Saúde/GAS/SPAIS
- Responsável: Marisa Aparecida de Souza e Silva
- Telefone: 3201- 7028 / 9978-8994
- Email: [email protected] / [email protected]
66
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Laboratório de Saúde Pública Dr Giovanni Cysneiros/LACEN
- Responsável: Maria Bárbara Helou Rodrigues
-Telefone: 3201-3882 / 8153-7927
- Email: [email protected]
Seção Virologia/LACEN
- Responsável: Vinicius Lemes da Silva
- Telefone: 3201- 9683 / 8151-4251
- Email: [email protected]
Superintendência de Controle e Avaliação Técnica de Saúde/SCATS
- Responsável: Dante Garcia de Paula
- Telefone: 3201-4498 / 8206-8247
- Email: [email protected]
Superintendência de Gerenciamento das Unidades Assistenciais de Saúde
/SUNAS
- Responsável: Deusdedith Vaz
- Telefone: 3201- 3814 / 3201-3808 / 9831-4064
- Email: [email protected]
Superintendência de Gestão Planejamento e Finanças /SGPF
- Responsável: Givaldo Faria da Costa
- Telefone: 3201-3864 / 9678-6038
- Email: [email protected]
Complexo Regulador Estadual/SCATS
-Coordenador: Jean Pierre Pereira
-Telefone: 3201-3450 / 9831-3996
-Email: [email protected]
Hospital de Doenças Tropicais/HDT
-Responsável: Anamaria de S. Arruda Hidalgo
-Telefone: 3201-3619 / 9989-1592
-Email: [email protected]
67
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
Hospital de Doenças Tropicais/HDT
- Responsável: Letícia Aires
- Telefone: 3201-3622 / 9219-0099
- Email: letí[email protected]
SCATS / Coordenação de Urgência (SAMU)
- Responsável: Daniela Teixera
- Telefone: 3201- 4453 / 9900-0874
- Email: [email protected]
INFRAERO
- Responsável: Juliano de C. Duarte
- Telefone: 8114-6824
- Email: [email protected]
ANVISA
- Responsável: Anderson Wellington Nunes
- Telefone: 3521-4402 / 8277-9000
- Email: [email protected]
Corpo de Bombeiros
- Responsável: Leonardo Passos da Silva
- Telefone: 8289-5342
- Email: [email protected]
Posto Médico de Guarnição - Exército
- Responsável: Douglas Lima da Costa
- Telefone: 9949-1313
- Email: [email protected]
Departamento de Regulação, Avaliação e Controle / SMS Goiânia
-Responsável: Cláudio Tavares Silveira Sousa
-Telefone: 3524-1569 / 8435-9689
68
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
-Email: [email protected]
COSEMS
- Responsável: Carla Guimarães Alves
- Telefone: 3201-3412 / (64) 9645-2530
- Email: [email protected]
Conselho Estadual de Saúde – CES
- Responsável: Venerando Lemes de Jesus
- Telefone: 3201-4255 / 4254 / 4260
- Email: [email protected]
Referências
1. Organização
Mundial
de
Saúde.
Disponível
em:
http://www.afro.who.int/en/clusters-a-programmes/dpc/epidemic-a-pandemicalert-and-response/outbreak-news.html . Acessado em 27/08/2014.
2. Centro de Controle e Prevenção de Doenças/EUA.
Disponível em:
http://www.cdc.gov/vhf/ebola/resources/index.html . Acessado em 27/08/2014.
3. BRASIL, 2014. Plano de Contingência para Contingência para Emergência em
saúde Pública; Doença pelo Vírus Ebola; Brasília – DF.
4. BRASIL, 2014. Protocolo de Vigilância e Manejo de casos suspeitos de Doença
do Vírus Ebola (DVE); Brasília – DF.
5. ANVISA, 2014. Nota Técnica 01/2014 Prevenção e controle do Ebola em
Pontos de Entrada, Brasília-2014. Versão 6 – atualização em 29 de agosto de
2014, Ministério da Saúde, Brasil.
69
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
6. ANVISA, 2014. Nota Técnica nº 02/2014 - GGTES/ANVISA - Medidas de
precaução e controle a serem adotadas na assistência a pacientes suspeitos
de infecção por Ebola. Brasília-2014.
13 – ANEXOS:
13.1- Fluxo de assistência em UBS:
FLUXO DE ATENDIMENTO PARA CASOS SUSPEITOS DE EBOLA
NAS UNIDADES BÁSICAS DE SAÚDE
1. Enfermeira da Classificação de Risco
■ Paciente chega à unidade básica de saúde com queixas e situação epidemiológicas que
levem à hipótese de Doença pelo vírus Ebola, conforme descrição a seguir:
Indivíduo procedente, nos últimos 21 dias, de país com transmissão atual de Ebola – Libéria,
Guiné e Serra Leoa, que apresente febre de inicio súbito, podendo ser acompanhada de sinais
de hemorragia, como: diarreia sanguinolenta, gengivorragia, enterorragia, hemorragias
internas, sinais purpúricos e hematúria.
Em viajantes ou profissionais de saúde provenientes desses países e que apresentem história
de contato com pessoa doente, participação em funerais ou rituais fúnebres de pessoas
previamente doentes ou contato com animais doentes ou mortos, a suspeita deve ser
reforçada.
■ Após fechar critérios para casos suspeitos de Ebola o Enfermeiro não mais fará contato físico
com o paciente.
■ Imediatamente oferecer máscara cirúrgica a este.
■ Manter o paciente no local, com a porta fechada e acesso restrito.
■ Se realizado contato físico prévio com este paciente, o enfermeiro deverá tomar banho
imediato com clorexidina degermante a 2%.
70
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
■ Comunicar ao médico plantonista para avaliação do caso.
■ Comunicar ao CIEVS e SAMU 192 solicitando a transferência do paciente para a unidade de
referência.
■ Fazer notificação compulsória junto ao SINAN.
■ Após encaminhamento do paciente à unidade de referencia nacional ou regional, solicitar a
desinfecção terminal imediata do ambiente.
■ Orientar e supervisionar o profissional da higienização quanto à paramentação necessária
para a desinfecção do ambiente possivelmente contaminado pelo vírus Ebola, conforme anexo.
■ Supervisionar a desinfecção terminal do ambiente que deverá ser realizada com água, sabão
neutro e hipoclorito de sódio 1%, incluindo teto, parede, pisos e superfícies móveis. Os panos
utilizados deverão ser desprezados em sacos de resíduo infectante imediatamente após o uso.
■ Acompanhar e orientar verbalmente o profissional da higienização a realizar a
desparamentação ainda no local do atendimento, conforme anexo I, encaminhando-o para o
banho com clorexidina degermante a 2%.
2. Atribuições do Médico Plantonista
■ Discutir o caso suspeito com o enfermeiro(a).
■ Paramentar-se conforme Anexo I, sob orientação direta de outro profissional.
■ Avaliar o paciente, realizando o exame físico e seguir conduta conforme quadro clínico.
■ Não entrar no quarto do acolhimento portanto canetas, papel ou pranchetas ou pertences
pessoais como adornos e celulares, conforme recomendações do Ministério da Saúde.
■ Desprezar todos os produtos médicos hospitalares, utilizados na assistência a esse paciente
em resíduo infectante, localizado no acolhimento.
■ Desparamentar-se ainda no local, conforme descrito no anexo I, sob supervisão indireta de
outro profissional.
■ Tomar banho com clorexidina degermante a 2%.
71
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
13.2- Protocolo de limpeza de ambulância pós-transporte de paciente com
suspeita de Doença do Vírus Ebola:
PROTOCOLO DE LIMPEZA DE AMBULANCIA PÓS TRANSPORTE DE PACIENTE
COM SUSPEITA DE DOENÇA POR VÍRUS EBOLA
Objetivo:
- Realizar limpeza e desinfecção de todos os
equipamentos e de todos os compartimentos do
salão da viatura e da viatura.
Profissional responsável:
- Equipe de profissionais (motorista da ambulância
e de enfermagem).
Frequência:
- Imediatamente após entregar o paciente com
DVE ao hospital de referência
Material necessário:
- EPI utilizados durante o transporte
- Água e sabão
- Hipoclorito de sódio a 1% de cloro ativo (10
minutos de contato) ou Álcool a 70%
- Três baldes
- Três panos de chão
- Três panos de limpeza
- Rodo
Procedimento:
- Logo após transportar o paciente com DVE,
ainda com o mesmo EPI usado durante o
transporte, realizar a limpeza da ambulância e de
todos os materiais, superfícies e equipamentos;
- Reunir os materiais e produtos necessários para
executar a limpeza;
- Evitar o uso de altas pressões de água e não
pulverizar o produto químico em procedimentos
que gerem aerossóis e respingos;
- Os materiais descartáveis utilizados devem ser
acondicionados em saco vermelho com
identificação, que devem ser substituídos quando
atingirem 2/3 de sua capacidade identificados pelo
símbolo de substância infectante, com rótulos de
fundo branco, desenho e contornos pretos;
- Usar três panos diferenciados para limpeza dos
mobiliários, parede e piso;
- Realizar a limpeza utilizando movimentos de
sentido único;
- Use a técnica de três baldes:
72
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
1) um balde com água e sabão;
2) um balde com água limpa;
3) um balde com hipoclorito de sódio 1%
(pronto uso) para desinfecção ou utilize álcool
70%;
- Retirar os materiais e equipamentos do
compartimento a ser limpo;
- No caso de haver matéria orgânica (sangue,
vômito, fezes, secreções) visíveis no interior da
ambulância, deve-se inicialmente proceder a
retirada do excesso com papel/tecido absorvente e
posteriormente realizar a limpeza (com água e
sabão) e a desinfecção;
- Iniciar a limpeza da seguinte maneira:
1) passe o pano de limpeza embebido em
solução de água e sabão:
2) enxágue com outro pano embebido em água
limpa;
3) faça a desinfecção, utilizando pano de limpeza
embebido na solução de hipoclorito 1%
e deixe em contato por 10 minutos ou utilize
álcool 70% fazendo fricção em três movimentos;
- Antes de recolocar os materiais limpar com um
pano limpo umedecido;
- Todos os itens com os quais o paciente tiver
contato e as superfícies das bancadas e piso da
ambulância devem ser submetidos à desinfecção
com álcool a 70% ou solução de hipoclorito a 1%
com 10 minutos de contato;
Limpeza terminal externa
- Reúna os materiais e produtos necessários para
73
SUP E RI NT ENDÊ N CI A DE V IGI LÂN CI A E M S AÚ DE
Ger ê n cia d e Vi g ilâ n ci a Ep id e mi o ló g ica d a s Do e nç as T ran s mi s s í vei s
executar a limpeza;
- Ainda portando EPI faça a limpeza usando água e
sabão, utilizando movimentos de sentido único,
enxágue retirando todo o resíduo de sabão;
- Realize a limpeza utilizando movimentos de
sentido único;
- Use um balde com água, sabão;
- Enxágue retirando todo resíduo do sabão;
- Seque com pano limpo e seco;
-Limpar vidros do painel de bordo usando um
pano macio embebido em sabão sentido
unidirecional, enxaguar com pano macio e úmido;
- Cinto de segurança com pano macio úmido com
água e sabão, secar com pano limpo.
EPI
- Ao final da limpeza e desinfecção da ambulância,
a equipe deverá fazer a remoção do EPI de acordo
com a técnica adequada e acondicionar em sacos
vermelhos ou brancos identificados pelo símbolo
de substância infectante;
- Os EPIs deverão ser deixados no hospital para os
procedimentos de descarte e/ou desinfecção;
- A equipe deverá proceder à higienização das
mãos imediatamente após a remoção do EPI,
utilizando álcool-gel ou soluções degermantes
(clorexidina a 2% ou PVPI 10%).
Referencias:
- PREFEITURA DE FRANCA/SECRETARIA
MUNICIPAL DE SAÚDE – SAMU - Protocolo
Operacional Padrão: Biossegurança Limpeza,
Desinfecção e esterilização. 2012.
-Ministério da Saúde - Plano de contingência para
emergência em saúde pública: Doença pelo vírus
Ebola. Brasília, v. 8, 2014.
Responsável pela elaboração
GERISCO/SUNAS/SES-GO
74