T19 – Alterações metabólicas na Obesidade e Diabetes
Obesidade
A obesidade potencia o aparecimento de várias patologias:
diabetes tipo II
hipertensão arterial
doencas cardiovasculares
problemas respiratórios
problemas ortopédicos
Perto de 30% das crianças portuguesas têm excesso de peso ou são obesas, no entanto, 5 Milhões de
crianças morrem de fome todos os anos. → verifica-se um aumento exponencial do número de obesos e até
de obesos extremos.
O que é? – aumento do tecido adiposo com consequências patológicas para a saúde
Avaliação?
Índice de Massa corporal – IMC > 30 Kg/m2
Distribuição de gordura intra-abdominal – medida pelo perímetro abdominal
Diabetes Mellitus
Doença endócrina mais comum
Caracterizada por hiperglicémia por falta e/ou resistência à insulina
A diabetes pode ser:
Insulino-dependente (15% dos diabéticos) – tipo1 Não insulino-dependente (85% dos diabéticos) –
Jovens < 30 anos
tipo2
Início rápido
> 40 anos / qualquer idade
↓ produção de insulina
Início lento
Destruição auto-imune das células ilhéus
Insulina presente
β pancreáticos
Resistência a insulina (?)
Pode ser desencadeada por factores
Alteração da secreção de insulina (?)
ambientais (infecção viral; toxinas)
Obesidade
Muito frequente a cetoacidose
A probabilidade de cetoacidose é baixa,
Há susceptibilidade genética
apenas após um maior stress químico
Não está normalmente associada a
factores genéticos
Metabolismo da Insulina
efeitos antiglucagénicos
↑ GTPase
↑ Fosfodiesterases
↑ Fosfoproteína
Fosfatase
↑ tirosina cinase
recrutamento de
GLUT-4
(indutíveis)
Libertação da
insulina para o
plasma
Ligação da
insulina aos
receptores
membranares
dimerização e
agregação do
receptor
autofosforilação do
receptor e sua
activação
fosforilação de
proteínas
efectoras
dessensibilização à
insulina, por
degradação dos
seus receptores quebra do sinal
regulação génica:
↓ enzimas
gluconeogénicas e
catabólicas
↑ enzimas de
biossíntese e
anabólicas
Quando a insulina entra para o fígado, vai desencadear vários efeitos já descritos. Neste órgão, ela vai
promover a maior entrada de glucose, através dos GLUT’s, promovendo, assim, a glicólise, que vai produzir
piruvato e, de seguida, Acetil-CoA. Este entra para o ciclo de Krebs e, para além da produção de
equivalentes redutores para a síntese de ATP, vai produzir intermediários para a síntese de aa, como o αcetoglutarato e o oxaloacetato, induzindo a biossíntese de proteínas.
A partir de uma determinada concentração de glucose, essa integra a síntese de glucogénio,
aumentando as reservas hepáticas deste.
Por fim, é desencadeada a síntese de triglicerídeos, a partir do glicerol-3-P em excesso e dos ácidos
gordos, recém formados a partir do Acetil-CoA em excesso. Estes para serem acumulados no tecido adiposo
integram as VLDL (lipoproteínas responsáveis pelo transporte de TG endógenos). No tecido adiposo é
necessário activar a lipoproteína lipase para separa o glicerol dos AG, para poderem entrar nas células do
tecido adiposo. Uma vez dentro destas, a sua síntese é activada e eles constituem, assim, uma reserva
nutritiva.
No músculo, a glucose é também usada para síntese de ATP, mas essencialmente, para aumentar as
reservas de glucogénio muscular, e activar a síntese de proteínas.
Metabolismo na Diabetes Mellitus e consequências do défice de insulina
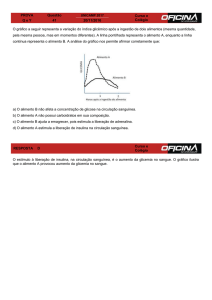
Por défices de insulina, a glucose não é capaz de entrar nas células, provocando a sua acumulação no
plasma – Hiperglicémia –, desencadeando glicusúria, pois o seu aumento é de tal ordem que ultrapassa o
limite de filtração renal (tornando-se tóxica para o organismo) e é excretada. Daí que pessoas com diabetes
tenham poliúrira. Por outro lado, o aumento da excreção renal vai aumentar a diurese osmótica (levando à
excreção de iões fundamentais, como Ca2+, K+, PO42-), o que provoca a uma desidratação, compensada pela
polidipsia.
Por outro lado, como a insulina não actua de maneira eficiente, por défice ou resistência a esta, o efeito
da glucagina fica aumentado (hormona complementar). Por isso, vai ocorrer aumento da lipólise para que os
TG funcionem como uma fonte de energia alternativa, por β-oxidação de AG. No entanto, isto causa
aumento plasmático de ácidos gordos livres e de corpos cetónicos, causando, acima de um certo valor,
cetoacidose (acidose metabólica) e cetonúria, o que aumenta a desidratação.
Por fim, também a glucagina vai ter efeito da proteólise, aumentando os níveis plasmáticos de aa livres,
para que sejam utilizados como fonte de energia, uma vez que são precursores de piruvato, acetil-CoA e
oxaloacetato que entram no ciclo de Krebs. Além disso, os aa glucogénicos, por acção da glucagina, vão
integrar a neoglicogénese, agravando a hiperglicémia.
Como há proteólise, é provável que o indivíduo sinta uma fadiga excessiva, bem como a perda de peso,
por perda de massa muscular.
Na diabetes tipo 1, há uma excessiva lipólise e proteólise, pois o efeito da glucagina é muito mais
sentido e há uma quase total depleção de glucose, como fonte de energia, por incapacitação da sua utilização.
Enquanto que na diabetes tipo 2, o défice energético não é tão sentido, pois há ainda alguma insulina que é
detectada nas células e desencadeia o metabolismo da glucose, daí que neste último tipo a cetonémia não seja
tão elevada, como na diabetes tipo 1.
Obesidade e Diabetes tipo 2
A Obesidade, provocada pelo aumento da relação entre a ingestão e o consumo dos nutrientes ingeridos,
diminuição do exercício físico, vida sedentária e causa genética (expressão de genes que causem resistência à
insulina ou que aumentam a fome), vai desencadear o aumento da produção de insulina, para que sejam
activadas vias de anabolismo e de gasto de glucose, como por exemplo a diminuição da lipólise, o que
agrava a obesidade. Por isso, a continuação do estilo de vida já enumerado vai causar ainda mais aumento de
insulina, pelo que as células ficam resistentes ao seu efeito, diminuindo a sua sensibilidade. Portanto, nesta
fase o corpo precisa de mais insulina, mas não é capaz de a produzir, ou seja, há um défice relativo de
insulina, provocando um aumento do efeito da glucagina que aumenta as vias de catabolismo, agravando a
hiperglicémia.
Regulação dos neurónios do núcleo arqueado do hipotálamo (ARC) por hormonas periféricas
Insulina – sintetizada pelo pâncreas e libertada aquando do aumento da glicémia
Leptina – produzida no tecido adiposo e libertada para a supressão do apetite
Grelina – produzida no estômago e libertada para estimulação do apetite
Adiponectina – produzida no tecido adiposo e diminui a resistência à insulina
Resistina – produzida no tecido adiposo e aumenta a resistência à insulina
Peptídeo YY 3-36 – produzido no intestino e suprime o apetite
Neurónios anorexigénios – POMC e CART – activados pelo aumento da glicemia – suprimem o apetite
Neurónios orexigénios – NPY e AgRP – acivados pela diminuição da glicemia – aumentam o apetite
Hiperfagia – por aumento da
activação dos neurónios
orexigénicos
Diminuição da
termoregulação
Diminuição do gasto
energético
Infertilidade
Obesidade
Mutação do gene ob
Defeito na transcitose
(entrada)
↓Inibição anormal do NPY
Defeitos no receptor da leptina
Produção anormal de leptina
Causas
Leptina
Leptina
Codificada pelo gene ob
Produzida no tecido adiposo, na mesma proporção da sua quantidade (↑ tecido adiposo → ↑ leptina)
Inibe os neurónios orexigénicos – diminui a libertação de NPY → diminui o apetite
Activa os neurónios anorexigénios – activação do POMC → aumento do gasto de energia por
aumento da termogénese
Inibe a enzima acetil-CoA carboxilase (enzima chave da síntese de AG) → diminuir a síntese de
TGA e aumentar a β-oxidação
Interveniente no controlo da reprodução e fertilidade
Aterosclerose
Hipertensão arterial
Diabetes mellitus tipo 2
Cálculos renais
Cálculos biliares
Hiperlipidémia
Adiponectina – tiozolidinedionas
Metabolismo glicídico
o Reduz gluconeogénese
o Promove captação da glicose para metabolizaçãoo
Catabolismo lipídico
o β-oxidação
o Degradação dos TG
Protecção da disfunção endotelial (importante na aterosclerose – formação da placa de ateromas)
↓ da resistência e ↑ da sensibilidade à insulina
Perda de peso
Controlo do metabolismo energético
A falta de adiponectina poderá ser apontada como uma causa para a o aumento da resistência à
insulina e, consequentemente, para a diabetes tipo 2
Resistina
Intervém no controlo do processo inflamatório
Contribui para a homeostase energética
Está envolvida na resistência à insulina em indivíduos obesos
O aumento anormal da resistina pode levar a uma resistência anormal à insulina, relacionada com o
aparecimento de diabetes tipo 2 no obeso.
Obesidade no Idoso – semelhança com o hipotiroidismo
envelhecimento
↑ consumo
relativo de
alimentos e ↓
gasto energético
↑ Leptina e dos
receptores βadrenérgicos
Constante
activação das
células
↑ acumulação de
gordura no tecido
adiposo
↓ gasto energético
e desregulação da
termogénese
↓ estimulação
dessensibilização
dos receptores βadrenérgicos