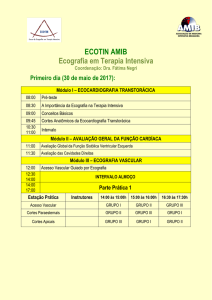
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
ÍNDICE
I.FÍSICA DOS ULTRA-SONS E ARTEFACTOS
3
II.FÍGADO
19
III.VESICULA E VIAS BILIARES
29
IV.PÂNCREAS
37
V.BAÇO
45
VI.PAREDE DIGESTIVA
51
VII.APARELHO URINÁRIO E GENITAL
63
CORTES ECOGRÁFICOS FUNDAMENTAIS
70
PLANOS ABDOMINAIS E VALORES DE REFERÊNCIA
78
REFERÊNCIAS DE ESTUDO
80
1
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
AUTORES:
ANA NUNES
Interna de Gastrenterologia
ANA REBELO
Interna de Gastrenterologia
BRUNO ROSA
Interno de Gastrenterologia
FERNANDO CASTRO POÇAS
Assistente Hospitalar Graduado de Gastrenterologia
MARGARIDA FERREIRA
Assistente Hospitalar de Gastrenterologia
MIGUEL BISPO
Assistente Hospitalar de Gastrenterologia
PEDRO BARREIRO
Interno de Gastrenterologia
PEDRO BASTOS
Assistente Hospitalar de Gastrenterologia
ROSA FERREIRA
Interna de Gastrenterologia
SÍLVIA LEITE
Assistente Hospitalar de Gastrenterologia
SÓNIA FERNANDES
Assistente Hospitalar de Gastrenterologia
TERESA MOREIRA
Assistente Hospitalar de Gastrenterologia
TERESA PAIS
Interna de Gastrenterologia
2
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
I.
FÍSICA DOS ULTRA-SONS E ARTEFACTOS
Teresa Pais e Sónia Fernandes*
A correcta interpretação das imagens ultra-sonográficas baseiase no conhecimento das propriedades das ondas de som. As ondas de
som consistem num distúrbio mecânico de um meio, seja um gás, um
sólido ou um líquido, sob a forma de pressão que alterna áreas de
compressão e rarefacção. Os ultra-sons são ondas de igual natureza,
mas cuja frequência é superior ao limite detectável pelo ouvido
humano (> 20 kHz.)
As alterações de pressão, registadas ao longo do tempo,
formam as unidades básicas de medição do som (Figura 1.1):
Figura 1.1 – Esquema de onda acústica
*Centro Hospitalar de Vila Nova de Gaia
3
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Ciclo: É o conjunto de uma onda de compressão e uma onda de
rarefacção. A distância entre uma onda de compressão e a onda de
rarefacção seguinte denomina-se comprimento de onda.
Período: É o tempo necessário para completar um ciclo.
Amplitude: É a diferença máxima de separação de um ponto
no ciclo em relação à posição de equilíbrio, ou seja, a altura máxima
da onda. Em toda a onda material, a intensidade num ponto depende
da amplitude de vibração naquele ponto. Assim, a amplitude da onda
é a intensidade relativa de energia acústica. A amplitude diminui à
medida que o som se propaga através do corpo.
A intensidade da energia acústica pode ser expressa em
decibéis (dB), calculado como a razão de intensidades: dB = 10 log
(I/Io) onde I é a intensidade do feixe em qualquer ponto e Io a
intensidade inicial
Frequência: É o número de ciclos por unidade de tempo. A
unidade de frequência é o Hertz (Hz), equivalente a um ciclo por
segundo. O período (T) e frequência (f) são inversamente
proporcionais (f = 1/T)
Velocidade: É a distância percorrida pela onda por unidade de
tempo. Como mencionado previamente, a onda sonora é uma série de
compressões e rarefacções transmitidas num meio. Assim, o meio é
necessário para que se propaguem as ondas, determinando a sua
velocidade. A velocidade nos diferentes meios é distinta, definindo4
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
se para os tecidos moles uma velocidade média de 1.540 m/s (Tabela
1.1).
Ar 331 m/s
Parênquima hepático 1.549 m/s
Parênquima esplénico 1.566 m / s
Músculo 1.568 m / s
Média dos tecidos moles humanos 1540 m / s
Osso 3.360 m/s
Tabela 1.1 - Velocidade de propagação do som nos tecidos humanos.
A Impedância define-se como a medida de oposição de um
meio à propagação das ondas e resulta do produto entre a densidade
do meio e a velocidade do som no mesmo. Expressa-se pela seguinte
fórmula: Z = v d ×(Z = impedância, d = v, densidade = velocidade da
onda sonora).
FORMAÇÃO DO ECO
Todos conhecemos o fenómeno que ocorre quando emitimos
um som forte à beira de um desfiladeiro e, após alguns segundos,
começamos a receber o som em menor intensidade. Os sons que
percebemos são os ecos do som emitido. Isto ocorre quando os sons
emitidos atingem perpendicularmente o outro lado do desfiladeiro,
5
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
encontram um meio diferente do ar, e são reflectidos de volta ao
ponto de partida.
O som é transmitido em todas as direcções através do ar. Ao
colidir com uma superfície de densidade diferente, uma parte segue
esse novo meio mas outra é reflectida. Este segundo som é o eco do
som inicialmente emitido e será recebido por um ponto emissor
como um som do mesmo tom e timbre, mas menos intenso e atrasado
no tempo.
O mesmo se aplica à ultra-sonografia. Durante a progressão do
ultra-som através de um meio, uma parte é reflectida quando
encontra, no seu percurso, um meio diferente, produzindo ecos. A
fronteira ou zona de contacto entre os dois meios é chamada de
"interface" e é a este nível, dependendo das diferenças de capacidade
para conduzir o som, que se produzem os ecos. (Figura 1.2).
Figura 1.2a. - Propagação das ondas sonoras
através de três tecidos diferentes com suas interfaces correspondentes. Em
cada interface apenas uma pequena parte da onda sonora original (→) é
reflectida como um eco (←). 1.2b. - Maior diferença de interfaces. Como
resultado, a onda reflectida será maior que em “a”. Se a reflexão é total, o som
não progride, criando uma sombra chamada "sombra acústica"
6
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
A diferença na capacidade de conduzir o som (tabela de
velocidade), entre os diferentes tipos de tecido, é muito pequena. No
entanto, as suas densidades são suficientemente diferentes para criar
interfaces capazes de os diferenciar na imagem. Apenas o ar e o osso
diferem acentuadamente dos outros tecidos humanos em termos da
velocidade de condução das ondas sonoras. Quando a onda se
encontra com estes dois meios, o resultado é uma reflexão total, não
restando nenhum som atrás capaz de gerar uma imagem. Portanto,
um dos objectivos durante a observação é evitar o ar intestinal ou a
presença de uma costela, através da manipulação do transdutor.
Neste aspecto, a pressão do transdutor sobre a parede abdominal e a
aplicação do gel de contacto sobre a pele/superfície a explorar,
desempenham um papel decisivo.
Como já mencionado, a imagem de ultra-som é gerada pela
reflexão nas interfaces. Os sons reflectidos que se recebem são
geralmente aqueles que incidem perpendicularmente. Portanto, nas
imagens
em
escala
de
cinzento,
é
importante
explorar
perpendicularmente ao objecto de interesse para adquirir a melhor
reflexão. O som que não é reflectido é refractado, ou muda de
direcção, ao atravessar a interface (Figura 1.3).
7
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 1.3 - Reflexão e refracção de uma onda
ATENUAÇÃO DO ECO
A onda de som perde, gradualmente, intensidade ao longo do
seu percurso, sendo este fenómeno designado de amortecimento ou
atenuação. Esta perda depende das características da onda emitida e
das propriedades do meio no qual ela se propaga. Em geral, para
tecidos moles, significa que um feixe de ultra-som com uma
frequência de 1 MHz, perde 1dB de amplitude por cada cm que
percorre. A propagação do som é, portanto, finita.
A atenuação do ultra-som ao propagar-se através de um meio é
diferente consoante a sua frequência. Um ultra-som de baixa
frequência é capaz de alcançar uma profundidade maior que um
ultra-som de alta frequência (Figura 1.4).
8
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 1.4 - Variação da atenuação do eco
em diferentes frequências de US. A atenuação da intensidade do ultra-som de
3.5 MHz é menor, em comparação com a do ultra-som com frequência de 10
MHz.
COMPENSAÇÃO DA PERDA DE INTENSIDADE DO ECO:
O GANHO
Os ecógrafos têm um mecanismo para compensar a perda de
intensidade do ultra-som quando progride num meio físico. Como o
ecógrafo mede tempos, amplifica os ecos em função do tempo a que
eles vão chegando à sonda. Ou seja, acrescenta um ganho artificial
aos ecos mais profundos. Este ganho ou amplificação é denominado
compensação do ganho no tempo (Time Gain Compensation).
Nem todos os órgãos atenuam o som na mesma proporção.
Assim, é possível modificar os ganhos em função da profundidade
(tempo), através de elementos de regulação, modificável para cada
nível de profundidade. Esta manobra é chamada de ajuste da curva
de ganho, um factor fundamental para obter uma imagem de
qualidade.
9
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Na avaliação de um indivíduo magro, com pouco tecido
adiposo, o ultra-som perde muito menos energia para atravessar as
suas estruturas do que num indivíduo obeso. Para compensar esta
perda global de energia acústica, o ecógrafo tem a capacidade de
adicionar uma amplificação artificial a todos os ecos recebidos
independentemente da profundidade. Esta ampliação é denominada
ganho global e também pode ser modificada pelo examinador. Ao
amplificar dos ecos, aumentamos também os ecos de fundo
(artefactos, ruído), e a imagem perde parte da sua nitidez. Por isso, é
conveniente trabalhar com o ganho global mínimo possível para
obter uma imagem adequada.
RESOLUÇÃO
A resolução refere-se à nitidez e ao detalhe da imagem,
dividindo-se em dois tipos:
• A resolução axial (em profundidade) é a distância mínima
entre dois pontos reflectores situados no trajecto longitudinal do
feixe, necessária para produzir reflexões distintas (Figura 1.5a). Esta
melhora com frequências do feixe mais altas. Portanto, mais MHz,
maior a resolução. Mas tem uma contrapartida: o aumento da
frequência diminui a penetração, porque aumenta a atenuação (perda
de energia de ondas acústicas ao atravessar o meio).
10
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
• A resolução lateral é definida como a distância mínima entre
dois pontos perpendiculares à trajectória do feixe também necessária
para produzir reflexões distintas (Figura 1.5b). A resolução lateral
nunca é tão boa como a axial e depende principalmente do diâmetro
do material piezoeléctrico.
Figura 1.5 - Resolução axial ou em profundidade (a) e resolução lateral (b).
O feixe de ultra-som tem duas áreas principais: campo
proximal (zona de Fresnel) e o campo distal (zona de Fraunhofer)
(Figura 1.6). Para a aplicação clínica, a área de interesse deve situarse na região proximal entre o transdutor e o foco. O feixe começa a
divergir no campo distal, o que tende a prejudicar a qualidade da
imagem. Nos ecógrafos modernos, com múltiplos emissoresreceptores no transdutor, podem realizar-se focalizações electrónicas
dinâmicas, o que melhora significativamente a resolução lateral em
profundidades diferentes.
11
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 1.6 - Campo proximal, foco, e campo distal
ECOGENICIDADE
Na ultra-sonografia, conseguimos distinguir os diferentes
tecidos ou órgãos, graças às suas diferenças na capacidade de
conduzir a onda de ultra-som. Tecidos com muitas diferenças ou
saltos na impedância acústica produzem muitos ecos aparecendo na
imagem como "claros" ou hiperecogénicos. Pelo contrário, os órgãos
com poucos saltos de impedância aparecem "escuros" ou
hipoecogénicos.
Os líquidos homogéneos (bile, sangue, cistos, ascite) conduzem
a onda de ultra-som sem causar nenhum salto na impedância,
aparecendo "negra" ou anecogénicos.
A quantidade de diferenças de impedância que um tecido
condiciona na onda de ultra-som é independente da sua densidade.
As densidades físicas não são representadas na imagem do ultra-som.
Um exemplo é a esteatose hepática, que aparece na TC com menor
densidade, mas hiperecogénico em relação ao parênquima normal na
12
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
ecografia. Isto é devido à infiltração gordurosa que condiciona um
aumento nas alterações de impedância, apesar da diminuição da
densidade.
O feixe de ultra-som é produzido no transdutor, que utiliza o
efeito piezoeléctrico de certos cristais naturais como o quartzo (ou,
na actualidade, de porcelana sintética). Este efeito converte energia
eléctrica em energia mecânica. Inicialmente uma estimulação de alta
voltagem faz vibrar o cristal na sua frequência de ressonância
gerando assim o ultra-som. O material piezeléctrico pode também
converter a energia mecânica em eléctrica, que permite que o
transdutor possa enviar e receber ondas acústicas.
TRANSDUTORES
Na ecografia abdominal são utilizados principalmente três tipos
de transdutores:
- Transdutor sectorial: Gera uma imagem em forma de leque
que é mais estreita na proximidade do transdutor e que é cada vez
mais ampla à medida que aumenta a profundidade de penetração.
Uma vantagem deste tipo de transdutor é permitir a obtenção de
imagem através dos espaços intercostais (Figura 1.7a).
13
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 1.7a – Transdutor sectorial
- Transdutor Linear: Envia ondas de ultra-som paralelas entre
si, produzindo uma imagem rectangular. Uma vantagem é a boa
resolução
espacial
na
proximidade
do
transdutor
(usando,
preferencialmente, frequências altas próximas a 10 MHz). São úteis
para o diagnóstico das doenças dos tecidos moles (como parede
abdominal) (Figura 1.7b).
Figura 1.7b – Transdutor linear
- Transdutor convexo: É um tipo misto entre os dois tipos de
transdutores
descritos
acima.
É
aquele
que
se
utiliza
maioritariamente na ultra-sonografia abdominal, com frequências
entre 2,5 e 6 MHz. (Figura 1.7c). Existem, actualmente, transdutores
multifrequência que permitem aumentar a frequência central ou
média em crianças e doentes magros ou diminuir em pacientes
obesos. Recorda-se que quanto maior for a frequência, melhor será o
14
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
poder de resolução, mas que a penetração será mais baixa, de modo
que a escolha do transdutor em função da estrutura a estudar é
fundamental.
Figura 1.7c – Transdutor convexo
ARTEFACTOS
Os artefactos são imagens exibidas no ecrã do monitor e que
não correspondem a ecos reais. Podem provocar erros de
interpretação, mas em outras ocasiões podem ajudar-nos a
compreender melhor a imagem (gás, pedras, cistos). Alguns dos
artefactos mais comuns são:
Reverberação - Os ecos reflectidos, no seu regresso,
encontram de novo interfaces ou saltos de impedância que os enviam
de novo para a profundidade. Aqui são novamente reflectidos para
retornar ao transdutor com algum tempo de atraso. Este é codificado
pelo transdutor, erradamente, como profundo. Na imagem aparecem
como linhas transversais ao feixe e cobrem o campo proximal
(Figura 1.8). Este artefacto pode ser diminuído ao reduzir o ganho.
15
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Fig 1.8 Reverberação
Reforço Acústico Posterior - Ocorre quando o ultra-som
atravessa um meio sem interfaces no seu interior, normalmente
líquido. A porção do som que atravessa este meio vai sofrer menos
atenuação do que porções vizinhas que atravessam estruturas sólidas.
Consequentemente, as estruturas situadas atrás dele terão uma maior
riqueza de ecos, mas esta não é a sua verdadeira natureza (Figura
1.9).
Fig 1.9 Reforço Acústico Posterior
Sombra acústica - Ocorre quando a onda sonora atinge uma
interface
entre
duas
estruturas
com
elevada
diferença
de
impedâncias. A onda de ultra-som é totalmente reflectida, deixando
16
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
uma sombra posterior (Figura 1.10). As estruturas que condicionam
reflexão total são calcificações (litíase, granulomas), ossos (costelas)
ou ar (gás intestinal). Este último, além de produzir sombras
acústicas pobres em ecos, pode produzir artefactos por vibração ou
reflexão múltipla, que são ricos em ecos (em cauda do cometa).
Fig 1.10 Sombra acústica
Refracção - quando um feixe que incide tangencialmente a
uma superfície curva, como um quisto, sofre fenómenos de refracção
e dispersão condicionando uma sombra marginal (Figura 1.11).
Fig 1.11 Refracção
Imagem em espelho - O equipamento de ultra-som assume
que o som é transmitido numa linha recta, e interpreta todos os ecos
17
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
provenientes do eixo central do feixe. Quando as ondas de ultra-som
não seguem uma linha recta podem formar falsas imagens.
Geralmente, esses ecos são perdidos, não retornando ao transdutor e
não produzindo imagens. A imagem em espelho ocorre quando as
ondas de ultra-som são desviadas ao colidir com uma superfície
côncava, como o diafragma. Quando essas ondas reflectidas
posteriormente, de volta para o diafragma, são novamente desviadas
na direcção oposta, retornando ao transdutor. O equipamento
processa estas ondas como estando localizadas atrás do diafragma,
gerando uma dupla imagem em espelho em relação à área que as
desviou.
Fig 1.12 Imagens em espelho da bexiga (à esquerda) e de quisto hepático
simples (à direita)
18
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
II. FÍGADO
Teresa Moreira e F. Castro Poças*
A Ecografia constitui um método de imagem extremamente útil
para o estudo do abdómen superior, sendo de fácil execução, indolor,
sem radiação e amplamente disponível. É, assim, o exame de
imagem de primeira escolha para estudo da patologia hepática. As
desvantagens são a elevada dependência do operador, a necessidade
de estabelecer os achados durante o exame e a documentação de
imagem não-estandardizada. O uso do Doppler e de numerosas
técnicas
diagnósticas
e
terapêuticas
guiadas
por
ecografia
acrescentam inúmeras possibilidades a esta técnica.
ANATOMIA
O fígado é um órgão muito acessível ao exame ecográfico
devido à sua localização, estrutura e dimensões. Trata-se de um
órgão toraco-abdominal, que apenas ultrapassa o bordo costal na
região epigástrica, ocupando a região subfnica direita, prolongandose para a região epigástrica e, por vezes, para a região subfrénica
esquerda.
*Hospital Santo António – Porto
19
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
O fígado é envolvido por uma cápsula fina e hiperecóica, que é
dificilmente identificada em ecografia a não ser que esteja rodeada
por líquido ascítico. O parênquima hepático, homogéneo, é
atravessado por estruturas vasculares e ligamentos. O próprio fígado
constitui uma excelente janela acústica para visualização de outros
órgãos e grandes vasos do abdómen superior.
Os ligamentos hepáticos são estruturas lineares, hiperecóicas.
O ligamento falciforme, separa os lobos direito e esquerdo e está
situado na margem superior do fígado, sendo melhor visualizado
quando rodeado de líquido ascítico. Envolve o ramo esquerdo da veia
porta sendo conhecido como ligamento redondo à medida que desce
na direcção infero-anterior do fígado. O ligamento venoso separa o
lobo caudado do resto do fígado.
As dimensões do fígado são difíceis de quantificar, havendo
uma grande variação inter-individual. O tamanho deverá ser avaliado
subjectivamente, olhando particularmente para a margem inferior do
lobo hepático direito, que não deverá ultrapassar o pólo inferior do
rim direito. Uma variante do normal, o lobo de Riedel, representa um
prolongamento inferior do segmento VI abaixo do pólo inferior do
rim direito.
Anatomicamente o fígado é dividido em 2 lobos: o lobo
hepático direito e o esquerdo, pelo ligamento falciforme. O lobo
caudado (segmento I) é considerado uma estrutura à parte dos 2
20
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
lobos, localizando-se entre a veia cava inferior, posteriormente, e o
ligamento venoso, anteriormente.
A distribuição da veia porta e a drenagem pelas veias
hepáticas tem relevância na distribuição por segmentos do
parênquima hepático (segmentação hepática segundo Couinaud –
Figura 2.1).
Figura 2. 1 – Segmentação hepática (segundo Couinaud).
A veia porta é formada pela confluência da veia esplénica e da
veia mesentérica superior. No hilo a veia porta divide-se em 2 ramos
num ângulo de aproximadamente 90°. O ramo esquerdo é longo; tem
incialmente uma direcção oblíqua, cranialmente e para a esquerda,
fazendo depois um ângulo recto e dispondo-se num plano
praticamente sagital. O trajecto na sua porção terminal é posteroanterior, descrevendo uma curva de concavidade inferior. Termina
21
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
em fundo de saco (recesso de Rex). O ramo direito é curto; oblíquo
em direcção cranial e direita, prolongando a direcção do tronco da
veia porta; divide-se rapidamente em 2 ramos, anterior e posterior. A
veia porta e seus ramos estão envolvidas numa bainha de tecido
conjuntivo, hiperecogénica, que as faz sobressair facilmente do resto
do parênquima. Também nos espaços porta, corre um ramo da artéria
hepática e canalículo biliar, que habitualmente são demasiado
pequenos para serem detectados na ecografia nas zonas mais
periféricas, mas podem ser identificados nas zonas mais centrais.
A nível do hilo hepático, a artéria hepática cruza anteriormente
a veia porta, e o ducto biliar principal situa-se em posição anterior a
estes (Figura 2.2).
Figura 2.2 – Hilo hepático.
Existem três veias supra-hepáticas, esquerda, média e direita.
São responsáveis pela drenagem venosa do fígado, dirigindo-se à
veia cava inferior (VCI). A drenagem venosa do lobo caudado não
22
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
depende das veias hepáticas, mas de vénulas que drenam
directamente para a face anterior da VCI. O curso das veias hepáticas
é aproximadamente perpendicular aos ramos da veia porta. Ao
contrário dos ramos porta, as veias hepáticas não estão envolvidas
por uma bainha fibrosa, sendo por isso menos ecogénicas.
AVALIAÇÃO ULTRA-SONOGRÁFICA DO FÍGADO
É usada uma sonda convexa, com frequências permutáveis (2 a
5 MHz). O exame é realizado habitualmente com frequência de 3,5
MHz, embora em indivíduos magros o uso de frequências de 5 MHz
possa ser útil. Tanto a profundidade de penetração como a resolução
podem ser melhoradas, assim como a supressão de artefactos, por
ajustes técnicos, como o uso das “harmónicas”.
A avaliação ecográfica adequada requer um jejum de 6 a 8
horas. O exame realiza-se com o doente em decúbito dorsal, podendo
a posição para decúbito lateral esquerdo melhorar a visualização do
fígado e em especial do hilo hepático.
Recomenda-se a realização de uma breve anamnese e exame
físico do abdómen antes do início do exame.
De forma a obter uma janela acústica adequada, é necessário
que o doente realize uma inspiração profunda e a mantenha durante
alguns segundos.
23
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
O fígado deve ser avaliado duma forma sistemática, em
diferentes planos. Devem ser realizados cortes sagitais, transversais,
oblíquos e intercostais (Figura 2.3).
Figura 2.3 – Principais cortes a realizar na avaliação ecográfica do fígado.
Lembramos que todas as posições da sonda são utilizáveis para
o exame do parênquima hepático e que é fundamental, perante uma
imagem anómala ou duvidosa, o estudo em pelo menos dois planos
perpendiculares.
Em cada exame realizado deverão ser avaliados os seguintes
parâmetros: tamanho do fígado (habitualmente na linha médioclavicular ou ao nível do plano mediano do fígado, sendo os limites
propostos de 12 a 13 cm e 15 a 16 cm, respectivamente),
homogeneidade e textura do parênquima, a superfície do fígado, a
presença ou ausência de lesões focais, a patência dos vasos (veia
porta e veias supra-hepáticas) e os ductos biliares intra e extra24
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
hepáticos. A ecogenecidade do parênquima hepático é descrita em
comparação com o córtex renal. A área em torno do fígado é avaliada
para a presença de adenopatias, ascite e veias colaterais.
Devemos ter a certeza que observamos a totalidade do
parênquima hepático. Temos que procurar identificar as estruturas
que nos servem como ponto de referência: hilo hepático (veia porta,
via biliar principal, artéria hepática), ramos da veia porta e veias
supra-hepáticas.
Iniciamos o exame com corte sagital, à esquerda do apêndice
xifóide; o transdutor é depois movimentado para a direita
paralelamente ao eixo longitudinal do corpo. No corte sagital ao
nível do epigastro podemos observar o lobo hepático esquerdo, e o
lobo caudado posicionado em frente à veia cava inferior (Figura 2.4).
A medição do lobo caudado tem interesse nos casos de cirrose
hepática, e na síndrome de Budd-Chiari (normal <35 mm ou relação
segmento I / espessura do fígado esquerdo, num corte ao nível dos
segmentos I e IV, <0,30).
25
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 2. 4 – Corte sagital no epigastro: lobo hepático esquerdo, lobo caudado e
VCI.
A figura 2.5 mostra um corte sagital, subcostal ao nível da
linha médio-clavicular direita, onde se observa o lobo hepático
direito e o rim direito, onde se pode avaliar as dimensões do fígado,
bem como a sua ecogenicidade comparando com o córtex renal.
Figura 2. 5 – Corte sagital, subcostal, ao nível da linha médio-clavicular direita.
26
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
A figura 2.6 mostra um corte transversal ao nível do eixo da
veia porta e seu ramo direito, que habitualmente segue uma direcção
horizontal. É possível observar neste corte vários segmentos do
parênquima hepático: IV, V e VI. É possível ainda observar o
ligamento redondo (*), sob a forma de uma imagem arredondada,
hiperecogénica.
Figura 2. 6 – Corte transversal, ao nível do eixo da veia porta e seu ramo direito.
A figura 2.7 mostra um corte oblíquo, subcostal, em inspiração
profunda, com a habitual morfologia “estrelada” das veias suprahepáticas, observando-se a sua parede caracteristicamente pouco
ecogénica. O seu diâmetro junto à VCI é habitualmente inferior a 1
cm.
27
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 2. 7 – Corte oblíquo, subcostal, em inspiração profunda.
Finalmente, a figura 2.8 mostra um corte ligeiramente oblíquo,
com um corte longitudinal da vesícula biliar, podendo observar-se a
veia porta na região do hilo (calibre <13 mm), e a sua extensão até a
bifurcação nos ramos direito e esquerdo.
Figura 2. 8 – Corte “ligeiramente” oblíquo, com veia porta e sua ramificação.
28
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
III. VESÍCULA E VIAS BILIARES
Pedro Bastos*
A patologia do sistema biliar é muito frequente na prática
clínica. A avaliação de doentes com dor no hipocôndrio direito ou
outros
sintomas
em
que
a
patologia
biliar
deve
ser
procurada/excluída faz parte do nosso dia-a-dia.
A ultra-sonografia deve ser o primeiro exame na suspeita de
doença vesicular e dá indicações valiosas ou fornece o diagnóstico na
maior parte dos casos. No estudo da colestase e das doenças das vias
biliares deve também ser o primeiro exame pela sua inocuidade e por
indicar o segmento de obstrução. Necessita, neste último caso,
frequentemente
de
ser
complementada
por
ultra-sonografia
endoscópica e/ou CPRM e/ou CPRE, dependendo do caso clínico,
experiência local e necessidade de abordagem terapêutica.
A ecografia trata-se de um exame simples, seguro, barato e
facilmente acessível, com elevada sensibilidade e especificidade na
detecção de litiase e obstrução biliar. A visualização do sistema biliar
é excelente ao nível da vesícula, das vias biliares intra-hepáticas e
dos 2/3 proximais da via biliar principal (VBP). No entanto é difícil
ao nível do ducto cístico e na porção distal do colédoco. Este aspecto
*Hospital de Braga
29
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
diminui a capacidade diagnóstica do exame quando o problema
(cálculo, tumor, etc…) reside nestes segmentos.
As principais limitações desta técnica de imagem residem
sobretudo no facto de ser um exame operador-dependente, e na
avaliação de doentes obesos ou com interposição de gás intestinal.
ANATOMIA
A vesicula biliar é uma estrutura sacular, com a forma de
“pêra” ou “lágrima”, situada na fossa vesicular, na parte posterior do
lobo hepático direito. Divide-se em fundo, corpo, infundíbulo (“bolsa
de Hartmann”, a porção do corpo que se une ao colo) e colo.
Localiza-se lateralmente à 2ª porção duodenal e anteriormente ao rim
direito e cólon transverso. Quando totalmente distendida, mede cerca
de 10 cm de comprimento e 3 cm de diâmetro, contendo
aproximadamente 50 ml de bile (valores médios).
AVALIAÇÃO ULTRA-SONOGRÁFICA DA VESÍCULA BILIAR
Para o estudo ecográfico é utilizada geralmente uma sonda
convexa, com frequências permutáveis entre os 2 e os 5 MHz.
Idealmente, a avaliação da vesicula deve ser realizada com o
doente em jejum (6 a 8 horas), uma vez que a vesicula é assim
melhor visualizada, apresentando-se totalmente distendida. Além do
30
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
mais, o jejum reduz o ar intestinal melhorando as condições do
exame. Em situações de urgência, o exame deve ser realizado,
obviamente, mesmo com a vesícula parcialmente contraída.
Recomenda-se a realização de uma breve anamnese e exame
físico do abdómen antes do início do exame.
O exame inicia-se com o doente em decúbito dorsal, alterando
depois a posição para decúbito lateral esquerdo (um conteúdo “livre”
no interior da vesícula irá mobilizar-se com a mudança de posição).
Por vezes, para demonstrar a mobilidade do conteúdo pode também
ser pedido ao doente que se sente ou mesmo que assuma a posição
vertical.
Para visualizar melhor a vesícula é conveniente pedir ao doente
que inspire profundamente e sustenha a respiração de forma a fazer
descer o fígado e vesícula abaixo da grelha costal (melhor janela
ecográfica). Deverão ser usados vários cortes para o estudo da
vesícula e vias biliares (sagitais, transversais e oblíquos) (Figura 3.1).
31
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 3.1 – Corte sagital (a) e transversal (b) da Vesicula Biliar
Como referências úteis para a localização da vesícula são uteis
o bordo do lobo hepático direito e o hilo hepático. No corte subcostal
oblíquo direito, a estrutura a usar como referencia é a fissura
interlobar e a vesícula poderá ser encontrada alinhando a sonda com
a fissura e depois inclinando-a ligeiramente (Figura 3.2).
Figura 3.2 – Vesicula Biliar no corte subcostal obliquo direito
A vesícula encontra-se inferior ou lateralmente à fissura (entre
os segmentos IV e V). A vesícula normal possui paredes finas (1-3
mm) e conteúdo anecóico. Se o doente não tiver o jejum adequado a
vesícula estará parcialmente contraída e as paredes parecerão mais
32
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
espessas. Caso ocorram dificuldades na exploração da vesícula por
abordagem sub-costal, como por exemplo no caso de interposição
gasosa, a mesma pode ser realizada de forma eficaz por abordagem
intercostal. O canal cístico pode ser ocasionalmente visualizado
partindo do infundíbulo da vesícula, e é mais fácil com o doente em
inspiração profunda e em decúbito dorsal ou lateral esquerdo.
Existem alguns parâmetros que podem ser optimizados de
forma a obterem-se imagens de maior qualidade da vesícula e da sua
patologia:
usar a frequência máxima: 5 MHz ou superior pode ser útil
em vesículas de localização muito anterior.
colocar o foco na parede posterior da vesícula.
alterar o ganho parcial de forma a diminuir ou eliminar
artefactos anteriores ou ecos de reverberação.
utilizar a 2ª harmónica para reduzir artefactos e aumentar a
nitidez da parede vesicular.
Há ainda algumas variantes anatómicas e morfológicas que
convém enumerar:
Barrete frígio – É a mais frequente variação anatómica,
consistindo numa vesícula alongada e com múltiplas angulações, por
vezes mesmo com um divertículo no fundo.
33
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Duplicação da vesícula – entidade rara, em que a vesícula é
dividida por um septo. Pode ser confundida com liquido pericolecístico.
Ausência congénita da vesícula biliar (frequência=0,03)
Vesícula “ectópica” com ligamento mesentérico longo,
podendo estar localizada inclusivamente na cavidade pélvica. Pode
ocorrer o oposto, em que a vesícula se encontra como que embutida
no parênquima hepático.
Espessamento da parede vesicular - A espessura da parede
vesicular normal é de 2 mm. Quando acima de 3 mm considera-se
alterada, frequentemente devido a alterações inflamatórias. Convém
não esquecer que o espessamento pode não ser devido a doença
primária da vesícula, como são os casos observados na ausência de
jejum e em doentes com ascite, hipoproteinémia ou hepatite aguda.
AVALIAÇÃO ULTRA-SONOGRÁFICA DAS VIAS BILIARES
O próximo passo na avaliação do sistema biliar é a visualização
da VBP. Esta pode ser explorada com o doente em decúbito dorsal
ou lateral esquerdo usando um corte perpendicular ao rebordo costal
direito. A via biliar principal surge como uma estrutura canalicular
em posição anterior à veia porta. Neste mesmo corte, a artéria
hepática surgirá como uma estrutura arredondada entre a VBP e a
veia porta (Figura 3.3). Por vezes, quando há uma boa janela
34
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
ecográfica, a VBP pode ser seguida até à sua porção retropancreática.
Figura 3.3a e b – Hilo hepático em corte longitudinal
Em cortes transversais à veia porta no hilo hepático pode ver-se
o aspecto chamado de “rato Mickey” (cabeça e orelhas). A veia porta
encontra-se em baixo, com maior calibre, e as orelhas são, à esquerda
a VBP, e à direita a artéria hepática (Figura 3.4).
Figura 3.4 – Hilo hepático em corte transversal – imagem “rato Mickey”
35
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
O segmento extra-hepático da VBP é de mais dificil
exploração, uma vez que é frequentemente obscurecido pelo ar
duodenal. A sua avaliação exige alguma perseverância por parte do
operador, mas deve ser sempre tentado, particularmente em doentes
ictéricos. Algumas manobras úteis para a visualização do segmento
exra-hepático da VBP são a rotação obliqua do doente para esquerda,
exercer alguma pressão com a sonda contra a parede abdominal e o
enchimento da cavidade gástrica com água.
A VBP deve ser avaliada quanto ao seu diâmetro (normal até 6
mm),
espessura
da
parede
e
conteúdo.
Em
doentes
colescistectomizados a VBP pode ter calibre aumentado, aumentando
também o calibre com a idade. Habitualmente os canais biliares
intra-hepáticos não são observados (tornam-se visíveis quando se
encontram dilatados). Ocasionalmente, em situações fisiológicas,
podem ser visualizados no lobo hepático esquerdo, acompanhando os
ramos porta, podendo ser diferenciados destes pela avaliação de
fluxo através do modo doppler a cores.
36
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
IV. PÂNCREAS
Miguel Bispo e Pedro Barreiro*
A avaliação ecográfica do pâncreas constitui um desafio,
contudo o recurso a determinadas manobras que facilitam a
observação deste órgão retroperitoneal e a experiência do operador
possibilitam uma avaliação criteriosa do pâncreas numa proporção
significativa dos doentes. É fundamental que o exame seja realizado
em jejum, uma vez que a presença de alimentos no estômago pode
impedir a visualização do órgão e aumentar os artefactos de
reverberação.
ANATOMIA
O pâncreas tem localização retroperitoneal, posterior ao
estômago e lobo hepático esquerdo e anterior à coluna vertebral e
grandes vasos abdominais.
Tem limites ecográficos mal definidos, confundindo-se com a
gordura peri-pancreática. As referências anatómicas que mais ajudam
na abordagem ecográfica do pâncreas são os vasos, particularmente a
veia esplénica e o confluente espleno-portal.
*Centro Hospitalar de Lisboa Ocidental - Hospital de Egas Moniz
37
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
RELAÇÕES ANATÓMICAS VASCULARES
Veia esplénica
O segmento retro-pancreático da veia esplénica constitui a
referência
principal
na
abordagem
do
pâncreas,
limitando
posteriormente o corpo e cauda (Figura 4.1).
A origem da veia no hilo esplénico pode ser observada em
corte intercostal esquerdo, caminhando inicialmente no bordo
superior da cauda do pâncreas.
O confluente espleno-portal é o ponto de referência do istmo
pancreático (anterior ao confluente).
Vasos mesentéricos superiores
A veia e a artéria mesentéricas superiores localizam-se
posteriormente ao istmo e corpo do pâncreas, respectivamente
(Figuras 4.1 e 4.2). Em corte transversal, a artéria localiza-se à
esquerda da veia, tem menor diâmetro e parede mais perceptível
(mais espessa).
Tronco celíaco
Referencia o bordo superior do pâncreas (Figura 4.3). Após
identificado o tronco celíaco em corte transversal (imagem em
“gaivota”), a deflexão inferior da sonda intersecta o parênquima
pancreático.
38
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
SEGMENTAÇÃO DO PÂNCREAS
O pâncreas é dividido em 4 segmentos:
-
Cabeça,
envolvida
pelo
arco
duodenal,
com
um
prolongamento posterior em relação ao pedículo mesentérico
superior (processo unciforme);
- Istmo, que une a cabeça ao corpo, anterior ao confluente
espleno-portal;
- Corpo, estendendo-se da direita para a esquerda e de baixo
para cima, anterior à veia esplénica;
- Cauda, que se dirige para o baço, anterior à veia esplénica.
ECOESTRUTURA PANCREÁTICA
A ecogenicidade do parênquima pancreático normal é
habitualmente
superior
significativamente
hipoecogénico
na
mais
à
do
fígado
hiperecogénico
criança).
Apesar
(podendo
no
destas
idoso
tornar-se
e
variações
mais
na
ecogenicidade, o parênquima normal é sempre fino e homogéneo, de
limites mal definidos em relação à gordura mesentérica.
As dimensões dos segmentos pancreáticos são variáveis,
desvalorizando-se a sua medição por rotina. Salienta-se que o
objectivo primordial da avaliação pancreática deve ser o despiste de
alterações estruturais. A medição mais fácil de realizar é a do corpo
(em corte transversal), com um diâmetro antero-posterior habitual de
39
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
15-20 mm. O diâmetro antero-posterior máximo da glândula
(habitualmente atingido na cabeça pancreática) deve ser inferior a 40
mm.
O canal de Wirsung pode ser visualizado, particularmente no
jovem, devendo ser fino e regular, com um diâmetro inferior a 3 mm
na cabeça, 2 mm no corpo e 1 mm na cauda (mnemónica – 3 : 2 : 1).
No istmo inflecte-se para baixo e para trás (genu), atravessando a
cabeça pancreática em direcção ao confluente bilio-pancreático.
A avaliação da cabeça pancreática deve incluir a identificação
da via biliar principal (VBP). São usados cortes recorrentes
subcostais direitos para visualizar a VBP no hilo hepático e na
extremidade distal (intra-pancreática). O posicionamento do doente
em decúbito lateral esquerdo poderá facilitar a sua visualização.
AVALIAÇÃO ULTRA-SONOGRÁFICA DO PÂNCREAS
Recomenda-se a utilização de uma sonda convexa, com uma
frequência 3,5 MHz, podendo ser útil o ajuste da frequência para 5
MHz em doentes magros.
A dificuldade da observação, determinada essencialmente pela
interposição gasosa gástrica e intestinal, pode ser ultrapassada com
certas manobras:
40
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
- A ingestão de água imediatamente antes do exame optimiza a
janela acústica através da distensão líquida do estômago e duodeno;
- A realização de manobra de Valsalva com protrusão
abdominal;
- A compressão extrínseca e angulação da sonda;
- A posição sentada ou em ortostatismo, que condiciona a
descida do cólon transverso;
O sucesso da avaliação ecográfica dos diferentes segmentos
pancreáticos (cabeça, istmo, corpo e cauda) depende da realização de
cortes transversais e longitudinais no epigastro superior, bem como
de cortes recorrentes (oblíquos) subcostais direitos (utilizando o
fígado como janela acústica) e intercostais esquerdos (utilizando o
baço como janela acústica) (Figuras 4.1 a 4.6). Os cortes recorrentes
subcostais direitos e intercostais esquerdos são particularmente
relevantes para visualização da cabeça e cauda, respectivamente.
Os cortes transversais e recorrentes são muito informativos,
permitindo acompanhar o grande eixo do órgão, tendo em conta que
a cauda tem orientação superior e posterior relativamente à cabeça e
corpo do pâncreas (Figuras 4.1 a 4.3). Os cortes transversais
permitem estabelecer a relação do pâncreas com as principais
estruturas vasculares, em particular com a veia esplénica, que
constitui a referência principal do corpo e cauda do pâncreas (Figura
4.1).
41
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 4.1a e b - Corte transversal, ao nível da veia esplénica (referencia o limite
posterior do corpo do pâncreas).
Figura 4.2a e b - Corte transversal, intersectando o istmo e corpo do pâncreas.
Salientam-se os grandes vasos abdominais, posteriores à veia esplénica: à
direita, aorta e artéria mesentérica superior; à esquerda, veia cava inferior a
receber a veia renal esquerda.
42
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 4.3a e-b Corte transversal, intersectando o tronco celíaco (referencia o
bordo superior do pâncreas).
Os cortes longitudinais são particularmente importantes a
nível do eixo mesentérico, permitindo, em conjunto com os cortes
oblíquos subcostais direitos, visualizar a cabeça pancreática e o
processo uncinado, que se projectam posteriormente em relação aos
vasos mesentéricos (Figuras 4.4 e 4.5). Os cortes intercostais
esquerdos, utilizando o baço como janela acústica, permitem
visualizar a extremidade distal da cauda do pâncreas e a origem da
veia esplénica (muitas vezes de difícil visualização nos cortes
transversais) (Figura 4.6).
43
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 4.4a e b - Corte longitudinal, intersectando a veia cava inferior e a cabeça
do pâncreas.
Figura 4.5a e b - Corte longitudinal, intersectando a veia mesentérica superior. O
processo uncinado é um prolongamento da cabeça pancreática, posterior ao
eixo mesentérico.
Figura 4.6a e b - Corte intercostal esquerdo, intersectando a cauda do pâncreas
e a origem da veia esplénica. O baço é utilizado como janela acústica.
44
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
V.
BAÇO
Bruno Rosa, Ana Rebelo e Silvia Leite*
ANATOMIA
O baço é um órgão intraperitoneal localizado no hipocôndrio
esquerdo, totalmente recoberto pela grelha costal, entre as linhas
axilares média e posterior. O seu eixo principal é oblíquo para baixo,
para a frente e lateralmente (Figura 5.1). Morfologicamente, o baço
assemelha-se a um tetraedro irregular, em que se identificam:
Figura 5.1 – Anatomia do baço
*Centro Hospitalar do Alto Ave - Guimarães
de Vila Nova de Gaia
45
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
1) Face póstero-lateral (diafragmática), convexa, em relação
com o hemidiafragma esquerdo ao nível do 8º, 9º e 10º espaços
intercostais.
2) Face póstero-medial (renal), côncava, em relação com o
rim esquerdo e glândula supra-renal.
3) Face ântero-medial (gástrica), côncava, contém o hilo
esplénico e relaciona-se com o estômago e a cauda do pâncreas.
4) Face ântero-inferior (cólica), côncava, em relação com o
ângulo esplénico.
Sob o ponto de vista prático da exploração ultra-sonográfica, a
eco-anatomia do baço compreende duas faces (face diafragmática,
convexa, dirigida superior, posterior e lateralmente e face medial ,
côncava, que contém o hilo esplénico e se dirige inferior, anterior e
medialmente),
dois
bordos
(superior
e
inferior)
e
duas
extremidades (anterior e posterior).
AVALIAÇÃO ULTRA-SONOGRÁFICA DO BAÇO
A exploração ecográfica do baço faz-se habitualmente com
sondas convexas de 3,5 a 5MHz, com o doente em jejum, em
decúbito dorsal, elevando o membro superior esquerdo acima da
cabeça. Em alguns casos poderá ser útil posicionar o doente em
decúbito lateral direito (Figura 5.2).
46
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 5.2 – Abordagem do baço em decúbito lateral direito
A respiração suave é geralmente preferível à inspiração
forçada, uma vez que esta faz descer as bases pulmonares
prejudicando a observação.
A abordagem preferencial é a obtenção de cortes intercostais,
entre as linhas axilares média e posterior (habitualmente entre o 9º e
o 11º espaços intercostais).
Obtêm-se cortes longitudinais com diferentes graus de
obliquidade (Figuras 5.3 e 5.4). A angulação da sonda entre as
costelas permite evitar as sombras costais e definir:
- Cortes longitudinais posteriores (interessam o rim esquerdo)
- Cortes longitudinais médios (interessam a região hilar)
- Cortes longitudinais anteriores (interessam o estômago)
47
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 5.3 – Corte longitudinal posterior do baço
Figura 5.4 – Corte longitudinal anterior do baço
Durante o exame muda-se a posição da sonda e rodando-a 90º,
de modo a ficar perpendicular às costelas, obtêm-se cortes
transversais do baço.
48
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
ECO-ESTRUTURA
O parênquima esplénico normal apresenta uma ecoestrutura
homogénea, com ecogenicidade idêntica ou ligeiramente inferior à
do fígado saudável.
DIMENSÕES
Deve efectuar-se sistematicamente a medição de 2 dimensões
do baço.
Em corte longitudinal, mede-se, ao nível da região hilar (Figura
5.5):
Figura 5.5
- Diâmetro longitudinal (também designado diâmetro crâneocaudal ou comprimento) <12cm
Em indivíduos longilíneos, um diâmetro longitudinal do baço
de 13cm pode ser considerado normal.
49
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
-
Diâmetro
transversal
(também
designado
diâmetro
perpendicular ou espessura) <5cm
Em algumas situações poderá ser útil a determinação do
diâmetro ântero-posterior (<10cm) e da área de superfície do baço,
que no baço normal é <50 cm2.
ASPECTOS PARTICULARES
- Baço acessório: Encontrado em aproximadamente 10% da
população,
habitualmente
em
localização
peri-hilar,
com
configuração nodular, contorno regular e parênquima homogéneo,
raramente ultrapassando os 2cm de diâmetro (Figura 5.6).
Figura 5.6
- Baço ectópico: Acessível ao exame ecográfico. Deve pensarse na sua possibilidade perante a ausência ecográfica do baço no
local habitual.
50
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
VI. PAREDE DIGESTIVA
Rosa Ferreira e Margarida Ferreira*
ASPECTOS GERAIS
A exploração ultra-sonográfica (US) abdominal permite a
observação do tracto gastrointestinal em quase toda a sua extensão,
tendo correntemente grande valor diagnóstico na investigação de
patologia neoplásica e inflamatória, entre outras.
Para a sua observação recomenda-se o início do exame
utilizando uma sonda convexa de 3,5 MHz, que pode ser
seguidamente substituída por sondas lineares de maior frequência (57,5-10MHz) para uma melhor visualização das várias estruturas,
nomeadamente a parede. Podemos, ainda, socorrermo-nos de
técnicas que permitem melhorar a qualidade das imagens,
nomeadamente a utilização de líquido no interior das cavidades
(ingestão de água ou sumos para observação do tubo digestivo
superior ou realização de limpeza cólica e enema para melhor
observação do cólon), assim como a utilização de Doppler.
O exame US do tubo digestivo possui uma imagem mais ou
menos arredondada em cortes transversais, na qual podemos
distinguir o lúmen e a parede digestiva. O primeiro assume a parte
*Centro Hospitalar de Coimbra
51
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
central na imagem e apresenta ecogenicidade variável de acordo com
o material que contém (quando contém ar atinge a sua maior
intensidade e quando contém água assume o aspecto mais
anecogénico). A parede digestiva surge hipoecogénica e para a sua
correta observação devem ser avaliados os seguintes parâmetros:
1 - Espessura geral: dependente do órgão e do grau de
distensibilidade, é considerada normal quando <5mm e claramente
patológica se >10mm (para obter correctamente esta medição o feixe
de US deve incidir perpendicularmente ao centro do lúmen já que
desvios em relação ao eixo originam falsas imagens de espessamento
parietal);
2 – Camadas: podemos distinguir 5 diferentes camadas que, de
acordo com correlação histológica, se traduzem da forma
esquematizada na Figura 6.1:
1ª camada: Interna, hiperecogénica que corresponde ao limite
entre a mucosa e o lúmen digestivo;
2ª camada: Hipoecogénica, que representa mucosa, lâmina
própria e muscularis mucosa;
3ª camada: Hiperecogénica correspondendo à submucosa;
4ª camada: Hipoecogénica formada pela muscular própria;
5ª camada: Hiperecogécnia devida à interface entre a muscular
e serosa com o meio extra-digestivo;
52
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
3 – Distensibilidade/rigidez;
4 – Mobilidade/peristaltismo;
5 – Vascularização.
Figura 6.1 – Camadas da parede digestiva normal e sua correlação histológica. A:
(esquema das 5 camadas observadas em US abdominal em que as áreas claras
são hiperecogénicas e as escuras hipoecogénicas), B: Imagem US da parede
digestiva com respectiva correlação histológica.
AVALIAÇÃO ULTRA-SONOGRÁFICA DO TUBO DIGESTIVO
ESÓFAGO
Pode ser reconhecido por US a nível cervical, através da janela
acústica da tiroide, e nos últimos 3 cm do seu segmento distal (última
porção torácica, passagem diafragmática e porção intra-abdominal a
nível do cardia continuando pelo fornix) em cortes epigástricos
médio-esquerdo, por detrás do lobo esquerdo do fígado e à frente da
aorta (Figura 6.2). A sua imagem pode variar entre tubular, redonda
ou oval dependendo dos diferentes cortes ecográficos realizados
(Figura 6.2 e 6.3). Pedindo ao doente que ingira água enquanto está
53
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
sentado podemos observar a passagem desta através da sua porção
distal.
Figura 6.2a e b – Esquema US do esófago num corte longitudinal (a) e respectiva
imagem ecográfica (b); ( * - esófago; 1 - Aorta , 6 – Artéria gástrica esquerda ; 22
– Lobo quadrado (Segmento IV) ; 96 – Diafragma)
Figura 6.3a e b – Esquema US do esófago num corte transversal (a) e respectiva
imagem ecográfica (b); (1 - Aorta ; 10 – Veia cava inferior ; 12- Veia hepática
média ; 21 – Lobo hepático esquerdo ; 71 – Fundo gástrico ; 94 - Artefacto ; 96 Diafragma )
54
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
ESTÔMAGO
Examina-se geralmente a região epigástrica em decúbito dorsal
efectuando
cortes
longitudinais,
transversais
e
subcostais
sistemáticos. Para uma melhor observação da parede (espessura,
distensibilidade e camadas) e de todas as regiões anatómicas da
cavidade gástrica pode-se recorrer à técnica da repleção líquida,
denominada US hidrogástrica, que consiste na ingestão de cerca de
500 a 800 cc de água ou sumo diluído sem gás, 10 a 15 minutos antes
do exame.
O
fundo
e
corpo
gástricos
podem
ser
observados
(habitualmente de forma parcial) em cortes epigástricos com o
doente em decúbito lateral esquerdo ou em supinação localizando-se
à esquerda do fígado e da aorta, à direita do baço e por cima do rim
esquerdo (Figura 6.4).
O antro é reconhecido no epigastro como uma estrutura
arredondada ou oval a nível da linha média. Nos cortes longitudinais
localiza-se imediatamente abaixo ou posterior à margem inferior do
fígado e nos cortes transversais anterior ao corpo pancreático (Figura
6.5 e 6.6). Se existir conteúdo no lúmen a sua morfologia muda
adquirindo uma forma mais alongada. A espessura da parede varia
entre os 4 e 6 mm. O antro distal e região pilórica podem ter até 8
mm. A espessura da parede pode variar se houver fraca
distensibilidade ou durante a peristalse de forma transitória. É
55
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
possível
efectuar
objectivando
a
estudos
motilidade
funcionais
mediante
gastrointestinal
ecografia,
nomeadamente
o
esvaziamento gástrico (Figura 6.7).
Figura 6.4a e b – Aspecto US do corpo gástrico em corte longitudinal com
respectiva imagem ecográfica (21- Lobo hepático esquerdo; 72 – Corpo gástrico ,
96 - Diafragma)
Figura 6.5a e b– Aspecto US do antro gástrico em corte longitudinal
(5 – Artéria esplénica ; 21 – Lobo hepático esquerdo ; 42 – Corpo pancreático ;
45 – Ducto pancreático ; 73 – Antro gástrico ; 77 – Ansa do intestino delgado )
56
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 6.6a e b – Aspecto US do antro gástrico em corte transversal (b)
(1 - Aorta; 10 – Veia cava inferior; 19 – Veia mesentérica superior ; 20 – Lobo
hepático direito , 21 – Lobo hepático esquerdo ; 24 – Ligamento redondo ; 30 –
Vesícula biliar ; 41 – Cabeça pancreática ; 42 – Corpo pancreático ; 45 – Ducto
pancreático ; 73 – Antro gástrico; 75 – Bulbo duodenal )
Figura 6.7 – Imagens US evidenciando as paredes gástricas
57
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
DUODENO
Em condições normais o duodeno é de difícil visualização,
salvo quando contem líquido no seu interior. O bulbo duodenal que
continua o antro gástrico pode ser identificado em cortes transversais
no epigastro, localizando-se medialmente à vesícula biliar e à frente
da cabeça pancreática, aparecendo como uma área hiperecogénica
mínima com sombra acústica posterior devido ao seu conteúdo aéreo,
podendo, por vezes, ser confundido com litíase biliar (Figura 6.7). A
segunda e terceira porção (DII e DIII) localizam-se à direita e
inferiormente à cabeça pancreática rodeando-a. A espessura da
parede duodenal geralmente não excede os 3 mm de espessura.
Figura 6.7 – Aspecto US do bulbo duodenal em corte transversal
INTESTINO DELGADO
O intestino delgado não é facilmente acessível à exploração US
devido ao seu conteúdo gasoso e reduzido em líquido. A
identificação ecográfica das ansas intestinais só é possível quando a
58
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
quantidade de líquido intraluminal é suficiente para causar dilatação,
ou quando existe liquido livre intraperitoneal. Habitualmente é
necessário a utilização de sondas lineares de 5-7 MHz. O seu aspecto
ecográfico é de estruturas tubulares anecogénicas ou ecogénicas com
diâmetro transversal <3 cm, com uma espessura da parede <3-4 mm,
da qual partem para o seu interior as válvulas coniventes (excepto no
íleon), notando-se os movimentos peristálticos com a passagem da
sonda (a falta de deformação sugere patologia tumoral ou
inflamatória) (Figura 6.8). A exploração do íleon terminal (Figura
6.9) é de particular interesse podendo o doente ser instalado em
decúbito dorsal ou lateral direito e a repleção vesical pode ser útil.
Inicia-se a sua observação com cortes transversais baixos explorando
desde a região vesical até ao cego.
Figura 6.8 – Aspecto US normal de uma ansa jejunal notando-se as válvulas
coniventes
59
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 6.9 – Aspecto US do íleon terminal
APÊNDICE CECAL
O apêndice normal é mais difícil de localizar (observado em
30-80% dos casos de acordo com a experiência do observador) do
que o apêndice patológico podendo ser útil a utilização de sondas
lineares de alta frequência. Poderá ser identificado através de cortes
transversais, longitudinais e oblíquos na região lateral direita após
localização do ascendente e cego seguindo para a válvula ileocecal
(ecogénica) e procurando-o caudalmente a esta (Figura 6.10).
Identifica-se uma estrutura digestiva tubular (ovóide em cortes
transversais) com diâmetro inferior a 6 mm e parede estratificada
com < 2-3 mm de espessura, depressível e sem persistaltismo.
60
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 6.10 – Aspecto US do apêndice normal em corte transversal (a) e
longitudinal (b)
CÓLON
O estudo ecográfico do cólon não é fácil sob circunstâncias
normais, pois o seu elevado conteúdo em gás prejudica a exploração
do mesmo (Figura 6.11). Num corte sagital, o cólon descendente
aparece como um tubo contendo ar e, em secção transversal, assume
o aspecto de olho de búfalo (Figura 6.12). A técnica de US
hidrocólica melhora a sua exploração, através da introdução de
enema de 1500 cc de água. Para obtenção de bons resultados é
imprescindível uma adequada limpeza prévia do cólon. Com esta
técnica o cólon é visualizado como estrutura tubular livre de ecos
com 4 a 5 cm de diâmetro e com bandas ecogénicas finas curtas que
partem da parede para o lúmen correspondendo às haustras (Figura
6.13). A espessura da parede é geralmente considerada normal até 23 mm.
61
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 6.11a e b – Aspecto US normal do cólon em corte longitudinal
Figura 6.12 – Aspecto US normal do cólon em corte transversal, visualizando-se
um diverticulo (seta branca)
Figura 6.13 – Aspecto US do cólon utilizando a técnica hidrocólica
62
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
VII. APARELHO URINÁRIO E GENITAL
Ana Nunes*
A ultra-sonografia do rim e aparelho urinário é um método
importante na abordagem diagnóstica da patologia urológica,
constituindo um exame de primeira linha. É um exame não invasivo,
de baixo custo e sem necessidade de preparação prévia ou utilização
de contraste.
Para a exploração ecográfica urológica utiliza-se uma sonda
convexa com baixas frequências (2,5 a 5 MHz) semelhante à
utilizada para a exploração do restante abdómen. Poder-se-á utilizar
o doppler a cores e o power-doppler para avaliação da
vascularização.
ANATOMIA
Os rins apresentam dimensões variáveis, sendo considerado
normal um diâmetro longitudinal de 10 a 12 cm e um diâmetro
transversal de 4 a 6 cm. Os contornos renais são regulares e lisos,
diferenciando-se da gordura peri-renal de aspecto hiperecogénico. A
espessura do parênquima renal varia entre os 1,3 e 2,5 cm e diminui
no indivíduo idoso, podendo apresentar apenas 1 cm. Em cerca de
10% dos doentes, o parênquima renal do bordo lateral esquerdo,
*Hospital Garcia de Horta - Almada
63
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
próximo do pólo superior, pode atingir 3 cm de espessura originando
um aspecto em “bossa de camelo”. O parênquima apresenta um
aspecto homogéneo e uma ecogenecidade ligeiramente inferior à
hepática e esplénica. É possível diferenciar o córtex das pirâmides
medulares, que apresentam uma menor ecogenecidade e têm um
aspecto triangular ou arredondado. O limite entre o parênquima renal
e o seio renal está geralmente bem definido.
O seio renal é constituído por tecido conjuntivo, pelos vasos
renais, pelos vasos linfáticos e pelas vias excretoras proximais. É um
estrutura hiperecogénica e apresenta uma configuração ovóide nos
cortes longitudinais e arredondada nos cortes transversais. As vias
excretoras proximais apresentam um conteúdo anecogénico devido à
presença de urina, sendo o bacinete facilmente identificado com um
diâmetro que varia entre 1 e 2,5 cm.
A ultra-sonografia renal permite observar a relação dos rins
com os vários órgãos adjacentes, nomeadamente o fígado, o baço, o
cólon (ângulos hepático e esplénico) e o pâncreas, bem como com os
planos musculares e os grandes vasos abdominais.
AVALIAÇÃO ULTRA-SONOGRÁFICA DOS RINS
A identificação dos rins é realizada durante a exploração do
abdómen com o doente em decúbito dorsal. O rim direito é
facilmente observado colocando a sonda abaixo do rebordo costal
direito e utilizando o parênquima hepático como janela acústica. É,
64
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
também, possível recorrer a cortes oblíquos no flanco direito com o
doente em decúbito lateral esquerdo parcial. O rim esquerdo
identifica-se colocando a sonda abaixo do rebordo costal esquerdo. A
sua visualização pode ser dificultada pela presença de gás nos órgãos
digestivos ou pela interposição da grelha costal, pelo que poderá ser
necessário colocar o doente em decúbito lateral direito ou pedir ao
doente para realizar inspirações forçadas.
O estudo dos rins deve ser realizado com cortes longitudinais e
transversais e devem ser tidos em conta os seguintes aspectos: forma,
dimensões
e
regularidade
dos
contornos
renais;
espessura,
homogenecidade e reflectividade do parênquima; forma e dimensões
do sistema excretor e permeabilidade dos vasos (Figuras 7.1 e 7.2).
Existem múltiplas variantes anatómicas do normal que não
deverão ser confundidas com situações patológicas. Algumas das
variantes incluem alteração da forma, nomeadamente: lobulação fetal
persistente, hipertrofia das colunas de Bertin, impressão esplénica,
hipertrofia de um lábio do hilo ou má rotação renal. A loca renal
pode estar vazia por agenésia, aplasia, hipoplasia ou rim atrófico,
sendo habitual uma hipertrofia do rim contra-lateral. Podem surgir
ectopias e união anómala dos rins (p.ex. rim em ferradura).
65
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
Figura 7.1 e 7.2 – Corte longitudinal do rim esquerdo e rim direito
AVALIAÇÃO ULTRA-SONOGRÁFICA DOS URETERES
Os ureteros habitualmente não são visíveis, excepto em
situações de dilatação. A dilatação da árvore excretora pode surgir
secundariamente a uma bexiga muito distendida ou na mulher
grávida, não tendo significado patológico nestas situações.
AVALIAÇÃO ULTRA-SONOGRÁFICA DA BEXIGA
O exame da bexiga deverá ser realizado com este órgão em
replecção e com o doente em decúbito dorsal. A correcta observação
deverá incluir cortes longitudinais e transversais supra-púbicos
(Figuras 7.3 e 7.4).
A bexiga apresenta-se como uma estrutura de aspecto
rectangular nos cortes transversais e triangular nos cortes
longitudinais, simétrica, com conteúdo anecogénico. Frequentemente
observam-se artefactos de reverberação junto à parede anterior e
66
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
posterior. A parede é fina (1 a 3 mm), de contorno regular e
ecogénica.
É possível identificar o trígono (que mede 5 mm de espessura)
e os orifícios uretrais que surgem como uma elevação hipoecogénica
ao nível da base com cerca de 5 mm de espessura e 1 cm de
comprimento. Por vezes, visualiza-se o jacto ureteral com aspecto de
um trajecto ecogénico.
A bexiga cheia funciona como janela acústica para a
observação dos órgãos reprodutores, nomeadamente da próstata,
glândulas seminais, útero e ovários.
Figuras 7.3 e 7.4 – Cortes transversal e longitudinal da bexiga
AVALIAÇÃO
ULTRA-SONOGRÁFICA
DA
PRÓSTATA
E
VESÍCULAS SEMINAIS
A próstata encontra-se junto ao pavimento da bexiga e
anteriormente ao recto. Tem uma forma ovóide ou semicónica, em
forma de castanha, com ecoestrutura homogénea e fracamente
ecogénica. No entanto, pode surgir alguma heterogenecidade no
67
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
parênquima ou calcificações, sem significado patológico. Os cortes
transversais permitem medir o seu diâmetro antero-posterior que
varia entre 2 e 3 cm e o transversal que varia entre 3 e 5 cm (Figuras
7.5 e 7.6).
As vesículas seminais podem ser observadas nos cortes
transversais da próstata como estruturas semilunares, de pequenas
dimensões, hipoecogénicas, adjacentes à face posterior da próstata e
ao colo vesical.
Figuras 7.5 e 7.6 – Cortes transversal e longitudinal da próstata
ÚTERO E OVÁRIOS
O
útero
relaciona-se
posteriormente
com
o
recto
e
anteriormente com a bexiga. A sua posição é variável com o estado
de replecção da bexiga e do recto, encontrando-se com maior
frequência em anteroversoflexão. O seu tamanho e forma variam
com a idade e paridade da mulher. Na mulher adulta, mede cerca de
7 cm longitudinalmente e 5 cm transversalmente. Na parede uterina
distingue-se o miométrio e o endométrio. A ecoestrutura do
68
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
endométrio varia em função da fase do ciclo menstrual. A sua
espessura varia entre 3 e 8 mm na fase proliferativa e entre 7 e 14
mm na fase secretora. Na fase menstrual surge como uma linha fina
hiperecogénica, na fase proliferativa inicial torna-se isoecoide, na
fase proliferativa tardia tem um aspecto trilaminar e na fase secretora
é mais ecogénica. Na pós-menopausa, o endométrio é fino e regular.
(Figuras 7.5 e 7.6)
Figuras 7.5 – Cortes longitudinal
e transversal do útero
Figura 7.6 – Corte longitudinal do útero
e vagina
Os ovários localizam-se, na maioria dos casos, lateralmente ao
útero. Têm uma forma ovóide, de contornos nítidos e ecogenicidade
intermédia, semelhante à do miométrio. A sua morfologia varia com
a idade e estado reprodutivo da mulher, apresentando uma estrutura
homogénea antes da menarca e na pós-menopausa. Durante o ciclo
ovulatório a sua estrutura é muito variável.
69
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
CORTES ECOGRÁFICOS FUNDAMENTAIS
FIGADO
CORTES SAGITAIS
LOBO CAUDADO
70
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
CORTES SUBCOSTAIS - VEIAS SUPRA-HEPÁTICAS
VEIA PORTA E HILO HEPÁTICO
71
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
VESICULA BILIAR
VIA BILIAR
72
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
PÃNCREAS
73
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
TRONCO CELÍACO
VEIA ESPLÉNICA
74
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
BAÇO
75
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
PAREDE DIGESTIVA (ESTÔMAGO, CÓLON)
RINS
76
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
BEXIGA
ÚTERO
PRÓSTATA
77
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
PLANOS ABDOMINAIS MAIS IMPORTANTES
Abdomen sup
Quadrante inf esq
Corte sagital
Corte para-iliaco
obliquo
Quadrante sup dto
Quadrante sup dto
Corte oblíquo
Corte obliquo
Abdomen sup
Abdómen sup
Corte transversal
Corte sagital na
linha
medioclavicular
Flanco dto
Quadrante sup esq
Corte intercostal em
Corte transversal
decúbito lateral esq
Flanco esq
Abdómen inf Corte
Corte intercostal em
suprapúbico
decúbito lateral dto
Flanco esq
Abdómen inf
Corte alto em
Corte transversal
decúbito lateral dto
suprapúbico
78
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
ESTRUTURA
VALORES DE REFERÊNCIA
FÍGADO - LINHA MEDIOCLAVICULAR
12-13cm
FÍGADO - PLANO MEDIANO
15-16cm
FÍGADO - LOBO CAUDADO
<35mm
VESÍCULA – ESPESSURA PAREDE
<3mm
VBP
<6mm
VBP (COLECISTECTOMIZADO)
<9mm
C.WIRSUNG (CABEÇA-CORPO-CAUDA)
3-2-1mm
BAÇO – DIÂMETRO CRÂNEO-CAUDAL
<13cm
BAÇO - ESPESSURA
<5cm
BAÇO - ÁREA
<50cm2
<5mm
PAREDE DIGESTIVA
RIM – DIÂMETRO LONGITUDINAL
10-12cm
RIM – DIÂMETRO TRANSVERSAL
4-6cm
RIM - PARÊNQUIMA RENAL
1.3-2.5cm
<13mm
VEIA PORTA
<2cm
VEIA CAVA INFERIOR
<6mm na periferia hepática
VEIAS SUPRAHEPÁTICAS
>1cm junto à VCI
ART AORTA (ACIMA DO RIM)
<2,5cm
ART AORTA – ECTASIA
2-5-3cm
ART AORTA – ANEURISMA
>3cm
79
Ecografia Clínica para Gastrenterologistas - Curso Prático 2011
REFERÊNCIAS DE ESTUDO
-
Abdominal Ultrasound, How, Why and When, Jane Bates,
Second Edition, 2004
-
Color Atlas of Ultrasound Anatomy, B. Block, 2004
-
The Practice of Ultrasound – A step-by-step guide to
abdominal scanning, B. Block, 2004
-
Tratado de Ultrasonografia Abdominal, Asociación Española
de Ecografía Digestiva, 2010
-
http://www.efsumb.org/guidelines/guidelines01.asp
-
http://www.efsumb.org/ecb/ecb-01.asp
80