FEBRE E INFILTRADOS PULMONARES DE REPETIÇÃO - 15/07/09
Autores: Karin Mueller Storrer, R4 pneumologia, UNIFESP e Carlos Alberto de Castro Pereira,
médico-assistente UNIFESP-SP
•
•
•
•
•
•
•
•
•
•
•
•
•
•
•
•
Feminina, branca, 37 anos, não fumante.
Início há dois anos com quadro de tosse, chiado e dispnéia associado a pneumonias de repetição.
Assintomática entre os episódios de pneumonia.
Anemia hemolítica há dois anos, tendo sido tratada por seis meses até janeiro de 2008 com
prednisona.
Nega asma infância ou outras comorbidades. Nega etilismo
Pais e irmão hígidos
Nega exposição a agentes nocivos ou medicações.
Nega sintomas de DRGE e de vias aéreas superiores
Nega antecedentes de asma
Em uso de azitromicina 250mg em dias alternados desde maio 2008, tendo apresentado apenas
um episódio de pneumonia desde então.
Ao exame físico:
Tórax:-sons respiratórios normais, ausência de ruídos adventícios.
Restante do exame físico normal.
SpO2 em repouso=98%; após exercício em degrau=97%.
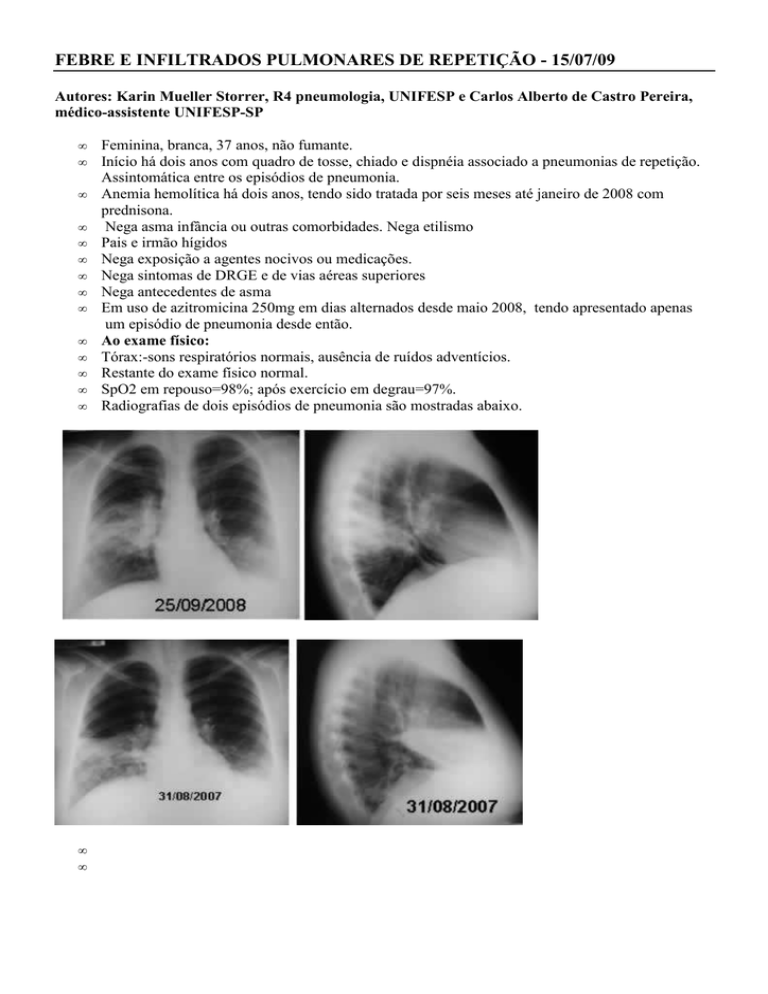
Radiografias de dois episódios de pneumonia são mostradas abaixo.
•
Exames complementares
Leucócitos=3130/mm3, com neutrófilos 1002 e linfócitos=1743; ausência de esosinofilia. Plaquetas
12600/mm3.
Hb=10,7 g%.
DHL=233 U/ml
Bilirrubina total=0,8 mg/dL, indireta 0,7mg/dL
Submetida à broncoscopia em 22/10/2007. A biópsia revelou:
•
•
•
- Septos com edema e congestão vascular e infiltrado inflamatório linfocitário discreto.
- Processo inflamatório crônico com discreta fibrose
- Áreas de bronquiolite obliterante com pneumonia em organização
Questão 1. Qual o diagnóstico mais provável no presente caso:
•
•
•
•
•
Lupus eritematoso sistêmico
Vasculite sistêmica
Hiperesplenismo
Imunodeficiência comum variável
BOOP idiopática
Pneumonia recorrente é definida como mais de um episódio de pneumonia em um ano ou mais de três
episódios durante a vida, com resolução radiograficamente documentada entre os episódios (Kaplan,
2006). Um primeiro ataque de pneumonia pode resultar em bronquiectasias residuais e infecções de
repetição no mesmo local. Todas as radiografias prévias devem ser recuperadas para avaliação, devendose prestar particular atenção aos locais de comprometimento e resolução entre os episódios. Pneumonias
repetidas na mesma localização sugerem doença obstrutiva ou pulmonar localizada, como
bronquiectasias, devendo ser indicada broncoscopia. Infiltrados pulmonares recorrentes de causa não
infecciosa podem cursar com febre e simular pneumonias de repetição. Para complicar ainda mais a
situação, algumas doenças pulmonares com infiltrados fixos podem predispor a pneumonias recorrentes.
Um exemplo é a proteinose alveolar, situação em que a patogenia envolve a formação de anticorpos
contra o GM-CSF, o que também predispõe a pneumonias bacterianas de repetição e outras infecções
como micoses.
Quando se encontra um paciente com pneumonias de repetição, é útil considerar as defesas do organismo
que poderiam estar alteradas, o que facilita os episódios. As defesas podem ser anormais por defeitos
sistêmicos ou locais.
Causas gerais
Em séries de adultos com pneumonias recorrentes, são causas predisponentes comuns o alcoolismo,
diabetes melllitus e a insuficiência cardíaca congestiva. Os mecanismos de defesa nestas condições são
alterados por diversos mecanismos, que fogem à presente discussão.
Sinusite crônica pode se associar a mecanismos de defesa anormais do trato respiratório inferior, como
nas imunodeficiências, asma e outras, mas também pode responder por pneumonias de repetição de
maneira isolada. Nestes casos em geral os surtos de sinusite precedem as infecções pulmonares. Não
esquecer da granulomatose de Wegener, que cursa com sinusite em mais de 90% dos casos, e infiltrados
pulmonares.
Doenças de vias aéreas
Vias aéreas permeáveis é uma barreira para infecções. Uma falta da função de filtro das vias aéreas
superiores pode resultar em penetração aumentada de bactérias e material particulado para as vias aéreas
inferiores. Se as vias aéreas inferiores de condução se tornam obstruídas, agentes infecciosos e materiais
estranhos tornam-se aprisionados, causando um volume aumentado de secreções e uma resposta
inflamatória. Compressão das vias aéreas podem ser adquiridas de uma fonte externa ou interna. São
exemplos: pacientes com traqueostomias, inalação de corpos estranhos, tumores endobrônquicos,
obstrução externa das vias aéreas por linfadenopatias, traqueobroncomegalia com colapso expiratório à
tosse, aspiração, e defeitos anatômicos.
A aspiração pode ser facilitada por incoordenação orofaríngea ou crico-faríngea, como ocorre nas
doenças neuromusculares. O refluxo gastro-esofágico pode resultar em pneumonias recorrentes. Em
crianças, defeitos anatômicos respondem por uma proporção de 8-28% das pneumonias recorrentes.
Dentre estes situam-se os seqüestros pulmonares e as fístulas traqueoesofágicas.
Defeitos funcionais no clearance das vias aéreas
Os pacientes com DPOC, por apresentarem colonização do trato respiratório com S. pneumoniae e H.
influenzae, além de diminuição do clearence mucociliar associado muitas vezes à permanência do hábito
tabágico, estão predispostos a infecções respiratórias repetidas. As exacerbações na DPOC são
caracterizadas por alteração da coloração ou aumento da quantidade de expectoração e piora da dispnéia.
Em geral não há febre e a radiografia não mostra áreas de consolidação. Em certos paciente, entretanto,
ocorrem pneumonias de repetição. Nestes casos, deve-se buscar a presença associada de bronquiectasias
em tomografia de alta resolução, feita for do período infeccioso, desde que podem ocorrer dilatações
brônquicas reversíveis no período de doença ativa.
Outra causa de pneumonias de repetição é a fibrose cística, uma doença genética que causa alteração das
glândulas exócrinas em vários níveis de intensidade. O quadro clínico pode variar de um
comprometimento difuso, com doença pulmonar obstrutiva crônica associada à insuficiência pancreática
e cirrose biliar até quadros mais leves e restritos ao trato respiratório, com doença obstrutiva leve,
espessamento peribroncovascular, bronquiectasias e infecções de repetição. Nestes casos, o diagnóstico
pode ser feito apenas na vida adulta.
A asma pode se associar a pneumonias de repetição. Em crianças episódios de atelectasias repetidas por
formação de tampões de muco, pode cursar com febre quando a causa da crise decorre de infecções virais,
resultando em falsos diagnósticos de pneumonias de repetição. Em asmáticos podem ocorrer infiltrados
pulmonares de repetição não infecciosos, como nos pacientes com aspergilose broncopulmonar alérgica e
pneumonia eosinofílica crônica, situação onde metade dos acometidos são portadores de asma.
A síndrome da discinesia ciliar é uma deficiência congênita do transporte mucociliar; por defeitos
diversos nos cílios. Estes pacientes apresentam nfecções de trato respiratório superior recorrentes (sinusite
e otite média aguda supurativa) associado a pneumonias de repetição. O diagnóstico pode ser mais difícil
quando a doença não se apresenta com dextrocardia (componente da síndrome de Kartagener).
Imunodeficiências
Anormalidade no sistema imunológico pode resultar em pneumonias de repetição. Existem múltiplas
linhas de defesa, cada uma exibindo um perfil particular de infecções.
A produção de anticorpos é mantida pela linhagem de células B. A deficiência mais comum é a
deficiência de IgA
Pacientes podem ter níveis de IgG total normal, embora possam ter defeitos nas sub-classes de IgG, a
mais comum sendo uma deficiência combinada de IgG2 e IgG4. Pacientes com ou sem deficiência de
subclasses de IgG podem ter defeitos funcionais da imunidade humoral, os quais podem ser apenas
diagnosticados medindo-se a resposta dos anticorpos à imunização. Geralmente, pacientes com defeitos
da imunidade humoral têm infecções sino-pulmonares recorrentes, particularmente por H influenzae,
Mycoplasma pneumoniae, e S pneumoniae. Hipogamaglobulinemia secundária é frequentemente
observada em pacientes com leucemia linfocítica crônica e mieloma múltiplo.
Imunodeficiência mediada por células tem várias etiologias conhecidas, congênitas e adquiridas. As
células T desempenham um papel central nas defesas contra infecções virais e fúngicas, bem como na
regulação da resposta dos anticorpos. O exemplo clássico de deficiência congênita das células T é a
síndrome de DiGeorge, no qual um defeito no deselvolvimento do timo leva a produção e maturação
inadequada das células T. Defeitos adquiridos das células T são encontrados na infecção pelo HIV e em
transplantados.
O sistema do complemento é uma coleção de proteínas que são particularmente importantes na luta contra
agentes bacterianos encapsulados, tais como S. pneumoniae e H. influenzae.
Distúrbios de fagocitose incluem diversas condições, como a doença granulomatosa crônica, a síndrome
de Job (hiper-IgE), deficiência de mieloperoxidase, e a síndrome de Chediak-Higashi. Estes pacientes em
geral têm infecções cutâneas associadas a infecções respiratórias repetidas, incluindo a formação de
abscessos pulmonares. S aureus, Serratia, Burkholderia bem como fungos, são agentes etiológicos
freqüentes.
Condições que imitam pneumonias de repetição
Várias doenças podem cursar com febre e infiltrados pulmonares recorrentes. Um importante diagnóstico
diferencial das pneumonias de repetição é a bronquiolite obliterante com pneumonia em organização
idiopática, ou pneumonia em organização criptogênica (POC). Nesta condição são observados
histologicamente pólipos em bronquíolos respiratórios, ductos e espaços alveolares, acompanhado por
pneumonia em organização em parênquima adjacente mais distal. As paredes alveolares apresentam
infiltrado inflamatório crônico com hiperplasia de pneumócitos tipo II. A POC geralmente acomete
indivíduos na quinta e sexta décadas, com sintomas semelhantes aos de uma pneumonia adquirida na
comunidade podendo estar associados dispnéia ou sintomas gripais, além de perda ponderal. As imagens
radiológicas são bastante sugestivas e incluem consolidações peribrônquicas e periféricas. Opacidades
recorrentes e migratórias são comuns. No presente caso, a biópsia transbrônquica revelou pneumonia em
organização, mas este achado pode ser encontrado em qualquer pneumonia infecciosa em fase de
resolução.
As pneumonias eosinofílicas incluem doenças caracterizadas por apresentar infiltrado pulmonar por
eosinófilos, com ou sem eosinofilia periférica. A pneumonia eosinofílica crônica frequentemente resulta
em infiltrados pulmonares de repetição. As manifestações são semelhantes à POC, podendo haver febre
baixa, emagrecimento, sudorese noturna e tosse. Infiltrados periféricos são clássicos, porém podem ser
inespecíficos. Eosinofilia sanguínea está presente na maioria dos casos.
Nesta linha também pode apresentar-se a pneumonite por hipersensibilidade (PH). A PH resulta da
resposta inflamatória imunologicamente mediada pela inalação de agentes orgânicos e inorgânicos.
Dentre os agentes responsáveis pela PH estão a inalação de mofo, excreções de pássaros, e agentes
diversos como isocianatos, encontrados em tintas. Repetidas exposições intensas podem resultar em
infiltrados pulmonares recorrentes e falsos diagnósticos de pneumonias de repetição.
As vasculites pulmonares podem causar infiltrados pulmonares de repetição, seja por lesão vascular com
hemorragia, infiltração granulomatosa do parênquima pulmonar ou por infiltrados eosinofílicos, como na
síndrome de Churg-Strauss.
Hemorragias alveolares, pneumonia em organização ou infecções respiratórias podem ser encontradas no
lupus eritematoso sistêmico.
Adultos que apresentam pneumonias de repetição representam um desafio. A avaliação inicial deve
constar (baseado na história clínica) de dosagem de imunoglobulinas, tomografia de tórax e seios da face,
broncoscopia (principalmente se o acometimento pulmonar é unifocal), avaliação esofágica (EDA,
esofagomanometria) e testes de função pulmonar.
Resposta correta: D
FAN-negativo
FR-negativo
IgA
11,2 (59-396)
IgM
14 (55-300)
IgG
190 (650-1500)
Complemento T
C2
98
97
Questão 02 – São condições associadas à imunodeficiência comum variável todas as baixo, EXCETO:
•
•
•
•
•
Sarcoidose
Bronquiectasias
Pneumonia em organização
Anemia hemolítica
Pneumonia intersticial linfóide
A imunodeficiência comum e variável (IDCV) é a síndrome de imunodeficiência primária mais comum
em adultos, apresentando uma prevalência que varia, na literatura, de 1:10.000 / 25.000 a 1:50.000. É
caracterizada por hipogamaglobulinemia, infecções respiratórias de repetição, várias alterações
imunológicas associadas e predisposição a doenças auto-imunes (anemia hemolítica, LES, Sjogren, AR) e
neoplasia (principalmente linfoma não Hodgkin e carcinoma gástrico). Caracteristicamente apresenta
baixos níveis de IgG (<450mg/dL) associado a diminuição de IgA (<5mg/dL) e/ou IgM (<20mg/dL).
Alterações na produção de anticorpos (imunodeficiência humoral) são responsáveis por 65% das
imunodeficiências primárias enquanto deficiência combinada humoral e celular ocorre em 15% dos casos.
Ambos os sexos são igualmente afetados, apresentando distribuição bimodal de início do aparecimento
dos sintomas (primeira e terceira décadas).
Até 25% dos pacientes com IDCV podem apresentar doença auto-imune, sendo anemia hemolítica e
púrpura trombocitopênica as mais comuns (5-8%). Alguns pacientes podem abrir o quadro clínico com
estas alterações antes do diagnóstico de IDCV. Outras doenças incluem anemia perniciosa e tireoidite
auto-imune, sendo menos comum LES, AR, vitiligo e vasculites. As neoplasias mais comuns são
linfomas (principalmente não-Hodgkin) e câncer gástrico, porém também podem ocorrer em mama,
próstata, ovário, pele e cólon. Portanto, investigação periódica e avaliação de histórico familiar é
importante.
Mais de 95% dos pacientes apresentam infecções de vias aéreas superiores e inferiores de repetição, o que
pode levar gradualmente ao desenvolvimento de bronquiectasias. Em alguns estudos observou-se que esta
complicação pode ocorrer mesmo naqueles pacientes que fizeram reposição de imunoglobulinas. Não se
sabe ao certo se o comportamento das bronquiectasias nos pacientes com IDCV é semelhante ao de
pacientes com fibrose cística (FC) , em que os agentes mais comuns na doença inicial são S. pneumoniae
H.e influenzae e com a evolução estes pacientes passem a ser colonizados por S. aureus. Porém
colonização por P. auruginosa em doença grave parece ser menos comum em IDCV que na FC. Para
diagnóstico e monitorização destes pacientes está indicada tomografia de alta resolução (TCAR), sendo a
prova de função pulmonar mais indicada avaliação da evolução da doença.
Outras alterações pulmonares que podem ocorrer associadas a IDCV são hiperplasia linfóide (HL),
pneumonite intersticial linfocítica (PIL), doença pulmonar granulomatosa e pneumonia em organização
(PO). A prevalência de doença intersticial pulmonar (DIP) associada a IDCV pode chegar a ser 240 vezes
maior que na população em geral, segundo alguns estudos. Diversas alterações podem ser vistas na TCAR
como espessamentos septais, atenuações em vidro fosco, nódulos e faveolamento. A prova de função
pulmonar alterada associada a alterações em lavado broncoalveolar, mesmo na presença de TCAR
normal, pode sugerir DIP, porém alguns estudos demonstram que a correlação entre extensão do
infiltrado reticular e DLCO fornece um melhor índice de comprometimento pulmonar.
A estimulação crônica por agentes, associada à desregulação imune alterando o tecido linfóide associado
ao brônquio (BALT) pode explicar a HL e a PIL. A doença granulomatosa pode ser bastante semelhante
à sarcoidose, infiltrando pulmões, pele e outros órgãos, acometendo entre 5-10% dos pacientes com
IDCV. Não se sabe a causa certa, podendo estar relacionada com desregulação de linfócitos T e
consequente produção de TNF-α (já que esta citocina está relacionada a formação de granulomas), ou
ainda infecção viral por herpes vírus 8. A doença pulmonar granulomatosa exibe infiltrado inflamatório
associado rico em linfócitos, o que a diferencia da sarcoidose. Muitos casos publicados na literatura
antiga eram denominados de sarcoidose.
A associação de IDCV e doença granulomatosa representa pior prognóstico por estar mais relacionada a
doenças linfoproliferativas e auto-imunes. Diferencia-se da sarcoidose por acometer mais brancos e estar
associada a hipogamaglobulinemia (ao contrário da hipergamaglobulinemia policlonal encontrada na
sarcoidose), além de apresentar uma padrão tomográfico peculiar com espessamento septal interlobular
com maior acometimento das regiões médias e inferiores dos pulmões bilateralmente, além de nódulos
mais em lobos inferiores. Porém o achado de linfonodomegalia hilar, micronódulos pulmonares e hepatoesplenomegalia deve alertar para exclusão de doença linfoproliferativa antes de fechar diagnóstico de
doença granulomatosa. A pneumonia em organização pode ser encontrada isoladamente ou em associação
a doença granulomatosa ou PIL.
Resposta correta: A
Questão 03 – Com relação ao tratamento da IDCV qual afirmação é verdadeira:
•
•
•
•
•
A via preferencial de administração da imunoglobulina é a IM.
Os níveis de IgG são usados para avaliar resposta ao tratamento de reposição de imunoglobulinas
Acetilcisteína deve ser usada em doses elevadas
Não se deve utilizar corticóide para pacientes com bronquiectasia associada a IDCV
Utilização de inibidores de TNF-α é contra-indicado por já tratar-se de uma imunodeficiência de
imunoglubulinas e portanto inibir esta citocina causaria piora da resposta imune
O tratamento da IDCV baseia-se na reposição de imunoglobulina intravenosa na dose de 300-400 mg/Kg
a cada 3-4 semanas para manter níveis de IgG acima de 5g/L, apesar de alguns pacientes beneficiarem-se
de níveis acima de 7g/L. Pode também ser aplicada via subcutânea em doses semanais, apresentando
menos efeitos colaterais em comparação com via intravenosa que pode incluir cefaléia, náuseas, mialgias,
artralgias, ansiedade, leucopenia, dores abdominais e em casos mais graves e raros, anafilaxia,
insuficiência renal aguda, infarto agudo do miocárdio embolia venosa periférica e pulmonar. A via
intramuscular não é mais utilizada por apresentar absorção inferior quando comparada com via
intravenosa e subcutânea.
O tratamento ideal da DIP associada a IDCV ainda não está definido. A reposição de imunoglobulina
parece não exercer efeito na DIP. A doença granulomatosa costuma ser responsiva a esteróides e pode ser
responsiva a metotrexate. Para PIL há alguns relatos sobre utilização de ciclosporina e azatioprina assim
como micofenolato mofetil. A utilização de inibidores de TNF-α vem sendo estudada com infliximabe
para doença granulomatosa difusa e etanercepte para forma cutânea. Estudos de relato de casos propõem
utilização de altas dose de infliximabe para doença granulomatosa grave podendo ser necessário dose
adicional de manutenção para evitar recidiva e possível efeito sinérgico com corticóide oral.
O tratamento das bronquiectasias depende da persistência das infecções de repetição e piora da função
pulmonar apesar da reposição de imunoglobulinas. Nestes casos pode estar indicado utilização de
macrolídeos que teriam, além de efeito antibiótico, efeito imunomodulador.
Além disso, podem ser
utilizados corticóides inalatórios para diminuir produção de expectoração, não estando definido papel dos
β2 de longa duração. Inibidores de leucotrieno e mucolíticos não têm indicação.
Em resumo, a IDCV apesar de ser rara, deve fazer parte do diagnóstico diferencial das pneumonias de
repetição, uma vez que o diagnóstico tardio pode resultar em déficit pulmonar permanente, tratamento
incorreto e incompleto das comorbidades associadas e não detecção de neoplasias potencialmente
tratáveis em estágios iniciais.
Resposta correta: B
Referências bibliográficas
•
•
•
•
•
•
•
•
•
•
•
•
•
Ekdahl K, Braconier JH, Rollof J. Recurrent pneumonia: a review of 90 adult patients. Scand J
Infect Dis 192;24: 70-76.
Garcia M; Rojas HF; Manzur N; Pamplona M; Torrero LC; Macian V; Tordera MP. Respiratory
disorders in common variable immunodeficiency. Respir Med 2001; 95:191-195.
Geppert EF. Recurrent pneumonia. Chest 1990; 98:739-45.
Kaplan KA, Beierle EA, Faro A, Eskin TA, Flotte TR. Recurrent pneumonia in children: A case
report and approach to diagnosis. Clin Pediatrics; 2006: 15-22.
Niederman MS; Sarosi GA; Glassroth J. Respiratory infections. 2º ed (2001), p327-329.
Park JES; Beal I; Dilworth JP; Tormey V; Haddock J. The HRCT appearences of granulomatous
pulmonary disease in common variable immune deficiency. Eur Respir J 2005; 54:359-364.
Park MA; Li JT; Hagan JB; Maddox DE; Abraham RS. Common variable immunodeficiency: a
new look at an old disease. Lancet 2008; 372:489-502.
Popa V; Colby TV; Reich SB. Pulmonary interstitial disease in Ig deficiency. Chest 2002;
122:1594-1603
Tanaka N; Kim JS; Bates CA; Brown KK; Cool CD; Newell JD; Lynch DA. Lung disease in
patient with common variable immunodeficiency: chest radiographic and computed tomographic
findings. J Comput Assist Tomogr 2006; 30:828-838.
Tarzi MD; Grigoriadou S; Carr SB; Kuitert LM and Longhurst HJ. Clinical immunology Review
Series: An approach to the management of pulmonary disease in primary antibody deficiency.
Clin Exper Immun 2008; 155:147-155.
Thatayatikom A; Thatayatikom S; White AJ. Infliximab treatment for severe granulomatous
disease in common variable immunodeficiency: a case report and review of the literature. Ann
Allergy Asthma Immunol 2005; 95:293-300.
Torigean DA; LaRosa DF; Levinson AI; Litzky LA; Miller WT. Granulomstous-lymphocytic
interstitial lung disease associated with common variable immunodeficiency. J Thorac Imaging
2008; 23:162-169.
Winterbauer RH; Bedon GA; Ball Jr WC. Recurrent pneumonia. Ann Int Med 1968; 70:689-700.








![[159] 65. BROnQUITE AGUdA 66. PnEUMOnIA cOMUnITÁRIA nO](http://s1.studylibpt.com/store/data/005889019_1-5f1e317583c896c73e7e648b6bfd1d7b-300x300.png)
