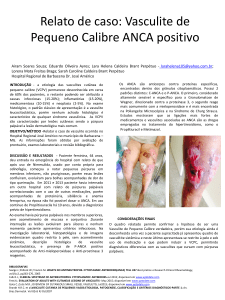
Vasculite sistêmica associada à
infecção
Alexandre W. S. de Souza
Unifesp-EPM
Discussão
• Diferenças clínicas entre os sorotipos da hepatite C?
• Vasculite associada à hepatite C com dosagens de
crioglobulinas negativas
• Quando e como tratar a hepatite C?
• Terapia imunossupressora em paciente com
vasculite severa associada à infecção
Vasculites sistêmicas
• Grupo heterogêneo de doenças raras
• Inflamação e necrose da parede vascular
• Manifestações clínicas
–
–
–
–
–
Tamanho do vaso
Leito vascular acometido
Extensão do acometimento
Sinais e sintomas inespecíficos
Início subagudo
• Superposição de manifestações
Sistemas de Classificação
• Primárias ou secundárias
–
–
–
–
Infecções
Medicamentos
Neoplasias
Doenças reumáticas
autoimunes
• Sistêmicas ou isoladas
• Mecanismo fisiopatológico
• Vasculites não classificadas
Sistemas de Classificação
• Classificação de Chapel-Hill
Jeanette JC et al. Arthritis Rheum 1994;37:187.
Vasculites & Infecção
•
•
•
•
•
•
•
•
Vírus
HBV
HCV
HIV
Varicela
Eritrovírus B19
CMV
HTLV-1
• Bactérias/fungos/protozoários
– Imunocomplexos
• Eritema nodosum leprosum
– Invasão direta da parede do
vaso
– Vasculite necrotizante
• Pseudomonas aeruginosa
• Legionella pneumophila
• Fusobacterium necrophorum
– Aneurismas micóticos
Pagnoux C et al. Clin Exp Rheumatol. 2006;24(Suppl 41):S71.
Vaculites & Infecção
Vírus
Vasculite
HCV
Vasculite crioglobulinêmica
PAN
HBV
PAN
Vasculite crioglobulinêmica
HIV
PAN
Vasculite cerebral
Aneurismas de aorta
Varicela-zóster
Vasculite cerebral
Vasculite retiniana e cutânea
Eritrovírus B19
Vasculite leucocitoclástica cutânea
PAN?
CMV
Vasculite sistêmica – imunossuprimidos
HTLV-1
Vasculite retiniana, SNC ou cutânea
Pagnoux C et al. Clin Exp Rheumatol. 2006;24(Suppl 41):S71.
HCV
•
•
•
•
•
Vírus de fita única de RNA
Seis genótipos (30 subtipos)
Hepatite aguda assintomática
Progressão para hepatite crônica 77-85%
Manifestações extra-hepáticas 40-74%
HCV – Manifestações extra-hepáticas
Antonelli A et al. Clin Exp Rheumatol 2008;26(1 Suppl 48):S39.
Fisiopatologia
Hepatopatia
crônica
Hepatócitos
HCV
Proteína E2
CD81
Linfócito B
Manifestações extrahepáticas
BLyS
Diminuição do limiar
de ativação
policlonal
Autoanticorpos
Crioglobulinas
Linfoma não
Hodgkin
Vasculites & HCV
• Crioglobulinas: 40-60% dos pacientes com HCV.
• Fatores de risco para crioglobulinemia:
–
–
–
–
–
Sexo feminino
Consumo > 30g/dia de álcool
Fibrose extensa
Genótipos II e III
HLA: DR11, DR3, DR4, B8+DR3.
• Pacientes com HCV e crioglobulinemia +
– Artralgias, fadiga e púrpura palpável
– Vasculite crioglobulinêmica : 5-10%.
• Vasculite crioglobulinêmica HCV + em até 80% dos
casos
Crioglobulinemia
•
Tipo I: Ig monoclonal, só uma classe
ou subclasse de cadeia pesada ou leve,
altos níveis e precipitação rápida.
• Tipo II: crioglobulinas mistas
policlonais com componente
monoclonal com atividade de fator
reumatóide.
• Tipo III: crioglobulinas mistas
policlonais, heterogêneas, várias
classes de Igs, baixos níveis e
precipitam lentamente.
Brouet et al. Am J Med 1974;57:775.
Alb
Alb
Alb
Vasculites & HCV
• Fatores de risco para vasculite crioglobulinêmica
–
–
–
–
–
Idade avançada
Maior duração da hepatite C
Crioglobulinemia mista tipo II
Maiores níveis de crioglobulinas
Expansão clonal de linfócitos B
• Fatores prognósticos da vasculite crioglobulinêmica
– Idade > 60 anos
– Envolvimento renal
– Maior extensão da vasculite
Sene D et al. J Rheumatol 2004;31:2199.
Ferri C et al. Arthritis Rheum 2004;33:355.
Vasculite crioglobulinêmica – Manifestações
•
•
•
•
Púrpura palpável
Ulceras dolorosas de MMII
Artrite
Glomerulonefrite
– GN membranoproliferativa
• Polineuropatia periférica
– Distal
– Sensitiva
– MMII > MMSS
• Síndrome seca
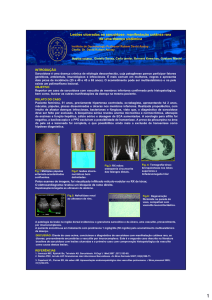
•Polineuropatia
periférica sensitivomotora e axonal
•Púrpura de MMII e
glúteos
•FRy
•Livedo reticular
•Infecção pelo HCV
(F1A0)
•Polineuropatia
periférica sensitivomotora e axonal
•Púrpura de MMII e
glúteos
•FRy
•Livedo reticular
•Genótipo 1A
•Vasculite
leucocitoclástica
•FR positivo (350UI/mL)
•Ausências
•Crioglobulinas
•Consumo de
Complemento
•Gamopatia
•Nefrite
Dúvidas em relação ao caso clínico
• Quais as condições de coleta do sangue para a
pesquisa de crioglobulinas?
– Grande variabilidade inter-laboratorial
– Pequenos níveis (tipo III) também se associam a
manifestações graves
– Resultados falso negativos por perda de
criopreciptado no transporte e armazenamento
– Há certeza que o soro foi mantido a 37°C até o
resfriamento?
Sargur R et al. Ann Clin Biochem. 2010;47:1.
Crioglobulinas
• Imunoglobulinas que precipitam em temperatura abaixo da
corpórea.
• Ressolubilizam quando reaquecidas a 37°C.
• Variação: 50μg/mL a 10mg/mL.
• Coleta correta:
– Sangue 10-20mL em seringa pré-aquecida a 37°C.
– Manter a 37°C 30 a 60 minutos antes de centrifugar.
– Centrifugar por 10 minutos a 2.500 RPM.
• Manter soro a 4°C por até 7 dias criopreciptado.
• Reaquecer a 37°C
• Quantificação das crioglobulinas
Kallemuchikkal U & Gorevic PD. Arch Pathol Lab Med 1999:123:119.
Consequências da coleta inadequada
•
•
•
•
Falso negativo de crioglobulinas
Perda da atividade de fator reumatóide
Perda de imunoglobulina monoclonal
Dosagem de imunoglobulinas falsamente
normal ou baixa
Dúvidas em relação ao caso clínico
• Qual a profundidade da biópsia?
– Biópsia incisional ou por punch?
– Artéria vs. vênula pós-capilar?
– Há destruição da camada elástica interna?
– Há necrose fibrinóide?
– IF direta foi realizada?
• Há co-infecção pelo HIV?
Diagnóstico?
• Vasculite necrotizante secundária à infecção
pelo HCV (semelhante à PAN?)
• Vasculite crioglobulinêmica com resultado
falso negativo para crioglobulinas
• Vasculite leucocitoclástica cutânea secundária
à infecção pelo HCV
Vasculite necrotizante & HCV
• Associação entre HCV e PAN
Cacoub P. Ann Intern Med 1992;116:605.
• Pacientes com PAN
– Anti-HCV positivo em 5-12%
– Maioria com crioglobulinemia
Quint L et al. Clin Exp Rheumatol 1991;57:482.
Carson CW et al. J Rheumatol 1993;20:304.
• Pacientes com hepatite C e vasculite semelhante
à PAN < 1%.
Cacoub P et al. Arthritis Rheum 1999;42:2204.
Vasculite pelo HCV tipo PAN vs. Crioglobulinêmica
HCV-PAN
(10 pacientes)
HCV-MC
(7 pacientes)
Vasculite sistêmica grave
10
0
Envolvimento neurológico
Mononeurite múltipla 4
membros (> motor)
Polineuropatia distal
sensitiva
10
0
Artérias médias > 70mm
Capilares, vênulas,
arteríolas e peq artérias
5/5
0/0
Púrpura-livedo
7
5
Fator Reumatóide
7
5
Crioglobulinas II/III
9/1
6/1
Complemento consumido
8
7
Genótipo 1b
3
6
Variáveis
Vasculite necrotizante
Vaso envolvido
HAS maligna/insuficiência renal
Cacoub P et al. J Rheumatol. 2001;28:109.
Estratificação pré-tratamento
• Doença de leve a moderada
– Artralgias, púrpura, neuropatia e/ou proteinúria
• Doença grave
– Mononeurite múltipla, perda de função renal,
doença cutânea extensa (úlceras e necrose distais)
• Doença fulminante
– Necrose de extremidades, hiperviscosidade, GN
rapidamente progressiva, envolvimento GI, do
SNC e/ou pulmonar graves.
Saadoun D et al. Curr Opin Rheumatol 2008;20:23.
Tratamento – Agentes anti-virais
• Interferon alfa + ribavirina
• Estudos abertos (47 pacientes)
• Eficácia:
– Manifestações cutâneas (100%)
– Renais (50%)
– Neurológicas (25-75%)
Zuckerman E et al. J Rheumatol 2000;27:2172.
Naarendorp M et al. J Rheumatol 2001;28:2466.
Cacoub P et al. Arthritis Rheum 2002;46:3317.
Tratamento – Agentes anti-virais
• Interferon peguilado + ribavirina
– 18 pacientes com Peg-INFα 2b 1μg/kg/semana +
ribavirina 1000mg/dia por 12 meses.
– RNA indetectável em 83% em 12 meses.
– Melhora dos sintomas clínicos na maioria.
– Recidiva em 44% após suspensão do tratamento.
Mazzaro C et al . J Hepatol 2005;42:632.
Tratamento - Agentes anti-virais
• INFα2b 3 milhões de UI x3/semana + ribavirina (32
pacientes)
• Peg-INF α2b 1,5μg/kg/semana + ribavirina (40
pacientes)
• Tempo mínimo de tratamento: 6 meses.
Resposta completa
INF tradicional
PegINF
Clínica
56,2%
67,5%
Virológica
53,1%
62,5%
Imunológica
31,2%
57,5%
Saadoun D et al. Arthritis Rheum 2006;54:3696.
Tratamento - Imunossupressores
• Pacientes com doença grave/fulminante
– Mononeurite múltipla, perda de função renal,
doença cutânea extensa (úlceras e necrose distais)
• CE e imunossupressores (80%)
• Plasmaferese (67%)
– Ciclofosfamida
– Azatioprina
– Micofenolato mofetil
Ramos-Casals M & Font J. Lupus 2005;14(Suppl 1):s64.
Tarantino A et al. Kidney Int 1995;47:618.
Tratamento – Rituximabe
• Publicações: 13 artigos.
• 57 pacientes avaliados.
• Indicação principal:
– Ausência de resposta ao
INFα/CE
• Dose do RTX
• Resposta
– Vasculite cutânea (84,2%)
– Artralgias (61,4%)
– Neuropatia periférica
(54,4%)
– Glomerulonefrite (31,6%)
– 375mg2 semanal em 4
infusões.
Saadoun D et al. Curr Opin Rheumatol. 2008;20:23.
Tratamento - Rituximabe
• Associação:
– Peg-INFα + ribavirina + rituximab (22 pacientes)
– Peg-INFα + ribavirina (15 pacientes)
Variáveis
PegINF+Ribavirina+ RTX
PegINF+Ribavirina
Resposta completa
54,5%
33,3%
Clearence do RNA viral e
conversão de linf B
mono para policlonal em
3 anos
83,3%
40,0%
Persistência de
crioglobulinas
22,7%
33,0%
Dammaco F et al. Blood. 2010 Mar 22. [Epub ahead of print]
Tratamento
Saadoun D et al. Curr Opin Rheumatol 2008;20:23.
Tratamento de nossa paciente?
• Diagnóstico
– Vasculite associada ao
HCV com crio negativa?
– HIV???
• Gravidade
– Neuropatia periférica
• Indicação de INFα e
ribavirina?
– RNA + qualitativo
– Qualitativo?
– Bx hepática F1A0
• Prednisona e
imunossupressores?
• Rituximabe?