ACOMPANHAMENTO DE MULHERES COM ALTERAÇÃO POSITIVA NO
EXAME CITOPATOLÓGICO: UM ESTUDO DE CASO
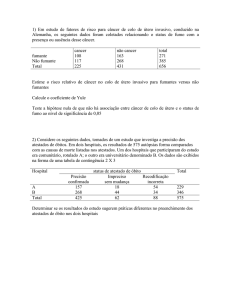
Darsone Aguetoni
[email protected]
Orientador: Prof. Dr. José Santo Dal Bem Pires
Universidade Estadual de Maringá
[email protected]
RESUMO
A presente pesquisa mostra o acompanhamento das mulheres cadastradas no sistema de busca
ativa, do programa de controle do câncer de colo do útero do Estado do Paraná, e que
receberam o diagnóstico, com alterações positivas, no exame citológico da Unidade Básica de
Saúde (UBS) do Jardim São Jorge, no município de Paranavaí. O estudo bibliográfico alusivo
ao tema, baseou-se em autores contemporâneos, revistas científicas e também por meio da
internet. A coleta de dados se fez pelo estudo documental do prontuário das pacientes,
reuniões com a enfermeira responsável pela UBS e agentes comunitários de saúde, o que
permitiu uma leitura qualitativa dos serviços de saúde ofertados às pacientes envolvidas, bem
como uma leitura quantitativa dos dados organizados em tabelas e gráficos. A análise foca, o
seguimento dessas mulheres dentro da política de atendimento, acompanhamento e
tratamento, do Programa Municipal Preventivo do Câncer, que prevê modelo de atendimento
de base. Conclui-se então que um atendimento mais humanizado e diferenciado deve ser
realizado e visto como uma das estratégias de suma importância a ser implementada, para que
as mulheres em situação de risco percebam a importância da realização do controle,superem
seus medos e tabus e colabore com a equipe médica, seguindo as orientações e tratamento
estabelecidos.
Palavras-chave: Acompanhamento. Prevenção. Câncer do colo uterino.
1. INTRODUÇÃO
Conforme o Programa Gestão – Pacto pela vida, (MS, 2007), no Brasil morreram 7
mil mulheres por ano, na última década devido ao câncer uterino. É um número assustador,
principalmente ao constatar que a doença pode ser prevenida e tratada se diagnosticada no
início de seu desenvolvimento. O programa “VIVA MULHER - Programa Nacional de
Prevenção do Câncer Uterino”, lançado com uma campanha pelo Ministério da Saúde, em
1997, foi um avanço para o controle do câncer ginecológico, e visa cumprir um papel
fundamental: a defesa da vida das mulheres brasileiras (INCA, 2003).
Câncer sempre foi uma palavra amedrontadora para quase todo o mundo, até mesmo
para médicos especialistas na área. Para uma pessoa desinformada, então, significa doença
fatal. No entanto, é uma distorção preconceituosa, pois como outras doenças igualmente
graves, nem sempre o câncer leva ao óbito. Qualquer doença pode matar, seja a pneumonia, a
2
hepatite, a dengue hemorrágica ou o infarto. Mas quando as pessoas recebem o diagnóstico,
muitas têm a reação de que foram condenadas à morte e apesar de todas as informações, dos
grandes progressos terapêuticos obtidos na área nos últimos vinte anos a primeira reação é de
desespero.
Conforme Miller (apud REDH, 2004), programas de diagnóstico precoce do câncer do
colo do útero (screening) são considerados medidas de saúde pública para prevenção, e
baseiam-se na teoria de que os casos de carcinoma invasivo são precedidos por uma série de
lesões, as neoplasias intra-epiteliais cervicais, que podem ser detectadas e tratadas.
Diante dessa contextualização, o presente estudo destaca o acompanhamento das
mulheres que receberam o diagnóstico, com alteração positiva no exame citológico
(Papanicolau), da unidade básica de saúde do Jardim São Jorge, no município de Paranavaí,
na região noroeste do Estado do Paraná. Envolve pacientes usuárias do SUS (Sistema Único
de Saúde), cadastradas no Sistema de Busca Ativa, do Programa de Controle do Câncer de
Colo do Útero do Estado do Paraná.
No estudo indagou-se como o atendimento, encaminhamento e esclarecimento das
mulheres, com alteração positiva no exame citológico, podem influenciar positivamente no
tratamento e cura do câncer de colo de útero.
Tendo em vista a questão levantada, o presente trabalho visa contribuir com a saúde
das mulheres com alteração positiva no exame citológico, identificando como o
acompanhamento através da “Busca Ativa” pode proporcionar melhores resultados para as
pacientes através de maiores esclarecimentos do câncer uterino; descrevendo as formas de
prevenção, relacionando as alterações no exame citológico, identificando e analisando as
formas de atendimento e acompanhamento oferecidos pelas políticas públicas, via SUS, às
pacientes com diagnóstico positivo no exame citológico (Papanicolau).
A importância da pesquisa que revela pelo pioneirismo em analisar como está sendo
realizado o acompanhamento, após o diagnóstico do exame preventivo de câncer dessas
mulheres com alteração positiva, ou seja, se as ações desenvolvidas são adequadas às
necessidades de saúde das mesmas, através de um estudo retrospectivo e atual no atendimento
prestado a elas e, consequentemente, à toda a sociedade.
Acredita-se que os resultados obtidos pelo estudo podem ser aplicados em outros
municípios, não de forma generalizada, mas certamente será um bom indicativo para melhorar
a saúde da mulher brasileira.
3
2. REVISÃO DA LITERATURA
2.1 AS POLÍTICAS PÚBLICAS IMPLEMENTADAS PELO GOVERNO FEDERAL
QUANTO AO CÂNCER UTERINO
Em 1986, o Ministério da Saúde expandiu a ação da Campanha Nacional de Combate
ao Câncer, com a criação do Pro Onco (um programa específico para desenvolver ações de
controle do câncer no Brasil), foi então que teve início o Instituto Nacional de Câncer
(INCA).
Conforme o INCA, (MS, 2006), em 1990, com a promulgação da Lei Orgânica de
Saúde, a Lei que criou o SUS (Sistema Único de Saúde), novo impulso foi dado ao INCA, ao
ser incluído especificamente nessa Lei, em seu artigo 41, como órgão referencial para o
estabelecimento de parâmetros e para avaliação da prestação de serviço ao SUS. Desde então,
em 1991,1998 e 2000, decretos presidenciais vêm ratificando a função do INCA como órgão
governamental responsável por assistir o Ministério da Saúde na formulação da política
nacional de prevenção e controle do câncer, (PNPCC) e como seu respectivo órgão
normativo, coordenador e avaliador.
O INCA coordena e desenvolve ações nas cinco áreas estratégicas para o controle do
câncer que são a prevenção, a assistência médico-hospitalar, a pesquisa, a educação e a
informação epidemiológica.
O Viva Mulher – Programa Nacional de Controle do Câncer do Colo do Útero e de
Mama tem como principal objetivo a organização de uma prestação de serviços
suficientemente ágil para atender uma demanda de mulheres informadas e motivadas a se
submeterem aos exames e tratamentos indicados, reduzindo a mortalidade e as repercussões
físicas, psíquicas e sociais desses cânceres na mulher brasileira, por meio da oferta de serviços
para prevenção e detecção em estágios iniciais da doença e de suas lesões precursoras e do
tratamento e reabilitação das mulheres. Com relação ao controle do câncer do colo do útero,
as ações contemplam a detecção precoce por meio de exame citopatológico; a garantia do
tratamento adequado da doença e de suas lesões precursoras em 100% dos casos; e o
monitoramento da qualidade do atendimento à mulher, nas diferentes etapas do Programa
(INCA, 2003).
Lançado em 1996, o Programa de Controle do Câncer do Colo Uterino entrou em
1988 em sua fase de consolidação, após uma campanha de intensificação ocorrida em 1998. A
forma de abordagem adotada pelo Programa é o oferecimento do exame citopatológico
(Papanicolau) às mulheres de maior risco para o câncer do colo do útero e suas lesões
4
precursoras, além do tratamento ou acompanhamento das lesões detectadas pelo exame
citopatológico. O tratamento priorizado é em nível ambulatorial, por meio da cirurgia de alta
freqüência (CAF) orientada pela colposcopia.
As diretrizes e estratégias traçadas para o Programa contemplam a formação de uma
rede nacional integrada, com base em um núcleo geopolítico gerencial, sediado no município,
que permitirá ampliar o acesso da mulher aos serviços de saúde.
O Instituto Nacional de Câncer tem desempenhado o seu múltiplo papel em todas as
frentes da prevenção e controle do câncer no Brasil, com equilíbrio e qualidade. Como um
órgão do governo, como um órgão normativo, como um órgão assistencial, como um órgão
formulador e coordenador de políticas públicas, como um órgão de pesquisa e também como
um órgão disseminador do conhecimento e práticas oncológicas (INCA, 2006).
2.2 PREVENÇÃO
A prevenção do câncer de colo uterino conforme Goulart (2003), Ramos (2005) e
INCA (2006), passa por cuidados e informações sobre o uso de preservativos, a prevenção de
doenças sexualmente transmissíveis e a orientação sexual desestimulando a promiscuidade.
Como aliados estão os exames ginecológicos periódicos como o Papanicolaou e a
colposcopia.
Segundo Costa (2005), Digene (2007) e Lira (2007), para ajudar a prevenir o câncer do
colo do útero, a mulher deve consultar um ginecologista regularmente — a intervalos de um a
três anos, no máximo, segundo recomendação médica — e submeter-se ao exame
Papanicolau, um procedimento que permite detectar precocemente a displasia do colo do
útero.
As mulheres que iniciaram a atividade sexual precocemente ou tiveram vários
parceiros sexuais, ou ainda convivem com um homem que também tenha tido várias
parceiras, devem fazer o Papanicolau anualmente. Quanto mais cedo a mulher se tornar
sexualmente ativa e quanto maior o número de parceiros sexuais, maiores são os riscos de
câncer de colo do útero. A importância do Papanicolau não está no fato de detectar o câncer,
mas de ajudar a preveni-lo por meio da detecção de alterações pré-cancerosas nas células
dessa parte do corpo, que podem então ser destruídas. Quando uma mulher manifestar alguns
dos sintomas descritos, conforme o INCA (2006), Digene (2007) e Lira (2007), deve consultar
um médico. Se houver suspeita de câncer, ela poderá fazer um Papanicolau, uma colposcopia
(exame do colo uterino com um instrumento especial de visualização) e uma biópsia do colo
5
uterino. Neste último exame, uma pequena amostra de tecido é removida para análise
microscópica.
2.2.1 Papanicolau (preventivo do câncer de colo uterino)
Conforme Ramos (2005) e o INCA (2006), o exame de Papanicolau é feito para a
prevenção do câncer de colo uterino. Esta região é a parte do útero situada dentro do canal
vaginal, na parte superior onde há células que podem se modificar produzindo um câncer.
Para acompanhar o processo celular no colo uterino, é aconselhável fazer este exame uma vez
ao ano.
Para Ramos (2005, p. 3), o exame consiste num:
[...] raspado das células do colo e do canal cervical, que são coletados durante um exame
ginecológico de rotina. O espéculo vaginal é introduzido na vagina para que o colo do útero
seja visualizado. Com uma espátula, o médico e/ou enfermeiro, coleta algumas células do colo
uterino e da vagina e realiza esfregaço numa lâmina de vidro. Esta lâmina é examinada em
microscópio para que sejam identificadas anormalidades que sugiram o aparecimento de um
câncer.
Além de detectar o câncer, o Papanicolau serve também para o diagnóstico de
infecções, alterações que possam vir a ser causadas pelo HPV, vírus que apresenta certos tipos
potencialmente carcinogênicos (causadores de câncer). Para a realização do exame é
aconselhável não manter relações sexuais dois dias antes do exame, não usar duchas, cremes
ou medicações vaginais por três dias antes do exame, e não estar menstruada. Colposcopia é
um exame que permite visualizar a vagina, a vulva e o colo do útero através de um aparelho
chamado Colposcópio, que garante o aumento da área a ser analisada até 10 vezes do tamanho
real. O exame é geralmente feito no próprio consultório médico com a paciente na mesa de
exame. Após colocar o espéculo vaginal, o médico examina o colo do útero com auxílio de
produtos químicos e corantes para realçar as áreas a serem analisadas. Com a colposcopia, ele
consegue detectar pequenas alterações impossíveis de serem vistas a olho nu. Indolor, este
exame dura cerca de 10 minutos e é geralmente recomendado para mulheres que têm um
resultado anormal do exame de Papanicolaou, suspeita de Papiloma Vírus (HPV), alteração
no exame ginecológico ou ainda quando é necessária uma biópsia do colo do útero (RAMOS,
2005).
O carcinoma do colo uterino é a segunda neoplasia ginecológica mais freqüente em
mulheres no Brasil, tendo sido responsável por 10 mil mortes em 2006 (INCA 2006), segundo
dados do Ministério da Saúde.
6
O diagnóstico tardio desta patologia, comum nas cidades subdesenvolvidas do país, é
o principal responsável por essas taxas de mortalidade. Atualmente muitos autores
questionam a utilização rotineira dos exames historicamente padrões para estadiamento do
câncer do colo uterino, destacando-se a cistoscopia, enema baritado, linfangiografia, urografia
excretora e o exame proctológico, em vista da melhor qualidade das imagens oferecidas pela
tomografia computadorizada e a ressonância magnética (REDH, 2004).
2.2.2 Prevenção e controle do câncer ginecológico no Paraná
Trata-se de um Programa implantado pela Secretaria Estadual de Saúde, em outubro
de 1997, em parceria com a Sociedade Paranaense de Patologia, Fórum Popular de Mulheres
e municípios. O objetivo é reduzir a mortalidade por câncer do colo do útero no Paraná, por
meio de capacitação dos profissionais para realização de exames preventivos e tratamento
adequado para os casos diagnosticados, bem como equipamento de unidades de atendimento.
Numa primeira fase, de outubro/1997 a outubro de 1998, foram atendidas mulheres de 30 a
49 anos, faixa etária em que a doença ocorre com maior freqüência, e aquelas que nunca
fizeram o exame. Hoje, a faixa etária que se busca para prevenção do câncer do colo do útero,
é de mulheres entre 25 e 59 anos. E principalmente aquelas mulheres que por medo ou por
tabu nunca realizaram exame citopatológico (SESA/ISEP/CIDS/DSI, 2008).
No Paraná, em 2007, foram registradas 225 mortes de mulheres por câncer de colo de
útero (SESA/ISEP/CIDS/DSI, 2008), mortes estas que poderiam ser evitadas pelo diagnóstico
em fase inicial. As ações de educação em saúde para a prevenção do câncer ginecológico,
uma vez assumidas pelos gestores municipais, com a supervisão e incentivo do gestor
Estadual e Federal, poderão mudar a epidemiologia da doença. O aumento da cobertura dos
exames preventivos (Papanicolau) mudará, com certeza, o curso das mortes pelo câncer
ginecológico no Paraná. Desde a implantação do Programa em 1997, e no decorrer dos anos
subseqüentes, existem condições favoráveis no Paraná para um excelente desempenho de
serviços e ações organizadas, que favorecem a saúde da mulher desde o planejamento
gerencial; distribuição de material para realização da coleta de exames citopatológicos;
treinamentos de recursos humanos; parceria com a Sociedade Brasileira de Patologia e
Associação Paranaense de Patologia, com eficiente controle e monitoramento externo da
qualidade em Citopatologia Cérvico Vaginal (SESA/ISEP/CIDS/DSI, 2008), buscando
sempre a melhoria da qualidade nos laudos citopatológicos, bem como uma infra-estrutura de
laboratórios instalada para a realização de até 1 milhão de exames preventivos do câncer do
7
colo do útero, por ano.
2.3 CÂNCER – UMA CONCEPÇÃO SIMPLIFICADA
O Câncer tem se constituído, no decorrer da história, em uma doença que muito tem
preocupado os vários segmentos da sociedade. É o nome dado a um conjunto de mais de 100
doenças que têm em comum o crescimento desordenado (maligno) de células que invadem os
tecidos e órgãos, podendo espalhar-se (metástase) para outras regiões do corpo.
Na percepção de Oliveira, (2001, p. 9.):
[...] o câncer também chamado de tumor, neoplasma, neoplasia, blastoma... é uma
doença que se origina de uma única célula que acaba perdendo o controle de si mesma
e começa a se multiplicar sem parar, perdendo sua forma e comportamento normal por
alterações genéticas.
Dividindo-se rapidamente, essas células tendem a ser muito agressivas e
incontroláveis, determinando a formação de tumores (acúmulo de células cancerosas) ou
neoplasias malignas. Por outro lado, um tumor benigno significa simplesmente uma massa
localizada de células que se multiplicam vagarosamente e se assemelham ao seu tecido
original, raramente constituindo um risco de vida.
Os diferentes tipos de câncer correspondem aos vários tipos de células do corpo. Por
exemplo, existem diversos tipos de câncer de pele porque a pele é formada de mais de um tipo
de célula. Se o câncer tem início em tecidos epiteliais como pele e mucosas ele é denominado
carcinoma. Se começa em tecidos conjuntivos como osso, músculo ou cartilagem é chamado
de sarcoma. Outras características que diferenciam os diversos tipos de câncer entre si são: a
velocidade de multiplicação das células e a capacidade de invadir tecidos e órgãos vizinhos ou
distantes (metástases), (INCA, 2008).
Para Almeida Filho e Rouquayrol (1992), o câncer ocupa o quarto lugar entre as
causas de morte no Brasil, sendo que, entre as causas provocadas por doenças diagnosticadas,
ele é o segundo colocado. O câncer se tornou mais comum no século XX, não por causa da
poluição ou da radiação, mas porque a expectativa de vida da população cresceu. Como o
câncer é uma doença que afeta mais freqüentemente os idosos e o número de pessoas nessa
faixa etária cresceu na população, a incidência do câncer também aumentou.
Para Costa, (2005), embora seja muito raro em pessoas na faixa dos 20 anos, o risco de
desenvolvimento de câncer dobra consideravelmente entre 30 e 40 anos de idade, e dobra
8
mais uma vez em cada década subseqüente. Isso significa que pessoas na faixa dos 70 anos
correm o dobro do risco de câncer que pessoas na faixa dos 60 anos e 16 vezes o risco de
pessoas na faixa dos 30 anos. Entretanto, foram feitos grandes progressos no diagnóstico e no
tratamento do câncer.
2.3.1 O câncer uterino
Segundo Barros, Marin, e Abrão (2002), o câncer cérvico uterino é uma neoplasia
maligna localizada no epitélio da cérvica uterina, originada de alterações celulares que
apresentam atípicas progressivamente maiores. Estas evoluem de modo imperceptível
terminando em carcinoma cervical invasor em um período que varia de 10 a 20 anos. É uma
das raras moléstias malignas curáveis em 100% dos casos, quando diagnosticados
precocemente.
Segundo o Manual de Condutas Médicas (MS/INCA, 2006), o câncer do colo do útero
é um tumor que apresenta um desenvolvimento lento e progressivo ao longo de muitos anos, e
somente apresenta sintomas característicos quando a doença já se encontra em forma
avançada, nesta fase uma em cada três mulheres morre da doença.
Para Costa (2005); Digene, (2007) e Lira (2007), o carcinoma do colo uterino é a
segunda neoplasia ginecológica mais freqüente em mulheres no Brasil, segundo dados do
Ministério da Saúde (INCA, 1996). O diagnóstico tardio desta patologia, comum nas cidades
subdesenvolvidas do país, é o principal responsável por essas taxas de mortalidade.
Os autores acima citados afirmam que o câncer de colo uterino é a segunda neoplasia
mais comum em mulheres em todo o mundo, corresponde anualmente a 15% de todos os
casos de tumores femininos. No Brasil, estima-se que o câncer do colo do útero seja o terceiro
mais comum na população feminina, sendo superado pelo câncer de pele não melanoma e
pelo de mama. Este tipo de câncer representa de 10% a 15% de todos os tumores malignos em
mulheres e trata-se de uma doença que pode ser prevenida.
De acordo com o INCA (1999), dentre todos os tipos de câncer, é o que apresenta um
dos mais altos potenciais de prevenção e cura. Ocorrendo principalmente em mulheres de 40 a
60 anos de idade, essas características somadas a existência de um método de rastreamento,
sensível, seguro e de baixo custo, o exame citopatológico, torna possível a detecção de lesões
precursoras e de formas iniciais, justificando os esforços para se atingir prioritariamente essa
faixa etária nos programas de rastreamento em massa.
Desse modo, os fatores de risco que elevam o número de casos de câncer do colo
9
uterino entre as mulheres são: o baixo índice sócio-econômico, tabagismo, carências
nutricionais, hipovitaminose A e C, condição feminina de subordinação em que os parceiros
dificultam suas iniciativas de cuidados com a saúde ginecológica, somados aos tabus, ao
pudor e ao medo na realização do exame. A falta de informação e a dificuldade de acesso a
serviços, a multiplicidade de parceiros, início precoce na atividade sexual, multiparidade,
antecedentes familiares, condições de higiene e doenças sexualmente transmissíveis (DST),
principalmente as decorrentes de papilomavírus humanus (HPV), sistema imunológico
suprimido devido ao uso de corticóides sistêmicos, transplantes, terapias para outros tumores
ou AIDS, fazem com que as mortes por câncer uterino permaneçam com indicadores
elevados.
Onde a infecção pelo vírus do HPV, representa o principal fator de risco de
desenvolvimento do câncer do colo do útero, estudos que utilizam métodos de hibridização
têm mostrado que, em mais de 90% dos casos, podem ser atribuídos a alguns tipos de HPV,
sendo o HPV 16 responsável pela maior proporção de casos (50%), seguido do HPV 18
(12%), HPV 45 (8%) e HPV 31 (5%) (MS/INCA,1999).
A infecção com tipos de HPV oncogênicos pode causar alterações nas células do colo
do útero, as quais podem se tornar lesões pré – cancerosas, também chamadas de precursoras
do câncer. O câncer invasivo é precedido por lesões precursoras, as neoplasias intra-epiteliais
cervicais (NIC), classificadas em três graus de acordo com a estrutura e a organização das
células do colo do útero, obtidas no exame de papanicolau.
NIC I – ASCUS e AGUS - Lesões de baixo grau que ocorrem nas camadas
superficiais; NIC II - Lesões de maior grau que ocorrem nas camadas superficial e basal; e,
NIC III – Lesões de alto grau que ocorrem em todas as camadas. São as lesões precursoras do
câncer invasivo.
Assim, a história natural do câncer do colo do útero pode ser dividida em três fases: a
primeira quando está presente a infecção leve, sem outras manifestações detectáveis, a
segunda quando já estão presentes alterações das células do colo do útero, que caracterizam as
lesões intra-epiteliais, e a terceira caracterizada pelo câncer invasivo, fase essa irreversível e
que se não tratada levará ao óbito.
A grande arma no combate ao câncer de colo uterino continua sendo a correta
orientação por parte dos serviços de saúde sobre a importância de exames preventivos anuais,
como o Papanicolaou, já que estudos comprovam que a sua realização periódica reduz em
70% a mortalidade por este câncer na população de risco.
10
2.3.2 Sintomas
Segundo Goulart (2003) e Costa (2005), as mulheres que já passaram pela menopausa
podem ter um leve sangramento vaginal e aquelas que ainda estão menstruando poderão
apresentar menstruações muito intensas ou sangramento entre as menstruações. É possível,
também, aparecer uma secreção que varia desde um líquido aquoso róseo até um fluido
espesso, marrom e de odor fétido. Ele pode causar uma dor intermitente semelhante à cólica
menstrual. O sintoma que mais desperta suspeita é o sangramento vaginal em uma mulher que
já alcançou a menopausa e que não tem tido esse tipo de sangramento há algum tempo.
2.3.3 Tratamento
Dependendo do resultado do exame citopatológico, diversas condutas são possíveis,
desde a simples repetição citopatológica em 6 meses (as lesões de baixo grau – HPV e NIC I
regridem espontaneamente em 80% das vezes), até um tratamento cirúrgico, passando pela
possibilidade de resolução por meio de um tratamento clínico. O tratamento das lesões
precursoras do câncer do colo do útero é individualizado para cada caso. Varia desde o
simples acompanhamento cuidadoso a diversas técnicas, incluindo a biópsia com laser, a
histerectomia, quimioterapia e também radioterapia. As modalidades terapêuticas que
preservam a função reprodutiva e que minimizam a morbidade constituem o principal
objetivo do programa, que espera assegurar com o resultado do estudo histopatológico o
tratamento completo. Embora o método ablativo seja prontamente aceito, a necessidade de um
seguimento das pacientes é obrigatório devido à possibilidade de recidiva local ou de
progressão de lesões residuais (COSTA, 2005; DIGENE, 2007 e LIRA, 2007).
O objetivo do tratamento cirúrgico é promover o controle local, a mutilação mínima e
a obtenção de informações a respeito da biologia do tumor e de seu prognóstico, modulando
assim o tratamento adjuvante. Atualmente, a cirurgia de alta freqüência (CAF) é considerada
um bom método para as lesões precursoras do câncer cervical.
Os aparelhos de CAF geram um tipo de onda que produz, simultaneamente, corte e
hemostasia, substituindo o tratamento através da cauterização ou de substâncias corrosivas
com a vantagem de obter fragmento para o estudo histopatológico. Além disto, possibilita o
tratamento das lesões precursoras do câncer com cirurgia conservadora da fertilidade, não
mutilante em nível ambulatorial, permitindo inclusive a opção de diagnóstico e tratamento na
mesma consulta (COSTA, 2005; DIGENE, 2007 e LIRA, 2007).
11
Cone a frio – Método clássico indicado tanto para o diagnóstico quanto para a
terapêutica de lesões precursoras de alto grau do câncer de colo uterino (NIC II e III). A
grande desvantagem deste método reside no fato da paciente necessitar ser internada para a
realização do procedimento.
Histerectomia abdominal ou vaginal – É o tratamento de escolha para as pacientes
com prole definida e com carcinoma do colo do útero (microinvasor). É necessária a
realização de um cone a frio ou por alça para confirmação do diagnóstico de microinvasão,
antes da indicação da histerectomia. Apesar de a histerectomia ser o tratamento de NIC com a
menor taxa de recidiva, deve-se ter em mente que existem hoje em dia intervenções menos
mórbidas (tais como a CAF), menos custosas e que não levam às mutilações nas mulheres,
tendo taxas de cura bastante aceitáveis sendo recomendada pela experiência internacional,
como a primeira opção (COSTA, 2005; DIGENE, 2007 e LIRA, 2007).
Radioterapia e quimioterapia – A radioterapia é um recurso terapêutico largamente
utilizado no câncer de colo do útero e que se beneficia da capacidade de penetração da
radiação criada pelo bombardeamento de elétrons acelerados, ou raios gama, emitidos pelo
radium ou outro material radioativo em um alvo, reduzindo e, por vezes, eliminando o tumor.
Nos estádios iniciais, I e II A, os resultados da cirurgia e da radioterapia são os
mesmos em relação à sobrevida; sendo que a cirurgia é mais vantajosa na possibilidade de
manutenção da função ovariana e em relação à qualidade da atividade sexual, por manter a
vagina elástica. A partir do estádio II B, a radioterapia oferece maior sobrevida do que a
cirurgia (70% contra 59%). A radioterapia é um recurso terapêutico largamente utilizado no
câncer do colo do útero, sendo indicada como terapia exclusiva nos estádios II B, III A e IIIB,
ou nos estádios iniciais quando a paciente apresenta contra–indicações para o tratamento
cirúrgico. Nos estádios IV A e IB B também pode estar indicada (COSTA, 2005; DIGENE,
2007 e LIRA, 2007).
Como recurso a ser usado após a cirurgia, está indicado quando houver invasão
profunda do estroma, linfonodos acometidos ou se houver recorrência pélvica do tumor.
Como recurso pré-operatório, está indicado nos adenocarcinomas de grande volume e nos
tumores barrel-shaped (tipo especial).
A quimioterapia não é tratamento de escolha para o carcinoma escamoso, mas vários
protocolos atuais têm recomendado o uso concomitante com a radioterapia, aumentando a
resposta individual à terapêutica. Quando usada, como que antecede à radioterapia, pode
induzir seleção de células resistentes à radioterapia, piorando os resultados finais. Quando
utilizada antes da cirurgia pode melhorar o resultado final por redução volumétrica da massa a
12
ser operada. Pode ser utilizada como recurso nos casos de doença recorrente após a cirurgia
ou radioterapia, mas os resultados são precários (COSTA, 2005; DIGENE, 2007 e LIRA,
2007).
2.3.4 Alta complexidade
A política Nacional de Atenção Oncológica garante o acesso das doentes com
diagnóstico clínico ou com diagnóstico definitivo de câncer às Unidades de Assistência de
Alta Complexidade em Oncologia (UNACON) e Centros de Assistência de Alta
Complexidade em oncologia (CACON). Cabe a esse nível de atenção, determinar a extensão
da neoplasia (estadiamento, tratar, cuidar e assegurar a qualidade dos serviços de assistência).
Para o câncer do colo do útero, segundo Ministério da Saúde (2006) e o INCA (1999),
em alguns casos, são recomendados dois tipos de procedimentos: o cirúrgico, no qual podem
ser removidos o colo, o restante do útero, os ovários e as trompas de Falópio, junto com a
coleta de amostras dos nódulos linfáticos localizados na pelve ou próximos ao útero; e/ou a
radioterapia. A mulher deve discutir com o médico os riscos e as vantagens de cada um antes
de escolher o melhor procedimento. As amostras de nódulos linfáticos são examinadas num
laboratório para verificar se existe a necessidade de algum tratamento adicional.
2.3.5 Perspectivas em longo prazo
Conforme o INCA (1996 e 1998), as chances de cura completa são grandes. De fato,
tudo leva a crer que os prognósticos sejam muito mais favoráveis do que na maioria dos
outros tipos de câncer. Entretanto, o tratamento no nível terciário/quaternário, impedirá que a
mulher engravide. Mesmo que os órgãos reprodutores não sejam removidos, a radioterapia
provavelmente interromperá o ciclo menstrual. Uma mulher que ainda tenha menstruações
poderá apresentar alguns sintomas da menopausa. Durante alguns meses após a radioterapia, a
mulher poderá ter diarréia e dificuldade para reter a urina. Após o tratamento ela deverá se
submeter a check-up regulares, conforme a recomendação médica.
2.3.6 Pacto pela vida
Acordo firmado em 2006 entre o Governo Federal, Estados e Municípios que
estabelece indicadores e metas anuais para diversas áreas da saúde de acordo com as
13
características e a capacidade de cumprimento de cada região ou localidade. As propostas são
inseridas em um sistema informatizado, o SISPACTO. Entre outras prioridades pactuadas está
o controle do câncer de colo de útero e de mama, tendo como meta de prevenção ações de
rastreamento.
A meta proposta pelo Ministério da Saúde é que sejam registradas no Sistema de
Informação do Programa de Colo de Útero (Siscolo) informações sobre o acompanhamento e
tratamento de 100 % das mulheres que são diagnosticadas com lesões precursoras de alto grau
de risco para esse tipo de câncer.
A implantação dos sistemas permite a padronização de dados, o que possibilita
observar perfis das doenças e comparar, informações, no âmbito nacional e com outros países.
Também controlam o repasse de verbas para as entidades que prestam serviços ao SUS com a
realização de exames de rastreamento do câncer do útero, numa garantia de transparência de
gastos. (INCA, 2008).
3 PROCEDIMENTOS METODOLÓGICOS
Segundo Minayo (1994, p. 16), se entende por metodologia “o caminho do
pensamento e a prática exercida na abordagem realizada”. A presente pesquisa é um estudo de
caso realizado dentro de uma abordagem descritiva e com tratamento dos dados de forma
qualitativa, de modo a garantir sua representatividade.
A pesquisa ocorreu em Paranavaí, cidade localizada no Estado do Paraná, principal
centro da micro-região de Paranavaí, no noroeste do Estado. Sendo considerado município de
médio porte elegeu-se o bairro Jardim São Jorge para a realização da pesquisa, justificando
que esse bairro vem passando por melhorias em todos seus setores e as mudanças estão
garantindo novos investimentos ao bairro e, consequentemente, mais qualidade de vida aos
moradores.
Admitiu-se como população alvo da pesquisa o grupo de mulheres que participam e/ou
participaram do Programa “Saúde da Mulher”, realizando o exame de coleta preventiva no
Jardim São Jorge, durante o período de 2003 a 2007, com alteração positiva no Exame
Citológico, identificando as mesmas através da Busca Ativa e relacionando-as com os
procedimentos dispensados a elas.
O município de Paranavaí possui 82.133 habitantes. Desse total, 34.161 são mulheres
e dessas 3.847 são moradoras do Jardim São Jorge. Dentre as 3.847 moradoras do Jardim São
Jorge, inseridas no Programa Saúde da Mulher que realizaram coleta de preventivo, 44
14
mulheres apresentaram e/ou apresentam resultados alterados e se tornaram o foco principal da
pesquisa. Destaca-se que esse dado encontrado através da Busca Ativa está em constante
transformação, pois o programa é atualizado dia-a-dia, conforme a realização do exame.
A coleta de dados se fez pelo estudo documental do prontuário das pacientes, reunião
com enfermeira responsável pela UBS e Agentes Comunitários de Saúde, e pelo estudo
bibliográfico alusivo ao tema, baseando-se em autores contemporâneos, revistas científicas e
também através da internet.
4. APRESENTAÇÃO E ANÁLISE DOS DADOS COLETADOS
Após o trabalho de campo e a identificação das pacientes pela Busca Ativa, com
diagnóstico de alteração do exame preventivo, realizou-se a análise documental dos
prontuários dessas mulheres. Os resultados são apresentados a seguir em forma de gráficos e
tabelas, visando oferecer uma dimensão dos resultados encontrados.
A tabela 1, a seguir, apresenta o número dos pacientes com diagnósticos em AGUS –
atipias de significado indeterminado em células glandulares e por faixa etária. Os dados
estudados correspondem ao período 2003 a 2007, no bairro Jardim são Jorge, no município de
Paranavaí, Estado do Paraná.
Tabela 1 – Pacientes com diagnósticos originais em AGUS – atipias de significado
indeterminado em células glandulares e faixa etária.
IDADE
≤ 14
15-19
20-24
25-29
30-34
35-39
40-44
45-49
50-54
55-59
60-64
65-69
70-74
75-79
>80
TOTAL
2003
2004
ANO
2005
TOTAL
2006
2007
1
1
1
1
1
1
2
3
1
4
Fonte: 14ª Regional de Saúde – Centro Regional de Especialidades – ACS/UBS - 2008
Disponível em: <www.saude.pr.gov> Sistema Busca Ativa. Acesso em novembro de 2008
Todas as pacientes da tabela 1 foram encaminhadas em nível secundário CRE, sendo
15
que uma na faixa etária de 25-29 anos realizou CAF – (Cirurgia de Alta Freqüência), Controle
e Alta, uma na faixa etária de 35-39 anos, histerectomia, fez controle e teve alta, e duas na
faixa etária de 40-44 anos abandonaram o tratamento. Uma delas tem histórico psiquiátrico,
retornou após esclarecimentos e orientação e está aguardando resultado de uma nova coleta
realizada, para prosseguimento, provavelmente encaminhamento para tratamento secundário.
A outra retornou ao CRE e foi encaminhada para tratamento cirúrgico hospitalar,
histerectomia.
Na tabela 2 encontra-se o número de pacientes com diagnóstico original ASCUS,
atipias de significado indeterminado em células escamosas e ASCUS associado à HPV e por
faixa etária.
Tabela 2 – Pacientes com diagnóstico original ASCUS – Atipias de significado indeterminado
em células escamosas e ASCUS associado à HPV e faixa etária.
IDADE
14
15-19
20-24
25-29
30-34
35-39
40-44
45-49
50-54
55-59
60-64
65-69
70-74
75-79
>80
TOTAL
2003
ASCU
ASCU
S
S/HPV
2004
ASCU ASCU
S
S/HPV
ANO
2005
ASCU
ASCU
S
S/HPV
2006
ASCU
ASCU
S
S/HPV
2007
ASCU
ASCU
S
S/HPV
3
3
2
1
1
1
1
1
3
1
1
1
1
1
1
1
1
1
TOTAL
3
3
1
6
2
2
3
1
2
1
1
1
1
7
2
3
6
4
2
2
22
Fonte: 14ª Regional de Saúde – Centro Regional de Especialidades – ACS/UBS - 2008
Disponível em: <www.saude.pr.gov> Sistema Busca Ativa. Acesso em novembro de 2008
Observa-se pelo contido na tabela 2 a alta prevalência desses diagnósticos, perfazendo
46% de todos os casos da UBS, no período analisado. Todas as pacientes foram tratadas na
Unidade Básica de Saúde.
A tabela 3 evidencia os pacientes com diagnóstico original em NIC II (displasia
moderada) e por faixa etária.
4
16
Tabela 3 – Pacientes com diagnóstico original em NIC II (displasia moderada) e faixa etária.
IDADE
2003
≤ 14
15-19
20-24
25-29
30-34
35-39
40-44
45-49
50-54
55-59
60-64
65-69
70-74
75-79
>80
TOTAL
ANO
2005
2004
2006
TOTAL
2007
1
1
2
1
1
2
1
1
2
2
2
2
2
1
7
Fonte: 14ª Regional de Saúde – Centro Regional de Especialidades – ACS/UBS - 2008
Disponível em: <www.saude.pr.gov> Sistema Busca Ativa. Acesso em novembro de 2008
Pode-se afirmar, dados os números da tabela 3, que uma das pacientes não foi
encontrada, provavelmente mudou de cidade, foi encaminhada, segundo o prontuário da UBS,
mas não tem registro no CRE – Centro Regional de Especialidades. As outras foram
encaminhadas, ao CRE, todas fizeram CAF (Cirurgia de Alta Freqüência), controle,
acompanhamento e alta, sendo que apenas uma está ainda em tratamento.
Os pacientes com diagnóstico original e por faixa etária em NIC III (displasia
acentuada/carcinoma in situ) estão evidenciados a seguir:
Tabela 4 – Pacientes com diagnóstico original e faixa etária em NIC III (displasia
acentuada/carcinoma in situ).
IDADE
≤ 14
15-19
20-24
25-29
30-34
35-39
40-44
45-49
50-54
55-59
60-64
65-69
70-74
75-79
>80
TOTAL
2003
2004
ANO
2005
2006
TOTAL
2007
1
1
1
1
2
2
1
1
Fonte: 14ª Regional de Saúde – Centro Regional de Especialidades – ACS/UBS - 2008
Disponível em: <www.saude.pr.gov> Sistema Busca Ativa. Acesso em novembro de 2008
17
Na tabela 4, a paciente que aparece no ano de 2006, na faixa etária de 40-44, é a
mesma de 2007, pois ela realizou nova coleta no CRE, e por isso aparece duas vezes, tendo
dois laudos. Das duas pacientes uma já fez e a outra foi encaminhada para histerectomia.
A seguir, na tabela 5, encontra-se os números dos pacientes com diagnóstico original
em NIC I (displasia leve) e NIC I associado à HPV e por faixa etária.
Tabela 5 – Pacientes com diagnóstico original em NIC I (Displasia leve) e NIC I associado à
HPV e faixa etária.
IDADE
≤ 14
15-19
20-24
25-29
30-34
35-39
40-44
45-49
50-54
55-59
60-64
65-69
70-74
75-79
>80
TOTAL
2003
NIC I NIC I
HPV
2004
NIC I NIC I
HPV
ANO
2005
NIC I NIC I
HPV
NIC I
2006
NIC I HPV
NIC I
2007
NIC I HPV
1
1
1
1
1
5
TOTAL
1
1
1
1
1
1
1
1
1
1
1
2
2
2
1
1
1
2
8
2
2
4
Fonte: 14ª Regional de Saúde – Centro Regional de Especialidades – ACS/UBS - 2008
Disponível em: <www.saude.pr.gov> Sistema Busca Ativa. Acesso em novembro de 2008
Sete pacientes foram encaminhadas segundo registro no prontuário da UBS. Uma
delas de 17 anos que não foi encontrada (mudança de endereço) abandonou o tratamento
depois de iniciá-lo no CRE em 2003, outra que também tinha o diagnóstico de AGUS (Atipias
de significado indeterminado de células glandulares) não foi ao CRE e nunca mais realizou
coleta, até a data que o ACS a visitou e a encaminhou para uma nova coleta, aguarda
resultado. Uma outra do ano de 2007, ainda não tinha procurado o ginecologista, sendo
orientada no dia da visita do ACS.
18
Tabela 6 – Faixa etária mais afetada em todos os diagnósticos.
IDADE
2003
> 14
15-19
20-24
25-29
30-34
35-39
40-44
45-49
50-54
55-59
60-64
65-69
70-74
75-79
>80
TOTAL
ANO
2005
2004
2
3
3
1
2
1
2
1
1
2006
1
2
1
1
1
1
3
1
2
4
2
1
1
2
2
TOTAL
2007
6
3
11
6
4
3
9
2
1
2
1
1
2
2
17
5
7
9
9
47
Fonte: 14ª Regional de Saúde – Centro Regional de Especialidades – ACS/UBS – 2008
Disponível em: <www.saude.pr.gov> Sistema Busca Ativa. Acesso em novembro de 2008
25,0%
23,4%
TOTAL EM %
20,0%
19,2%
15,0%
12,8%
12,8%
10,0%
8,5%
6,4%
6,4%
5,0%
4,2%
4,2%
2,1%
0,0%
0,0%
0,0%
0,0% 0,0%
>80
75-79
70-74
65-69
60-64
55-59
50-54
45-49
40-44
35-39
30-34
25-29
20-24
15-19
>14
0,0%
FAIXA ETÁRIA
Gráfico 1 – Faixa etária mais afetada e todos os diagnósticos.
Através da tabela 6 e do gráfico 1, pode-se comprovar que a faixa etária mais afetada
atinge mulheres de 25 as 29 anos de idade com 11 casos; seguida pela faixa de 40 a 44 anos
que apresenta 9 casos; com 6 casos registrados para mulheres entre 30 e 34 anos; com 4 casos
para mulheres entre 35 e 39 anos; 3 casos para mulheres entre 20 e 24 anos e 40 e 44 anos; 2
casos para 55 a 59 anos e 70 a 74 anos. Para as demais faixas etárias não foi diagnosticado
19
nenhuma alteração. Dessa forma infere-se que a área de risco está entre as mulheres de 25 a
29 anos, se estendendo até os 49 anos.
Tabela 7 – Tipos de diagnósticos estudados.
DIAGNÓSTICO ORIGINAL
HPV/ASCUS
ASCUS
NIC I (displasia leve)
NICII (displasia moderada)
NIC III (displasia acentuada)
CARCINOMA ESCAMOSO INVASOR
AGUS
ADENO CARCINOMA in situ
ADENO CARCINOMA INVASOR
TOTAL
2003
2
7
6
2
ANO
2005
2004
3
6
2
2
2006
TOTAL
2007
1
4
1
1
1
3
2
2
1
4
23
9
8
2
1
3
7
9
50
1
3
21
5
8
Fonte: 14ª Regional de Saúde – Centro Regional de Especialidades – ACS/UBS - 2008
Disponível em: <www.saude.pr.gov> Sistema Busca Ativa. Acesso em novembro de 2008
Verifica-se pela tabela 7 um total de 50 diagnósticos, no entanto esclarece-se que este
número é devido ao fato de algumas mulheres apresentarem mais de um diagnóstico.
A paciente com carcinoma escamoso invasor havia abandonado o tratamento, retornou
total
apenas para alívio das dores, se nega ao tratamento fora do município.
50%
45%
40%
35%
30%
25%
20%
15%
10%
5%
0%
46%
18%
16%
8%
6%
4%
HPV/ASCUS
ASCUS
NIC I (displasia NICII (displasia
leve)
moderada)
NIC III
(displasia
acent uada)
2%
CARCINOMA
ESCAMOSO
INVASOR
AGUS
0%
0%
ADENO
CARCINOMA
in sit u
ADENO
CARCINOMA
INVASOR
diagnóstico original
Gráfico 2 – Diagnósticos encontrados.
Pelo gráfico 2 e pela tabela 7, nota-se que o diagnóstico mais encontrado é a ASCUS
com 23 casos, perfazendo um total de 46%; seguido de NIC I (displasia leve), com 9 casos
num total de 18%; a seguir NIC II (displasia moderada) com 8 casos, somando 16%; dando
seqüência, o HPV/ASCUS com 4 casos, num total de 8%; o AGUS com 3 casos, fazendo 6%;
o NIC III com 2 casos, somando 4%; e, finalmente, o Carcinoma Escamoso Invasor com 1
caso, o que significa 2%. Ficando evidente que ASCUS tem o maior índice entre as mulheres
20
assistidas na USB do Jardim São Jorge no município de Paranavaí.
Tabela 8 – Resultado da Busca Ativa e total dos encaminhamentos.
SEGUIMENTO
Abandono
Retorno ao tratamento
Orientação para voltar ao tratamento
Mudança de endereço
Não encontrada
Não encontrada em casa
Tratamento na Unidade Básica de Saúde
Encaminhamento para tratamento secundário
CRE
Alta
Encaminhamento para TFD – Tratamento fora
do domicílio
Óbito
2003
5
3
5
8
2
3
3
2004
ANO
2005
1
2006
1
4
5
1
2
2
4
2
1
1
1
2
4
6
2
4
2
4
TOTAL
2007
3
1
3
9
4
9
9
3
12
10
2
1
4
16
19
1
Fonte: 14ª Regional de Saúde – Centro Regional de Especialidades – ACS/UBS - 2008
Disponível em: <www.saude.pr.gov> Sistema Busca Ativa. Acesso em novembro de 2008
O que está contido na tabela 8 é a essência do trabalho realizado, ou seja, a avaliação
do seguimento realizado pela Equipe de Saúde da UBS. Das 5 pacientes que haviam
abandonado o controle, 3 voltaram imediatamente no dia seguinte da visita realizada pela
Equipe de Saúde. As outras foram voltando no decorrer do trabalho. As não encontradas por
estarem trabalhando foram localizadas nos seus locais de trabalho. Outro aspecto importante
foi a ausência de óbito no período, demonstrando que o trabalho está sendo bem
desenvolvido, precisando de pequenos ajustes, mas de fundamental importância.
Tabela 9 – Total de mulheres com resultados alterados.
Total de mulheres com resultados
alterados
2003
18
2004
5
ANO
2005
7
2006
6
2007
8
TOTAL
44
Fonte: 14ª Regional de Saúde – Centro Regional de Especialidades – ACS/UBS - 2008
Disponível em: <www.saude.pr.gov> Sistema Busca Ativa. Acesso em novembro de 2008
45%
41%
40%
35%
30%
25%
20%
16%
15%
11%
18%
14%
10%
5%
0%
2 00 3
20 04
2 00 5
Gráfico 3 – Total de mulheres com resultados alterados.
20 06
20 07
21
Observa-se na tabela 9 e no gráfico 3 que com o decorrer dos anos, após a implantação
do Programa Viva Mulher houve uma diminuição do número de mulheres com resultados
alterados.
As pacientes que ainda não estão em alta estão fazendo controle semestral ou anual. A
Busca Ativa foi realizada pelos agentes comunitários de saúde no mês de novembro de 2008.
Das pacientes que tinham abandonado o tratamento e não retornado, todas foram
orientadas a voltar, sendo que até o último dia da pesquisa três delas já tinham retornado.
Casos estudados: os mais relevantes
Encontra-se a seguir uma abordagem descritiva de alguns casos relevantes que
proporcionaram maior abrangência e profundidade à análise dos dados coletados.
Caso 1 – CPR, casada, 11 filhos, diagnóstico 2003
Paciente com carcinoma escamoso invasor, diagnosticado através de exame em 2003.
Segundo informações dos vizinhos ao ACS mudou de residência, não mora nesse bairro há
alguns anos. Na época, segundo o que consta no prontuário, foi encaminhada ao CRE e após
consulta com ginecologista foi encaminhada ao TFD (tratamento fora do domicílio), em 8 de
julho de 2003. Conforme registros, a paciente abandonou o tratamento após algumas sessões
de quimioterapia e radioterapia, e só retornou agora em 2008, (5 anos depois), com muita dor
e sangramento, ao CRE, quando foi reencaminhada para o Hospital de Câncer de Maringá em
12 de dezembro de 2008. Segundo prontuário a paciente tem histórico psiquiátrico. (Fonte:
ACS, Prontuário da UBS e Prontuário do CRE, 2008).
Caso 2 – AAV, solteira, 3 filhos, diagnóstico 2003
Paciente com diagnóstico de NIC I, em 2003, foi encaminhada ao CRE, onde foi feito
colposcopia, biópsia e CAF, sendo orientada pelo médico do CRE, que deveria fazer controle
semestral e retornar para acompanhamento até alta. Segundo o ACS a paciente não voltou,
porque não sentiu mais dor após o tratamento. Foi orientada a voltar a UBS e fazer outra
coleta. (Fonte: ACS, Prontuário da UBS e Prontuário do CRE, 2008).
Caso 3 – EAS, casada, 3 filhos, diagnóstico 2003
Paciente com diagnóstico em 2003 de AGUS (atipias de significado indeterminado),
tratou na UBS e foi orientada pelo médico para fazer controle semestral durante o primeiro
22
ano de tratamento. Segundo o ACS ela engravidou e teve bebê em setembro de 2006, por isso,
mesmo sentindo dores nas relações sexuais ela achava que estava curada e nunca mais fez o
exame. Foi orientada a voltar para a UBS e fazer imediatamente nova coleta. (Fonte: ACS,
Prontuário da UBS e Prontuário do CRE, 2008).
Caso 4 – CBR, casada, 39 anos, diagnóstico 2007
Paciente realizou exame em 2007 com resultado de lesão intra-epitelial de alto grau,
não podendo excluir micro invasão equivalente a NIC III, foi encaminhada pelo médico da
UBS ao CRE. Na primeira consulta com especialista não foi possível a realização do CAF por
causa de sangramento (paciente menstruou durante o procedimento).
Por motivo de aposentadoria, o médico que a atendeu a transferiu para outro
profissional em data marcada dentro de um mês aproximadamente. Após exames realizados e
confirmado o caso para cirurgia, o outro especialista decidiu encaminhá-la a um cardiologista
para exames pré-operatórios. De posse dos exames cardiológicos retornou ao CRE, quando
lhe informaram que os exames estavam vencidos, que ela teria que fazer outros. (os exames
venceram devido à demora entre a marcação das consultas e da realização do exame).
A paciente foi encaminhada novamente ao cardiologista, que detectou PA elevada
“140/130” e o cardiologista não autorizou qualquer procedimento cirúrgico. Dessa forma a
paciente não retornou as consultas agendadas. A funcionária do CRE ligou duas ou três vezes
fazendo Busca Ativa. Segundo o ACS, a paciente resolveu deixar “nas mãos de Deus”, pois
ela foi verificar a pressão diversas vezes na UBS e sempre estava normal, ficou desorientada e
desanimada.
O ACS a visitou dia 25 de novembro de 2008 e a orientou para que voltasse ao CRE,
conversar com o médico, explicar a ele o que estava acontecendo, mas de maneira nenhuma
deveria abandonar o tratamento. Dia 26 de novembro voltou ao CRE, o médico pediu outros
exames cardiológicos que foram realizados no dia 2 de dezembro de 2008 e a paciente
submeteu-se ao procedimento cirúrgico indicado (histerectomia) em nível hospitalar. (Fonte:
ACS, Prontuário da UBS e Prontuário do CRE, 2008)
Caso 5 – SSM, casada, 4 filhos, 72 anos, diagnóstico 2003
Paciente realizou coleta com resultado de ASCUS – Atipias de significado
indeterminado de células escamosas. Fez tratamento medicamentoso com o ginecologista da
Unidade Básica de Saúde, controle semestral com coleta e consulta. Após duas coletas no 1º
ano, com resultado negativo, passou a fazer controle anual na Unidade e nunca mais teve “dor
23
no pé da barriga” segundo informação dada ao ACS. (Fonte: ACS e prontuário da UBS)
CONCLUSÃO E CONSIDERAÇÕES FINAIS
A implementação da política pública de saúde no município de Paranavaí ocorreu de
uma forma desarticulada e centralizada até meados de 2008. As Unidades Básicas de Saúde
(UBS) dos bairros e inclusive, a Coordenação do Programa em nível municipal não tinham
acesso à internet, tendo que realizar o trabalho de Busca Ativa das mulheres de maneira
manual, em cadernos, fichários, e sem meio de transporte para fazer a visita domiciliar, o que
acabou gerando uma demanda de informações e dificultando o acompanhamento de todas as
mulheres com diagnóstico positivo, principalmente daquelas que por falta de auto estima e
conhecimento da importância do seguimento rigoroso do controle, abandonaram o tratamento.
Levando em consideração as dificuldades já informadas, as mulheres que seguiram as
orientações, compareceram nas consultas marcadas e retornaram nos controles estabelecidos.
Em 2008, foram disponibilizados computadores e acesso à internet (o que já havia
sendo solicitado pela 14ª Regional de Saúde) em todas as UBS do município.
A enfermeira da UBS em questão e os seus ACS’s não tinham conhecimento dos
nomes das mulheres que deveriam acompanhar. Todo esse trabalho é realizado por uma única
pessoa no município, por isso não consegue visitar e encontrar todas as mulheres, o que ficou
demonstrado em alguns casos. Em muitos casos, as mulheres com alteração positiva
trabalham fora e não são encontradas em suas casas, ou mudam de endereço com freqüência e
não informam a UBS.
Infere-se então que um atendimento mais humanizado e diferenciado deve ser
realizado, para que as mulheres em situação de risco percebam a importância da realização do
exame e superem seus medos e tabus, sendo uma estratégia de suma importância a ser
implementada.
Quando houver paciente que não comparece aos exames de controle, o agendador deve
avisar a enfermeira da UBS para providenciar a Busca Ativa através da ajuda dos ACS’s. Esse
agente deve participar de treinamentos e capacitações para diferenciar os níveis de prioridades
em todos os tipos de atendimentos, orientando com precisão os usuários da Unidade Básica de
Saúde.
Denota-se que os ACS’s envolvidos na Busca Ativa estão sensibilizados da
importância da visita periódica, para prevenir que ainda haja mortes de mulheres que foram
diagnosticadas em situação de risco, e por algum motivo tenham abandonado o tratamento, ou
mesmo após a alta, dar continuidade ao controle estabelecido pelo médico, realizando a coleta
24
do exame conforme tempo estabelecido, prevenindo possíveis recidivas.
Tendo em vista as dificuldades atuais, entre elas a falta de preenchimento da guia de
encaminhamento com a Contra Referência pelo CRE, ficou evidenciado o problema em
questão, bem como a falha na integração entre os envolvidos, sendo pacientes, ACSs,
enfermeiros, médicos, município, CRE e 14ª Regional de Saúde, que doravante, com o
sistema informatizado, já tem melhores perspectivas de melhorias no acompanhamento atual
do Programa, o que reflete em maior eficácia e eficiência no tratamento, revertendo em
qualidade de vida das pacientes.
Como sugestão, a Equipe de Saúde deve assumir como estratégia, o despertar do amor
próprio nas mulheres, colocando o ato de realizar o exame, como uma prova de amor por elas
mesmas, e valorizar a auto-estima da mulher, tratando as mulheres com gestos de carinho,
amor e preocupação.
Identificar os problemas e fatores que interferem no bom desempenho das ações do
programa, elaborando um questionário para as mulheres do bairro, com reclamações e
sugestões, com relação a agendamento, coletas, e principais dúvidas, para melhorar o serviço.
Identificar as referências existentes, colocando juntos, em cursos ou palestras as três
Instituições responsáveis pelo programa em Paranavaí, a 14ª Regional de Saúde, O Centro
Regional de Especialidades e as Unidades Básicas de Saúde de Paranavaí..
Sensibilizar e estabelecer parcerias com Associação de Bairros, Conselho Municipal
de Saúde, dirigentes de Igrejas, Escolas, Associação de Mulheres, e a Mídia escrita,
televisionada e falada.
O grande desafio é implantar uma mudança gerencial dentro da Organização do
Serviço de Enfermagem Municipal, porque a qualidade gerencial que se tem, está baseada no
conjunto de valores que instituiu e mantém a cultura da burocracia. O enfoque do serviço está
baseado no processo e não no resultado.
REFERÊNCIAS
ALMEIDA FILHO, N.; ROUQUAYROL, M. Z., Introdução à Epidemiologia Moderna. 2
ed., Belo Horizonte / Salvador / Rio de Janeiro, Editora COOPMED / APCE / ABRASCO,
1992.
BARROS, S. M.; MARIN, H. F.; ABRÃO, A. C. F. V., Enfermagem, obstetrícia e
ginecologia: guia para prática assistencial. 1 ed., São Paulo: Roca, 2002. p. 419- 430.
BRASIL, Ministério da Saúde, Secretaria de Atenção à Saúde, Instituto Nacional de Câncer,
Revista Brasileira de Cancerologia, jan/fev/março 2003, órgão oficial do Instituto Nacional
do Câncer. Conhecendo o Viva a Mulher. Rio de Janeiro: INCA, 2003.
25
BRASIL, Ministério da Saúde, Secretaria de Atenção à Saúde, Instituto Nacional de Câncer,
Coordenação de Prevenção e Vigilância. A situação do câncer no Brasil. Ministério da
Saúde, Secretaria de Atenção à Saúde, Instituto Nacional de Câncer, Coordenação de
Prevenção e Vigilância. Rio de Janeiro: INCA, 2006.
BRASIL, Ministério da Saúde, Secretaria de Atenção à Saúde, Instituto Nacional de Câncer,
Coordenação de Prevenção e Vigilância. I Consenso Brasileiro de HPV -Papilomavírus
Humano - BG Cultural, São Paulo 1999. Disponível em: <http://www.inca.org.br/> Acesso
em dezembro de 2008.
BRASIL, Ministério da Saúde, Secretaria de Atenção à Saúde, Instituto Nacional de Câncer,
Coordenação de Prevenção e Vigilância. Coordenação Nacional de Controle de Tabagismo CONTAPP. Falando Sobre Câncer e Seus Fatores de Risco. Rio de Janeiro: INCA, 1996.
BRASIL, Ministério da Saúde, Secretaria de Atenção à Saúde, Instituto Nacional de Câncer,
Coordenação de Prevenção e Vigilância. Câncer e tratamentos. Rio de Janeiro: INCA, 2008.
Disponível em: <www.inca.org.br/tratamento/quimioterapia>. Acesso em dezembro de 2008.
BRASIL, Ministério da Saúde, Secretaria de Atenção à Saúde, Instituto Nacional de Câncer,
Coordenação de Prevenção e Vigilância. Gestão – Pacto pela vida. Disponível em:
<http://www.inca.org.br/> Acesso em janeiro de 2009.
BRASIL, Ministério da Saúde, Secretaria de Atenção à Saúde, Instituto Nacional de Câncer,
Coordenação de Prevenção e Vigilância. I Consenso Brasileiro de HPV -Papilomavírus
Humano - BG Cultural, São Paulo, 1999, INCA/MS. Disponível em:
<http://www.inca.org.br/> Acesso em dezembro de 2008.
BRASIL, Ministério da Saúde, Secretária de Atenção a Saúde, Instituto Nacional de Câncer,
Coordenação de Prevenção e Vigilância. Informativo Trimestral “Atualidades”. Ministério da
Saúde, Secretária de Atenção a Saúde, Instituto Nacional de Câncer, Coordenação de
Prevenção e Vigilância. Rio de Janeiro: INCA, 1999.
BRASIL, Ministério da Saúde, Secretaria Nacional de Assistência. Falando Sobre Câncer
do colo do útero. Rio de Janeiro: MS/INCA, 2000.
COSTA, J., Como surge o câncer. 2005. Disponível em
<http://www.jacintocosta.com.br/index.htm> Acesso em setembro de 2008.
DIGENE H. da, O câncer do colo do útero. (2007) Disponível em: <http://www.digene.com
canceruterino> Acesso em dezembro de 2008.
GOULART, H., Câncer uterino. 2003. Disponível em <http://www.drgoulart.com.br/
pl_canceruterino.htm> Acesso em novembro de 2008.
LIRA, E. F., Câncer do colo uterino. (2007). Disponível em <http://www.inca.org.br/
canceruterino> Acesso em novembro de 2008.
MINAYO, M. C. de S. et al. Pesquisa Social teoria, método e criatividade. Petrópolis:
Vozes, 1994.
OLIVEIRA, J. A. de. Câncer: conhecer e enfrentar. 3 ed. São Paulo: Contexto, 2001.
26
PARANÁ, Secretaria de Estado da Saúde. Manual do programa de prevenção e controle
do câncer ginecológico/Secretaria de Estado da Saúde. Curitiba: SESA, 2008.
RAMOS, S. dos P., Como é feito o exame ginecológico. 2005. Disponível em
<http://www.gineco.com.br/exame.htm> Acesso em dezembro de 2008.
RAMOS, S. dos P., HPV Papiloma. 2005. Disponível em <http://www.gineco.com.br/
hpvpapiloma.htm> Acesso em dezembro de 2008.
REDH, Saúde e prevenção. 2004. Disponível em <http://www.redeh.org.br
/a_prevsaude2htm> Acesso em dezembro de 2008.
SAÚDE, Colo do útero. Por que se fala tanto de câncer de colo uterino. 2004. Disponível
em <http://www.coloutero.com.br/saiba_mais/br_conteudo_inst.htm02> Acesso em dezembro
de 2008.