Aula 2 – IMUNO: Células e Tecidos do Sistema Imune
Transcrição: Fernanda Defáveri, Juliana Gebara, Juliana Esporcatte
Células Do Sistema Imune
As células do sistema imune são clivadas de uma única célula-tronco. Essa
célula-tronco é capaz de proliferar, produzindo várias novas células-tronco, e também
de se diferenciar em diferentes células do sistema imune. Então ela pode originar, por
uma via linfóide, células que são os linfócitos B, linfócitos T e as células natural killer
(NK), podendo também dar origem as células dendríticas; e por uma outra via chamada
mielóide que podem originar outras células do sistema imune, que em conjunto são
denominadas glóbulos brancos, dando origem as plaquetas, pela via ...cítica, ou pela via
eritrocítica, os eritrócitos, ou aos glóbulos brancos, como os granulócitos, basófilos,
eosinófilos, neutrófilos e monócitos.
Recapitulando: Na medula óssea existe células-tronco que são capazes de
proliferar e de originar novas células-tronco ou de se diferenciar. A diferenciação das
células-tronco é coordenada por uma série de citocinas no meio ambiente. Para quem
não sabe o que são citocinas, elas são hormônios produzidos pelas células, são proteínas
que são secretadas por algumas células, principalmente várias células do sist. Imune são
capazes de secretá-las. As citocinas vão agir no local, atuando tanto na própria célula
que as secretou quanto nas que estão ao redor desta, ou vão ter uma ação sistêmica.
Então, de acordo com o ambiente que é encontrado ali na medula óssea, ou seja, de
acordo com as citocinas que são secretadas naquele momento, e isso é que determina
que o organismo produza mais um tipo celular do que outro, a célula-tronco vai se
diferenciar ou pela via mielóide ou pela via linfóide.
Se for pela via mielóide, vai se diferenciar em células que não são glóbulos
brancos, que não são células de defesa, são as plaquetas e os eritrócitos, e também as
que são glóbulos brancos: granulócitos – que compreendem os neutrófilos, os basófilos
e os eosinófilos – os monócitos (que se diferenciam em macrófagos) e as células
dendríticas.
OBS: As células dendríticas são originas pela via mielóide, mas também podem
ser originadas pela via linfóide.
Em ambas as vias, linfóides e mielóides, existem as células progenitoras, que são
precursores das células que já são totalmente diferenciadas e com atividade funcional.
Os progenitores são, então, diferenciados dando origem às células maduras e funcionais.
Slide: Citocinas regulam a hematopoiese, estimulando a proliferação e/ou a
diferenciação celular. Na ausência de infecção células do estroma da medula óssea são
as principais fontes destas citocinas. Na presença de infecção, citocinas produzidas por
macrófagos ativados e células T helper induzem uma atividade hematopoiética
adicional, resultando em rápida expansão glóbulos brancos que participam da defesa.
Linfócitos
CONCEITO BÁSICO 1: Os linfócitos são as únicas células capazes de
reconhecer e responder especificamente a um antígeno estranho. Ou seja, um linfócito
que reconhece um antígeno não vai reconhecer outro antígeno.
Existem 3 tipos diferentes de linfócitos: linfócito T, linfócito B e NK.
Entretanto, só B e T possuem a capacidade de reconhecer e responder especificamente,
mas o NK não. E mesmo assim, nem todos os linfócitos T têm essa capacidade. Porque
existe um tipo de receptor de linfócito que vai reconhecer um antígeno, chamado alfabeta, mas o gama-delta não reconhece especificamente.
Melhorando a explicação: A grande maioria dos linfócitos T reconhece
especificamente, porém uma pequena parcela não possui essa capacidade por
expressarem o receptor para antígeno, chamado de receptor das células T (TCR), gamadelta e não o alfa-beta.
Quando a gente fala de reconhecimento específico a gente fala de células que
desempenham um papel específico na imunidade. Então, enquanto a imunidade natural
é aquela em que células reconhecem diversos antígenos sem uma especificidade por um
receptor, a imunidade adquirida é dada pelo contato com o antígeno e ela é específica,
ela é exercida por um linfócito.
Mas, os linfócitos não atuam sozinhos no sist. imune. Como é um sistema, ela
atua como um todo, tendo vários tipos de células desempenhando vários papéis
diferentes. E o papel de uma célula é fundamental para a ativação, para a cognição, para
fase efetora da outra célula. Então os tipos celulares se comunicam.
CONCEITO BÁSICO 2: as células desempenham diferentes funções , mas uma
atua na função da outra, seja pelo reconhecimento do antígeno, seja pela ativação do
antígeno, seja pela fase efetora daquela célula.
Embora, os linfócitos tenham esse papel de reconhecimento e tenham várias
funções efetoras, tanto a cognição (reconhecimento dos antígenos) quanto a ativação
dos linfócitos, depende de células não linfóides, chamadas células acessórias. Elas são
as células dendríticas e fagócitos mononucleares. Além disso, a ativação de linfócitos, B
e T, atuam agindo um com o outro para que essas células sejam ativadas.
A ativação de linfócitos leva a vários mecanismos efetores. Esses mecanismos
efetores incluem a participação de outras células, tanto linfócitos como não linfócitos. A
mesma lógica da ativação a gente também usa para a função do linfócito, do mecanismo
efetor do linfócito. Quer dizer, às vezes o linfócito reconhece uma célula, ou o antígeno
secreta produtos que são reconhecidos pelo linfócito, mas a destruição do antígeno é
feito por uma outra célula, por exemplo, por um macrófago. Um anticorpo, secretado
por um linfócito B, pode se ligar a um antígeno, porém quem vai eliminar aquele
antígeno não é mais o linfócito B, mas sim um macrófago.
CONCEITO BÁSICO 3: os linfócitos e outras células efetoras, ou seja, as
células do sist. imune, estão sempre migrando de um sítio para outro, isso é chamado de
recirculação. Então elas podem estar presentes em vários lugares do organismo, como
pele, baço, fígado, tecidos linfóides, timo, linfonodos. E uma vez na célula, pode migrar
através da circulação sanguínea e da circulação linfática. Isso faz com que as células
possam encontrar os antígenos em qualquer parte. Por exemplo, vamos dizer q vc
machucou o braço, então aquilo já encheu de microrganismos. Então, uma célula de
defesa vai até lá captura o antígeno e leva, através do sist. linfático, para um órgão que
tenha uma concentração de linfócitos que ainda não encontraram com os seus antígenos,
estando prontos para serem ativados, e assim os linfócitos reconhecem os antígenos e
são ativados.
Então, é importante pensar que os linfócitos e outras células de defesa estão
sempre circulando, e isso permite que reaja a diversas injúrias em qualquer parte do
corpo. Além disso, depois que o linfócito é ativado através da ligação os antígeno ao seu
sítio, ele se prolifera e migra até o local de onde veio aquele antígeno.
Os linfócitos e as células acessórias estão presentes nos órgãos linfóides e
interagem para iniciar e amplificar a resposta imune. Quer dizer, as células acessórias,
tanto aquelas que vêm com os antígenos quanto as que estão nos órgãos linfóides, elas
procuram ativar os linfócitos para que, uma vez ativados, sejam capazes de ativarem
outras células – mecanismo de amplificação da resposta imune.
Um antígeno é composto por diversos determinantes antigênicos, ou seja, é
aquele lugar específico de ligação do linfócito no antígeno, então a ligação se dá entre o
receptor de antígeno no linfócito e o determinante antigênico ou epitopo no antígeno.
Teremos uma aula somente disso mais adiante.
Então os linfócitos migram entre a circulação e os tecidos, onde podem ser
retidos, retidos no sítio no tecido onde sofreu lesão ou que teve uma contaminação a
uma bactéria, ou ficarem retidos ligados aos determinantes antigênicos de uma bactéria,
ou retidos também nos tecidos linfóides, por quê? Porque eles ficam ali nos tecidos
linfóides quando não ativados, eles se concentram ali, passam por ali para ver se não
tem nenhum antígeno conhecido. Se não reconheceu nada, eles voltam para a
circulação, depois volta por sist. linfático. Isso acontece até que eles reconheçam algum
antígeno ou não, até que eles morrem.
Então, eles concentram em órgãos que são sítios ótimos para o seu crescimento e
diferenciação, por quê? Porque existem vários outros tipos celulares que vão poder fazer
com que eles se diferenciem e se proliferem, caso haja um encontro com o antígeno.
Ocorrem interações bidirecionais entre linfócitos específicos para antígeno e
outras células não linfóides. Isso leva a uma otimização da fase de reconhecimento do
antígeno e da fase efetora, aonde vai de fato eliminar o antígeno. Essa interação
bidirecional leva o linfócito a reconhecer o antígeno que é apresentado por uma célula
acessória.
Assim, ele reconheceu, foi efetivado, começa a secretar um monte de citocinas e
essas vão ativar as células acessórias. Dessa forma, essa interação do linfócito com a
célula acessória, ativa tanto o linfócito e, depois do linfócito ativado, leva à ativação das
células acessórias.
Respondendo a uma pergunta: Existem vários tipos de linfócitos. E alguns, têm como
função primária secretar citocinas para ativar outras células, e não eliminar o antígeno.
Por exemplo, um linfócito, conhecido como T auxiliar ou T helper, secreta citocinas e,
dessa forma, ativa macrófagos. O macrófago quando ativado tem maior capacidade de
fagocitar e destrói com muito mais eficiência o que foi fagocitado. Então, nesse caso,
quem desempenha a fase efetora é o macrófago.
Entretanto há outros tipos de linfócitos: linfócito B, que secreta anticorpos;
linfócito T citolítico (Tc), que exerce a fase efetora, ou seja, que vai promover a lise do
antígeno.
E finalmente, múltiplas amplificações. Quer dizer, o que é uma amplificação?
É o linfócito T que secreta citocinas, que ativa macrófagos, ativa célula dendrítica, ativa
linfócitos B, ativa ele próprio, porque através da liberação de citocinas ele ativa sua
proliferação e a sua expansão clonal – isso são múltiplas amplificações. Então, aumenta
o efeito do estímulo de alguns poucos linfócitos específicos, que são raros, para o
antígeno (Ag).
Então, você não tem milhares de clones específicos para um determinado Ag, o
q fará clones é... (tentei deduzi, mas n consegui de jeito maneira!!!) um determinante
antigênico.
E você tem uma chance de um entre mil de encontrar o linfócito específico para
aquele Ag, ou seja, a partir do momento q aquele linfócito, q já estão raros, no meio
daquela circulação toda encontrou o Ag, ele sinaliza para q todas as cels comecem a
remover, ele liga o alerta vermelho, e o organismo começa a responder.
Nos estados iniciais de desenvolvimento os linfócitos não têm receptores de Ag
na superfície, então não respondem. Então, qdo eles são gerados na medula óssea, eles
ainda não maturaram e aí não expressam receptores na superfície, nem linfócitos T
expressam TCR e nem o B expressa BCR.
Os pequenos linfócitos têm o núcleo qrande e uma fina camada citoplasmática
com poucas organelas, que ainda não são especializadas para desempenhar uma função.
E aí eles encontram um Ag e são ativados, então, antes do estímulo antigênico os
linfócitos estão em G0 do ciclo celular, se não encontrar Ag, eles morrem em dias ou
semanas, e outros são produzidos para que o n° de linfócitos seja mantido. Mas se ele
encontra um Ag, ele entra no ciclo celular, então ocorre a transformação blástica, em
que pequenos linfócitos em repouso entram na fase G1, aumentam de tamanho e são
chamados de grandes linfócitos, estes tem mais citoplasma, mais organelas e mais
RNAm, já que ocorre uma ativação dessa cel. pra q ela produza ptns em resposta ao Ag
e exerça sua função efetora. Então a progressão da fase S continua, os linfócitos se
dividem, por mitose, e ocorre uma proliferação desse clone de linfócitos q respondem
ao Ag, isso é chamado de proliferação clonal, pq só vai proliferar aquele clone, ou
seja, linfócitos derivados de uma única célula, essa cel é o linfócito que recenheceu o
Ag.
Depois da divisão eles já começam a reconhecer o Ag e desempenhar sua fase
efetora, então consequentemente ou paralelamente à divisão, eles vão reconhecendo o
Ag, e depois de reconhecerem o eliminam, seja direta ou indiretamente. Então quando o
linfócito matura, ele começa a expressar o receptor de superfície que vai ligar
especificamente ao Ag, vai responder ao estímulo antigênico e vai se desenvolver em
diferentes classes funcionais.
Recapitulando: uma vez que um pequeno linfócito encontra um Ag, ele vai se
diferenciar em grande linfócito que tem um citoplasma abundante e grânulos
citoplasmáticos e essa diferenciação pode ocorrer tanto para a geração de cels B, que
são produtoras de Ac; cels T, que são líticas; ou as cels NK, que vão lisar a cel
infectada.
Linfócitos B
O plasmócito é derivado de uma diferenciação de uma célula T e produz Ag, são
as únicas cels que produzem Ags.
Os linfócitos consistem em diferentes populações que são distintas em suas
funções e produtos protéicos, e as ptns que eles produzem é de acordo com a função que
desempenham. Embora, sejam morfologicamente semelhantes.
Bom, os linfócitos B são chamados dessa forma por terem sido primeiramente
descritos na bursa de Fabricius nas aves, é ali que eles são derivados e, também, pode
vir de medula óssea, em inglês pq em mamíferos é onde sofrem os primeiros estágios de
maturação, é dali que eles são derivados.
São as únicas células que produzem anticorpos, com já havia falado. Sendo que
os receptores para Ags, apresentados pelos linfócitos B e são chamados de BCR, são
anticorpos (aqueles mesmo solúveis) ligados à membrana. Nem todos os anticorpos
(Acs) solúveis são aqueles encontrados nas membranas. Então Acs ligados à membrana
são os que são receptores de linfócito B.
Células B se diferenciam em plasmócitos, encontrados apenas em órgãos
linfóides e em sítios de resposta imune. Normalmente não circulam no sangue ou linfa.
Apresentam morfologia característica com núcleo excêntrico (quer dizer,
deslocado), citoplasma abundante e halo perinuclear (grande complexo de Golgi, onde
moléculas de Ac são finalizadas e empacotadas para secreção). Em MET, os
plasmócitos apresentam citoplasma com RER denso, pq ai é um sítio de síntese de Acs.
Os plasmócitos são células em diferenciação terminal, com pouca ou nenhuma
capacidade de divisão mitótica. São destinados à síntese e secreção de Acs – mais da
metade do mRNA codifica Acs.
Respondendo uma pergunta: A cel B pode ser ativada, proliferar e ficar como cel de
memória, então nem todas vão produzir Acs.
A interação do Ag com Ac de membrana leva à ativação da célula B, e
desenvolvimento dessas cels B em cels efetoras que secretam Acs – essas cels efetoras
compreendem a Imunidade Humoral. Então a imunidade é desempenhada pelos Acs
produzidos pelas cels B e a imunidade celular consiste em outras cels, como as cels T.
Linfócitos T
Os linfócitos T saem da medula óssea, como precursores e migram para o timo
(T), onde maturam. Também são chamados de timócitos.
Os linfócitos T são formados por 2 subpopulações funcionalmente distintas: T
helper (TH) – que secretam citocinas, auxiliando na ativação celular – e T citolítico
(CTL) – que lisam uma cel infectada ou uma cel tumoral, p. ex. –, como já falei por alto
anteriormente.
Em respostas ao estímulo antigênico, células T helper secretam citocinas,
levando à proliferação e diferenciação de células T e outras células. As citocinas
recrutam e ativam leucócitos inflamatórios, isso faz com que haja uma ligação entre
imunidade específica, desempenhada pelas cels T, e imunidade natural. Já os CTLs
lisam células que produzem Ag estranhos.
Respondendo uma pergunta: Por exemplo, uma cel. TH encontra uma Ag e o
reconhece, lembrando que o Ag não está por aí, mas sim sempre apresentado na
superfície de uma cel. O encontro entre o TH e o Ag, faz com que o TH libere as
citocinas, levando à ativação de outras cels, afinal as citocinas não acabam com o Ag.
Os TH também liberam fatores que atraem as cels de defesa para onde elas estão. Então
é uma forma indireta de acabar com o Ag, pelo recrutamento e pela ativação de outras
cels.
Enquanto os TH diferenciados têm essencialmente a mesma aparência
morfológica dos linfócitos que não foram ativados, que não encontraram Ags, os CTLs
diferenciados contêm maior número de grânulos citolíticos, contendo proteínas que
lisam células alvo.
Essas populações, que são funcionalmente distintas (TH e CTL), podem ser
diferenciadas por marcadores de superfície, que são diferentes proteínas expressas na
membrana, umas expressadas mais na membrana dos THs e outras expressadas mais na
membrana dos CTLs. São marcadores fenotípicos e com papel importante nas funções
biológicas. Essas ptns de superfície são chamadas de CD – CD (cluster of
differentiation/ de diferenciação): molécula reconhecida por um cluster de Acs
monoclonais que pode ser usada para identificar e, se necessário, isolar uma linhagem
ou estágio de diferenciação dos linfócitos, distinguindo entre classes.
T helper: apresentam a molécula CD4, que é identificada por Acs que a
reconhecem especificamente.
CTL: apresentam a molécula CD8, que é identificada por Acs que a reconhecem
especificamente.
Essas moléculas também são necessárias por desempenhar um importante papel na
ligação ao Ag. Primeiro pq parece que elas estabilizam a ligação entre o linfócito T
e o Ag, entre o TCR e o determinante antingênico. Segundo pq elas são ptns
transmembranais, transduzem sinais, alertando para a atuação do TCR contra o Ag.
Linfócitos T reconhecem e respondem a apenas Ags associados à superfície
celular, mas não a Ags solúveis, reconhecem só antígenos peptídicos ligados a proteínas
que são codificadas pelo MHC e expressas na superfície de outras células
Os THs reconhecem somente Ags expressos na superfície de determinadas cels,
chamadas de cels apresentadoras de Ags, são as cels dendríticas, macrófagos, etc. Já os
CTLs reconhecem Ags nas superfíceis de qualquer cel, pq sua função é lisar qualquer
cel. que esteja infectada ou com defeito.
Ele reconhece qualquer cel que tenha sido infectada. Então o T helper reconhece
determinados tipos celulares que vão apresentar antígeno. Qualquer cel infectada (?)
pode apresentar antígeno e ativar CDF. E aí eles reconhecem apenas antígenos
peptídicos; só reconhecem a proteína que estava dentro da cel e que foi apresentada na
superfície na forma de um peptídeo ligado a outras ptns que são do próprio organismo,
que são modificadas pelo complexo principal de histocompatibilidade (MHC). Vão se
associar ao antígeno.
Aqui (abaixo) é uma molécula na superfície da cel apresentadora de antígeno.
Essa molécula verde é um MHC da classe II, q só é expresso por algumas cels. Essa
molécula está ligada a um antígeno. O que o linfócito T vai reconhecer? O TCR (?)
reconhece esse conjunto: MHC + antígeno. Sem MHC não reconhece.
Aqui (abaixo) a gente tem uma ligação entre a cel T e uma cel apresentadora de
antígeno. A gente tem o receptor da cel T, a TCR ligada a ptn. MHC junto com o
antígeno e outros receptores, outras interações, um sinal coestimulatorio e ptns que
provocam adesão cel-cel. As cels apresentadoras de Ag os apresentam complexados a
uma molécula MHC.
Esse esquema é um TCR (?) da cel T helper, um receptor da cel T e que
reconhece Ag. Ele só reconhece o Ag que está complexado a uma molécula MHC da
classe II. Isso aqui é um receptor de cel T ligado ao MHC da classe II, complexado ao
Ag. Aí reconhece que aquela cel é própria, mas está com um Ag estranho. Ele não
reconhece qualquer Ag estranho. Ele tem que reconhecer Ag estranho de uma cel
própria. O que sinaliza que a cel é própria? O MHC. O que sinaliza que tem algo errado,
estranho? O peptídeo complexado e expresso junto com o MHC.
Alterações morfológicas associadas à ativação de linfócitos
Uma parte dessa progênie de cels B e cels T estimuladas não se diferencia em
cels efetoras. Tornam-se linfócitos de memória capazes de sobreviver por um longo
período às vezes (20 anos ou mais) na ausência de estimulo antigênico. Essas cels de
memória são funcionalmente quiescentes. Não produzem moléculas efetoras, a menos
que elas sejam estimuladas por algum Ag. E aí, como elas já passaram por todo aquele
processo de ativação tem uma resposta muito mais rápida.
Esse desenvolvimento de cels de memória é essencial para o sucesso do
processo de vacinação como método de imunidade a longo prazo. Elas sobrevivem por
muito tempo e a morfologia delas é similar aos pequenos linfócitos. Mas linfócitos T em
repouso e cels de memória podem ser diferenciados. Não morfologicamente, mas
por____________.
Sabemos se é aquela cel pela morfologia x; se ela é uma cel que nunca entrou
em contato com o Ag ou q já entrou em contato com o Ag e passou a ser cel de
memória, quiescente. Cels que nunca foram expostas ao Ag apresentam um tipo dessas
CDs, chamado CD 45, q é uma isoforma maior, com 200 KDa. Esse CD 45 é chamado
de CD 45 RA. Pq? Pq essa forma maior de 200 KDa contém a informação de um éxon,
o éxon A, então ela é restrita à A (reconhecimento por Acs específicos para A). Essas
cels CD 45 RA positivas também expressam altos níveis de receptor para migração para
os linfonodos periféricos. Pq? Pq elas nunca foram expostas ao Ag. Cel CD 45 RA é
aquela que é reconhecida por algum tipo de anticorpo. Elas apresentam esse CD 45
maior do que cels de memória. Elas nunca vão________ o Ag. Elas ficam circulando e
migram para linfonodos periféricos e expressam determinadas moléculas de superfície
que vão provocar certa retenção naqueles linfonodos. Os Ags são levados até os
linfonodos periféricos para q uma grande quantidade de linfócitos T possa reconhecer o
Ag e então ser ativado. Elas nunca viram um Ag antes. Então elas não têm que ficar por
aí nos tecidos, onde a chance de encontrar um Ag é muito menor. Elas vão para sítios
onde os Ags são levados. Se os Ags são levados até os linfonodos pq eles fazem a
drenagem do tecido e recebem amostras de microorganismos e de partículas que estão
nos tecidos, então essas cels que nunca foram expostas aos Ags têm que ficar ali um
pouco mais tempo na esperança de encontrar algum Ag que seja específico para elas e
que elas possam reconhecer o Ag e se diferenciar e se replicar (?).
Já as cels T ativadas e de memória expresam uma isoforma do CD 45 que é
menor, em que o éxon A foi cortado num splice alternativo. Essas são as CD 45 R0.
Essas cels T de memória tb expressam baixos níveis de receptor de ligação para os
linfonodos periféricos pq elas já foram ativadas, não precisam encontrar o Ag outra vez.
Então elas têm que ficar circulando, passando nos tecidos e ver se tem um pouco de
anticorpo.
Células T gama delta
Como eu falei, nem todas as cels T reconhecem especificamente Ags. Existem
aquelas cels T q apresentam receptores de cel T, que conhecem o Ag, o TCR que é
invariável ou semivariável. Isso confere a esse receptor de cel T uma especificidade a
um ligante de imunidade inata. Ela não foi adquirida pq não reconhece especificamente.
Quando essas cels T gama delta são ativadas, se transformam em cels
apresentadoras de Ag (APCs). Elas migram para os linfonodos e devem influenciar a
resposta de cels B e cels T.
OBS: o TCR é um receptor de reconhecimento de Ag. Cada única cel T que vc tem vai
gerar um clone que reconhece certo determinante antigênico especifico. Esse
reconhecimento especifico é a sua imunidade especifica, a sua imunidade adquirida. O
TCR de alguns linfócitos T não reconhecem especificamente um determinado Ag, então
ele é invariante. Pq a variabilidade do TCR é q vai dar especificidade à ligação ao Ag.
Isso faz com que essas cels não liguem um Ag especifico. Então não fazem parte da
imunidade especifica. A função é que quando se ligam são ativadas e se transformam
em APCs (cels apresentadoras de Ags). Aí elas migram para o linfonodo e passam a
influenciar a resposta da cel B e T pq são cels apresentadoras de Ags. Parece que essas
cels induzem a maturaçao das cels dendríticas (DC).
Células Natural Killer
As cels NK apresentam uma citotoxidade natural ou imediata. Lisam uma
variedade de cels tumorais ou infectadas por vírus sem estimulo antigênico, ou seja, não
vão reconhecer especificamente um Ag, não tem no seu receptor ainda uma porção
distinta (?) q reconheça Ags.
Essa é a porção q vai lisar as cels tumorais ou infectadas por vírus. Há outras
funções associadas às cels NK: produzem citocinas e quimiocinas como a maioria das
cels do sist imune e ativam ou mantém a resposta inflamatória recrutando neutrófilos ou
macrófagos pela produção das suas quimiocinas; ativam cels dendriticas e macrófagos;
ativam linfócitos T e B. Tb são influenciadas por essas citocinas. Na presença de um
determinado meio ocorre uma maior proliferação das cels NK e essas cels lisam com
maior eficiência.
São encontrados no sangue, no tec linfóide e no baço. Aparecem como grandes
linfócitos com numerosos grânulos citoplasmáticos e por isso são chamados de grandes
linfócitos granulares. Desempenham papel na imunidade natural, não possuem TCR
especifico para reconhecimento de Ags e nem há restrição MHC. Embora sua
especificidade seja ampla, não é randômica. Isto é, o tipo de cel NK lisa algumas cels
tumorais e infectadas por virus e não lisa outras e não lisa cels que não são infectadas.
Um alvo de NK pode inibir a lise de outro alvo por competição pelas células efetoras.
Ex: Há uma cel infectada por um vírus e essa cel é naturalmente lisada por uma cel NK.
Quando houver uma outra cel infectada por outro vírus, haverá uma competição e aí a
lise da primeira cel é comprometida.
As cels NK passam por um processo chamado de educação em que cels NK são
geradas e são tolerantes ao próprio e capazes de reconhecer níveis de expressão
alterados para as moléculas de MHC classe I nas células alvo e esses níveis podem
variar durante infecção, transformação ou estresse.
OBS: Pq ela reconhece a cel lesada? Pq essa cel expressa níveis diferentes de MHC
classe I.
Sabe-se que existe uma população heterogênea de cels NK com funções especializadas:
Cels T helper, do tipo 1 e do tipo 2
Regulatórias
Citotóxicas
apresentadoras de Ags
Aqui (acima) está mostrando q existem precursores na medula óssea, q migram para
os outros órgãos e dão origem às cels imaturas (?) e finalmente às cels maduras com
muitos grânulos citoplasmáticos. Essas cels tb expressam receptores para anticorpos.
Uma cel própria expresa em sua superfície um Ag. Esse Ag é reconhecido por um
anticorpo que se liga ao Ag.
O anticorpo tem 2 regioes (acima): uma região de ligação ao Ag (os 2 braços do Y)
e uma região Fc, que não liga Ag, mas é responsável pela maior parte das funções
efetoras dos anticorpos.
As cels NK estão aqui cheias de grânulos e tem receptores para a porção Fc. Se a cel
NK tem receptor para a porção Fc do anticorpo, o receptor ligado ao Ag faz essa
citotoxicidade celular que vai _________essa cel e é dependente de anticorpo, que é
chamada de ADCC (citotoxicidade celular dependente de anticorpo). São mediadores de
ADCC pq possuem esse receptor para a porçao Fc de IgG e quando IgG esta ligada ao
Ag expresso na superfície de uma cel, então ela reconhece o anticorpo da superfície da
cel. São aos principais mediadores de ADCC por possuírem CD16, que reconhece alvos
revestidos de IgG
Vai ligar IgG qdo tiver uma grande concentração de IgG e uma grande concentração
de Fc. Então essa baixa afinidade (expressam receptores de baixa afinidade para Fc de
IgG) permite a ligação.
A citotoxicidade cel ocorre quando tem anticorpo. Quando uma cel expressa
antígenos estranhos na sua superfície pode haver ligação de anticorpos nessa superfície.
Essa ligação leva a uma aglomeração de anticorpos. Essa aglomeraçao de anticorpos
serve para reativar a cel NK.
A morte pelas cels NK é similar à de CTLs. Há uma exocitose dos grânulos e
indução da fragmentação de DNA da célula alvo q morre por apoptose. Os grânulos de
NKs e CTLs contêm proteínas formadoras de poros e outras citotoxinas.
Funções:
É possível que sirvam para lisar células até que CTLs Ag-específicas tenham se
diferenciado
Raros indivíduos que não têm NK são mais suscetíveis a infecções virais
Grandes números de células NK são observados em transplantes de medula
óssea.
Dependendo do ambiente no qual estão, podem se diferenciar em outras cels e
essas cels tem maior atividade e respondem às citocinas.
Fagócitos mononucleares
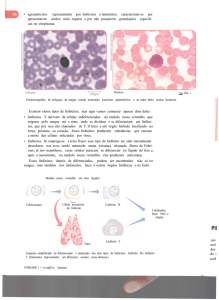
Aqui (acima) vcs estão vendo um macrófago, com suas projeções e Escherichia
coli .
São a segunda maior população celular do sistema imune, só atrás dos linfócitos.
A função primaria é a fagocitose. E o sistema fagocítico mononuclear, que é o monocito
q é _____________ periférico e macrófago q é _______________ especifico.
Desenvolvimento de Fagócitos Mononucleares:
Se originam na medula óssea e após maturação e subseqüente ativação podem
adquirir morfologias diversas. O primeiro tipo celular que entra no sangue periférico
após deixar a medula é incompletamente diferenciado, que é o monócito. Quando se
depositam nos tecidos, monócitos maturam e se tornam macrófagos.
O monócito tem esse núcleo em forma de feijão e macrófago tem esses
pseudopodos característicos.
O macrófago pode migrar até uma bactéria (abaixo). Com esses pseudopodos
finos e longos o macrófago engolfa a bactéria, a bactéria fica dentro de uma vesícula
endocítica, o lisossomo se funde com a vesícula e libera enzimas fagocíticas e a bactéria
é destruída e digerida.
Os macrófagos podem ser ativados por diversos estímulos e assumir diferentes
formas. ex: macrófagos que se fundem e se apresentam como cels gigantes
multinucleares; cels epitelióides e dependendo do local onde é isolado pode ter
diferentes nomes. Como exemplos temos células de Kupffer, no fígado.
É uma população crítica para a imunidade natural com papel central na
imunidade adquirida. Muitas das funções são anteriores ao desenvolvimento da
imunidade especifica antes que os linfócitos comecem a reconhecer o Ag. Essas funções
se tornam mais eficientes depois que os linfócitos são ativados.
Principais funções dos macrófagos:
Fagocitose de partículas estranhas: microrganismos, macromoléculas e tecidos
próprios lesados ou mortos.
As substâncias fagocitadas são degradadas por enzimas lisossomais.
Secretam enzimas, espécies reativas de oxigênio e derivados de lipídeos com
objetivo de destruição de microrganismos e controle da disseminação. Podem
lesar tecidos normais adjacentes, se tiver muita resposta inflamatória.
Produzem citocinas que vão levar ao recrutamento de outras células
inflamatórias (ex: neutrófilos) para o local da lesão e efeitos sistêmicos da
inflamação através de citocinas (febre).
Produzem fatores de crescimento para fibroblastos e endotélio vascular
promovendo o reparo de tecidos lesados.
OBS: Se vc tem um processo inflamatório as citocinas produzidas pelos macrófagos vão
levar ao recrutamento de outros leucócitos e também vai contribuir para a regeneração
daquele tecido.
Como vimos funcionam tanto como:
cels acessorias como efetoras, ativamente fagocitando e destruindo
microorganismos.
tem papéis importantes nas fases cognitiva, ativadora (tb secretam citocinas) e
efetora da imunidade específica.
Células acessórias na ativação de linfócitos: Apresentam Ags estranhos na
superfície para reconhecimento por células T; células apresentadoras de Ag
(APC) e expressam proteínas que promovem a ativação de células T.
Então, as principais funções dos macrófagos são fagocitose e ingestão de Ags
por macrófagos. A maior parte dos produtos da digestão é exocitada, mas
alguns peptídeos interagem com moléculas MHC classe II, formando
complexos que são apresentados a células T helper. A bactéria é endocitada por
fagossoma, q se funde ao lisossoma, secreta enzimas q vão destruir a bactéria.
Os restos são exocitados e ao mesmo tempo algum desse material é exposto na
superfície do macrófago para a ativação de cels.
Células efetoras na imunidade celular: células T estimuladas por Ag secretam
citocinas que ativam macrófagos; macrófagos ativados fagocitam com mais
eficiência são mais citotóxicos. Tem maior capacidade de degradar Ags
fagocitados.
Participam da eliminação de Ags estranhos pela resposta imune humoral pq da
mesma forma eles expressam receptores de superfície para anticorpos e
complemento, principalmente para anticorpos e complemento: Ags estranhos
são cobertos, ou opsonizados, por Acs e proteínas do complemento vão ser
reconhecidos mais facilmente por macrófagos q ligam e fagocitam partículas
opsonizadas mais avidamente.
O estímulo mútuo das funções de macrófagos e linfócitos é um importante
mecanismo de amplificação da imunidade específica. A ativação de uma cel interfere na
ativação de outras cels.
Células dendríticas
São essas cels com essas projeções e tb são cels apresentadoras de Ags para
linfócitos. Esse sitio com uma seta é o sitio onde ocorreu uma infecção de HIV. Isso pq
as cels dendriticas apresentam na sua superfície uma molécula chamada de
____________ que liga HIV e a região da localização dessa molécula na cel dendritica,
corresponde à localização de CD4 no linfócito. Qdo a cel dendrítica vai apresentar Ag
para o linfócito liga o CD4 com a cel dendritica. Se nessa região de ligação de CD4 com
a cel dendritica, na cel dendritica tiver HIV ligado isso faz com que o HIV tenha mais
facilmente acesso às moléculas de CD4, por onde ocorre a infecção.
As cels dendriticas correspondem a 1 ou 2% dos leucócitos; surgem na medula
óssea e se desenvolvem em células circulantes precursoras, que apresentam projeções de
membrana.
Aqui a gente vê uma cel dendritica infectada com Mycobacterium tuberculosis.
Elas são excelentes apresentadoras de Ags para cels T. Então, tem uma
capacidade única para estimular cels T que nunca encontraram um Ag e iniciar uma
resposta imune primaria. Participam da tolerância; secretam citocinas pró-inflamatórias
__________ inata à adquirida. Essas citocinas que elas secretam vão regular um tipo de
resposta das cels T helper e ativam macrófagos, cels NK e eosinófilos.
Dependendo do estimulo a cel dendritica dá imunidade inata (faz apresentação
de Ag numa cel T helper e vai levar a uma resposta que pode ser Th1 ou Th2 e essas
respostas são diferentes). Uma estimula mais a imunidade cel e a outra a humoral.
Da mesma forma é uma população heterogênea e tem diferentes funções. Eles
têm diferentes marcadores de superfície e diferentes funções.
Durante a diferenciação, diferentes estímulos dirigem sua migração para
diferentes sítios de acordo com a função que a cel dendritica vai desempenhar.
As cels dendriticas, quando maduras, tendo alta capacidade endocítica e
fagocítica, mais baixa expressão de MHC de classe II e moléculas coestimulatórias e
quando reconhecem bactérias (nas bactérias existem estruturas comuns a muitas
bactérias e essas estruturas são reconhecidas por receptores de padrão) e vírus através de
reconhecedores de padrão e compostos inflamatórios e liberam altos niveis de citocina e
aí elas amadurecem. Quando elas amadurecem, perdem essa capacidade endocítica e
fagocitica. Deixam de internalizar o Ag e passam a processar e apresentar esse Ag.
Então, após estimulo elas amadurecem passam a expressar altos níveis de MHC classe
II para poder ativar os linfócitos. Tem aumento da produção de moléculas
coestimulatorias, que são necessárias para ativação desses linfócitos e ativação da
maquinaria de processamento de Ags. Então as cels dendriticas e
__________________que se depositam, encontram Ag. Tem uma alta capacidade de
fagocitose, fagocitam Ags, são ativadas, secretam citocinas, ativam outras cels e quando
se diferenciam, amadurecem, passam a fagocitar menos Ag e acelerar (?) mais a sua
função de cel apresentadora de Ag.
O que precisa para isso? Precisa processar o antígeno e apresentar junto com sua
MHC classe II. Então ele aumenta sua maquinaria de processamento, aumenta sua
expressão de moléculas de MHC classe II e aumenta a expressão de moléculas
coestimulatórias que vão servir também como sinal para a ativação de linfócito T.
Então, quando elas estão maduras elas migram pelos aferentes linfáticos, que são os
vasos que levam a linfa ate as áreas ricas em células T nos linfonodos da drenagem local
e ativam raras células T que são especificas para aquele antígeno, e ai iniciam a resposta
imune celular adquirida.
Captura o antígeno, fagocita e endocita com alta eficiência, responde as
quimiocinas inflamatórias, isso faz com que elas migrem ate os tecidos da inflamação,
onde ocorreu a lesão ou a invasão e tem baixas concentrações de quimiocinas
homeostáticas para manter o controle da população. Baixo processamento de antígeno,
baixo nível de moléculas de MHC classe II e moléculas estimulatórias, então não vai
estimular células T.
Quando elas maturam elas vão para os órgãos linfóides, os linfonodos e
drenagem daquela área, e passam não a fagocitar mais, pq elas já fagocitaram o que
tinham que fagocitar, não respondem mais as citocinas inflamatórias, pq elas não
querem ir para o tecido inflamado, elas querem sair de lá, começam a ter maior resposta
a quimioconas homeostáticas, para manter a população, e maior processamento de
antígeno, maiores níveis de MHC classe II e moléculas coestimulatorias que vai levar a
um maior estimulo da células T, são as células que ativam mais eficientemente as
células T que nunca foram expostas ao antígeno.
Células dendritica - Classificação por posição anatômica: Então elas migram
para os tecidos onde funcionam como sentinela contra agentes infecciosos e a
localização anatômica reflete a heterogeneidade da população.
Células dendriticas em tecidos linfóides: Elas estão presentes por exemplo na
pele onde são conhecidas como células de Langerhans e vão apresentar esse antígeno
pros lifocitos T que estão nos linfonodos. Outras células dendriticas tabem estão
presentes em vários órgãos, fígado, rins coração, também mucosa da cavidade oral, trato
intestinal e trato repiratorio... , e elas estão ali esperando encontrar um antígeno estranho
para capturar esse anigeno e leva-lo ate os sítios de concentração de linfócitos T pra
ativar os linfócitos específicos. Uma célula dendritica imatura encontra um antígeno,
matura, e migra ate o linfonodo onde vai encontrar linfócitos prontos para ser ativados.
Células dendriticas em tecidos não linfóides: Além dessas Células que estão nos
tecidos periféricos, existem as células dendriticas dos centros germinativos. Por
exemplo, as células dendriticas foliculares estão no centro germinativo dos folículos
linfóides, que agente vai ver mais adiante nos tecidos, no linfonodo, no baço e nos
tecidos linfóides associados a mucosa. E essas células dendriticas, tanto as células
foliculares como as células germinativas, são células apresentadoras de antígenos para
células T.
Células dendríticas plasmocitoides: Ainda existe um outro conjunto de células
dendriticas que ao invés de ter uma origem mieloide, ela tem uma origem linfóide que
são as celuas dendriticas plasmocitoides, são um raro tipo celular. Nas áreas
paracorticais dos linfonodos ativados. Tem uma morfologia parecida com células B,
mas tem marcadores de células T e de monócitos. Produzem grandes quantidades de
interferon do tipo 1 e tem um grande papel na resposta a alguns vírus.
Esse interferon vai induzir a diferneciação de células T citoliticas, de plasmocitos e
maturação das células dendriticas. Esse interferon também promove a diferenciação das
células B em plasmocitos produtores de auto-anticorpos no lupos eritematoso sistêmico.
Granulócitos
O último conjunto e células, são os granulocitos, que são os Neutrófilos,
Eosinófilos e Basófilos.
Os granulócitos são chamados assim porque têm abundantes grânulos
citoplasmáticos e são células inflamatórias, tem um importante papel na inflamação e na
imunidade natural, eliminando microorganismos e tecidos mortos.
São estimulados por citocinas derivadas de células T e fagocitam partículas
opsonizadas. E tem um importante papel nas funções efetoras da resposta imune
específica.
Aqui estão os 3 tipos de granulocitos, agente tem diferenças no formato do
núcleo, (os neutrofilos também são conhecidos por leucócitos polimorfonucleados, por
causa desse núcleo deles) e no número e na forma dos grânulos citoplasmáticos.
Neutrófilos
Então os neutrófilos, tem núcleo multilobado: leucócitos polimorfonucleares;
são os mais numerosos; respondem rapidamente a estímulo quimiotático: eles
desempenham um importante papel na resposta inflamatória, então na inflamação no
sitio periferico, o *** reconhece o antígeno como sendo estranho, e envia uma serie de
sinais, que são quimicinas e que são moléculas de adesão das células endoteliais e que
fazem com que os neutrofilos circulantes migrem diretamente pro sitio onde esta o
antígeno. Os neutrofilos tem um papel tão importante que a gente pode ver que a
morbidade de pacientes neutropênicos, que são muito sucetiveis a infecções
oportunistas, que normalmente não causariam infecção em pessoas saudáveis.
Aqui a gente pode ver alem dos grânulos, os lobos do núcleo dos granulócitos.
Então, fagocitam e destroem partículas estranhas, como microrganismos.
Possuem receptores para IgG e proteínas do complemento, quer dizer, a fagocitose é
ainda mais ávida na presença de anticorpos específicos e proteínas do complemento,
fagocitam partículas opsonizadas e funcionam como células efetoras na imunidade
humoral, pq ta ligado ao anticorpo, apresenta também proteínas antimicrobianas:
peptídeos catiônicos, proteases e molécula quelante de ferro (lactoferrina) (ferro é
essencial para a sobrevivência de microorganismos) e secretam ROI e RNI, tudo isso
para destruir microorganismos.
Como as outras células do sistema imune, elas se comunicam não só por
interações celulares, mas também por citocinas que são secretadas, eles podem ser
ativados por citocinas produzidas por macrófagos e principalmente células endoteliais.
É a principal população celular na resposta inflamatória aguda e são continuamente
produzidos pela medula óssea e circulam no sangue até serem recrutados por sítios de
inflamação.
Como eu falei para vocês, moléculas de adesão presentes nas superfícies dos
neutrofilos e nas celulas endoteliais fazem com que os neutrofilos circulantes se
detenham nos sítios em que ocorreu a inflamação, param ali e migram através da parede
endotelial ate o sitio da inflamação. Quando eles se concentram, eles morrem por
apoptose para evitar uma reação ainda maior, aos leucócitos que estão mortos,
principalmente quando a atividade não é mais requerida, e eles são então fagocitados
por macrófagos porque eles tem todas as menbranas...(não deu pra entender, mas ele
tem alguma substancia que seria liberada e lesaria o tecido não por causa do agente
infeccioso, mas por causa da própria resposta imune) O acúmulo de granulos dos
neutrofilos...o pus é associado a um dano tecidual severo por causa da saída do
conteúdo dos seus grânulos.
Aqui, os macrófagos residentes encontram o microorganismos. Eles vão
fagocitar o microorganismo e vão liberar citocinas TNF e IL-1, que vão ativar células
endoteliais nos vasos sanguineos. Essas células ativadas passam a expressar mais
receptores para os neutrofilos e esses receptores passam a se ligar com maior avidez,
Então os neutrofilos aqui da circulação encontram o receptor e começam um processo
de rolamento ate a região onde ocorreu a lesão. Nesse rolamento ele também é ativado,
tanto as células endotelias como **** também secretam quimiocinas pra fazer com que
haja essa adesão dos leucócitos as células endotelias, então elas vão rolando e ativando
receptores, ligantes das células endotelias, e vão passar através da barreira endotelial,
num processo chamado de transmigração ou diapedese e migram pela ação de
quimiocinas ate o sitio onde tem microorganismos, e ai participam da resposta.
(pergunta) Selectinas não são liberadas, são expressas na membrana endotelial.
Quando o macrófago encontra o microorganismo ele libera quimiocinas que ativam o
endotélio, que expressa mais selectinas e elas tem mais avidez.
No pulmão com pneumonia tem uma grande quantidade de neutrofilos infiltrados.
Eosinófilos
Células efetoras encontradas clinicamente em várias doenças (asma, alergia,
cancer, rejeição de transplante, inflamação gastrointestinal e infecção por vírus ou
helmintos).
Expressam receptores para IgE e se ligam a partículas revestidas por IgE. Então,
todas as doenças em que ocorre aumento de síntese de IgE, ocorre maior ativação de
eosinofilos pq a função deles é justamente ligar. Crescimento e diferenciação
estimulados por citocinas de células T helper – a ativação de células T contribui para o
acúmulo de eosinófilos.
Destroem agentes infecciosos que estimulam a produção de IgE, como
helmintos. Os helmintos são muito grandes para seram fagocitados por macrófagos, e
são relativamente resistentes a enzimas lisossomais de neutrófilos e macrófagos, mas
são destruídos por proteínas catiônicas tóxicas (eosinophil specific granule proteins;
ESGPs) de grânulos de eosinófilos. Nos sítios de reações de hipersensibilidade imediata
(alergia), contribuem para lesão tecidual e inflamação.
Também estão envolvidos em varias outras atividades: Remodelamento e reparo.
Modulação da resposta inflamatória e a imunidade adquirida associada a TH1 e TH2.
Supressão imune: modulação da função de T-regulatórias e desenvolvimento de
timócitos: papel pró e antiiinflamatório. Modulação do microambiente: recrutamento e
sobrevivência local dos próprios eosinófilos, de forma que essa função tóxica de
destruiçao de helmintos e na hiperssensibilidade tem sido revista, e recentemente foram
propostas novas funções para eosinofilos que colocam essa populaçao de forma mais
interativa com outros tipos celulares.
Basófilos
Basófilos são os granulocitos menos comuns. São a parte circulante dos
mastocitos teciduais. Basófilos e mastócitos expressam receptores de alta afinidade para
IgE: ligam avidamente IgE livre, então precisa haver um agregado de IgE para ativar
mastocitos e basofilos. Subseqüente interação de Ags com estas IgEs na superfície de
mastocitos e basofilos leva a secreção de IL-4 e do conteúdo de grânulos levando a
ativação da hipersensibilidade imediata.
Tecidos do sistema imune
Os tecidos do sistema imune correspondem a órgãos primários, que são a medula
óssea e o timo, e órgãos secundários são baço, linfonodos periféricos espalhados ao
longo do corpo, adenóides, tonsilas, placas de Peyer no intestino delgado e apêndice.
Anatomia Funcional dos Tecidos Linfóides
Então a maioria dos linfócitos, fagócitos mononucleares e outras células
acessórias estão concentradas em tecidos ou órgãos anatomicamente bem definidos.
Esses lugares são sítios para onde Ags estranhos são transportados e concentrados. Isso
permite uma otimização das interações celulares necessárias às fases de cognição e
ativação da imunidade específica.
Essa compartimentalizaçao não é fixa. Muitos linfócitos recirculam e
constantemente trocam entre a circulação (sangue e linfa) e os tecidos, eles ficam
procurando uma atividade, se eles não são ativados eles ficam retidos em linfonodos ou
no baço por exemplo, os antígenos são carreados pelas células acessórias e se já foram
ativados eles ficam na circulação e se prendem em áreas do tecidos
Classificação dos Tecidos Linfóides
Os tecidos linfóides podem ser divididos em:
• Órgãos de geração: onde linfócitos são gerados (medula óssea) e maturam (como no
caso das células T que maturam no timo), atingindo um estado de competência
funcional, e onde linfócitos capazes de reconhecer Ags próprios são deletados ou
inativados.
• Órgãos periféricos: onde linfócitos maduros respondem a Ags estranhos (linfonodos,
baço, tecidos linfóides associados à mucosa e sistema imune cutâneo).
Medula Óssea
A medula óssea é uma rede reticular esponjosa no interior dos ossos. A
hematopoiese ocorre principalmente no esterno, vértebras, ossos ilíacos e costelas.
Então na medula óssea são gerados tanto eritrócitos quanto glóbulos brancos e
plaquetas.
Todas as células sanguíneas são originadas de uma célula tronco comum que se
diferencia em uma linhagem específica. A proliferação e a maturação de células
precursoras na medula óssea são estimuladas por citocinas. Diferentes citocinas
promovem a proliferação e a maturação de diferentes linhagens de células precursoras
da medula óssea.
Citocinas hematopoiéticas são produzidas por células do estroma e macrófagos
(ambiente para hematopoiese) e por linfócitos T estimulados por Ag (reposição de
leucócitos consumidos nas reações imune e inflamatória.
Contém células B maduras, que se desenvolveram de células progenitoras. Há
numerosos plasmócitos capazes de secretar Acs, que se desenvolveram em tecidos
linfóides periféricos (após estímulo antigênico de células B) e migraram para a medula.
A maturação de linfócitos T ocorre no timo.
Timo
O timo é um órgão bilobado situado no mediastino anterior. Cada lobo é
dividido em múltiplos lóbulos por septos fibrosos. Cada lóbulo consiste de um córtex
externo e uma medula interna.
Na medula, há estruturas chamadas de corpúsculos de Hassall, que são
compostos de células epiteliais densamente empacotadas.
Possui um rico suprimento vascular e vasos linfáticos eferentes que drenam em
linfonodos do mediastino. Os precursores que serão diferenciados em linhagens de
células T entram no córtex tímico via vasos sangüíneos, e os linfócitos no timo são
também chamados de timócitos e são linfócitos T em diferentes estágios de maturação.
Então o córtex contem um denso conjunto de linfócitos T a medula é menos populada
com linfócitos e ela tem células epiteliais com citoplasma abundante, células dendríticas
e macrófagos estão dispersos.
Timócitos imaturos não expressam receptores para Ags ou marcadores de
superfície (CD4, CD8). As células imaturas migram do córtex para a medula entram em
contato com células epiteliais, macrófagos e células dendríticas. O contato ocorre em
complexos linfoepiteliais: linfócitos localizados em invaginações da membrana de
células epiteliais. E no caminho para a medula, os linfócitos começam a expressar
receptores para Ag e marcadores de superfície. A medula contem células T maduras apenas células T maduras CD4+ ou CD8+ saem do timo e entram no sangue, linfa e
tecidos linfóides periféricos.
Seleção de linfócitos T no timo
Entre o grande número de células T primitivas que entram no timo, muitas
células reconhecem Ags próprios, ai elas tem que ser deletadas (não sobrevivem),
enquanto aquelas que possuem receptores específicos para Ags estranhos são
estimuladas a amadurecer. Então no timo ocorre aquele processo de seleção, só vão
sobreviver aqueles linfócitos T que reconhecem o MHC próprio e antígeno estranho.
Então o TCR das células que estão maturando no timo obrigatoriamente reconhecem
antígenos estranhos, se elas reconhecerem um antígeno próprio elas seram deletadas
num processo que se chama seleção negativa. Isso faz com que as células T que saem
do timo não sejam capazes de reconhecer os próprios tecidos. Estes processos de
seleção são críticos para o sistema imune discriminar entre próprio não-próprio.
Linfonodos
Os linfonodos estão espalhados por varias regiões do organismo e eles são
constituídos por pequenos agregados nodulares de tecido linfóide situados ao longo dos
canais linfáticos. A gente tem no hilo uma artéria e uma veia; e os vasos aferentes
linfáticos que levam a linfa para o linfonodo para os sítios de concentração de linfócitos
e outras células linfóides, e tem um eferente linfático.
Então, antígenos que entram pela pele, pelas mucosas do trato respiratório, do
trato intestinal e tecidos conjuntivos são transportados até os linfonodos por vasos
linfáticos (drenagem). O sistema linfático é um mecanismo de coleta de Ags a partir
desses tecidos, mucosas, pele... e as células nos linfonodos recebem uma amostra da
linfa para procurar por antígenos estranho. Isso ocorre constantemente.
Cada linfonodo é circundado por uma cápsula fibrosa que recebe inúmeros
aferentes linfáticos, que drenam localmente. A linfa entra nesses aferentes linfáticos,
atravessa o córtex e a medula e sai por um único linfático eferente localizado no hilo.
Cada linfonodo tem um suprimento vascular no hilo. E no córtex, agregados de
células constituem os folículos, alguns dos quais apresentam áreas centrais chamadas
centros germinativos. Folículos são áreas ricas em células B. E os centros germinativos
são sítios onde células B estimuladas por Ag proliferam, dando origem à progênie que
produz Acs de alta afinidade. Folículos primários não possuem centros germinativos.
Contêm células B maduras em repouso não estimuladas por Ags. Já os folículos
secundários são aqueles que apresentam centro germinativo.
Os centros germinativos se desenvolvem em resposta ao estímulo por Ag
protéico dependente de célula T helper e contêm muitos linfócitos. Células dendríticas
foliculares, que residem nos centros germinativos, apresentam Ags e ativam células B
que ligam o Ag com alta afinidade.
Diferentes classes de linfócitos e células acessórias não-linfóides são
seqüestradas em áreas particulares do linfonodo. Linfócitos e células acessórias ficam
bem próximos, mas não formam junções intercelulares o que permite migração e a
recirculação de linfócitos entre a linfa, o sangue e os tecidos.
Os linfonodos são sítios onde as respostas de células T a Ags protéicos presentes
na linfa são iniciadas. O linfonodo é para onde são drenados os antígenos presentes na
linfa. Os linfócitos T (maioria CD4+) estão localizados entre os folículos e o córtex
profundo - áreas parafoliculares (ou paracortical).
Os Linfócitos T que ainda não foram estimulados por seus Ags específicos
entram nos linfonodos tanto pela linfa como por vênulas especializadas revestidas de
endotélio cuboidal, isso porque as junções intercelulares são mais frouxas, permitindo a
migração com maior facilidade, chamadas vênulas endoteliais altas, que são zonas ricas
em células T.
As células dendríticas e outras células acessórias apresentam o Ag a células T
helper virgens, e as células T encontram Ags que foram transportados até o linfonodo
pela linfa.
A medula contem linfócitos dispersos, macrófagos e células dendríticas. Em
linfonodos que drenam sítios de imunização, há numerosos plasmócitos entremeados
com canais linfáticos.
A organização de várias populações celulares é crítica para a geração de resposta
imune eficiente, porque permite que haja múltiplos sítios para interação entre células
acessórias e linfócitos e entre diferentes classes de linfócitos.
Células dendríticas localizadas em áreas ricas em células T apresentam Ags a
células T helper CD4+. Células dendríticas foliculares nos centros germinativos
apresentam Ags a células B. Linfócitos B que entram pelo sangue devem atravessar
zonas ricas em células T no caminho para os folículos - maior chance de interação entre
T e B.
A estrutura dos linfonodos não é fixa e muda de acordo com a exposição ao Ag,
então os centros germinativos se desenvolvem 1 semana após imunização e
gradualmente retrocedem depois que o estímulo antigênico é eliminado.
Baço
Quadrante superior esquerdo do abdome. É suprido por uma única artéria, que
perfura a cápsula no hilo e se divide em ramificações progressivamente menores.
(Na polpa branca:)As arteríolas são circundadas por lençóis linfóides
periarteriolares, que são os agregados de linfócitos revestindo as arteriolas, e ao final
das arteriolas são fixados os folículos linfóides, alguns com centros germinativos. Os
lençóis linfóides periarteriolares e os folículos (todos eles são germinativos) são
circundados por uma camada de linfócitos e macrófagos - zona marginal.
Na polpa vermelha são as arteriolas que levam grande número de eritrócitos,
macrófagos e células dendríticas e as vênulas drenam o sangue na veia do baço,
levando-o a circulação.
A função do baço é muito similar à dos linfonodos, concentra antígenos. O baço
faz o mesmo, so que com os antígenos presentes no sangue. Principal diferença: o baço
é o sítio de respostas imunes a Ags do sangue, enquanto os linfonodos são envolvidos
em resposta a Ags da linfa. O baço é também um importante filtro do sangue:
macrófagos da polpa vermelha limpam o sangue de substâncias estranhas e eritrócitos
senescentes mesmo na ausência de imunidade específica.
Organização anatômica de linfócitos e células acessórias bem definida, da
mesma forma para otimizar as interações celulares. Lençóis periarteriolares: linfócitos T
(2/3 CD4+). Quando o sangue vem pela arteríola já encontra logo o linfócito T CD4,
que vai reconhecer o antígeno apresentado pela célula apresentadora de antígeno. E os
folículos e centros germinativos são ricos em células B. As zonas marginais são ricas
em células B e T CD4+. A ativação de células B é iniciada nas zonas marginais,
adjacentes aos lençóis linfóides com células T helper. Essas células T heper também
secretam citocinas que vão ajudar a ativar os linfócitos B. E as células B ativadas
migram subseqüentemente para os centros germinativos ou para a polpa vermelha, para
produzir anticorpos.
Outros tecidos linfóides periféricos
Além desses tecidos organizados também existem Linfócitos periféricos que
também estão espalhados ou agregados em diversos tecidos. Alguns são conjuntos
anatomicamente bem organizados com propriedades particulares, por exemplo, sob a
mucosa do trato gastro-intestinal e do trato respiratorio, há agregados de linfócitos e
macrófagos que tem ação similar aos linfonodos na estrutura e função. Esses agregados
de células imunes constituem o sistema imune de mucosa, vai ter uma aula sobre isso,
mas são por exemplo as placas de Peyer no intestino delgado, tonsilas na faringe e os
folículos linfóides da submucosa no apêndice e nas vias aéreas superiores. Além disso,
tem o sistema imune cutâneo: linfócitos e células acessórias na derme e epiderme, que
servem para responder a antígenos que penetram através da pele.