PSEUDARTROSE
ATUALIZAÇÃO / UPDATE
Pseudartrose
Pseudarthrosis
FERNANDO BALDY DOS REIS1, JOSÉ SOARES HUNGRIA NETO2, ROBINSON ESTEVES SANTOS PIRES3
RESUMO
ABSTRACT
Estima-se que cerca de 5% das fraturas de ossos longos
evoluem para pseudartrose. Devido à sua alta incidência,
é importante que o ortopedista conheça todos os aspectos
da doença para corretamente direcionar o tratamento para
cada tipo de paciente. Este artigo, abordagem sobre o tema,
ressalta aspectos controversos como a etimologia, a etiologia e as diversas formas de tratamento da pseudartrose.
It is estimated that around 5% of long bones fractures
evolve to pseudarthrosis. Due to its high incidence, the orthopedic surgeon must be acquainted with all aspects from
the disease, to correctly direct the treatment for each type of
patient. This update article approaches the subject, highlights debatable aspects such as etymology, etiology, and the
several forms of pseudarthrosis treatment.
Unitermos – Pseudartrose; classificação; tratamento
Key words – Pseudarthrosis; classification; treatment
INTRODUÇÃO
INTRODUCTION
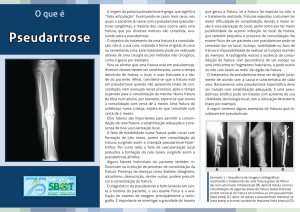
O termo pseudartrose é aplicado para designar a situação
em que a fratura não mostra evidências radiográficas de progressão do processo de consolidação, indicadas por esclerose
nas extremidades da fratura, presença de um hiato, calo ausente ou hipertrófico e persistência ou alargamento do traço
de fratura.
Trata-se de termo controverso, uma vez que sua grafia e
significado não encontram uniformidade entre os autores.
Empregaremos neste artigo a variante pseudartrose por ser
a mais aceita atualmente. E, pelo que vimos, só não se pode
escrever “pseudoartrose”. Na língua inglesa, o termo “pseu-
The term “pseudarthrosis” is applied to name such situation where a fracture does not show radiographic evidence
of healing process progression, as indicated by sclerosis of
fracture ends, the presence of a gap, absence or hypertrophic
bone callus, and persistence or widening of the fracture line.
It is also a debatable term, as its own denomination does
not meet any meaning uniformity among authors.
The authors favor the Portuguese variant “pseudartrose”
as the most accepted nowadays. Conversely, the term
“pseudoartrose” is orthographically wrong in Portuguese.
In English, the term “pseudarthrosis” (or pseudarthrose)
1. Professor Livre-Docente da Disciplina de Traumatologia do Departamento
de Ortopedia e Traumatologia da Universidade Federal de São Paulo-Escola
Paulista de Medicina – Unifesp-EPM.
2. Professor Adjunto da Faculdade de Ciência Médicas da Santa Casa de São
Paulo; Vice-Diretor da Faculdade de Ciência Médicas da Santa Casa de São
Paulo; Membro Honorário da Fundação AO.
3. Residente da Especialização (R4) da Disciplina de Traumatologia do Departamento de Ortopedia e Traumatologia da Universidade Federal de São Paulo-Escola Paulista de Medicina – Unifesp-EPM.
1. Professor of Traumatology, Departamento de Ortopedia e Traumatologia da
Universidade Federal de São Paulo – Escola Paulista de Medicina – UnifespEPM.
2. Adjunct Professor, Faculdade de Ciências Médicas da Santa Casa de São
Paulo; Vice-Dean, Faculdade de Ciências Médicas da Santa Casa de São
Paulo; Honorary Member, AO Foundation.
3. Fourth-year Resident, Disciplina de Traumatologia do Departamento de Ortopedia e Traumatologia da Universidade Federal de São Paulo – Escola
Paulista de Medicina – Unifesp-EPM.
Endereço para correspondência (Correspondence to): Departamento de Ortopedia e Traumatologia da Unifesp-EPM, Rua Borges Lagoa, 783, 5o andar – Vila Clementino – 04038-002 – São Paulo, SP, Brasil.
Copyright RBO2005
Rev Bras Ortop _ Vol. 40, No 3 – Março, 2005
79
F.B. REIS, J.S. HUNGRIA NO & R.E.S. PIRES
darthrose” significa o desenvolvimento de uma falsa articulação, o que, em nosso idioma, chamamos de pseudartrose
sinovial. “Nonunion” designa a condição na qual a fratura
não apresenta consolidação e não há evidência de que possa
ocorrer sem melhora das condições mecânicas e/ou biológicas. A essa situação, denominamos pseudartrose, concordando com a literatura alemã, na qual Weber também descreve
“pseudarthrose”.
Outro ponto controverso é sua relação com o tempo. Após
quanto tempo de tratamento devemos considerar que estamos
frente a uma pseudartrose? É ilógico depender do tempo para
diagnosticar uma pseudartrose. Devido a essa dificuldade, e
para tranqüilizar os doentes e nossa consciência, criamos o
famoso retarde de consolidação – entidade imprecisa. Situase entre o tempo normal de consolidação da fratura (que depende de inúmeras variáveis – energia envolvida, lesão de
partes moles, forma de tratamento, infecção, etc.) e a pseudartrose (que também não tem tempo definido para ser diagnosticada). É o mesmo que situar algo entre a estratosfera e a
ionosfera... Ninguém pode definir com precisão onde termina
uma e começa a outra. Nos dias atuais, é freqüente aguardar
seis, oito ou mais meses para se estabelecer o diagnóstico e só
então tomar uma atitude, principalmente quando está evidente, pela avaliação seqüencial das radiografias, que a consolidação não está evoluindo. Há que se tomar medidas ativas
para reverter o processo. Todos somos capazes de, ao avaliar
uma radiografia, ou uma seqüência de exames radiográficos,
perceber, ou pelo menos suspeitar, que a consolidação não
está progredindo; isso pode ser detectado precocemente na
maioria dos casos. Considere-se, portanto, como pseudartrose, a situação clínica e radiográfica de possibilidade mínima
(ou mesmo impossibilidade) de consolidação de uma fratura
ou osteotomia, independente do tempo de evolução. É um
aspecto subjetivo? É, mas na medicina, muitas decisões dependem da percepção e experiência do médico. Assim, abolimos o impreciso, desnecessário e inútil retarde de consolidação(1).
A pseudartrose é, geralmente, de natureza multifocal e pode
determinar um impacto negativo na qualidade de vida maior
que a diálise renal ou a doença cardíaca isquêmica(2).
means the development of a false joint; its Portuguese correspondent is the synovial pseudarthrosis. Nonunion means
the condition where the fracture has not presented healing,
and there is no evidence that it shall occur, unless there is
an improvement of mechanical and/or biological conditions.
We name that condition “pseudarthrosis”, in agreement with
the German literature, where Weber also describes “pseudarthrose”.
Another debatable issue is the time relation. After how
long shall we consider that we are facing a pseudarthrosis?
It is illogical to depend on time to diagnose a pseudarthrosis. Due to such difficulty, and to reassure patients and our
conscience, we have created the famous delayed healing,
an imprecise entity. It is situated somewhere between normal fracture healing time (which is dependent on several
variables – the amount of involved energy, soft-tissue lesions, form of treatment, presence of infection, etc.), and the
pseudarthrosis (which does not have a definite time for diagnosis either). It is the same as situating something between the stratosphere and the ionosphere… No one can
precisely define where one starts and the other ends. Nowadays, it is frequent to await six, eight, or more months to
establish the diagnosis and then to take an action, especially when sequential radiographic assessment shows that bone
healing is not evolving. Active measures shall be taken to
invert the process. We are all capable to realize, or at least
suspect, when assessing a radiograph or a sequence of radiographic exams, that bone healing is not progressing; that
can be detected early in most cases. Thus, pseudarthrosis
should be considered as the clinical and radiographic situation where there is a minimum (or even absence) of fracture or osteotomy bone healing, no matter the time of evolution. Is it a subjective aspect? Yes, but in Medicine, many
decisions rely on the physician’s perception and experience.
Thence, we have abolished the imprecise, unnecessary, and
useless delayed healing(1).
Pseudarthrosis is usually of multifocal nature, and can
determine a higher negative impact on the quality of life
than kidney dialysis, or ischemic heart disease(2).
ETIOLOGIA
Instability and lack of adequate vascularity are the main
factors that lead to pseudarthrosis.
Infection, lack of patient cooperation, and neuropathies
should also be considered on the genesis of healing absence.
General factors such as malnutrition, anticoagulation
drugs, antiinflammatory drugs, radiation, and burns can be
A instabilidade e a falta de vascularização adequada são os
principais fatores que conduzem à pseudartrose.
Infecção, falta de cooperação do paciente e neuropatias também devem ser consideradas na gênese da falta de consolidação.
80
ETIOLOGY
Rev Bras Ortop _ Vol. 40, No 3 – Março, 2005
PSEUDARTROSE
Fatores gerais, tais como desnutrição, anticoagulantes, antiinflamatórios, irradiação e queimaduras podem ser contributivos, mas não constituem causas primárias da falta de união.
Em última análise, sempre encontramos alteração da estabilidade e/ou da vascularização na gênese da pseudartrose.
Instabilidade
A estabilização inadequada da fratura com aparelhos externos ou osteossíntese pode permitir movimentação excessiva no foco da fratura, dificultando ou impedindo a consolidação.
A presença de espaço entre as extremidades da fratura pode
ocorrer devido à distração, interposição de tecidos moles, perda
óssea ou má posição, que é causada pelo desvio ou cavalgamento dos fragmentos da fratura.
Segundo a teoria de Perren e Cordey, o osteoblasto, para se
desenvolver, necessita de estabilidade(3). Espaços interfragmentários significativos – 3 a 4mm – não podem ser preenchidos por tecido ósseo neoformado. Se uma placa com parafusos mantém um espaço de aproximadamente 3 a 4mm entre
os fragmentos ósseos, o osteoblasto é incapaz de se desenvolver, cedendo lugar a condroblastos e fibroblastos, os quais
são capazes de tolerar melhor o alto esforço e produzir tecido
fibrocartilaginoso que, preenchendo o espaço, melhora a condição de estabilidade.
Em contraposição, em um grande intervalo causado, por
exemplo, pela perda de osso diafisário, o esforço é demasiadamente baixo para estimular os osteoblastos. Dessa forma,
os fibroblastos preencherão o espaço quando as células mais
especializadas não puderem multiplicar-se.
Os osteoblastos exigem estabilidade perfeita, para que os
capilares de revascularização possam cruzar as linhas de fratura e facilitar a transformação de células pluripotentes em
osteoblastos(4,5,6,7). Isso possibilita que a remodelação haversiana primária sem calo periosteal ocorra.
A fixação com compressão interfragmentária elimina espaços macroscópicos pela redução anatômica e compressão
dos fragmentos da fratura; ela também elimina o movimento,
permitindo a proliferação osteoblástica e a consolidação.
Quando há movimento no foco da fratura, mas com bom
suprimento sanguíneo, será formado tecido cartilaginoso que
persistirá enquanto houver movimento. Se a estabilidade for
alcançada naturalmente ou for produzida por fixação externa
ou interna apropriada, a calcificação da cartilagem será iniciada, o que, subseqüentemente, possibilitará a substituição
da cartilagem por osso, como no processo de ossificação endocondral(8,9).
Rev Bras Ortop _ Vol. 40, No 3 – Março, 2005
contributive, but are not primary causes of absence of bone
healing.
As a matter of fact, there are always stability and/or vascularity changes on the etiology of pseudarthrosis.
Instability
Inadequate fracture stability using external or internal
fixation may yield excessive fracture site motion, thus making difficult or precluding bone healing.
The presence of a gap between fracture ends may occur
due to distraction, soft tissue interposition, bone loss or illpositioning, which is caused by fracture end deviation or
compression.
According to Perren and Cordey’s theory, osteoblasts need
stability to develop(3). Significant 3- to 4-mm interfragmentary gaps cannot be filled by newly formed bone tissue. If
plating and screw insertion keeps an approximately 3- to 4mm gap between fractured ends, the osteoblast is unable to
develop, leaving room to chondroblasts and fibroblasts,
which are more capable to better tolerate higher stresses,
and to produce a fibrocartilaginous tissue that fills the gap
and enhances stability conditions.
Conversely, within a large gap left – for instance – by
the diaphyseal bone loss, the effort would be too low to
trigger osteoblast stimulation. Thence, fibroblasts will fill
the gap when more specialized cells would not multiply.
Osteoblasts demand perfect stability, so that revascularization capillaries can cross fracture line and facilitate multipotential cells transformation into osteoblasts(4,5,6,7). That
yields primary haversian remodeling without the appearance of periosteal callus.
Interfragmentary compression fixation eliminates macroscopic gaps upon anatomical reduction and fracture fragment compression; it also eliminates motion, facilitating osteoblast proliferation, and bone healing.
When there is motion at the fracture site, albeit with good
blood supply, cartilaginous tissue will be formed, persisting
while there is still motion. If stability is naturally achieved
or produced by either appropriate external or internal fixation, cartilage calcification will be initiated, which subsequently will enable the substitution of cartilage by bone,
such as in the endochondral ossification process(8,9).
If motion persists at such amplitude that cannot allow
calcification, fibrocartilage space will remain, and a hypertrophic pseudarthrosis will establish.
81
F.B. REIS, J.S. HUNGRIA NO & R.E.S. PIRES
Se o movimento persistir com uma amplitude na qual a
calcificação não pode ocorrer, então o espaço fibrocartilaginoso persistirá e uma pseudartrose hipertrófica se estabelece.
Vascularização inadequada
Quanto maior a energia do trauma, maiores serão os danos
ósseos e de partes moles que perturbarão a vascularização
local. Fraturas expostas são, geralmente, fruto de trauma de
alta energia e lesam a vascularização do foco fraturário. Outra
causa importante de comprometimento da vascularização é a
redução aberta com descolamento excessivo do periósteo e
lesão do suprimento sanguíneo do osso e tecidos moles durante a manipulação e inserção do implante.
Infecção
A infecção por si própria não causa falta de união. No entanto, ela predispõe a esta, ao criar os mesmos fatores que
causam pseudartrose em fraturas não infectadas (por exemplo, seqüestro formado pela morte de osso cortical, criação de
espaços pela osteólise e movimentação pelo afrouxamento
dos implantes). Haverá consolidação se o osso seqüestrado
permanecer absolutamente estável enquanto durar o processo
de revascularização cortical.
Neuropatias
Diabetes melito, hanseníase, siringomielia, disrafismo espinhal, paraplegia e alcoolismo crônico podem afetar a propriocepção protetora, limitando a capacidade do paciente de
controlar a carga, o que pode comprometer a consolidação da
fratura, pela instabilidade surgida.
Falta de cooperação do paciente
O perfil psicológico do paciente é fator importante na decisão sobre as diversas linhas de tratamento das fraturas. O paciente e o médico devem trabalhar juntos para garantir o resultado.
Dieta inapropriada, tabagismo(10), graduação da carga e problemas comportamentais devem ser abordados antecipadamente.
CLASSIFICAÇÃO DAS PSEUDARTROSES
1) Pseudartroses bem vascularizadas
O desenvolvimento da pseudartrose hipertrófica ocorre devido à falta de estabilidade mecânica adequada.
A instabilidade leva a descolamentos locais do periósteo,
provocando neoformação óssea adicional.
82
Inadequate vascularization
Increasing the trauma energy increases bone and soft tissue damage, which will disturb local vascularity. Open fractures are usually the result of high-energy trauma, and damage vascularity at the fracture site. Another important cause
of vascularity compromising is the open reduction with excessive periosteal stripping, and the lesion of bone and soft
tissue blood supply during surgical handling and implant
insertion.
Infection
Infection by itself does not cause nonunion. However, it
predisposes to nonunion, when creating the very same factors that cause pseudarthrosis in non-infected fractures (for
example, a sequestrum formed by death of cortical bone,
the creation of dead spaces by osteolysis, and motion due to
implant loosening). There will be healing if bone sequestrum remains absolutely stable while cortical revascularization process lasts.
Neuropathies
Diabetes mellitus, leprosy, syringomyelia, spinal dysraphism, paraplegia, and chronic alcoholism may affect protective proprioception, limiting the patient’s ability to control weight bearing, which may compromise fracture healing
due to the instability created.
Lack of patient’s cooperation
Patient’s psychological profile is an important factor on
deciding about which line of fracture treatment to follow.
The patient and the physician must work together to ensure
the outcome.
Inappropriate diet, smoking(10), load bearing grade, and
behavioral problems should be anticipated.
CLASSIFICATION OF PSEUDOARTHROSES
1) Highly vascularized pseudarthroses
The development of hypertrophic pseudarthrosis is due
to lack of adequate mechanical stability.
Instability leads to local periosteal detachments, producing additional new bone formation.
Radiographically, one can observe images with elephant’s
foot or horse’s foot appearance.
2) Poorly vascularized pseudarthroses
They occur due to adjacent fracture bone fragment devascularization, either due to high trauma energy, or due to
Rev Bras Ortop _ Vol. 40, No 3 – Março, 2005
PSEUDARTROSE
Radiograficamente, pode-se observar imagens com a aparência de “pata de elefante” ou “casco de cavalo”.
2) Pseudartroses malvascularizadas
Ocorrem devido à desvascularização dos fragmentos ósseos adjacentes ao local da fratura, seja devido à alta energia
do trauma ou à cirurgia. Fragmentos ósseos desvitalizados
podem consolidar-se com elementos ósseos vitais; porém,
nunca consolidarão com outro segmento também sem vida.
3) Pseudartrose sinovial
Uma falsa articulação, composta por tecido fibrocartilaginoso que produz líquido sinovial pode resultar da persistência prolongada de movimento no local da fratura, se bem vascularizada.
Geralmente, são vitais e ocorrem mais freqüentemente no
úmero, no fêmur e na tíbia. Além de ser uma cavidade sinovial, elas geralmente têm deformidade rotacional e/ou axial.
TRATAMENTO DAS PSEUDARTROSES
Medidas extremas como artrodese, artroplastia ou amputação devem ser evitadas, pois muitas técnicas ou combinação
das mesmas podem atender às exigências biomecânicas para
a consolidação das pseudartroses.
O segredo do sucesso é não focalizar o tratamento apenas
na radiografia, mas sim no paciente(11).
De acordo com o tipo de pseudartrose e perfil do paciente,
vários métodos podem ser utilizados no tratamento, como a
descorticação ou escamação osteoperiostal, o auto-enxerto
esponjoso, a adição de BMP (proteína morfogenética óssea), o
concentrado de células-tronco da medula óssea e de fatores
de crescimento plaquetário, a distração do calo ósseo com
fixadores externos, o enxerto ósseo vascularizado nas perdas
ósseas, os materiais de estabilização interna, os estabilizadores externos (fixadores externos ou órteses), além do ultrasom, ondas de choque e campos eletromagnéticos.
A estabilização do foco da fratura, seja com placa de compressão ou haste intramedular fresada e bloqueada, é o método mais eficaz para se tratar a pseudartrose hipertrófica. E
permite a calcificação da cartilagem fibrosa, que será penetrada por novos vasos, formando a ponte óssea e remodelação
do local da pseudartrose(12). Enxertia óssea não é habitualmente necessária. A ressecção do foco da pseudartrose hipertrófica e a abertura do canal medular são consideradas erros,
já que se remove tecido ósseo vivo que está pronto para promover a consolidação.
Rev Bras Ortop _ Vol. 40, No 3 – Março, 2005
surgery. Devitalized bone fragments may heal with vital bone
elements; however, they will never heal with another unviable segment.
3) Synovial pseudarthrosis
A false joint, made of fibrocartilaginous tissue producing
synovial fluid, may result from prolonged motion persistence
at the highly vascularized fracture site.
They are usually viable, and most often occur at the humerus, at the femur, and the tibia. Besides a synovial cavity,
they usually present rotational and/or axial deformity.
TREATMENT OF PSEUDOARTHROSES
Extreme measures such as arthrodesis, arthroplasty, or
amputation should be avoided, as many techniques or combination of techniques may answer to biomechanical demands for pseudarthrosis healing.
The secret of success is not to focus treatment only on Xrays, but on the patient(11).
According to the pseudarthrosis type and patient’s profile, several methods can be employed for the treatment:
decortication or osteoperiosteal scaling; cancellous autograft; addition of BMP (bone morphogenetic protein); bone
marrow stem cells and platelet growth factor concentrate;
bone callus distraction with external fixators; vascularized
bone grafting for bone losses; internal stabilization materials; external stabilizers (external fixators or orthoses); besides ultrasound, shock waves, and electromagnetic fields.
Fracture site stabilization, either with compression plate
or reamed, blocked intramedullary nail, is the most effective method to treat hypertrophic pseudarthrosis. It also
permits fibrous cartilage calcification, which will be penetrated by newly formed blood vessels, forming the bone
bridge and remodeling pseudarthrosis site(12). Bone grafting is not usually necessary. The resection of hypertrophic
pseudarthrosis site and medullary canal opening are considered mistakes, removing live bone tissue that is ready to
promote healing.
Plaster cast immobilization, as combined with extracorporeal shock waves or ultrasound, can be useful. The preference nowadays, however, consists in the operative method that stabilizes the pseudarthrosis site, besides correcting
deviations and yielding functional rehabilitation.
The treatment of atrophic pseudarthrosis requires the addition of induction agents and bone healing conductors –
that is – a biological stimulus, besides stabilization.
83
F.B. REIS, J.S. HUNGRIA NO & R.E.S. PIRES
Imobilização com gesso, combinada com ondas de choque
extracorpóreas ou ultra-som também podem ser úteis. A preferência atual, entretanto, consiste no método operatório que
estabiliza o foco da pseudartrose, além de corrigir desvios e
permitir a reabilitação funcional.
O tratamento da pseudartrose atrófica requer, além da estabilização, a adição de agentes indutores e condutores da consolidação, isto é, estímulo biológico.
Descorticação
Utilizada para aumentar a resposta biológica, criando um
leito vascularizado. Trata-se de técnica com aplicação diafisária, pois, quando feita na área metafisária, pode levar à restrição da função articular. Deve ser realizada de forma circunferencial ao redor da diáfise, para permitir a correção das
deformidades axial e rotacional, sem promover a desvascularização local.
Auto-enxerto esponjoso
Biologicamente, é superior ao aloenxerto e aos substitutos
ósseos disponíveis atualmente, uma vez que tem as vantagens
de ser osteogênico (fonte de células viáveis), osteoindutor (recrutamento de células mesenquimais locais) e osteocondutor
(andaime para crescimento de osso neoformado)(13).
As áreas doadoras mais utilizadas são a crista ilíaca posterior (maior fonte), a anterior, o grande trocanter, o fêmur distal e a tíbia proximal.
Como desvantagens do auto-enxerto esponjoso estão as
morbidades relacionadas com a sua coleta, como dor e perda
sanguínea.
BMP,
concentrado de células-tronco da medula óssea e
fatores de crescimento plaquetário
A proteína morfogenética óssea tem sido bastante estudada
e sua aplicação tem crescido no tratamento das pseudartroses
difíceis, com perdas de segmentos ósseos.
Estudos com animais demonstraram que a combinação de
BMP e medula óssea contendo células do estroma têm melhores resultados.
A combinação de concentrado de células-tronco da medula óssea e concentrado de plaquetas tem sido estudada, com
resultados preliminares animadores.
Evidentemente, esses procedimentos acima são sempre associados à estabilização adequada com algum elemento de
osteossíntese.
84
Decortication
It is employed to increase biological response, thus creating a vascularized bed. That is a diaphyseal application
technique; when applied to the metaphyseal area, such technique may lead to articular functional restriction. It should
be circumferentially performed around the diaphysis, so that
axial and rotational deformities are corrected, with no local devascularization.
Cancellous autograft
It is biologically better than allograft and bone substitutes nowadays available, for its osteogenic (source of viable cells), osteoinductive (recruiting of local mesenchymal
cells), and osteoconductive (scaffold for newly formed bone
growth) capabilities(13).
Most commonly donor areas include posterior iliac crest
(the greatest source); the anterior iliac crest; the greater
trochanter; the distal femur; and proximal tibia.
Disadvantages of cancellous autograft include morbidities related to its collection, such as pain and blood loss.
BMP, bone marrow stem cells concentrate, and plate-
let growth factors
Bone morphogenetic protein has been extensively studied, and its application has increased for the treatment of
difficult pseudarthroses, such as those with loss of bone segments.
Animal studies have showed that the combination of BMP
and bone marrow containing stromal cells yields better results.
The combination of bone marrow stem cells and platelet
concentrate has been studied, with encouraging preliminary
results.
It is evident that those above mentioned procedures are
always associated to adequate stabilization with some element of osteosynthesis.
Bone callus distraction
This method can be employed in cases of segmental bone
loss in excess of 6 cm. It may be painful, and is not exempt of
complications; furthermore, it requires a mutual commitment between the patient and the physician.
Its advantage is the fact that soft tissues undergo distraction along with bone callus, thus minimizing the need of
additional soft tissue reconstruction(14).
After sclerotic bone resection, metaphyseal region corticotomy is performed.
Rev Bras Ortop _ Vol. 40, No 3 – Março, 2005
PSEUDARTROSE
Distração do calo ósseo
Este método pode ser utilizado em casos de perda óssea
segmentar maior que 6cm. Pode ser doloroso e não é isento
de complicações; requer, portanto, um compromisso mútuo
entre paciente e médico. Tem como vantagem o fato de que as
partes moles sofrem distração juntamente com o calo ósseo,
minimizando a necessidade de reconstrução adicional de partes moles(14).
Após a ressecção do tecido ósseo esclerótico, faz-se corticotomia na região metafisária.
Em casos assépticos ou com infecção de baixo grau, a corticotomia é feita ao mesmo tempo da ressecção óssea inicial.
Em se tratando de pseudartrose francamente infectada, a corticotomia é realizada uma semana após o desbridamento. Cerca
de 10 dias após a corticotomia, é iniciada a distração do calo
neoformado com velocidade de 1mm por dia, dividida em
quatro vezes igualmente distribuídas.
Geralmente, a carga parcial é permitida de imediato. Porém, carga total só é conseguida cerca de quatro a seis meses
após o fechamento da falha óssea.
O uso da haste intramedular associada à fixação externa,
para distração do calo, pode reduzir o período de utilização
do fixador, mas deve ser evitada em casos de infecção prévia
ou em atividade.
Enxerto ósseo vascularizado livre
Utilizado para o tratamento de falhas ósseas maiores que
6cm.
Como áreas doadoras, prefere-se a utilização da fíbula e da
crista ilíaca.
São mais adequados para o úmero e o antebraço devido ao
seu diâmetro limitado, o que torna seu uso restrito no fêmur.
Na tíbia, deve-se considerar a enxertia dupla.
Particularmente no escafóide, o enxerto ósseo vascularizado encontra grande aplicabilidade nos casos sem encurtamento
significativo e sem artrose avançada. Dentre os mais utilizados atualmente, tem-se o de Zaidemberg, com um ramo retrógrado da a. radial, que irriga a face dorsorradial do rádio distal, e o de Mathoulin, cujo enxerto radial está pediculado na a.
cárpica palmar(15,16).
Estabilização interna
Trata-se de método essencial para permitir a transformação
do tecido fibrocartilaginoso em ósseo.
1. Compressão interfragmentária com placa e parafusos
– É o princípio mais utilizado para a estabilização da pseudartrose.
Rev Bras Ortop _ Vol. 40, No 3 – Março, 2005
In aseptic or low-grade infection cases, corticotomy is
performed at the same time of initial bone resection. In case
of overtly infected pseudarthrosis, corticotomy is performed
one week after debridement. Around ten days after corticotomy, distraction of newly formed bone callus is started at 1mm per day rate, divided into four equally distributed times.
Partial weight bearing is usually allowed at once. However, total weight bearing is achieved from four to six months
after bone gap closure.
The use of intramedullary nail associated to external fixation for callus distraction may reduce the period of fixator
use, but should be avoided in cases of previous or active
infection.
Free vascularized bone graft
It is employed for the treatment of bone gaps in excess of
6 cm.
Preferable donor sites include fibula and iliac crest.
Due to its limited diameter, they are more adequate for
humerus and forearm; their use for the femur is limited.
Double grafting should be considered in tibia.
Particularly for the wrist scaphoid, vascularized bone graft
is highly applicable in cases without significant shortening
or advanced arthrosis. The Zaidemberg technique, using a
retrograde branch of the radial artery that irrigates the dorsoradial aspect of the distal radius, and the Mathoulin technique, whose radial graft is pediculated from the volar carpal artery, are among those most commonly employed
procedures nowadays(15,16).
Internal stabilization
It is an essential method to allow transformation of fibrocartilaginous tissue into bone tissue.
1. Interfragmentary compression with plate and screws
– It is the most commonly employed principle for pseudarthrosis stabilization.
Plates must be positioned at the tension side, which corresponds to bone convexity.
The AO compressor should be employed for an increased
interfragmentary compression.
In cases of medial cortex bone gap, especially in the femur, the wave plate(17) can be employed, while tricortical
bone graft is interposed between the plate and the lateral
cortex.
2. Intramedullary nailing – The upper limbs have not
showed those highly favorable results as seen in lower limbs.
85
F.B. REIS, J.S. HUNGRIA NO & R.E.S. PIRES
As placas devem ser posicionadas no lado da tensão, que
corresponde à convexidade óssea.
Para maior compressão interfragmentar, deve ser utilizado
o compressor AO.
Nos casos de falha óssea da cortical medial, principalmente no fêmur, a placa em onda(17) pode ser utilizada, interpondo-se enxerto ósseo tricortical entre a placa e a cortical lateral.
2. Encavilhamento intramedular – Nos membros superiores, não se tem observado resultados tão favoráveis quanto
nos membros inferiores.
A fresagem do local da pseudartrose confere firmeza à osteossíntese e a estabilidade rotacional é obtida através do bloqueio da haste, quando necessária. A compressão axial é conferida pela carga e permitida pelo bloqueio dinâmico. O tecido
ósseo oriundo da fresagem do canal medular funciona como
enxerto.
Métodos externos
Advogada por Sarmiento, a órtese funcional com sustentação de peso pode ser utilizada nas pseudartroses tibiais(18).
A osteotomia da fíbula está indicada quando a fíbula estiver consolidada, causando desvio em varo da tíbia ou impedindo a pistonagem óssea, necessária para a consolidação.
Os fixadores externos podem ser utilizados também em
casos em que não houve perda óssea significativa, pois permitem a compressão do foco da pseudartrose, promovendo a
consolidação óssea.
Ultra-som
A utilização do ultra-som pulsátil de baixa intensidade tem
possibilitado a aceleração da consolidação em fraturas agudas(19).
Nolte et al demonstraram que o ultra-som também pode
ser usado em casos de pseudartrose(20).
Seu mecanismo de ação parece estar relacionado com um
efeito físico térmico no local da pseudartrose.
Tem como limitação o fato de poder ser utilizado apenas
em casos com pouca deformidade ou encurtamento.
O uso de ondas de choque extracorpóreas para o tratamento de pseudartroses bem vascularizadas, com pouca mobilidade e com pele em más condições para abordagem cirúrgica, é uma alternativa a ser considerada, podendo oferecer
resultados satisfatórios.
86
Pseudarthrosis site reaming yields osteosynthesis rigidity; rotational stability is obtained by nail blockage, whenever necessary. Axial compression is given by weight bearing, being allowed due to dynamic blockage. Bone tissue
originated from medullary canal reaming functions as graft.
External methods
As advocated by Sarmiento, the weight bearing functional orthosis may be employed for tibial pseudarthroses(18).
Fibular osteotomy is indicated when there is fibular bone
healing, causing tibial varus deviation or avoiding bone pistoning, which is needed for bone healing.
External fixators may also be employed in cases with no
significant bone loss, as they allow pseudarthrosis site compression, promoting bone healing.
Ultrasound
The use of low-intensity, pulsed ultrasound has yielded
acceleration of bone healing in acute fractures(19).
Nolte et al demonstrated that ultrasound can also be employed in cases of pseudarthroses(20).
Its mechanism of action seems to be related to a physical
thermal effect at the pseudarthrosis site.
Its limitation includes the use only for cases with little
deformity or shortening.
The use of extracorporeal shock waves for the treatment
of highly vascularized, little mobility pseudarthroses having poor skin conditions for a surgical approach is an alternative to be considered, as it may offer satisfactory results.
CONCLUSION
The idea that pseudarthrosis is the termination of organism biological capability to cure the injury is not correct.
Pseudarthrosis should be seen and understood as a halting
of the natural bone healing process due to one or both following causes: instability above the organism natural capability to overwhelm and achieve bone healing, and/or bone
with insufficient vascularity to produce bone tissue.
The organism does not loose the capability of healing
upon aging or senile osteoporosis. Nature is much more
capable than we suppose. It is easy to observe normally
healing fracture in aging patients. Adequate stabilization of
frail bone – mainly surgical – is more difficult; and insufficient stabilization impairs bone healing. Examples are daily abundant in our clinics. Which is the mean healing time
for correctly stabilized trochanteric fractures, for instance?
Rev Bras Ortop _ Vol. 40, No 3 – Março, 2005
PSEUDARTROSE
CONCLUSÃO
A idéia de que a pseudartrose é o esgotamento da capacidade biológica do organismo para curar a lesão não é correta. A
pseudartrose deve ser vista e entendida como uma parada do
processo natural de consolidação devido a uma ou ambas as
causas: instabilidade maior que a capacidade natural do organismo de superá-la para alcançar a consolidação e/ou osso
com vascularização insuficiente para a produção de tecido
ósseo.
O organismo não perde a capacidade de consolidar com a
idade ou com a osteoporose senil. A natureza é muito mais
capaz do que supomos. É fácil observar fraturas consolidando normalmente em pacientes idosos. O que acontece é que a
estabilização adequada, principalmente cirúrgica, de ossos
debilitados é mais difícil e a estabilização insuficiente é o que
prejudica a consolidação. Os exemplos são vistos diariamente em nossos ambulatórios. Qual é o tempo médio de consolidação das fraturas transtrocantéricas corretamente estabilizadas, por exemplo? Ou das fraturas de Colles tratadas com
gesso, ou mesmo não tratadas? A maioria delas consolida
normalmente nos pacientes idosos. As pseudartroses tratadas
corretamente também consolidam em prazos semelhantes aos
de uma fratura com características similares.
O emprego de técnicas cirúrgicas adequadas para cada tipo
de pseudartrose e para o perfil psicossocial do paciente leva
ao sucesso em cerca de 90% dos casos.
Quando bem sucedido, é um dos procedimentos mais gratificantes para o cirurgião, pois exige planejamento adequado
e abordagem sistemática.
É importante frisar que nenhuma técnica ou implante é ideal
para todas as situações, nem para todos os cirurgiões.
Or for Colles’ fractures treated by casting, or even left untreated? Most of them heal normally in elderly patients.
Adequately treated pseudarthroses also heal at similar time
lengths to a fracture with similar features.
The employment of adequate surgical techniques for each
type of pseudarthrosis and patient’s psychosocial profile
leads to success in around 90% of cases.
If successful, it is one of the most gratifying procedures
for the surgeon, as it demands adequate planning and systematic approach.
It is important to emphasize that neither technique nor
implant is ideal for all situations or for all surgeons.
REFERÊNCIAS / REFERENCES
1. Reis F.B., Faloppa F., Zumiotti A.W., et al: Tratamento das pseudartroses da
diáfise dos ossos do antebraço com osteossíntese com placas de compressão e enxertia óssea autóloga. Rev Bras Ortop 38: 676-691, 2003.
2. Rosen H.: “Treatment of nonunion”. In: Operative orthopedics. Philadelphia, Lippincott-Raven, p. 489-509, 1988.
3. Perren S.M.: “The concepts of interfragmentary strains”. In: Current concepts of internal fixation of fractures. New York, Springer, 1980.
4. Müller M.E.: Treatment of nonunion by compression. Clin Orthop 43: 83, 1965.
5. Müller M.E., Allgöwer M., Shneider R.: Manual of internal fixation of fractures. New York, Springer, 1990.
6. Rosen H.: “Fracture healing and pseudarthrosis”. In: Radiology: diagnosisimaging-intervention. Philadelphia, Lippincott, 1986.
7. Rosen H.: “The Management of nonunions and malunions in long bone
fractures in the elderly”. In: Comprehensive care of orthopedic injuries in
the elderly. Baltimore, Urban-Schwarzenberg, 1990.
Rev Bras Ortop _ Vol. 40, No 3 – Março, 2005
8. Müller J., Schenk R.K., Willenegger H.: Experimentelle Untersuchungen
Über Die Entsehung Reaktiver Pseudoarthrosen am Hunderadius. Helv Chir
Acta 35: 301, 1968.
9. Shenk R.K.: Histology of fracture repair and nonunion. Bull Swiss Assoc
Study Intern Fixation, Bern, p. 32-37, 1978.
10. Steve W.N., Ueng M.D., Lee M.Y.: Effect of intermittent cigarette smoke
inhalation on tibial lengthening: experimental study on rabbits. J Trauma
42: 231-238, 1997.
11. Paley D., Catagni M.A., Argnani F.: Ilizarov treatment of tibial nonunions
with bone loss. Clin Orthop 241: 146-165, 1989.
12. Schenk R.K., Müller M.E., Willenegger H.: Experimental histological contribution to the development and treatment of pseudarthrosis. Hefte Unfallheilkd 94: 15-24, 1968.
13. Goldberg V.M., Stevenson S., Shaffer J.W.: “Bone and cartilage allografts:
biology and clinical applications”. In: Biology of autografts and allografts.
AAOS, 1989.
87
F.B. REIS, J.S. HUNGRIA NO & R.E.S. PIRES
14. Ilizarov G.A.: The principles of the Ilizarov method. Bull Hosp Joint Dis
Orthop Inst 48: 1, 1988.
15. Zaidemberg C., Siebert J.W., Angrigiani C.: A new vascularized bone graft
for scaphoid nonunion. J Bone Joint Surg [Am] 16: 474-478, 1991.
16. Mathoulin C., Haerle M.: Vascularized bone graft from the palmar carpal artery
for treatment of scaphoid nonunion. J Hand Surg [Br] 23: 318-323, 1998.
17. Ring D., Jupiter J.B., Sanders R.A.: Complex nonunions of fractures of the
femoral shaft treated by wave plate osteosynthesis. J Bone Joint Surg [Br]
79: 289-294, 1997.
88
18. Sarmiento A.: Functional treatment of long bone fractures. Abstract, SICOT
XIV World Congress, Kyoto, Japan, 1978.
19. Busse J.W., Bhandari M., Kulkarni A.V., et al: The effect of low-intensity
pulsed ultrasound therapy on time to fracture healing: a meta-analysis. CMAJ
166: 437-441, 2002. Review.
20. Nolte P.A., van der Krans A., Patka P., et al: Low-intensity pulsed ultrasound in the treatment of nonunions. J Trauma 51: 693-702; discussion 702703, 2001.
Rev Bras Ortop _ Vol. 40, No 3 – Março, 2005