Trauma do Pavilhão Auricular, Canal Auditivo Externo e Orelha Média
Norimar Hernandes Dias1, Sérgio Henrique Kiemle Trindade1,
Érico Vinícius Campos Moreira da Silva2, Regina Helena Garcia Martins3, Jair Cortez
Montovani3
1. Médicos assistentes da Disciplina de Otorrinolaringologia.
2. Residente da Disciplina de Otorrinolaringologia.
3. Professor Livre Docente da Disciplina de Otorrinolaringologia.
Introdução
O pavilhão auricular é muito importante para a estética facial e possui anatomia
particular e complexa. Apesar de não ser muito comum, o traumatismo auricular pode trazer
enorme morbidade ao paciente, principalmente, se não for precoce e adequadamente
conduzido. As etiologias são variadas como as agressões associadas ao hematoma auricular,
incluindo lutadores, particularmente de Jiu-jitsu, a colocação de piercing e suas complicações
infecciosas, as mordeduras e os acidentes automobilísticos dentre outros. Os homens são
muito mais acometidos do que as mulheres, numa proporção estimada de 3:1.1
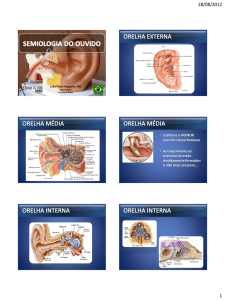
O canal auditivo externo (CAE) estende-se da concha até a membrana timpânica,
apresenta tortuosidade peculiar, isto é, tem a forma de “S”, a qual é fator de proteção para a
membrana timpânica e orelha média. É constituído de um terço externo cartilaginoso e dois
terços internos ósseos, revestido por pele fina, principalmente, na porção óssea onde está
firmemente aderida ao periósteo. No subcutâneo do canal cartilaginoso existem glândulas
sebáceas e ceruminosas, e folículos pilosos. As principais funções do CAE são proteção e
ressonância sonora, amplificando os sons na faixa de freqüência de 1,5 a 7 KHz.2,3 O trauma
1
do CAE pode ocorrer com o uso inadequado e inadvertido das hastes de algodão (cotonete®),
seja na população pediátrica como adulta, como também a partir da manipulação com
material pontiagudo, principalmente em indivíduos com prurido recorrente (eczema) ou
acúmulo de cerume no CAE.
Hematoma Auricular
O hematoma é conseqüência de trauma no pavilhão auricular, principalmente entre
lutadores. É definido como acúmulo de sangue entre o pericôndrio e a cartilagem, levando à
diminuição da nutrição e conseqüente necrose da cartilagem, além de predispor à infecção
secundária. A dor local e edema, levando à perda do contorno normal da orelha, são as
principais características clínicas(Figura 1). A face anterior do pavilhão é a mais comumente
atingida. É necessário o diagnóstico precoce para que a intervenção imediata diminua os
riscos de complicações, sendo a mais temida a pericondrite e sua conseqüente deformidade
estética (“orelha em couve-flor”).
Depois de estabelecido o diagnóstico de hematoma, deve ser realizado a antissepsia,
infiltração de anestésico local e drenagem por punção com agulha de grande calibre (18 a 22)
ou por meio de uma pequena incisão. É comum a recorrência do hematoma, o que torna
necessária a manutenção de pressão local. A redução do espaço morto pode ser feita por
sutura contínua com pontos transfixando todo o pavilhão, com fio absorvível seguida ou não
de contenção com gaze dobrada e suturada mantida por até 4 dias.4,5
A antibioticoterapia sistêmica pode ser necessária4, e o acompanhamento do paciente
deve ser cuidadoso com reavaliações periódicas (a cada 2 ou 3 dias), e o diagnóstico de
pericondrite deve, sempre, ser considerado caso a evolução seja desfavorável.
2
Figura 1. Hematoma em face anterior do pavilhão auricular: abaulamento e perda do
contorno normal.
Piercing
A recente moda de colocação de piercing na porção superior e medial do pavilhão
auricular, particularmente entre os adolescentes, tem aumentado a incidência de pericondrites
auriculares que podem levar à necrose de cartilagem e seqüelas importantes. No passado o
lóbulo da orelha era o principal local de colocação de piercing, e as infecções não resultavam
em morbidade significante. O efeito da pobre vascularização da cartilagem no local aliado à
sua exposição e higienização inadequada após a colocação do piercing, constituem situação
bastante propícia para o desenvolvimento do processo infeccioso. A deformidade residual
típica da pericondrite pós piercing na porção superior do pavilhão auricular é o colapso do
bordo superior da hélix e antihélix adjacente6.
O principal organismo envolvido na infecção auricular pós piercing é a Pseudomonas
aeruginosa, presente em mais de 95% dos pacientes, entretanto, o Staphylococcus aureus
também pode ser encontrado.7,8 Na grande maioria dos casos a colocação do piercing é
realizada em local não capacitado, sem as condições adequadas (material não esterilizado) e
por pessoas que desconhecem a potencialidade da complicação infecciosa. Sendo assim, não é
3
de se estranhar que o paciente chega ao médico, muitas vezes, no pronto socorro, com a
infecção já instalada e em estágio avançado.
A apresentação clínica da pericondrite é bem característica, no geral 3 a 4 semanas
depois da colocação do piercing.9 A dor intensa é o primeiro e mais proeminente sintoma,
com aumento da intensidade em algumas horas e refratária ao uso de analgésicos potentes.10
O pavilhão auricular torna-se avermelhado, quente e com edema importante, e a febre pode
estar presente. Formação de abscesso é relativamente comum, o qual é diagnosticado pela
palpação local e detecção da flutuação, principalmente na face anterior do pavilhão (Figura 2).
Figura 2. Paciente masculino, 17 anos, pericondrite e abscesso auricular após
colocação de piercing.
A conduta inicial depende da gravidade da infecção e da presença ou não de supuração
coletada. O antibiótico de escolha para o tratamento empírico é o ciprofloxacino, que tem boa
penetração na cartilagem e ótima cobertura para Pseudomonas aeruginosa. Pode ser utilizado
via oral, pois sua disponibilidade sistêmica é muito semelhante à endovenosa, na dose de
500mg a cada 12 horas no paciente adulto. Quando presente o abscesso auricular, a internação
para drenagem e desbridamento faz-se necessária o mais rápido possível, com o objetivo de
evitar a propagação da infecção e maior extensão de lesão cartilaginosa. Nos casos que existe
dúvida quanto à presença da coleção, pode-se realizar uma punção diagnóstica, lembrando
4
que sempre se deve encaminhar a secreção obtida, seja na punção ou na drenagem cirúrgica,
para cultura e antibiograma (Figuras 3 e 4).
Figura 3. Punção para confirmação do abscesso e coleta de material para cultura e
antibiograma.
Figura 4. Drenagem cirúrgica do abscesso e desbridamento do tecido necrótico.
Haste de Algodão (cotonete®)
O conduto auditivo externo (CAE) pode ser atingido por traumas das mais variadas
etiologias. Hastes de algodão (cotonete®), grampos de cabelo, palitos de fósforo, chaves entre
outros, são os objetos mais comumente introduzidos no CAE, que resultam em lesões de suas
estruturas (Figura 5). Os indivíduos mais suscetíveis a este tipo de lesão são crianças, adultos
5
com otite externa ou acúmulo de cerume, que apresentam prurido auricular crônico e
pacientes com comprometimento intelectual.
O uso contínuo de hastes de algodão foi identificado como fator de risco para o
desenvolvimento de um tipo específico de otite externa, causando foliculite.11 Em pacientes
diabéticos ou imunocomprometidos o trauma da orelha, inclusive pelo uso das hastes pode ser
relacionado a um tipo grave e possivelmente fatal de infecção da orelha externa e do osso
temporal, a otite externa maligna.12 A utilização freqüente destes objetos, por prurido no CAE
ou pelo acúmulo e impactação de cerume, na tentativa de sua remoção pelo próprio paciente
ou por profissionais não habilitados, pode resultar em lesões no CAE e estruturas da orelha
média.
O paciente com trauma de CAE geralmente apresenta-se no pronto-socorro com
história de dor, geralmente intensa, seguida de otorragia e outros sintomas e sinais
dependendo das estruturas lesadas. Após avaliação inicial do clínico geral, sendo constatado
que realmente trata-se apenas de um traumatismo de orelha externa, estes pacientes devem ser
encaminhados para avaliação especializada. O exame otorrinolaringológico deverá ser
completo, seguido por otoscopia com espéculos auriculares esterilizados, com aspiração de
sangue ou secreções, procurando-se visualizar as estruturas da orelha externa e membrana
timpânica, sempre que possível.
As lesões resultantes da introdução de objetos no CAE podem resultar em:
1. Lacerações de pele e cartilagem do CAE: os ferimentos devem ser limpos
cuidadosamente de maneira asséptica. Após a confirmação da ausência de perfuração
traumática da membrana timpânica, o tratamento recomendado é instilação de gotas
otológicas com antibióticos que cubram germes comumente encontrados na pele
(Staphylococus sp.). Deve-se orientar ao paciente proteção do CAE contra a entrada de
6
água, principalmente no banho, com a utilização de chumaço de algodão embebido em
solução oleosa. Na verificação de extensas lacerações de pele e cartilagem, o
tamponamento do CAE com fita cardíaca com pomada de antibiótico deve ser feito, no
intuito de prevenir possíveis estenoses do conduto.12
2. Ruptura traumática da membrana timpânica: podem ser resultantes da introdução de
objetos no conduto, além de traumas por modificação abrupta da pressão no CAE, como
tapas, beijos, boladas e explosões. Além da dor inicial, os pacientes queixam-se de
diminuição da acuidade auditiva no lado da lesão, cujos exames clínicos e audiométricos
revelam surdez de condução. As perfurações traumáticas geralmente têm prognóstico
favorável com cicatrização completa da lesão. Fatores desfavoráveis são perfurações
extensas e infecção bacteriana secundária. Nestas situações deve-se prescrever
antibióticos sistêmicos como amoxicilina ou macrolídeos nos casos de alergia a
penicilinas. Gotas otológicas com antibióticos não são recomendadas pelo risco de
ototoxicidade e visto que o veículo líquido às vezes colore as estruturas da orelha externa
e média, inclusive a membrana timpânica. Isso dificultaria o acompanhamento clínico das
lesões e possíveis complicações. Perfurações presentes após três meses de seguimento
deverão, sempre que possível, ser tratadas cirurgicamente.13
3. Lesão da cadeia ossicular: podem ser por traumas mais intensos. A lesão mais comum é a
disjunção incudoestapediana (desarticulação do ramo longo da bigorna com o estribo). O
martelo e o estribo são menos suscetíveis a deslocamentos por serem ancorados a
estruturas vizinhas por ligamentos. Na avaliação inicial deve-se suspeitar deste tipo de
lesão em pacientes com traumas mais intensos. A tomografia computadorizada de ossos
temporais pode revelar perda da continuidade óssea e ausência da típica imagem em
“copo de sorvete” no corte axial. Audiometria tonal com gap aéreo-ósseo maior que 30
dB também é sugestiva de desarticulação da cadeia ossicular. Mesmo com o diagnóstico
7
precoce, as disjunções de cadeia devem ser tratadas cirurgicamente até três meses após o
trauma, quando termina o processo de cicatrização.14
4. Paralisia facial: resultante de lesão da porção timpânica do nervo facial. Quando surge
imediatamente após o trauma, sugere que houve ruptura do nervo facial, sendo a
exploração cirúrgica, com descompressão do nervo e eventual anastomose dos cotos
indicada. Paralisias tardias sugerem edema do nervo, sendo o tratamento clínico com
corticosteróides o mais indicado.15
5. Surdez neurossensorial: existe descrição de um caso de surdez neurossensorial por
ruptura da membrana da janela oval, secundária a trauma da orelha média por haste de
algodão. Neste tipo de caso, a exploração cirúrgica da orelha média com fechamento da
fístula perilinfática deve ser realizada, com o intuito de redução do grau de perda
auditiva.15
Em virtude das lesões que podem resultar dos traumas e pela manipulação do CAE,
deve-se sempre orientar os pacientes a não utilizarem hastes de algodão. Na suspeita de lesões
da orelha externa ou média, a avaliação otorrinolaringológica é mandatória.
Vale à pena lembrar também das lesões por substâncias químicas, otites externas por
dermatite de contato e as lesões provocadas pelas temperaturas muito baixas, além das
fraturas do osso temporal secundárias ao trauma cranioencefálico (TCE), as quais podem ser
transversas, horizontais, longitudinais ou cominutivas, e cursarem com lesões variadas da
orelha externa e média.
8
Figura 5. Trauma com haste de algodão em paciente de 14 anos.
Referências Bibliográficas
1.
Bittencourt R, Kaimoto C, Jeziorowski A, Grippa MM, Garcia MJ, Nunes ES, JOSÉ
Reis Junior AP. Epidemiologia no trauma auricular. Arquivos Catarinenses de Medicina 38:
123 - 26, 2009.
2.
Zorzetto NL. Anatomia da orelha. In: Otorrinolaringologia, Princípios e Práticas, 2ª
Ed, Costa SS, Cruz OLM, Oliveira JAA e colaboradores. Artmed, Porto Alegre 2006. Pg 23.
3.
Oliveira JAA. Fisiologia clínica da audição. In: Otorrinolaringologia, Princípios e
Práticas, 2ª Ed, Costa SS, Cruz OLM, Oliveira JAA e colaboradores. Artmed, Porto Alegre
2006. Pg 71.
4.
Vuyk HD. Absorbable mattress suture in the management of auricular hematoma.
Laryngoscope. 101: 1124- 1126, 1991.
5.
Giles WC, Iverson KC, King JD, Hill FC, Woody EA, Bouknight AL. Incision and
drainage followed by mattress suture repair of auricular hematoma. Laryngoscope. 117: 20972099, 2007.
6.
Margulis A, Bauer BS, Alizadeh K. Ear reconstruction after auricular chondritis
Secondary to Ear Piercing. Plast Reconstr Surg 111: 891-97, 2003.
9
7.
Dowling JA, Foley FD, Moncrief JA. Chondritis in the burned ear. Plast Reconstr
Surg 42: 115, 1968.
8.
Skedros DG, Goldfarb IW, Slater H, Rocco J. Chondritis of the burned ear: A review.
Ear Nose Throat J. 71: 359, 1992.
9.
Rowshan HH, Keith K, Baur D, Skidmore P. Pseudomonas aeruginosa infection of the
auricular cartilage caused by "high ear piercing": a case report and review of the literature.
Journal Oral Maxillofacial Surgery. 66:543-6, 2008.
10.
Van Wijk MP, Kummer JA, Kon M. Ear piercing techniques and their effect on
cartilage, a histologic study. Journal Plastic Reconstructive Aesthetic Surgery. 61:S104-9,
2008.
11.
Nussinovitch M, Rimon A, Volovitz B, Raveh E, Prais D, Amir J. Cotton-tip
applicators as a leading cause of otitis externa. Int J Pediatr Otorhinolaryngol. Apr68;(4):4335, 2004.
12.
Handzel O, Halpering D. Necrotizing (malignant) external otitis. Am Fam Physician.
Jul 15;68 (2):309-12, 2003.
13.
Linden A, Dall’lgna C, Pinheiro CP. Traumatismo do osso temporal. Em Tratado de
otorrinolaringologia. Ed. Campos AH, Costa HOO. São Paulo: Roca, pgs: 212-231, 2002.
14.
Neuenschwander MC. Deustch ES, Cornetta A, Willcox TO. Penetrating middle ear
trauma: a report of 2 cases. Ear Nose Throat J. Jan 84(1)32-5, 2005
15.
Snelling JD, Bennet A, Wilson P, Wickstead M. Unusual middle ear mischief: trans-
tympanic trauma from a hair grip resulting in ossicular, facial nerve, and oval window
disruption. J. Laryngol Otol. Sep 120(9):793-5, 2006.
10